Вывод по теме кровотечение
Ïîíÿòèå êðîâîòå÷åíèÿ êàê èñòå÷åíèÿ êðîâè èç ñîñóäîâ, íàñòóïàþùåå ÷àùå âñåãî â ðåçóëüòàòå èõ ïîâðåæäåíèÿ. Îñíîâíûå ïîñëåäñòâèÿ êðîâîòå÷åíèé, åãî âèäû. Õàðàêòåðèñòèêà ãëàâíûõ ñïîñîáîâ îñòàíîâêè. Ïðèìåíåíèå äàâÿùåé ïîâÿçêè ïðè âåíîçíîì êðîâîòå÷åíèè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ôåäåðàëüíîå ãîñóäàðñòâåííîå áþäæåòíîå îáðàçîâàòåëüíîå ó÷ðåæäåíèå
âûñøåãî ïðîôåññèîíàëüíîãî îáðàçîâàíèÿ
«Íàöèîíàëüíûé ãîñóäàðñòâåííûé Óíèâåðñèòåò ôèçè÷åñêîé êóëüòóðû,
ñïîðòà è çäîðîâüÿ èìåíè Ï. Ô. Ëåñãàôòà, Ñàíêò-Ïåòåðáóðã»
Êàôåäðà ñïîðòèâíîé ìåäèöèíû è òåõíîëîãèé çäîðîâüÿ
Êîíòðîëüíàÿ ðàáîòà
ïî äèñöèïëèíå «Ñïîðòèâíàÿ ìåäèöèíà»
Òåìà: «Êðîâîòå÷åíèÿ, âèäû êðîâîòå÷åíèé, ñïîñîáû îñòàíîâêè ðàçëè÷íûõ âèäîâ êðîâîòå÷åíèé»
Èñïîëíèòåëü:
ñòóäåíò 5 êóðñà 54 ãðóïïû
Çàî÷íîé ôîðìû îáó÷åíèÿ
Ìèõàéëîâ Äìèòðèé Àëåêñàíäðîâè÷
Ñàíêò-Ïåòåðáóðã 2014
Ââåäåíèå
 äàííîé ðàáîòå êðàòêî ðàññìàòðèâàþòñÿ âèäû êðîâîòå÷åíèé è ñïîñîáû èõ îñòàíîâêè.
Î âèäàõ êðîâîòå÷åíèé çíàòü íåîáõîäèìî, à òàêæå íåîáõîäèìî çíàòü, êàê ïðàâèëüíî èõ îñòàíàâëèâàòü. È âîâñå íå âàæíî, êåì ÷åëîâåê ðàáîòàåò, ãäå íàõîäèòñÿ, çàíèìàåòñÿ ñïîðòîì èëè íåò — êàæäûé ìîæåò ñòîëêíóòüñÿ ñ äàííîé ïðîáëåìîé â ïîâñåäíåâíîé èëè ïðîôåññèîíàëüíîé äåÿòåëüíîñòè.
Èíîãäà ñëó÷àþòñÿ ñèòóàöèè, êîãäà îò çíàíèé è óìåíèé ÷åëîâåêà çàâèñèò åãî ñîáñòâåííàÿ æèçíü, èëè æèçíü åãî òîâàðèùà. Ê ïðèìåðó, åñëè íåáîëüøàÿ ãðóïïà òóðèñòîâ îòïðàâèëàñü â ïîõîä, è â ëåñó èëè â ãîðàõ ñëó÷èëàñü áåäà, ðàíåííûé ÷åëîâåê ìîæåò óìåðåòü îò ïîòåðè êðîâè, â ñëó÷àå íå îêàçàíèÿ êâàëèôèöèðîâàííîãî ÏÌÏ ïðè êðîâîòå÷åíèÿõ.
Èìåííî ïîýòîìó òàêèå çíàíèÿ è óìåíèÿ íèêîãäà íå áóäóò ëèøíèìè è ïðèãîäÿòñÿ, åñëè ñàìîìó èëè òîâàðèùó ïîíàäîáèòñÿ ïîìîùü â ýêñòðåííîé ñèòóàöèè.
êðîâîòå÷åíèå ïîâÿçêà âåíîçíûé
1. Îïðåäåëåíèå êðîâîòå÷åíèÿ. Âèäû êðîâîòå÷åíèé
Êðîâîòå÷åíèå — ýòî èñòå÷åíèå êðîâè èç ñîñóäîâ, íàñòóïàþùåå ÷àùå âñåãî â ðåçóëüòàòå èõ ïîâðåæäåíèÿ. Ïðè ýòîì ðå÷ü èäåò î òðàâìàòè÷åñêîì êðîâîòå÷åíèè. Êðîâîòå÷åíèå ìîæåò òàêæå âîçíèêíóòü ïðè ðàçúåäàíèè ñîñóäà áîëåçíåííûì î÷àãîì (òóáåðêóëåçíûì, ðàêîâûì, ÿçâåííûì). Òàêèì îáðàçîì, âîçíèêàåò íåòðàâìàòè÷åñêîå êðîâîòå÷åíèå.
Òðàâìàòè÷åñêîå êðîâîòå÷åíèå ÿâëÿåòñÿ îäíèì èç îñíîâíûõ ïðèçíàêîâ êàæäîé ðàíû. Óäàð, ðàçðåç, óêîë íàðóøàþò ñòåíêè ñîñóäîâ, â ðåçóëüòàòå ÷åãî èç íèõ âûòåêàåò êðîâü. Ñâåðòûâàíèå êðîâè. Êðîâü îáëàäàåò âàæíûì çàùèòíûì ñâîéñòâîì — ñâåðòûâàåìîñòüþ; áëàãîäàðÿ ñïîñîáíîñòè êðîâè ñâåðòûâàòüñÿ, ïðîèñõîäèò ñïîíòàííàÿ îñòàíîâêà ëþáîãî íåáîëüøîãî, ãëàâíûì îáðàçîì êàïèëëÿðíîãî êðîâîòå÷åíèÿ. Ñãóñòîê ñâåðíóâøåéñÿ êðîâè çàêóïîðèâàåò âîçíèêøåå ïðè ðàíåíèè îòâåðñòèå ñîñóäà.  íåêîòîðûõ ñëó÷àÿõ êðîâîòå÷åíèå îñòàíàâëèâàåòñÿ â ðåçóëüòàòå ñæàòèÿ ñîñóäà.
Êðîâîòî÷èâîñòü. Ïðè íåäîñòàòî÷íîé ñâåðòûâàåìîñòè, ïðîÿâëÿþùåéñÿ íåñîðàçìåðíî äëèòåëüíûì, çàìåäëåííûì ñâåðòûâàíèåì, âîçíèêàåò êðîâîòî÷èâîñòü. Ëèöà, ñòðàäàþùèå ýòèì çàáîëåâàíèåì, ìîãóò ïîòåðÿòü çíà÷èòåëüíîå êîëè÷åñòâî êðîâè ïðè êðîâîòå÷åíèè èç ìåëêèõ ñîñóäîâ, ìàëûõ ðàí, ïðè÷åì äàæå ìîæåò íàñòóïàòü ñìåðòü.
Ïîñëåäñòâèÿ êðîâîòå÷åíèé. Ïðè êðîâîòå÷åíèÿõ ãëàâíàÿ îïàñíîñòü ñâÿçàíà ñ âîçíèêíîâåíèåì îñòðîãî íåäîñòàòî÷íîãî êðîâîñíàáæåíèÿ òêàíåé, ïîòåðè êðîâè, êîòîðûå, îáóñëîâëèâàÿ íåäîñòàòî÷íîå ñíàáæåíèå îðãàíîâ êèñëîðîäîì, âûçûâàþò íàðóøåíèå èõ äåÿòåëüíîñòè; â ïåðâóþ î÷åðåäü, ýòî êàñàåòñÿ ìîçãà, ñåðäöà è ëåãêèõ.
Âèäû êðîâîòå÷åíèé. Êðîâîòå÷åíèÿ, ïðè êîòîðûõ êðîâü âûòåêàåò èç ðàíû èëè æå åñòåñòâåííûõ îòâåðñòèé òåëà íàðóæó, ïðèíÿòî íàçûâàòü íàðóæíûì è êðîâîòå÷åíèÿìè. Êðîâîòå÷åíèÿ, ïðè êîòîðûõ êðîâü ñêàïëèâàåòñÿ â ïîëîñòÿõ òåëà, íàçûâàþòñÿ âíóòðåííèìè êðîâîòå÷åíèÿìè. Íàðóæíûå êðîâîòå÷åíèÿ äåëÿòñÿ íà:
1. êàïèëëÿðíîå — âîçíèêàåò ïðè ïîâåðõíîñòíûõ ðàíàõ; êðîâü èç ðàíû âûòåêàåò ïî êàïëÿì;
2. âåíîçíîå — âîçíèêàåò ïðè áîëåå ãëóáîêèõ ðàíàõ, êàê, íàïðèìåð, ðåçàíûõ, êîëîòûõ; ïðè ýòîì âèäå êðîâîòå÷åíèÿ íàáëþäàåòñÿ îáèëüíîå âûòåêàíèå êðîâè òåìíî-êðàñíîãî öâåòà;
3. àðòåðèàëüíîå — âîçíèêàåò ïðè ãëóáîêèõ ðóáëåíûõ, êîëîòûõ ðàíàõ; àðòåðèàëüíàÿ êðîâü ÿðêî-êðàñíîãî öâåòà áüåò ñòðóåé èç ïîâðåæäåííûõ àðòåðèé, â êîòîðûõ îíà íàõîäèòñÿ ïîä áîëüøèì äàâëåíèåì;
4. ñìåøàííîå êðîâîòå÷åíèå — âîçíèêàåò â òåõ ñëó÷àÿõ, êîãäà â ðàíå êðîâîòî÷àò îäíîâðåìåííî âåíû è àðòåðèè.
2. Ñïîñîáû îñòàíîâêè êðîâîòå÷åíèé
Îñòàíîâêà êðîâîòå÷åíèé áûâàåò:
1) Âðåìåííàÿ îñòàíîâêà — àðòåðèàëüíîå êðîâîòå÷åíèå: æãóò, çàêðóòêè, ìàêñèìàëüíîå ñãèáàíèå êîíå÷íîñòåé, ïðèæàòûå ïàëüöåì àðòåðèè âûøå ìåñòà åå ïîâðåæäåíèÿ.
— Âèñî÷íóþ àðòåðèþ ïðèæèìàþò áîëüøèì ïàëüöåì ê âèñî÷íîé êîñòè âïåðåäè óøíîé ðàêîâèíû ïðè êðîâîòå÷åíèè èç ðàí ãîëîâû.
— Íèæíå÷åëþñòíàÿ àðòåðèÿ — ïðèæèìàþò áîëüøèì ïàëüöåì ê íèæíåé ÷åëþñòè ïðè êðîâîòå÷åíèè èç ðàí, ðàñïîëîæåííûõ íà ëèöå.
— Îáùàÿ ñîííàÿ àðòåðèÿ — ïðèæèìàþò ê ïîçâîíêàì íà ïåðåäíåé ïîâåðõíîñòè øåè ñáîêó îò ãîðòàíè. Çàòåì íàêëàäûâàþò äàâÿùóþ ïîâÿçêó, ïîä êîòîðóþ íà ïîâðåæäåííóþ ïîâåðõíîñòü àðòåðèè íàêëàäûâàþò ïëîòíûé âàëèê áèíòà èëè âàòû.
— Ïîäêëþ÷è÷íàÿ àðòåðèÿ — ïðèæèìàþò ê ïåðâîìó ðåáðó ïîä êëþ÷èöåé ïðè êðîâîòî÷àùåé ðàíå â îáëàñòè ïëå÷åâîãî ñóñòàâà, âåðõíåé òðåòè ïëå÷à èëè â ïîäìûøå÷íîé âïàäèíå.
— Ïðè ðàñïîëîæåíèè ðàíû â îáëàñòè ñðåäíåé èëè íèæíåé òðåòè ïëå÷à ïðèæèìàþò ïîäìûøå÷íóþ àðòåðèþ ê ãîëîâêå ïëå÷åâîé êîñòè, äëÿ òîãî, îïèðàÿñü áîëüøèì ïàëüöåì íà âåðõíþþ ïîâåðõíîñòü ïëå÷åâîãî ñóñòàâà, îñòàëüíûìè ñäàâëèâàþò àðòåðèþ.
— Ïëå÷åâóþ àðòåðèþ ïðèæèìàþò ê ïëå÷åâîé êîñòè ñ âíóòðåííåé ñòîðîíû ïëå÷à ñáîêó îò äâóãëàâîé ìûøöû.
— Ëó÷åâóþ àðòåðèþ ïðèæèìàþò íåïîñðåäñòâåííî ê ïîäëåæàùåé êîñòè â îáëàñòè çàïÿñòüÿ ó áîëüøîãî ïàëüöà ïðè ïîâðåæäåíèè àðòåðèé êèñòè.
— Áåäðåííóþ àðòåðèþ ïðèæèìàþò â ïàõîâîé îáëàñòè è ëîáêîâîé êîñòè ïóòåì ïîäàâëèâàíèÿ ñæàòûì êóëàêîì (ýòî äåëàþò ïðè ïîâðåæäåíèè áåäðåííîé àðòåðèè â ñðåäíåé è íèæíåé òðåòè).
— Ïðè àðòåðèàëüíîì êðîâîòå÷åíèè èç ðàíû, ðàñïîëîæåííîé íà ãîëåíè èëè ñòîïû, ïðèæèìàþò ïîäêîëåííóþ àðòåðèþ â îáëàñòè ïîäêîëåííîé ÿìêè, äëÿ òîãî áîëüøèå ïàëüöû êëàäóò íà ïåðåäíþþ ïîâåðõíîñòü êîëåííîãî ñóñòàâà, à îñòàëüíûìè ïðèæèìàþò àðòåðèþ è êîñòè.
Âûïîëíèâ ïàëüöåâîå ïðèæàòèå ñîñóäà, íàäî áûñòðî íàëîæèòü, ãäå ýòî âîçìîæíî, æãóò èëè çàêðóòêó è ñòåðèëüíóþ ïîâÿçêó íà ðàíó.
Ïðèìåíåíèå äàâÿùåé ïîâÿçêè ïðè âåíîçíîì êðîâîòå÷åíèè
Ñïîñîá ïðèæàòèÿ àðòåðèè êîñòÿìè êîíå÷íîñòåé — ìàêñèìàëüíîå ïðèæàòèå ñóñòàâîì, âûøå ìåñòà êðîâîòå÷åíèÿ.
Íàëîæåíèå æãóòà (çàêðóòêè) — îñíîâíîé ñïîñîá âðåìåííîé îñòàíîâêè êðîâîòå÷åíèÿ. Æãóò Ýñìàðõà — ýòî ðåçèíîâàÿ ëåíòà èëè òðóáêà, ñ îäíîé ñòîðîíû öåïî÷êà ñ êðþ÷êîì, à ñ äðóãîé ñòîðîíû öåïî÷êà ñ êðóïíûìè çâåíüÿìè (äëèíà — 1,25). Íàêëàäûâàåòñÿ æãóò òîëüêî íà îäíó êîñòü (ïëå÷î, áåäðî).
Ïîðÿäîê íàëîæåíèÿ æãóòà:
— ñòàðàåìñÿ îáåñêðîâèòü êîíå÷íîñòü, ïóòåì ïîäíÿòèÿ åå ââåðõ íà 3 ìèíóòû. Îäíîâðåìåííî ïðèìåíÿåòñÿ ïàëüöåâîå ïðèæàòèå àðòåðèè ê êîñòè, çàòåì ìàêñèìàëüíî ñãèáàåì êîíå÷íîñòü â ïëå÷åâîì èëè òàçîáåäðåííîì è ò.ä. ñóñòàâå ñ îäíîìîìåíòíûì íàëîæåíèåì ïîä ñãèáàòåëüíóþ ïîâåðõíîñòü òóãîãî âàëèêà;
— áåðåì ïîäêëàäêó (ìàðëÿ, ñàëôåòêà, ïîëîòåíöå, îäåæäà) è îáìàòûâàåì êîíå÷íîñòü âûøå ìåñòà ïîâðåæäåíèÿ (òàì, ãäå îäíà êîñòü);
— íàìàòûâàåì æãóò ñëåäóþùèì ñïîñîáîì:
— æãóò ïîäâîäèòñÿ ïîä êîíå÷íîñòü, ñèëüíî ðàñòÿãèâàåòñÿ, è íå óìåíüøàÿ íàòÿæåíèÿ äåëàåòñÿ ïåðâûé òóð âîêðóã êîíå÷íîñòè, òàê ÷òîáû ïîëó÷èëñÿ íàõëåñò;
— äåëàåì ïîñëåäóþùèå òóðû ñ ïîñòåïåííûì îñëàáëåíèåì íàòÿæåíèÿ æãóòà;
— ôèêñèðóåì æãóò öåïî÷êîé è êðþ÷êîì.
— îïóñêàåì êîíå÷íîñòü è óêðûâàåì ÷åì-íèáóäü òåïëûì;
— îñòàâëÿåì çàïèñêó î âðåìåíè íàëîæåíèÿ æãóòà;
— áîëüíîé ñäàåòñÿ âðà÷ó è îáÿçàòåëüíî ïðåäóïðåæäàåòñÿ, ÷òî ó áîëüíîãî æãóò.
Íàêëàäûâàòü æãóò çèìîé íà 30 ìèí., ëåòîì 90 ìèíóò. Ïðè òðàíñïîðòèðîâêå íà äàëüíåå ðàññòîÿíèå æãóò íàäî ðàñïóñêàòü ñ êîíå÷íîñòè äî âîçîáíîâëåíèÿ êðîâîòå÷åíèÿ. Äàëåå ïàëüöåâîå ïðèæàòèå è ïîâòîðíîå íàëîæåíèå æãóòà.
Ðÿäîì ñ êóëüòåé (ïðè îòðûâå êîíå÷íîñòè) æãóò íàêëàäûâàòü íåëüçÿ (íàêëàäûâàåòñÿ âûøå).
Æãóò íàêëàäûâàåòñÿ íå áëèæå 20 ñì îò ðàíû.
Ïðèçíàêè ïðàâèëüíîãî íàëîæåíèÿ æãóòà:
1) Ïðåêðàùåíèå êðîâîòå÷åíèÿ.
2) Îòñóòñòâèå ïóëüñàöèè íà äèñòàëüíûõ îòäåëàõ êîíå÷íîñòÿõ.
3) Êîíå÷íîñòü áëåäíàÿ, õîëîäíàÿ.
· Åñëè æãóò ñëàáî íàëîæåí, ïðèçíàêè îòñóòñòâóþò.
· Åñëè áóäóò ñèëüíûå æãó÷èå áîëè, íåîáõîäèìî åãî îñëàáèòü. Ïðîèñõîäèò ñèëüíîå ñäàâëåíèå íåðâíîãî ïó÷êà, ÷òî ìîæåò ïðèâåñòè ê ïàðåçó êîíå÷íîñòè.
· Åñëè æãóò ëåæàë áîëåå 4 ÷àñîâ, íàñòóïàåò òðàâìàòè÷åñêèé òîêñèêîç èëè ñèíäðîì äëèòåëüíîãî ñäàâëèâàíèÿ.
2) Îêîí÷àòåëüíàÿ îñòàíîâêà êðîâîòå÷åíèÿ — ýòî ñïîñîá, êîòîðûé ïðåäïîëàãàåò, ÷òî êðîâîòå÷åíèå íå âîçîáíîâèòñÿ.
Ñïîñîáû îñòàíîâêè êðîâîòå÷åíèé
Ìåõàíè÷åñêèé ñïîñîá — íàëîæåíèå ëèãàòóðû (íèòêè) íà êðîâîòî÷àùèé ñîñóä èëè îáêàëûâàíèå ýòîãî ìåñòà, çàæèì ñîñóäà èëè ïåðåâÿçêà åãî â ðàíå.
· ïåðåâÿçêà ñîñóäà âûøå ìåñòà êðîâîòå÷åíèÿ;
· çàæèì íà ñîñóä;
· çàøèòèå ñîñóäà;
· øóíòèðîâàíèå ñîñóäà;
Ôèçè÷åñêèé ñïîñîá:
· ýëåêòðîêàîãóëÿöèÿ (ïðèæèãàíèå);
· ëåä íà ðàíó;
Õèìè÷åñêèé ñïîñîá — ìåäèöèíñêèå ïðåïàðàòû:
· àäðåíàëèí â ëóíêó çóáà èëè â ïîëîñòü íîñà íà òàìïîíå;
· òàìïîí ñ ïåðåêèñüþ âîäîðîäà;
· õëîðèñòûé êàëüöèé 10% — 5-10 ìë â/â;
· 1% õëîðèä êàëüöèÿ 100-200 ìë, â/â;
· õëîðèä íàòðèÿ 20% èëè 10% — 20-40-60 ìë, â/â;
· 10% æåëàòèí â/â;
· âèêàñîë 1% èëè âèòàìèí Ê â/ì;
· àìèíîêàïðîíîâàÿ êèñëîòà %% — 100 ìë â/â;
· ïðîòàìèí ñóëüôàò 1% — 5 ìë;
· æèäêèé ýêñòðàêò âîäÿíîãî ïåðöà;
Áèîëîãè÷åñêèé ñïîñîá:
· ïåðåëèâàíèå êðîâè — ïðÿìîå;
· ïåðåëèâàíèå ïëàçìû — ñóõîé çàìîðîæåííîé;
· êîìïîíåíòû êðîâè — ýðèòðîöèàðíàÿ ìàññà, âçâåñü, òðîìáîöèòàðíàÿ ìàññà;
· ãåìîñòàòè÷åñêàÿ ãóáêà;
· ôèáðèíîâàÿ ïëåíêà — ïðè îáøèðíûõ îæîãàõ.
Îñòàíîâêà êðîâîòå÷åíèÿ ïðè íåçíà÷èòåëüíûõ ïîâðåæäåíèÿõ è êðîâîòå÷åíèè îñóùåñòâëÿåòñÿ ïóòåì òóãîãî áèíòîâàíèÿ.
Çàêëþ÷åíèå
 çàêëþ÷åíèè ìîæíî îòìåòèòü, ÷òî îñòàíîâèòü êðîâîòå÷åíèå âîçìîæíî äàæå áåç ñïåöèàëüíûõ ñðåäñòâ. Êàæäûé ÷åëîâåê, ó êîòîðîãî åñòü òâåðäûå çíàíèÿ ïî îñòàíîâêå êðîâîòå÷åíèÿ, è ìèíèìàëüíûé íàáîð ïîäðó÷íûõ ìàòåðèàëîâ, ñïîñîáåí îñòàíîâèòü êðîâîòå÷åíèå äàæå â ïîëåâûõ óñëîâèÿõ.
Çíàíèÿ, à åñëè åñòü, îïûò, ïîìîãóò ñîðèåíòèðîâàòüñÿ è íå çàïàíèêîâàòü â ðåøèòåëüíûé ìîìåíò. Âåäü åñëè ïîâðåæäåíû êëþ÷åâûå àðòåðèè ìåäëèòü ïðîñòî ðàâíîñèëüíî áåçäåéñòâèþ. Ïîýòîìó óâåðåííî ìîæíî ñêàçàòü, ÷òî ÷åëîâåê, ñïîñîáíûé ñâîåâðåìåííî è ïðàâèëüíî îêàçàòü ÏÌÏ ïðè êðîâîòå÷åíèÿõ, ìîæåò ñïàñòè æèçíü ïîñòðàäàâøåìó.
Ñïèñîê ëèòåðàòóðû
1. Ãàëèíñêàÿ, Ë.À., Ðîìàíîâñêèé, Â.Å. Ïåðâàÿ ìåäèöèíñêàÿ ïîìîùü â îæèäàíèè âðà÷à / Ë.À. Ãàëèíñêàÿ, Â.Å. Ðîìàíîâñêèé. — Ðîñòîâ — íà Äîíó: ÔÅÍÈÊÑ, 2000ã.
2. Êîñòðóá À. À. Ìåäèöèíñêèé ñïðàâî÷íèê òóðèñòà. /À. À. Êîñòðóá., — Ì.: Ïðîôèçäàò, 1986. — 240 ñ.
3. Ó÷åáíèê «Ìåäèöèíñêàÿ ïîìîùü ïðè êàòàñòðîôàõ». Ïîä ðåä. ïðîô. Õ.À. Ìóñàëàòîâà;
Ðàçìåùåíî íà Allbest.ru
Источник
ПЕРВАЯ ПОМОЩЬ ПРИ КРОВОТЕЧЕНИЯХ
Кровь представляет собой биологическую ткань, обеспечивающую нормальное существование организма. Количество крови у мужчин в среднем около 5 л, у женщин – 4,5 л; 55% объема крови составляет плазма, 45% – кровяные клетки, так называемые форменные элементы (эритроциты, лейкоциты и др.).
Кровь в организме человека выполняет сложные и многообразные функции. Она снабжает ткани и органы кислородом, питательными компонентами, уносит образующиеся в них углекислоту и продукты обмена, доставляет их к почкам и коже, через которые эти токсические вещества удаляются из организма. Жизненная, вегетативная, функция крови заключается в непрерывном поддержании постоянства внутренней среды организма, доставке тканям необходимых им гормонов, ферментов, витаминов, минеральных солей и энергетических веществ.
Организм человека без особых последствий переносит утрату только 500 мл крови. Истечение 1000 мл крови уже становится опасным, а потеря более 1000 мл крови угрожает жизни человека. Если утрачено более 2000 мл крови, сохранить жизнь обескровленному можно лишь при условия немедленного и быстрого восполнения кровопотери. Кровотечение из крупного артериального сосуда может привести к смерти уже через несколько минут. Поэтому любое кровотечение должно быть по возможности скоро и надежно остановлено. Необходимо учитывать, что дети и лица преклонного возраста, старше 70 – 75 лет, плохо переносят и сравнительно малую потерю крови.
Кровотечение наступает в результате нарушения целости различных кровеносных сосудов вследствие ранения, заболевания. Скорость истечения крови и интенсивность его зависят от характера и величины сосуда, особенностей его повреждения. Кровотечения бывают нередко при гипертонической, язвенной, лучевой и некоторых других болезнях. Эти нетравматические кровотечения происходят из носа, рта, заднего прохода. Излившаяся кровь может скопиться в грудной полости, органах живота.
В зависимости от вида поврежденного сосуда разлив чают артериальное, венозное, капиллярное и паренхиматозное кровотечение.
Наиболее опасно артериальное кровотечение
. Оно возникает при повреждении артериального сосуда, изливающаяся при этом кровь ярко-красного цвета и выбивается из раны сильной пульсирующей струей (иногда фонтаном).
При венозном кровотечении
кровь темно-красная, течет медленно, непрерывно. Венозное кровотечение менее интенсивное, чем артериальное, и поэтому реже носит угрожающий характер, однако при ранении вен шеи и грудной клетки имеется другая (нередко смертельная) опасность: вследствие отрицательного давления в этих венах в них в момент вдоха поступает воздух; воздушный пузырь (эмбол) может вызвать закупорку просвета кровеносного сосуда – воздушную эмболию и стать причиной молниеносной смерти.
Капиллярное кровотечение
наступает при повреждениях сосудов малого калибра, при неглубоких, но обширных ранах. Капиллярная кровь имеет алый цвет,сочится равномерно со всей поверхности поврежденной ткани.
Паренхиматозное кровотечение
наблюдается при повреждениях внутренних органов – печени, почек, селезенки и т. д. По существу это как бы вмешанное кровотечение из артерий, вей и капилляров. При этом кровь истекает обильно и непрерывно из всей раневой поверхности органа.
Кровотечение бывает наружным
(из ран или естественных отверстий тела) и внутренним
(кровь скапливается в полостях тела – черепе, груди, животе или каком-либо органе).
Внутреннее кровотечение, если оно обильно, может стать угрожающим, так как его начало и интенсивность зачастую трудно определить, диагностировать, а поэтому необходимая помощь может запоздать.
При любом кровотечении оказывающий помощь должен действовать быстро, решительно и осторожно. Его задача состоит в том, чтобы как можно скорее, проще и надежнее остановить кровотечение, не усугубив при этом состояния пострадавшего.
Первая помощь при наружном кровотечении: необходимо придать кровоточащей части тела возвышенное положение, наложить давящую повязку или жгут (выше места повреждения); при небольшом артериальном кровотечении достаточно применить плотную давящую повязку. Если это кровотечение обильное (алая кровь бьет непрерывной и сильной струей), нужно без промедления наложить кровоостанавливающий жгут (рис. 1).
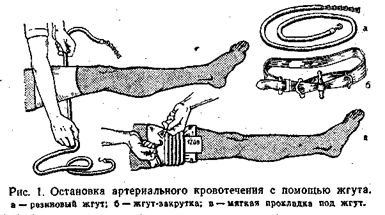
ПРАВИЛА НАЛОЖЕНИЯ КРОВООСТАНАВЛИВАЮЩЕГО ЖГУТА
1. Жгут накладывают при повреждении крупных артериальных сосудов конечностей.
2. При кровотечении из артерий верхней конечности жгут лучше расположить на верхней трети плеча; при кровотечении из артерий нижней конечности – на средней трети бедра.
3. Жгут накладывают на приподнятую конечность; подводят под место предполагаемого наложения, энергично растягивают (если он резиновый) и, подложив под него мягкую прокладку (бинт, одежду и др.), накручивают несколько раз (до полной остановки кровотечения) так, чтобы витки ложились вплотную один к другому и чтобы между ними не попали складки кожи. Концы жгута надежно завязывают или скрепляют с помощью цепочки и крючка.

4. Жгут должен быть наложен туго, но при этом не следует излишне сильно сдавливать ткани конечности, так как возможны очень тяжелые осложнения; к жгуту обязательно прикрепляется лист бумаги (картона) с указанием времени его наложения.
5. Нельзя держать жгут на конечности более 1½ ч.
Правильно примененный жгут остановит любое кровотечение из поврежденных сосудов конечности, а неумелые действия при наложении жгута могут стать причиной невритов, параличей, омертвения тканей, гангрены. Поэтому жгут нужно применять только тогда, когда нет другого быстрого и надежного способа остановить угрожающее жизни артериальное кровотечение. При этом прокладка под жгутом должна быть действительно защитной, мягкой и плотной, а жгут не должен сдавливать конечность больше указанного в правилах времени.
Венозное и капиллярное кровотечение из сосудов конечности можно остановить посредством давящей повязки. Наложив такую повязку, следует придать конечности возвышенное положение.
Для остановки кровотечения используют также способ пальцевого прижатия кровоточащего сосуда в типичном месте (рис. 2). Лучше всего, если удается прижать этот сосуд к кости.
При угрожающем жизни кровотечении, если нельзя использовать жгут, нужно накрыть рану стерильной салфеткой, затем введенными в нее пальцами прижать кровоточащий сосуд. Однако нужно помнить, что безопаснее метод прижатия сосуда не в самой ране, а вне ее.
При артериальном кровотечении сосуд сдавливают выше места его повреждения, а при кровотечении из вены – ниже раны. Для этого нужно знать схему магистральных артериальных сосудов и места их пальцевого прижатия (рис. 3).
 Итак, при кровотечении из сосудов височной области височную артерию прижимают впереди мочки уха к скуловой кости. При сильном кровотечении из ран головы, лица, языка сдавливают сонную артерию, прижимая этот сосуд на шее к позвоночнику.
Итак, при кровотечении из сосудов височной области височную артерию прижимают впереди мочки уха к скуловой кости. При сильном кровотечении из ран головы, лица, языка сдавливают сонную артерию, прижимая этот сосуд на шее к позвоночнику.
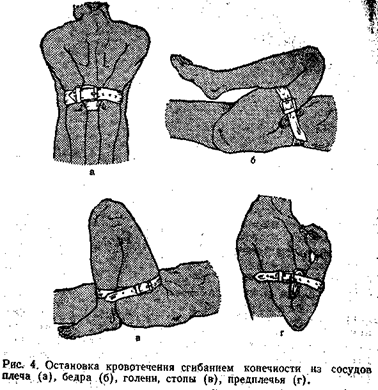
Для временной остановки кровотечения из сосудов конечностей можно использовать метод максимального сгибания конечности в суставах (рис. 4). При кровотечении из сосудов плеча руку заводят за спину и фиксируют ее повязкой. Если кровоточат сосуды предплечья, руку сгибают в локтевом суставе. При кровотечении из ран голени или стопы ногу сгибают максимально в коленном суставе и, придав конечности такое положение, ее надежно прибинтовывают.
Если кровотечение обильно, а источник его неизвестен, – спешите вызвать врача для спасения жизни больного.
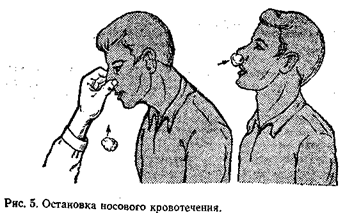
При кровотечении из носа
пострадавшего нужно усадить так, чтобы голова находилась в вертикальном положении или была слегка отклонена назад; сжать нос на 2 – 3 мин; ввести в передний его отдел тампон, смоченный 3% раствором перекиси водорода; положить на область носа холодную примочку. Больному не рекомендуется дышать носом и сморкаться (рис. 5).
При кровотечении после удаления зуба
больной должен прижать кровоточащее место небольшим стерильным тампоном из ваты или марли и крепко сжать челюсти.
 При кровотечении из уха
При кровотечении из уха
слуховой проход тампонировать нельзя. Следует срочно выяснить причину кровотечения. Если его источником не является поверхностная рана, необходимо безотлагательно вызвать “скорую помощь”, так как кровотечение из уха может быть следствием тяжелого повреждения черепа и мозга. Поверхностную рану следует обработать спиртовым раствором йода и закрыть чистой повязкой.
 Кровотечение из легкого
Кровотечение из легкого
возникает при повреждении его кровеносных сосудов вследствие травмы или болезни (туберкулез, опухоль и др.). Кровь у больного выделяется в основном при кашле. Необходимо придать ему удобное, полусидячее положение, на грудь положить пузырь со льдом или холодной водой, срочно вызвать врача.
Кровавая рвота
наблюдается при травматических повреждениях пищевода, желудка или при их заболеваниях (язвы опухоли, патология сосудов), Первая помощь заключается в предоставлении больному покоя. Его укладывают в постель, на живот кладут пузырь со льдом, снегом или холодной водой. Больного нельзя кормить и поить. Необходимо срочно вызвать “скорую помощь”.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ВНЕЗАПНОЙ ОСТАНОВКЕ СЕРДЦА
Остановка сердца – самая частая непосредственная причина смерти. Она может наступить внезапно среди “полного благополучия”, казалось бы, у вполне здорового человека, или стать следствием заболеваний и повреждений сердца.
Каковы основные причины остановки сердца? Чаще всего – нарушения коронарного кровообращения (стенокардия, расстройства сердечного ритма, инфаркт миокарда), возникающие после эмоционального или физического напряжения. Остановка сердца нередко наступает при тяжелых нарушениях дыхания, массивной кровопотере, шоке, механической, электрической и ожоговой травме, отравлениях, аллергической реакции.
При остановке сердца прекращается кровообращение в жизненно важных центрах головного мозга, что вызывает быструю потерю сознания, остановку дыхания. Короткий период времени (не более 5 мин) после остановки кровообращения и дыхания, в который еще возможно восстановление жизненно важных функций организма, известен как период клинической смерти. Начатая в это время реанимация (мероприятий по оживлению) может привести к полному восстановлению всех функций организма, включая сознание, Напротив, по истечении этого периода реанимационные мероприятия могут восстановить сердечную деятельность, дыхание, но не восстановят функцию клеток коры головного мозга – сознание, В этих случаях наступает “смерть мозга”, социальная смерть. При стойкой и необратимой утрате функций организма говорят о наступлении биологической смерти.
Важнейшим условием успешного оживления организма является своевременное выяснение признаков расстройства кровообращения и клинической смерти. Каковы же основные признаки остановки сердца? Следует запомнить пять признаков: отсутствие пульса на сонной артерии, потеря сознания, расширение зрачков и отсутствие их реакции на свет, остановка дыхания, синюшный или серо-пепельный цвет лица.
Остановимся на краткой характеристике каждого из этих признаков.
Отсутствие пульса на сонной артерии
определяется указательным и средним пальцами на расстоянии 2 – 3 см в сторону от выступающего на шее щитовидного хряща. Этот симптом расценивается как признак “катастрофы”.
Потеря сознания
при остановке сердца наступает через 4 – 5 с и определяется по отсутствию реакции пострадавшего на звуковой или тактильный раздражитель (оклик, похлопывание по щеке).
Расширение зрачков и отсутствие их реакции на свет
выявляются путем открытия верхнего века и освещения глаза. Если зрачок значительно расширен (во всю радужку) и не суживается на свет, тоэтот признак является всегда тревожным и служит сигналом к началу сердечно-легочной реанимации.
Остановку дыхания
легко заметить по отсутствию дыхательных движений грудной клетки или диафрагмы.
Синюшный или серо-пепельный цвет лица
– важный признак глубокого расстройства кровообращения, приковывает внимание окружающих к пострадавшему, воспринимается как сигнал опасности и необходимости оказания неотложной помощи.
Успех оживления организма зависит не только от быстроты распознавания остановки кровообращения, но и от быстроты, а также последовательности приемов оживления. Последовательность приемов оживления соответствует “азбуке” оживления и производится всегда в следующем порядке:
A – освободить дыхательные пути от слизи и инородных тел;
B – начать искусственную вентиляцию легких (искусственное дыхание) по способу “изо рта в рот” или “изо рта в нос”;
C – восстановить кровообращение путем наружного массажа сердца.
При клинической смерти все действия по оживлению Должны начинаться с обеспечения проходимости дыхательных путей. Для этого необходимо отогнуть голову больного назад, открыть, осмотреть, очистить от инородных тел и осушить его рот, затем накрыть рот салфеткой или носовым платком, в быстром темпе сделать 3 – 5вдуваний в легкие, нанести короткий удар ребром ладони или кулаком с расстояния 20 – 30 см по грудине (кость, расположенная посредине грудной клетки спереди). Если через 6 с пульс не восстановится, то следует приступить к наружному массажу сердца, чередуя его с искусственным дыханием.
ТЕХНИКА НАРУЖНОГО МАССАЖА СЕРДЦА
Сердце располагается в грудной полости между двумя костными образованиями: телами позвонков сзади и грудиной спереди. При сжатии грудной клетки в горизонтальном положении тела на глубину 4 – 5 см сердце сдавливается, выполняя при этом свою насосную функцию: оно выталкивает кровь в аорту и легочную артерию при сжатии грудной клетки и присасывает венозную кровь при ее расправлении. Эффективность наружного массажа сердца доказана давно. В настоящее время этот метод общепризнан.
При проведении наружного массажа сердца пострадавшего укладывают на спину на жесткое и ровное ocнованне (пол, земля). Оказывающий помощь занимает позицию сбоку от больного, нащупывает в подложечной области конец грудины, и на расстоянии 2 поперечно расположенных пальцев по направлению вверх по средней линии накладывает ладонь кисти наиболее широкой ее частью. Вторую ладонь кладет крестообразно сверху. Не сгибая рук, производит сильное надавливание на грудину по направлению к позвоночнику на глубину 4 – 5 см и через небольшую паузу отпускает, не отрывая рук от поверхности грудной клетки. Необходимо повторять эти движения с частотой не менее 60 в 1 мин (1 сдавливание в 1 с), поскольку более редкие воздействия не обеспечивают достаточного кровообращения. Сжимать грудную клетку следует энергично под дозированным давлением, чтобы вызвать пульсовую волну в сонной артерии. При проведении массажа у взрослых необходимо применять не только силу рук, но и надавливать всем корпусом тела. У детей старше 5 лет наружный массаж сердца производят одной рукой, у грудных детей и новорожденных – кончиками указательного и, среднего пальцев. Частота сдавливаний 100 – 110 в 1мин.
Об эффективности массажа судят по изменению окраски кожных покровов лица, появлению пульса на сонной артерии, сужению зрачков. Прекращать наружный массаж сердца можно через каждые 2 мин лишь на 3 –
5 с, чтобы убедиться в восстановлении сердечной деятельности. Если после прекращения массажа пульс не определяется, а зрачки снова расширяются, массаж должен быть продолжен.
Практика показывает, что наружный массаж сердца даже при остановке сердечной деятельности восстанавливает кровообращение в жизненно важных органах (головном мозге, сердце). Однако эффективность такого массажа обеспечивается лишь в сочетании с искусственным дыханием. Предложены следующие оптимальные сочетания частоты искусственного дыхания и массажа сердца в зависимости от числа лиц, оказывающих помощь.
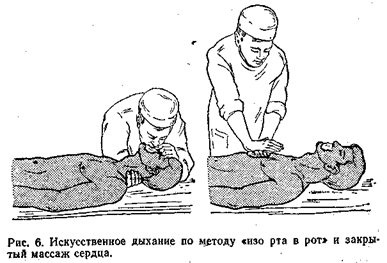
Если помощь оказывает 1 человек (рис. 6), то соотношение производимых манипуляций должно быть 2; 15. На каждые 2 быстрых вдувания воздуха в легкие должно приходиться 15 массажных сдавливаний грудины.
Оказывающий помощь занимает по отношению к больному наиболее удобную позицию, которая позволяет выполнять и тот и другой приемы оживления, не меняя своего положения. Под плечи больного следует положить валик из свернутой одежды, чтобы голова была запрокинута, а дыхательные пути открыты.
Если помощь оказывают 2 человека (рис. 7), то соотношение приемов должно быть 1:5. Один проводит наружный массаж сердца, другой – искусственное дыхание после каждого 5-го сдавливания грудины, в момент расправления грудной клетки. Если сердечная деятельность восстановилась, пульс стал отчетливым, лицо порозовело, массаж сердца прекращают, а искусственное дыхание продолжают в том же ритме до восстановления самостоятельного дыхания. При появлении у пострадавшего полноценного дыхания следует установить за ним постоянное наблюдение (до восстановления сознания). Следует помнить, что при отсутствии сознания возможны повторные расстройства дыхания вследствие западения языка и нижней челюсти.

Вопрос о прекращении реанимационных мероприятий в случае их неэффективности должен решить врач, вызванный на место происшествия, или сам оказывающий помощь с учетом точного определения времени остановки сердца и продолжительности реанимации, не превышающей пределов возможного оживления (до появления явных признаков смерти).
Как повысить эффективность реанимационных мероприятий?
Наблюдения показывают, что обучающие первой помощи часто не полностью показывают прием максимального разгибания головы, не обеспечивают свободной проходимости дыхательных путей. Если при оказании помощи будет допущена эта ошибка, вдуваемый воздух может попасть в желудок, и применяемый прием не даст нужного эффекта.
Вдувая воздух не всегда можно достичь герметичности при охвате рта или носа пострадавшего, и часть объема вдуваемого воздуха теряется, выходит наружу. Поэтому охват окружности рта или носа при вдувании воздуха должен быть полным.
При проведении наружного массажа сердца следует правильно выбрать место наложения ладони на грудину. Смещение компрессии (сдавливаний) вверх нередко приводит к перелому грудины, вниз – к разрыву желудка, вниз и вправо – к повреждению печени, вниз и влево – к повреждению селезенки, влево или вправо от грудины – к перелому ребер.
При оказании помощи двумя лицами проведение наружного массажа сердца и искусственного дыхания должно осуществляться синхронно, чтобы вдувание воздуха в легкие производилось в момент расслабления грудной клетки.
Производя наружный массаж сердца, следует вести наблюдение за динамикой признаков жизни, в особенности за пульсом на сонной артерии и величиной зрачков.
Таким образом, своевременно начатые искусственное дыхание и наружный массаж сердца могут не только восстановить сердечную деятельность и другие временно утраченные функции организма, но и продлить жизнь человека. В настоящее время накопилось немало примеров успешной сердечно-легочной реанимации, когда спасенные люди вновь обрели способность радоваться жизни.
Источник

