Втяжение кожи при мастопатии фото
Что такое мастопатия
Мастопатия — это группа доброкачественных гормонозависимых образований молочной железы, возникающих в результате патологического разрастания ее тканей. Мастопатию также называют фиброзно-кистозной болезнью, что связано с морфологическими особенностями тканевого роста. За последние 100 лет заболевание широко распространилось: более 60% женщин в разном возрасте страдает мастопатией; чаще после 40 лет.
Главная причина мастопатии — расстройство женской гормональной сферы, связанное с нарушением синтеза половых и других гормонов, в первую очередь прогестерона, эстрадиола, пролактина.
Мастопатия (фиброзно-кистозная болезнь) встречается в 2-х формах: диффузная, при которой отмечается разрастание соединительной ткани с образованием просовидных гранул, тяжей и уплотнений в молочной железе, а также узловая.
Диффузная мастопатия проявляется болью, увеличением молочной железы и ее нагрубанием во время месячных.
При узловой форме в молочной железе прощупывается плотное новообразование (реже, несколько новообразований) размером от горошины до грецкого ореха. Грудь увеличивается в размерах и становится болезненной независимо от месячных; укрупняются подмышечные лимфоузлы. Узловая мастопатия часто проявляется в виде фиброаденомы молочной железы. Узловая мастопатия — предраковое заболевание.
Для своевременного выявления мастопатии важны самостоятельные осмотры, при которых женщина тщательно рассматривает свои молочные железы в зеркале и ощупывает их с помощью специальных приемов. Наиболее информативные инструментальные диагностические исследования — УЗИ молочной железы и маммография (рентген-исследование молочной железы).
Лечение бывает медикаментозных (в основном гормонотерапия), хирургическим (как правило, при узловой мастопатии) и смешанным.
Профилактика мастопатии включает регулярные самоосмотры, наблюдение у гинеколога, нормальную сексуальную жизнь, вынашивание и грудное вскармливание детей, здоровый образ жизни и пр.
Причины мастопатии
Главная причина — гормональный дисбаланс, связанный с нарушением синтеза и распада половых и других гормонов: прогестерона, эстрадиола и пролактина. Гормональный дисбаланс возникает под влиянием неблагоприятных факторов: позднее начало месячных или их раннее прекращение, отсутствие беременности, поздняя беременность, невынашивание беременности, аборты ( в том числе, медикаментозные аборты), отсутствие грудного вскармливания или короткий период грудного вскармливания, лактационный мастит, нерегулярная половая жизнь и сексуальный дискомфорт.
Более редкие предрасполагающие факторы:
- гинекологические заболевания: эндометриоз, миома матки поликистоз яичников и пр.;
- применение проивозачаточных средств;
- генерализованные инфекции: ВИЧ-инфекция, туберкулез, половые инфекции (гонорея, уреаплазмоз, хламидиоз, трихомониаз) и пр.
- болезни внутренних органов: гепатит, холецистит, панкреатит и пр;
- эндокринные расстройства: сахарный диабет, гипо- и гипертиреоз, зоб, климакс, пр;
- метаболический синдром, булимия;
- стрессы, депрессия, невроз;
- курение, алкоголизм, наркомания;
- наследственная предрасположенность.
Виды и симптомы мастопатии
Разрастание соединительной и/или железистой ткани в молочной железе дает основание называть мастопатию фиброзно-кистозной болезнью. По преобладанию фиброзного или железистого компонента различают:
- преимущественное разрастание железистой ткани с отеком; это самый благоприятный вариант мастопатии;
- преимущественное разрастание фиброзной ткани (увеличение междольковых соединительнотканных перегородок, их отек и давление на окружающие ткани, сужение просвета протоков и даже их заращение);
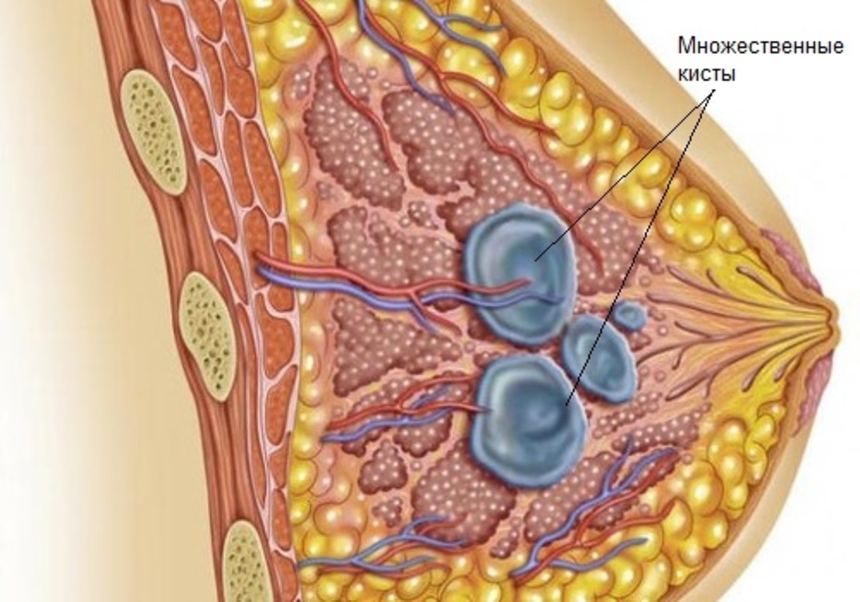
- появление одной или нескольких кист — четко отграниченных полостей с жидкостью;
- смешанный вариант — увеличение числа железистых долек и разрастание междольковых соединительнотканных перегородок).
По типу разрастания ткани различают диффузную и узловую форму мастопатии. У них разные клинические симптомы.
При диффузной форме, которая чаще встречается на ранних стадиях болезни, отмечается относительно равномерное разрастание соединительной и/или железистой ткани, приобретающее вид просовидных узелков, уплотнений и тяжей. Клинические симптомы при диффузной форме мастопатии: боль, увеличение размеров и нагрубание молочной железы во время менструации.
При узловой форме в молочной железе образуются одиночные, реже множественные плотные на ощупь узлы размером 5-30 мм. Клиническая картина: наличие прощупываемых узлов, грудь увеличивается в размерах и становится болезненной независимо от месячных. В половине случаев увеличиваются подмышечные лимфоузлы. Самая частая разновидность узловой мастопатии — фиброаденома молочной железы. В 70% случаев фиброаденома не проявляется клинически; лишь при прощупывании груди определяется безболезненный подвижный, не припаянный к коже плотный шарик.
В зависимости от строения тканей различают 4 вида фиброаденомы молочной железы:
- интраканаликулярная – ткань растет в просвет молочных протоков;
- периканаликулярная – ткань растет вокруг молочных протоков;
- смешанная – комбинация интраканаликулярного и периканаликулярного варианта;
- филлоидная (листовидная) – слоистое новообразование; у каждой десятой женщины перерождается в рак груди.
Диагностика мастопатии
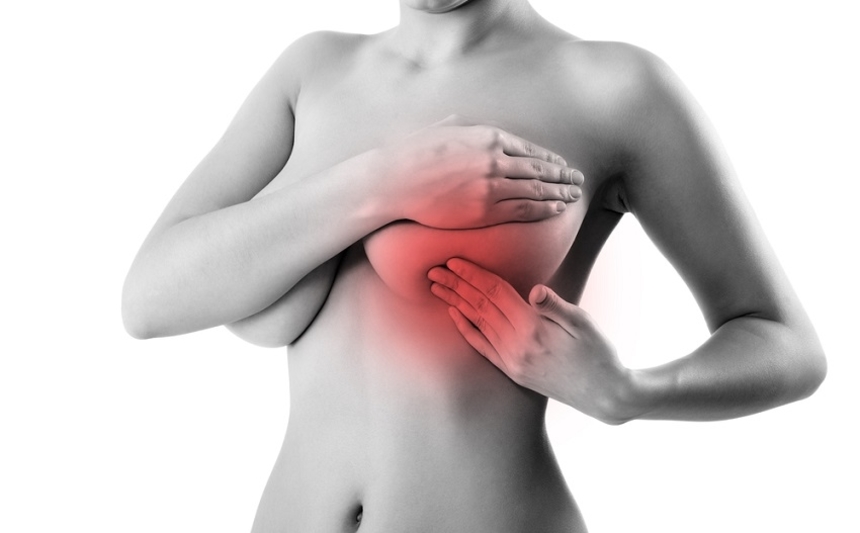
Лучший способ своевременной диагностики мастопатии — регулярный (каждый 3 месяца) самостоятельный осмотр и прощупывание молочных желез. При выявлении любых уплотнений молочной железы требуется немедленно обратиться к гинекологу или маммологу. Может потребоваться консультация эндокринолога и онколога.
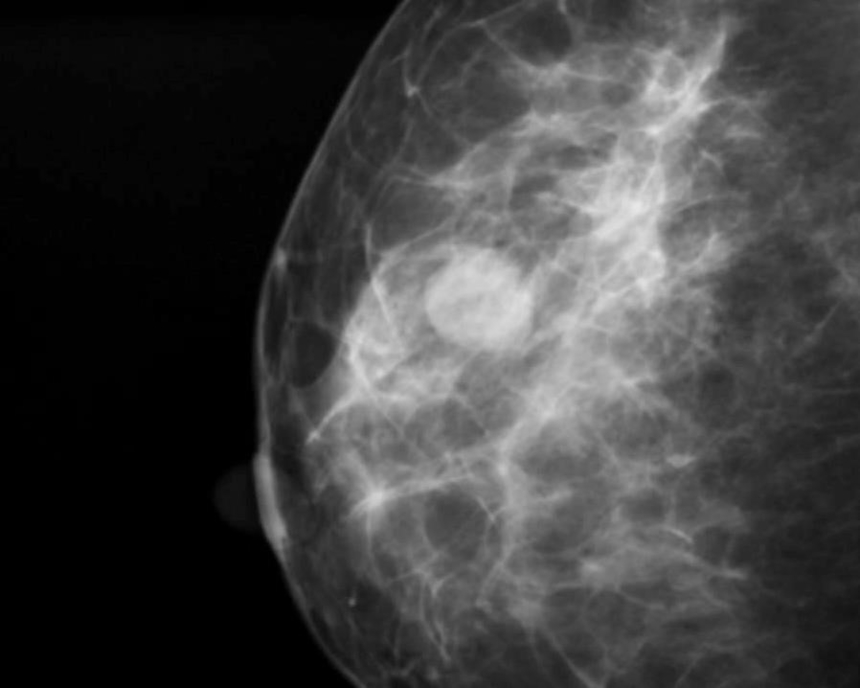
Эффективные инструментальные методы диагностики мастопатии — УЗИ молочной железы и ее рентгенография (маммография). УЗИ и маммографию выполняют на 6-12 день менструального цикла; при отсутствии менструации — в любое время. Для ранней диагностики мастопатии женщинам старше 35 лет рекомендуют проводить маммографию 1 раз в 2 года, а старше 50 лет — ежегодно.
Лабораторно определяют уровень гормонов в крови, в первую очередь, женских и мужских половых гормонов.
Чтобы уточнить вид патологии, а также диагностировать рак молочной железы, проводят пункцию новообразования со взятием кусочка опухоли (биопсии) и гистологическим исследованием биоптата.
Лечение мастопатии
Зависит от формы мастопатии (диффузная или узловая), возраста женщины, ее гормонального статуса и сопутствующих, прежде всего гинекологических заболеваний.
Диффузную мастопатию, как правило, лечат консервативно. В 90% случаев применяют гормональные препараты (низкодозированные оральные контрацептивы и аналоги половых гормонов), а также их антагонисты. Лечение длится годами.
Малые размеры узлов (до 8 мм) в течение нескольких месяцев пытаются лечить консервативно, но при неуспехе предлагают их хирургическое удаление, чтобы не пропустить развитие злокачественной опухоли. Крупные узлы удаляют без промедлений. Современное хирургическое органосохраняющее вмешательство включает секторальную резекцию молочной железы или “вылущивание” опухоли. После хирургического лечения в половине случаев назначают гормональную терапию.
Профилактика мастопатии
Чтобы избежать мастопатии, придерживайтесь правил:
- ведите регулярную половую жизнь;
- рожайте 2-3 детей и вскармливайте их грудью;
- планируйте беременность (избегайте абортов);
- регулярно контролируйте гормональный фон; своевременно выявляйте и лечите гинекологические и гормональные болезни, нарушения менструального цикла;
- своевременно лечите хронические болезни и инфекции;
- избегайте скандалов в семье, стрессов, неврозов, депрессии; ведите здоровый образ жизни; не курите и не злоупотребляйте алкоголем;
- укрепляйте иммунитет, проходите курсы витаминотерапии весной и осенью;
- проводите самостоятельный осмотр молочных желез каждые 3 месяца.
К какому врачу обратиться
При первом подозрении на мастопатию, обратитесь к гинекологу, маммологу. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов – ответы врачей Botkin.pro:
Мастопатия – повышен пролактин
С 02.07.16г повышен пролактин. Не беременна, детей нет,37лет. Диффуз. мастопатия, киста правой молочн. железы. Сданы анализы ( пролактин, эстрадиол, ФСГ,ЛГ, кортизол, 17-он, ДЭА-с — 2-3 д. цикла) Все в норме, кроме пролактина- 740 ( реф. 102 – 496 мМЕ/л), ДГЭА-С – 10,25 ( реф. 2.68 – 9.23мкмоль/л). Назначен Каберлин 0,5 ( по ½ таб Х 1 раз в неделю; через 2 мес – по1/2 таб Х 1 раз в 2 недели; через 6 мес- по 12 таб Х 1 раз в месяц) Во время терапии пролактин 24.09.16 -315 мМЕ/л, 15.11.16- 227, 4 мМЕ/л, ; 04.01.17- 262, 8 мМЕ/л, понизился ДГЭА-С ( 8,29; 7,923мкмоль/л). С 4.01.17 повышен 17-он: 1.35 (реф. 0.3 -1.00 нг/мл), далее ежемесячно ( от 4,4 до 4,6 нмоль/л (реф.0,2- 2,4 нмоль/л). Пролактин после отмены Каберлина (11.04.17г — 702мМЕ/л, 12.05.17 – 466мМЕ/л, 8.06.17. – 1142, 7.07.17 – 1374 (реф.60-600мМЕл) Проведено КТ надпочечников (без контрастного вещества) отклонений не выявлено. УЗИ органов малого таза( 2 р в год) — патологии не выявлено. Рекомендовано МРТ ггс. Иные медикаменты, повышающие пролактин не принимались. Что могло послужить причиной резкого повышения пролактина по результатам последних анализов? Мастопатия, киста? Стоит ли контролировать в дальнейшем уровень пролактина в течение месяца независимо от дней цикла?

Уровень пролактина коррелирует с уровнем ТТГ — гормоном, регулирующим работу щитовидной железы. Необходимо сделать анализ ТТГ. А также big-пролактин и big-big-пролактин. Повышенный пролактит может быть следствие гормонактивной опухоли гипофиза — нужно сделать рентген турецкого седла в двух проекциях.
Мастопатия
Можно ли с мастопатией принимать родоновые грязи на Азове?

Однозначно можно сказать только одно — радоновые ванны или любые грязи при мастопатии должен назначить только маммолог или гинеколог. Во-первых, врач должен быть уверен в диагнозе и отсутствии противопоказаний, во-вторых, должен оценить влияние процедур на организм, и вовремя отменить их (при необходимости).
Образование у дочки в груди – мастопатия ?
У дочки 10 лет вечером припухла левая грудь. Нащупала шарик под кожей. Не болит. Припухлость ушла. Что это может быть? Мастопатия? И стоит ли идти к хирургу?.

Здравствуйте. Попробуйте выяснить, не было ли травмы молочной железы…. и к маммологу заглянуть не лишне.
Налитая грудь – боюсь мастопатии !
Добрый день. Перед месячными наливается грудь и немного побаливает. В этом месяце месячные прошли,а грудь так и осталась налитая, болела при касании и прощупывались затвердения. Прошло дня три грудь почти не болит, когда ее трогаешь, но затвердения прощупываются. Температуры нет и каких-то внешних изменений нет. Это мастопатия? Что мне с этим делать? Оращаться куда-то?или само пройдет?

Сделайе УЗИ молочных желез, если нужно — маммографию и, конечно, консультация маммолога
Воспаляются подмышечные лимфоузлы
Иногда воспаляется лимфоузел под левой мышкой, через время пропадает, как с горошину появляется, но так на поверхности не видно, только прощупать можно, что это может быть? Мастопатия или рак груди? Заранее спасибо

Подмышечные лимфоузлы являются «сторожевыми» лимфоузлами (т.е. лимфоузлами, которые первые принимают лимфу от органа) для молочных желез. По-этому, для начала, рекомендую провести маммаграфию или УЗИ молочных желез на предмет исключения очаговой патологии молочной железы, с последующей консультацией маммолога
Боль в молочной железе у ребенка
У дочери болит леваят грудь. Ребёнку 13 лет. Месячных ещё не было. Боимся, что мастопатия.

С началом полового созревания могут быть боли в молочных железах. Постарайтесь ограничить в питании все, после чего хочется пить( чипсы, сухарики, сладкое). Ограничивать прием жидкости не нужно. На всякий случай можно сходить на УЗИ молочных желез, но вряд-ли обнаружится мастопатия или другая патология
Мастопатия
Диагноз: фиброзно-кистозная мастопатия (5 мм), вузловая лейомиома матки. Гормоны щитовидки в норме, ее размеры не увеличены. Врачи лечение не назначают, говорят, что просто нужно постоянно наблюдаться, пить витамины. Подскажите, какие нужно здать еще анализы на гормоны, чтобы понять причину гормональных сбоей и назначить лечение? 37 лет, есть 1 ребенок, противозачаточных таблеток не принимаю

Анализов, в том числе на гормоны, существует много. При мастопатии бывает целесообразным знать уровень пролактика, ФСГ, ЛГ. Чтобы рекомендовать вам тактику обследования, необходимо
1) видеть результаты УЗИ молочной железы
2) знать ваш семейный и акушерский анамнез, анамнез жизни
3) как давно наблюдаете мастопатию 5 мм? Размеры стабильны?
Молочная железа
Что это на УЗИ молочной железы: «немногочисленные гиперэхогенные фиброзные структуры»?

Это мастопатия. Обратите внимание на гормональный фон! Нужен осмотр маммолога или гинеколога-эндокринолога. Удачи. Будьте здоровы!
Грудь
Добрый вечер! 10 дней назад попала под хороший дождь. Лечу мастопатию и уже два дня температура 37,5! Могла ли застудить грудь? Могло ли дать такие симптомы только сейчас? Заранее спасибо

Если в груди вы не обнаружили покраснений, уплотнений и локальной болезненности, то, скорее, вы просто перемёрзли и простыли!
Боль в груди после завершения грудного вскармливания
Здравствуйте, кормила грудью 2,5 года, завершила гв три недели назад, проблем не было,в одной груди молока уже нет, во второй мало, но пару дней назаз в ней появилась боль при нажатии. Грудь мягкая, комков нету. С чем может быть связано?

Добрый день, боли при нажатии? В каком месте: сосок или сама грудь? Если сосок, все нормально, если сама грудь — покажитесь маммологу, чтобы исключить мастопатию.
Источник
2 августа 201837220 тыс.
Заболевания молочных желез – тема неизменно актуальная, острая и проблематичная. Вместе с тем, у самих пациенток (не говоря уже о мужьях и других родственниках-неспециалистах) зачастую выявляются самые смутные, очень далекие от реальности представления о том, что происходит в молочной железе в норме и патологии. Отсюда формулировки жалоб вроде такой: «Доктор, у меня это… мастит, наверное. Мастопа́тия, словом. Короче, в грудях чо-то болит».
Патологию молочных желез можно условно разделить на три большие группы: воспалительные процессы, или маститы, заболевания невоспалительного характера, или мастопатии (в медицине произносят с ударением на предпоследний слог: мастопати́я), и злокачественные опухолевые процессы, в просторечье известные как рак груди.
Мастопатия, таким образом, представляет собой группу патологических процессов в молочной железе. Эти заболевания разнородны в этиопатогенетическом и клиническом аспектах, но общим свойством является отсутствие первичного очага воспаления как главного симптома. Кроме того, данный диагноз всегда предполагает ту или иную гиперплазию, пролиферацию, доброкачественную опухоль, – словом, аномальное разрастание тех или иных тканей в железе.
Мастопатия может развиться в любом возрасте, однако наиболее подверженной категорией являются женщины сексуально-активного и репродуктивного возраста, т.е. 18-45 лет. Абсолютная частота встречаемости достигает в общей популяции, по некоторым оценкам, 40% женщин, а доля мастопатии среди всех регистрируемых заболеваний молочных желез – 45%.
Причины
Этиопатогенез мастопатии в одних источниках определяется как вполне понятный и достаточно изученный, в других – как не до конца ясный и подлежащий дальнейшему изучению.
Первая точка зрения основана на результатах многочисленных исследований, посвященных механизмам гормональной регуляции гистологического состава молочных желез. Известна, в частности, роль эстрогенов (женских половых гормонов), продуцируемых преимущественно в первой фазе менструального цикла, и прогестогенов, вырабатываемых во второй фазе (в частности, «гормона беременности» прогестерона). Кроме того, имеет значение концентрация пролактина, отвечающего за секрецию материнского молока: избыток этого гормона, обусловленный различными причинами, может наблюдаться вне периодов гестации и лактации.
Соответственно, развитие мастопатии связано с гормональными дисбалансами: стойкое преобладание одной гормональной группы и/или дефицит другой провоцирует непропорциональный, чрезмерный рост железистых или соединительных тканей. Отсюда и определение «дисгормональная мастопатия». Однако специалисты допускают возможность существования и других, негормональных причин развития мастопатии, пока неизвестных или слабо изученных.
Основные факторы риска: отсутствие в анамнезе родов, достаточно продолжительного грудного вскармливания и регулярной половой жизни; отягощенная по мастопатии наследственность; неоднократные аборты; неблагоприятное психологическое состояние (т.н. ситуация хронического стресса); экологические вредности; саморазрушительные привычки. Кроме того, практически у всех женщин с мастопатиями обнаруживаются какие-либо иные гинекологические или соматические заболевания (эндометриоз, доброкачественные неоплазии матки, сахарный диабет, ожирение, болезни печени и т.д.), а также эндокринные расстройства (в частности, гипо- или гипертиреоз).
Симптоматика
В определениях ВОЗ, международных и национальных маммологических организаций мастопатия чаще всего описывается как фиброзно-кистозная болезнь. Действительно, основным проявлением является разрастание волокнистой соединительной ткани (фиброз) с образованием узелков, тяжей, а также мелких или более крупных (до 3 см в диаметре) заполненных жидкостью полостей, или кист. Однако мастопатия вообще – это любая диспропорция между эпителиальной и фиброзной тканями. Другими словами, может преобладать гиперплазия железистой, паренхиматозной ткани, или же пролиферативный процесс может идти с разрастанием различных тканей одновременно. В клинической маммологии и гинекологии мастопатии разделяют на узловые (узелковые, узелково-кистозные мастопатии, локальный фиброаденоматоз, папилломы протоков и т.п.) и диффузные (рассеянные, распространенные, генерализованные, обычно двусторонние – напр., склерозирующие аденозы). Столь же справедливо считать узловую мастопатию начальной стадией мастопатии диффузной, встречаемость которой существенно возрастает с возрастом (особенно после 40-45 лет).
Основным симптомом мастопатии является боль в груди. Болевой синдром по характеру и выраженности варьирует очень широко: от едва ощутимого дискомфорта до невозможности прикоснуться к железе. Боли описываются пациентками как тянущие, острые, тупые, ноющие и т.д. Нередко боль иррадиирует в смежные зоны (в подмышечную впадину, руку, под лопатку и т.д.). В начальных стадиях процесса боли появляются только перед очередной менструацией, но по мере прогрессирования мастопатии болевой синдром становится все более стойким. Ощущения боли обусловлены, во-первых, механическим давлением растущих узелков на нервные окончания, во-вторых, застойными явлениями в кровеносных сосудах, что приводит к отеку тканей и, опять же, к раздражению нервных окончаний.
Учитывая описанные выше особенности этиопатогенеза, достаточно типичным и закономерным можно считать также некоторое увеличение объема груди.
К прочим наиболее характерным для мастопатии симптомам относится ощутимое уплотнение и утяжеление молочной железы, – в специальной литературе этот феномен описывается несколько странным, с филологической точки зрения, словом «нагрубание», – а также прозрачными, зеленовато-коричневыми, белыми, реже кровянистыми выделениями из соска при надавливании. Следует помнить, что любые выделения такого рода, обнаруживаемые вне периодов беременности и грудного вскармливания, являются однозначной и срочной причиной для визита к «своему» гинекологу или, лучше, сразу к маммологу.
Диагностика
Предварительный диагноз устанавливается клинически и пальпаторно, с учетом всех имеющих значение анамнестических сведений и результатов визуального осмотра. Для уточнения диагноза применяют такие инструментальные исследования, как рентген-контрастная маммография, УЗИ, термография, пункционная тонкоигольная аспирационная биопсия (ТАБ под УЗИ-контролем) и др. Консультация онколога почти всегда необходима и обязательна, принимая во внимание высокий риск малигнизации – весьма значима вероятность запуска роста злокачественной опухоли на фоне прогрессирующей мастопатии.
Лечение
Терапевтические схемы при мастопатии вырабатываются в строго индивидуальном порядке, и ни одна такая схема не может считаться универсальной. Следует понимать, что не только мастопатия, но и любые другие гистологические дисбалансы на сегодняшний день поддаются лечению плохо или вообще являются неизлечимыми.
Тем не менее, в большинстве случаев, особенно при своевременном обращении за помощью на ранних стадиях, удается добиться существенного терапевтического успеха. Прежде всего отметим, что нормализация образа жизни и отказ от вредных привычек, а также соблюдение врачебных предписаний касательно рациона и режима потребления жидкости, – все это является таким же эффективным компонентом лечения, как и любые другие назначения, и идет на пользу не только состоянию молочных желез. Другим важным компонентом выступает витаминотерапия (обычно необходим продолжительный прием витаминов групп Е, А и В).
Этиопатогенетическим лечением дисгормональной мастопатии следует считать терапию гормонами, которая должна быть точно рассчитана с учетом всех диагностических и анамнестических данных (в зависимости от особенностей конкретного случая, в разных сочетаниях применяются гестагены, антиэстрогены, ингибиторы секреции пролактина, андрогены). Симптоматически назначаются анальгезирующие, противовоспалительные, мочегонные и другие средства.
Источник