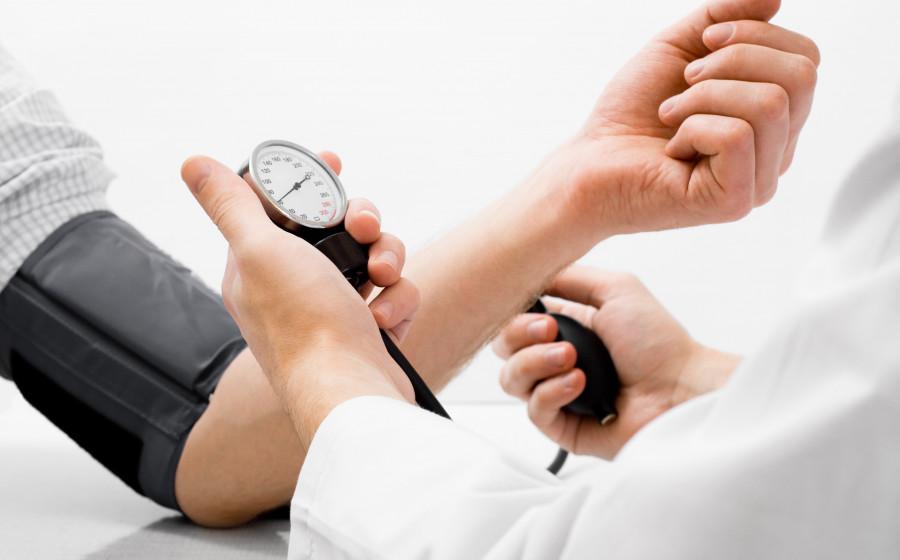
Воздушная эмболия при венозном кровотечении
Воздушная эмболия – это закупорка кровеносного русла пузырьками воздуха, попавшими в кровоток из внешней среды. Клинические проявления зависят от типа и величины пораженного сосуда. Наиболее опасна обтурация коронарных и легочных артерий, системы кровоснабжения головного мозга. При поражении ЛА возникают признаки острой дыхательной и сердечной недостаточности. Церебральная форма болезни протекает с развитием симптоматики ишемического инсульта. Диагноз устанавливается на основании клинической картины, данных доплерографии, капнограммы, измерения ЦВД. Специфическое лечение – аспирация газа через катетер, восстановление целостности сосудистого русла.
Общие сведения
Воздушная эмболия (ВЭ) – острое патологическое состояние, возникающее при попадании в кровеносный сосуд воздуха извне. Количество одномоментно введенного газа должно составлять не менее 10-20 мл, в противном случае он растворится в крови, не нанося вреда. Патология считается достаточно редкой, на ее долю приходится не более 2% от всех возможных видов сосудистой окклюзии. С одинаковой частотой определяется у мужчин и женщин, не имеет привязки к возрасту. Смертность при своевременной диагностике и оказании квалифицированной помощи колеблется от 10 до 40%. Отсутствие медицинского пособия при эмболизации легочных и церебральных сосудов приводит к гибели больного в 90% случаев.
Воздушная эмболия
Причины
Самопроизвольное попадание воздуха в кровеносную систему здорового человека практически исключено. Давление в большинстве сосудов избыточно по отношению к атмосфере, поэтому засасывания газов при повреждении сосудистой стенки не наблюдается. Исключение – внутренняя яремная вена, давление в которой при вдохе ниже атмосферного. Иначе выглядит ситуация с обезвоженными пациентами. За счет уменьшения ОЦК давление в центральных сосудах становится отрицательным, нарушение целостности стенки сосуда может привести к попаданию внутрь газов из окружающей среды. К распространенным причинам воздушной окклюзии относятся:
- Травматизация. Атмосферные газы проникают в кровь при баротравме легких (резкое всплытие с глубины, неправильно подобранный режим аппарата ИВЛ), повреждениях грудной клетки, сопровождающихся разрывом кровеносных сосудов. ВЭ также выявляется на фоне травм других анатомических зон при отсутствии своевременной остановки профузного кровотечения.
- Роды. Проникновение газов становится возможным при разрыве плацентарных венозных синусов. Воздух в поврежденные сосуды нагнетается под давлением во время маточных сокращений. Заболевание развивается независимо от величины центрального венозного давления. Симптоматика может возникать не только непосредственно в родах, но и спустя 1-2 суток.
- Медицинские процедуры. К манипуляциям с высоким риском формирования ВЭ относят операции на сосудах, органах грудной клетки, головном мозге, если в ходе вмешательства производится вскрытие венозного синуса. Кроме того, воздух систему кровоснабжения может попадать при неплотном соединении инфузионной системы с центральным венозным катетером или в процессе инфузионной терапии. Подобное происходит при отрицательном ЦВД.
Патогенез
Крупные пузыри воздуха в кровеносном русле могут приводить к окклюзии любых сосудов. Чаще всего блокируются легочные вены, сосуды сердца, артериальные стволы, питающие мозг. При поражении легочной артерии отмечается региональная внутрисосудистая гипертензия, перегрузка ПЖ и острая правожелудочковая недостаточность. Далее в процесс вовлекается левый желудочек, снижается сердечный выброс, нарушается периферическое кровообращение, развивается шок. Воздушная эмболия ЛА сопровождается возникновением бронхоспазма, вентиляционно-перфузионного дисбаланса, инфаркта легкого и дыхательной недостаточности.
При нарушении кровотока в мозговых сосудах формирование патологии происходит по типу ишемического инсульта. На определенном участке мозга нарушается кровоснабжение, нейроткань испытывает кислородное голодание и отмирает. Образуется участок некроза, происходят множественные мелкие кровоизлияния в мозговую ткань. Дальнейшее течение болезни зависит от локализации пораженного участка. Могут обнаруживаться парезы, параличи, нарушение когнитивных функций, сбои в деятельности внутренних органов.
Классификация
Существует несколько критериев систематизации ВЭ. Воздушная эмболия классифицируется по характеру течения (молниеносная, острая и подострая), пути проникновения воздуха в кровоток (ятрогенная, травматическая), направлению движения эмбола (ортоградная, ретроградная, парадоксальная). В клинической практике используют разделение форм болезни по виду пораженного сосуда, включающее следующие варианты патологии:
- Артериальная. Наблюдается закупорка крупных артериальных стволов (коронарных, легочных, церебральных). Встречается в 30-35% случаев, развивается молниеносно, протекает тяжело, с выраженной клинической симптоматикой. Пациент погибает в течение нескольких часов, иногда – минут. Для формирования АВЭ необходимо более 40-50 см3 газа, одномоментно попавшего в кровоток.
- Венозная. Обнаруживается в 65-70% случаев. Приводит к нарушению венозного оттока. Симптоматика прогрессирует сравнительно медленно, жизнеугрожающие состояния выявляются редко. Склонна к подострому течению. При закупорке мелких вен и венул может протекать бессимптомно, кровоток при этом обеспечивается за счет системы коллатералей. Исключение – воздушная окклюзия легочных вен, по которым насыщенная кислородом кровь поступает от легких к сердцу.
Симптомы воздушной эмболии
Клиническая картина различается в зависимости от вида и размера пораженного сосуда. При нарушении оттока крови по крупным периферическим венам возникают типичные признаки тромбоза. Пораженный участок отекает, увеличивается в размерах. При сдавливании определяется сильная болезненность. Кожа в зоне патологии цианотична, имеет место локальная гипертермия. Системной реакцией является умеренная тахикардия, вызванная депонированием определенного объема жидкости и уменьшением ОЦК.
Воздушная эмболия мелких ветвей легочной артерии вызывает кашель, кровохарканье, эпизоды синкопэ, одышку более 20 вдохов, тахикардию в пределах 100-120 ударов в минуту. Нарушения гемодинамики отсутствуют. При закупорке крупных стволов развивается картина острого легочного сердца. У больного выявляется резкая гипотония, набухание шейных вен, увеличение размеров печени, рост ЦВД, психомоторное возбуждение, усиление сердечного толчка. Кожа бледная, холодная, покрыта липким потом.
Поражение коронарных артерий приводит к возникновению острого инфаркта миокарда. Отмечаются типичные боли за грудиной сжимающего характера. Применение нитратов не дает ожидаемого эффекта. АД снижается вплоть до шоковых цифр. Возможен отек легких сердечного происхождения. Типичная картина ОИМ наблюдается не всегда. В 40% случаев болезнь протекает в атипичном варианте, проявляется болями в животе, горле, левой руке и т. д.
Эмболизация структур кровоснабжения мозга становится причиной инсульта. В тканях мозга образуется очаг некроза, от локализации которого зависит клиническая симптоматика. К наиболее распространенным признакам ишемического инсульта относят парезы и параличи, локальное снижение мышечного тонуса, парестезии, расстройства речи, нечеткость зрения, головокружение, головную боль, нарушения устойчивости, дроп-атаки, ослабление кожной чувствительности.
Осложнения
При эмболизации периферических артерий образуются трофические язвы, возникают зоны некроза. Нарушение венозного оттока в конечностях приводит к отекам. Изменения со стороны системы кровоснабжения внутренних органов становятся причиной ослабления или полного прекращения их деятельности. Может развиваться острая почечная или печеночная недостаточность, парез кишечника, недостаточность функции сердца и легких. Поражение церебральных кровеносных структур провоцирует необратимые нарушения в работе организма. Наблюдаются параличи, нарушения в психоэмоциональной сфере, изменения в работе внутренних органов, иннервируемых поврежденным участком мозга.
Диагностика
Диагностику ВЭ осуществляет анестезиолог-реаниматолог в тандеме с непосредственным лечащим врачом пациента. Данные клинического обследования в сочетании с информацией, полученной при использовании аппаратных диагностических методик, обычно не оставляют сомнений в диагнозе. Сложности возникают при определении вида эмболии. Следует дифференцировать окклюзию сосудов, вызванную воздухом, пузырьками газа, образующимися эндогенно при резком изменении давления окружающей среды (кессонная болезнь, газовая эмболия), тромбом, опухолью, инородным телом, конгломератом бактериальных клеток. К числу диагностических мероприятий относятся:
- Физикальные. Проводятся в отделении реанимации или по месту нахождения пациента. В ходе осмотра выявляют косвенные признаки тромбоза и ставят предварительный диагноз. Нужно учитывать, что болезнь далеко не всегда протекает с полным набором симптомов, частота встречаемости некоторых из них не превышает 50-60%.
- Лабораторные. На начальных этапах развития ВЭ лабораторное обследование не слишком информативно. Отмечаются изменения состава газов крови, кислотно-щелочного равновесия, баланса электролитов. При поражении внутренних органов и развитии полиорганной недостаточности происходит увеличение активности печеночных ферментов, рост концентрации креатинина и мочевины в крови. Деструктивные процессы в мышечной ткани становятся причиной повышения уровня миоглобина.
- Инструментальные. При проведении прекардиальной, трансэзофагальной или транскраниальной допплерографии удается установить факт наличия воздуха в сосудах. Исследование является качественным, определить объем газа с его помощью невозможно. Капнограмма свидетельствует об увеличении концентрации углекислого газа в конце выдоха, при измерении ЦВД выявляется неадекватный рост показателей. На ЭКГ обнаруживаются желудочковые экстрасистолы, изменения зубца P, депрессия сегмента ST.
Лечение воздушной эмболии
Устранение последствий попадания воздуха в сосуды производят с использованием медикаментозных и аппаратных способов лечения. Объем необходимой помощи зависит от состояния пациента, выраженности нарушения жизненно важных функций, наличия в клинике необходимого оборудования. Обычно схема восстановительных мероприятий включает в себя следующие методы воздействия:
- Неспецифические медикаментозные. Лечение направлено на минимизацию клинических признаков болезни и предотвращение осложнений. Пациенту назначают стероидные гормоны, кардиотоники, петлевые диуретики, сосудорасширяющие средства, антиоксиданты. На этапе восстановления используют поливитаминные комплексы, ноотропные препараты. При выраженной дыхательной недостаточности больного переводят на ИВЛ в режиме принудительной вентиляции.
- Аппаратные. Воздушная эмболия лечится с помощью гипербарической оксигенации и управляемой гипотермии. ГБО осуществляется под давлением 2-3 атмосферы, количество сеансов варьируется от 5 до 12. Продолжительность каждого из них – 45 минут. При использовании гипотермии тело больного охлаждают до 34°C. Как баролечение, так и холод способствуют увеличению растворимости газов в крови, что позволяет уничтожить тромб, недоступный для удаления оперативным путем.
- Оперативные. Оптимальным методом извлечения эмбола при внутрисердечной ВЭ является его аспирация через подключичный катетер. При этом происходит удаление нескольких сотен миллилитров крови, что может потребовать проведения массивной инфузионной терапии или гемотрансфузии. При точном определении локализации эмбола возможно вскрытие сосуда или венозного синуса.
Прогноз и профилактика
Исход благоприятный в тех случаях, когда воздух удается удалить с помощью малотравматичного подключичного доступа. При внутричерепной или легочной локализации эмбола прогноз ухудшается, поскольку извлечь его хирургическими методами практически невозможно. Применение ГБО и гипотермии не позволяет быстро нормализовать кровоток, следовательно, повышается вероятность необратимых последствий. При поражении периферических вен и артерий угроза для жизни обычно отсутствует, но восстановление пораженных тканей протекает длительно, полной регенерации удается добиться не всегда.
Воздушная эмболизация наиболее часто возникает в ходе медицинских манипуляций, поэтому мероприятия по ее профилактике полностью ложатся на сотрудников лечебного учреждения. При вмешательствах на верхней полой вене больной должен находиться в положении Транделенбурга, катетеризация подключичной вены в момент, когда игла остается с открытым торцом (отсоединение шприца, извлечение проводника), проводится на глубоком выдохе больного. При низком ЦВД следует своевременно перекрывать окончившиеся инфузионные системы.
Источник
Венозная воздушная эмболия, разновидность газовой эмболии, относится к состояниям с потенциальной серьезной заболеваемостью и смертностью. Она является преимущественно ятрогенным осложнением, которое возникает, когда атмосферный газ попадает в системную венозную систему.
В прошлом венозная воздушная эмболия в основном ассоциировались с нейрохирургическими процедурами, которые проводились в положении сидя. В последующем она была связана с катетеризацией центральной вены, разрезом скальпа, сращением шейного отдела позвоночника, проникающей и тупой травмой грудной клетки, высокой ИВЛ, торакоцентез, гемодиализ, и рядом других инвазивных сердечно-сосудистых процедур.
Венозная воздушная эмболия также наблюдается во время диагностических исследований, таких как радиоконтрастная инъекция для компьютерной томографии (КТ). Использование таких газов, как углекислый газ и закись азота во время медицинских процедур, и воздействие азота во время несчастных случаев при водных погружениях также могут привести к воздушной эмболии. Помимо этого, у профессиональных футболистов фиксировались очевидные случаи венозной воздушной эмболии вследствие внутривенного вливания нормального физиологического раствора под давлением.
Разнообразные случаи эмболии являются субклиническими без неблагоприятного исхода и поэтому не регистрируются. Как правило, когда симптомы присутствуют, они неспецифичны, и для ускорения исследований и начала соответствующей терапии требуется высокий индекс клинических подозрений на нее.
Для возникновения венозной воздушной эмболии должны иметься два следующих предварительных условия:
Основные факторы, определяющие степень заболеваемости и смертности при венозной воздушной эмболии, связаны с объемом уноса газа, скоростью накопления и положением больного во время этого состояния.
Как правило, небольшое количество воздуха разбивается в капиллярном русле и всасывается из кровотока, не вызывая симптомов. По подсчетам, для серьезного нарушения (кардиогенного шока или остановки сердца) требуется более 5 мл / кг воздуха, вытесняемого во внутривенное пространство. Однако, о возникновении осложнений указывалось всего лишь при внутривенном введении 20 мл воздуха.
Инъекция 2 или 3 мл воздуха в кровоток головного мозга может привести к летальному исходу. Помимо этого, всего лишь 0,5 мл воздуха в левой передней нисходящей коронарной артерии вызывает фибрилляцию желудочков. По сути, чем ближе вена, в которую попадает воздух, к правой стороне сердца, тем меньший объем воздуха требуется для смертельного исхода.
Быстрое поступление или большие объемы воздуха, поступающие в системную венозную циркуляцию, создают значительную нагрузку на правый желудочек, в особенности если это приводит к значительному повышению давления в легочной артерии. Данное повышение давления в легочной артерии может привести к обструкции оттока правого желудочка и дальнейшему понижению легочного венозного возврата в левую сторону сердца. Понижение легочного венозного возврата вызывает уменьшение преднагрузки левого желудочка с результирующим уменьшением сердечного выброса и возможным системным сердечно-сосудистым коллапсом.
В результате венозной воздушной эмболии часто возникают тахиаритмии, но также могут возникать брадиаритмии.
Быстрое попадание больших объемов воздуха (более 0,30 мл / кг / мин) в венозную систему кровообращения может подавить способность воздушных сосудов фильтровать воздух, и это приводит к множеству клеточных изменений. Воздействие воздушной эмболии на легочную сосудистую систему может привести к серьезным воспалительным изменениям в легочных сосудах; к которым относится прямое повреждение эндотелия и накопление тромбоцитов, фибрина, нейтрофилов и липидных капель.
Вторичная травма в результате активации комплемента и высвобождения медиаторов и свободных радикалов может привести к капиллярной утечке и возможному некардиогенному отеку легких.
Изменение сопротивления сосудов легких и несоответствие вентиляционно-перфузионного состояния может привести к внутрилегочному шунтированию крови справа налево и увеличению альвеолярной мертвой зоны с последующей артериальной гипоксией и гиперкапнией.
Артериальная эмболия как осложнение венозной воздушной эмболии может происходить при прямом прохождении воздуха в артериальную систему через аномальные структуры, в том числе дефект межпредсердной или желудочковой перегородки, открытое овальное окно или легочные артериовенозные мальформации. Это может привести к парадоксальной эмболии артериальной системы. Риск развития парадоксальной эмболии, вероятно, повышается во время процедур, которые выполняются в положении сидя.
Воздушная эмболия также была описана как возможная причина синдрома системного воспалительного ответа (случай), вызванного высвобождением эндотелиальных цитокинов.
Для возникновения венозной воздушной эмболии необходимо наличие двух следующих физических условия для попадания газа в венозную систему:
Должна существовать прямая связь между источником воздуха / газа и сосудистой системой (нарушение вен без коллапса)
Должен присутствовать градиент давления (ниже атмосферного давления в сосудах), способствующий прохождению воздуха в циркуляцию.
Классически, венозной воздушной эмболии было признано возникающим в контексте декомпрессионной болезни у аквалангистов, летчиков и астронавтов. По статистике, баротравма и воздушная эмболия осложняют примерно на 7 случаев из каждых 100 000 погружений в воду. Однако, наиболее распространенной причиной венозной воздушной эмболии является ятрогенные причины.
Хирургические процедуры
Хирургические процедуры являются основной причиной венозной воздушной эмболии. Нейрохирургические процедуры, в особенности те, которые выполняются в положении Фаулера (сидячее положение), и отоларингологические вмешательства – две наиболее распространенные операции, приводящие к данному осложнению.
Венозная воздушная эмболия имеет следующие особенности:
По статистике, частота легкого или клинически бессимптомных случаев венозной воздушной эмболии во время нейрохирургических процедур колеблется между 10% при операциях на шейной ламинэктомии, когда пациенты находятся в положении лежа, и 80% во время операций на задней черепно ямке (например, восстановление черепного синостоза), когда пациенты находятся в положении Фаулера;
Риск венозной воздушной эмболии имеется каждый раз, когда хирургическая рана поднимается более чем на 5 см выше правого предсердия; Наличие многочисленных, больших, несжатых венозных каналов в хирургическом поле (особенно во время шейных процедур и краниотомии, которые нарушают дуральные пазухи) также увеличивает риск данного осложнения;
Захват воздуха / газа, обусловленный интраоперационным положением пациента, может быть результатом других хирургических процедур, включая черепно-лицевую хирургию, хирургию дентальных имплантатов, сосудистые процедуры (к примеру, эндартерэктомии), трансплантацию печени, ортопедические процедуры (например, замену бедра, операцию на позвоночнике), артроскопия), боковая пролежневая торакотомия, операции на мочеполовой системе в положении Тренделенбурга и операции с опухолями / пороками развития с высокой степенью васкуляризации или поражением сосудов, как в контексте травмы;
Предварительное клиническое исследование показало, что диоксид углерода уменьшает гемодинамические эффекты венозной воздушной эмболии, возникающие в положении сидя, что исследователи связывают с лучшей растворимостью и улучшенной переносимостью артериального углерода.
Акушерские / гинекологические процедуры, лапароскопия
Акушерские / гинекологические процедуры (кесарево сечение) и лапароскопические операции несут свой риск развития венозной воздушной эмболии. Хотя этот риск обычно не учитывают, у каждого из них сообщается, что связанный с ним риск возникновения осложнения превышает 50%. Риск венозной воздушной эмболии во время кесарева сечения может быть самым высоким, когда матка выводится наружу. Риск осложнения в лапароскопической хирургии может потребовать непреднамеренного открытия сосудистых каналов посредством хирургических манипуляций, а не просто в результате осложнения инсуффляции.
Обе эти хирургические процедуры были связаны с интраоперационной смертностью как прямые последствия воздушной эмболии. Несмотря на это, возможность венозной воздушной эмболии часто игнорируется в лапароскопической хирургии и кесаревом сечении.
Ятрогенное создание градиента давления
Венозная воздушная эмболия также может быть результатом ятрогенного создания градиента давления для входа воздуха. Процедуры, которые вызывают такой градиент давления, включают люмбальную пункцию (история болезни), периферические внутривенные линии, и центральные венозные катетеры.
Центральная венозная катетеризация
Венозная воздушная эмболия является потенциально опасным для жизни и недостаточно изученным осложнением центральной венозной катетеризации, включая центральные линии, легочные катетеры, гемодиализные катетеры и катетеры Хикмана (долгосрочные). Эмболия могут возникать в любой точке во время вен. Градиент давления 5 см H2O между воздухом и венозной кровью через иглу 14-го калибра позволяет воздуху поступать в венозную систему со скоростью 100 мл / с. Попадание 300-500 мл воздуха с такой скоростью может привести к летальному исходу.
Ряд факторов увеличивают риск венозной эмболии, связанный с катетером:
Разрыв или отрыв катетерного соединения (составляет 60-90%)
Отсутствие закупорки игольной втулки и / или катетера во время введения или удаления
Дисфункция самоуплотняющихся клапанов в пластиковых оболочках
Наличие постоянного катетерного тракта после удаления центрального венозного катетера
Глубокое вдохновение при вставке или удалении, которое увеличивает величину отрицательного давления
Гиповолемия, которая снижает центральное венозное давление
Вертикальное позиционирование пациента, которое снижает центральное венозное давление
Механическая инсуффляция или инфузия
Механическая инсуффляция или инфузия является еще одной причиной венозной воздушной эмболии. Несколько различных процедур включают использование инсуффляции, в том числе артроскопические процедуры, гистероскопию CO2, лапароскопию, уретральные процедуры и орогенитальную сексуальную активность во время беременности (путем введения вен в миометрий во время беременности и / или после родов).
Непреднамеренная инфузия воздуха также может происходить во время инъекции контрастных веществ внутривенно для КТ, ангиографии, и катетеризации сердца, а также во время процедур абляции сердца. Имеется мало информации о частоте осложнений, связанных с ятрогенной эмболизацией воздуха, вызванной инъекциями контрастного вещества в процессе КТ-исследований; Тем не менее это возможное серьезное осложнение, которое может быть катастрофическим. Существует несколько отчетов о случаях, и все согласны с тем, что фактическое количество таких случаев, вероятно, выше, чем сообщалось.
Вентиляция положительного давления
Вентиляция с положительным давлением во время искусственной вентиляции подвергает пациентов риску баротравмы и, следовательно, артериальной и / или венозной воздушной эмболии. Попадание газа в кровоток может произойти, если нарушение целостности легочной артерии происходит одновременно с разрывом альвеол из-за чрезмерного расширения воздушного пространства. Это осложнение может возникать при постановке различных диагнозов; однако, это чаще всего сообщается у пациентов с острым респираторным дистресс-синдромом и у недоношенных новорожденных с болезнью гиалиновой мембраны. По этим же причинам аквалангисты могут также иметь венозной воздушной эмболии от альвеолярного вздутия.
Другие причины
Венозная воздушная эмболия также была описан в случаях тупой и проникающей травмы груди и живота, а также травм шеи и черепно-лицевой области.
Диагностика
Чреспищеводная эхокардиография
Чреспищеводная эхокардиография обладает самой высокой эффективностью при выявлению наличия воздуха в правом желудочковом тракте или основных легочных венах. Он может обнаружить всего лишь 0,02 мл / кг воздуха, вводимого болюсной инъекцией. Он также обладает дополнительным преимуществом выявления парадоксальной воздушной эмболии.
Эхокардиография, как чреспищеводная, так и трансторакальная эхокардиография, позволяют не только диагностировать воздушную эмболию, но также помогает в диагностике сердечных аномалий, исследованию объема, легочной гипертонии и сократимости сердца, что позволяет исключить другие причины гипотонии, одышки, и помощь в дальнейшем ведении больных. Использование чреспищеводной эхокардиографии стало более распространенным в экстренной медицине.
Допплерография
Ультразвуковая допплеровская ультрасонография является наиболее чувствительным неинвазивным методом выявления венозных воздушных эмболий. Эта методика способна обнаружить всего 0,12 мл эмболизированного воздуха (0,05 мл / кг).
Транскраниальная допплерография является еще одним методом визуализации, обычно используемым для выявления церебральной микроэмболии.
Рентгенография
Рентгенография грудной клетки может показать нормальное состояние или может обнаруживать газ в легочной артериальной системе, дилатацию легочной артерии, очаговую олигемию (признак Вестермарка) и / или отек легких.
КТ и МРТ
Компьютерная томография (КТ) может обнаружить воздушную эмболию в центральной венозной системе (особенно в подмышечной и подключичной венах), правом желудочке и / или легочной артерии. Небольшие (менее 1 мл) воздушные дефекты, как правило, бессимптомные, возникают во время 10-25% контрастного сканирования с контрастированием; таким образом, специфика этой модальности лучше всего при больших дефектах наполнения. КТ головы может показать воздух внутри головного мозга, отек мозга или инфаркт. На КТ грудной клетки при травме легкого могут наблюдаться такие состояния, как пневмоторакс, гемоторакс или эмфизематозные пузыри, которые могли привести к воздушной эмболии, однако не помогают при первоначальной диагностике.
МРТ головного мозга может показывать повышенную концентрацию воды в пораженных тканях, но одно только это обнаружение может быть ненадежным для обнаружения газовой эмболии.
Лечение
Если венозная воздушная эмболия имеется до обращения в отделение неотложной помощи, больных следует транспортировать в положении лежа на левой стороне тела.
Лечение воздушной эмболии включает в себя идентификацию источника воздуха, предотвращение дальнейшего поступления воздуха (путем зажима или отсоединения цепи), уменьшение объема захваченного воздуха и поддержку гемодинамики.
Контроль уровня O2 и выполнение эндотрахеальной интубации при тяжелом респираторном дистрессе или рефрактерной гипоксемии или у больного с сонным или коматозным состояниями для поддержания адекватной оксигенации и вентиляции. Введение высокопоточного (100%) O2 позволяет понизить содержание азота в пузырьке и, следовательно, размер.
Немедленно поместите пациента в левое боковое пролежни (маневр Дюранта) и положение Тренделенбурга. Это помогает предотвратить попадание воздуха через правую сторону сердца в легочные артерии, что приводит к обструкции оттока правого желудочка (воздушная пробка). Если требуется сердечно-легочная реанимация, больной помещается в положении лежа на спине и вниз головой.
Может быть предпринята попытка прямого удаления воздуха из венозной циркуляции путем аспирации из центрального венозного катетера в правом предсердии. Тем не менее, в настоящее время нет данных, подтверждающих необходимость экстренного размещения катетера для аспирации воздуха во время острой гемодинамической нестабильности.
При необходимости инициируется сердечно-легочная реанимация. Помимо поддержания сердечного выброса, сердечно-легочная реанимация может также служить для дробления больших воздушных пузырьков на более мелкие и выталкивания воздуха из правого желудочка в легочные сосуды, тем самым улучшая сердечный выброс. Даже без необходимости сердечно-легочной реанимации это обоснование применимо к массажу сердца.
Рассматривается возможность перевода в учреждение гипербарической оксигенотерапии. Показания к ней включают неврологические проявления и сердечно-сосудистую нестабильность. Потенциальные преимущества включают сжатие существующих пузырьков, установление высокого градиента диффузии для ускорения разрешения существующих пузырьков, улучшение оксигенации ишемических тканей и снижение внутричерепного давления.
Поддерживающая терапия должна включать жидкостную реанимацию (для увеличения внутрисосудистого объема, повышения венозного давления и венозного возврата). Есть также некоторые свидетельства того, что газовая эмболия может вызывать относительную гемоконцентрацию, увеличивающую вязкость и ухудшает и без того нарушенную циркуляцию. Гиповолемия менее переносима, чем относительная анемия. Кристаллоиды могут вызывать отек мозга; поэтому коллоиды являются предпочтительными для гемодилюции.
Применение вазопрессоров и искусственной вентиляции легких являются двумя другими поддерживающими мерами, которые могут быть необходимы.
Присутствие гириформного воздуха на КТ головного мозга является негативным прогностическим показателем при связанной с венозным катетером церебральной воздушной эмболии. Другие потенциальные предикторы неблагоприятных исходов у пациентов с катетер-ассоциированными венозными воздушными эмболиями включают пожилой возраст, начальные нарушения сознания и наличие гемпареза.
Потенциально опасные для жизни и катастрофические последствия венозной воздушной эмболии напрямую связаны с его влиянием на систему пораженных органов, где находится эмболия. Венозная воздушная эмболия может быть смертельной и часто сопровождается высокой неврологической, респираторной и сердечно-сосудистой заболеваемостью.
Загрузка…
Источник