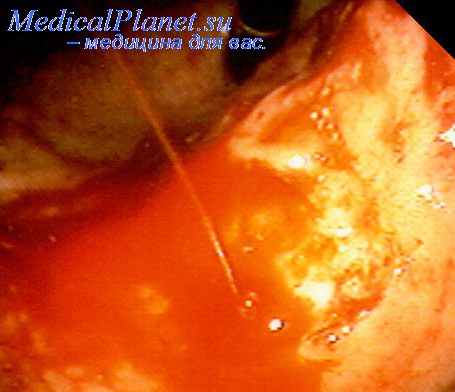
Вид кровотечения при повреждении печени
Операции при повреждении печени. Методы остановки кровотечений из печени.
При небольших поверхностных разрывах печени для выполнения гемостаза применяют П-образные швы, накладывая их в поперечном направлении по отношению к сосудам и желчным протокам печени. Для наложения швов на паренхиму печени применяют викрил или кетгут № 4 на атравматичной игле. В случае отсутствия атравматичного материала возможно использование круглой иглы с нитью № 4 или № 6. Применять нерассасывающийся шовный материал для наложения швов на ткань печени нельзя, так как в этом случае наблюдаются длительная воспалительная реакция и нередко абсцедирование, которое требует повторной операции и удаления шовного материала, являющегося инородным телом.
При разрывах печени глубиной более 3 см выполняют иссечение краев и удаление нежизнеспособных участков ткани, а затем на обе стороны дефекта накладывают гемостатические П-образные швы, отступая от края раны не меньше чем на 0,5 см. После достижения гемо- и желчестаза края дефекта сближают послойным наложением непрерывных или П-образных узловых швов, заходя за линию гемостатических швов (отступая от края раны не меньше чем на 1 см) и используя их для уменьшения нагрузки на рыхлую ткань печени. Швы следует затягивать осторожно, чтобы избежать их прорезывания. Для этого ассистент хирурга обеими руками старается максимально сблизить края разрыва. При прорезывании гемостатических швов под них подкладывают синтетические рассасывающиеся пленки При невозможности сближения краев раны или прорезывании швов дефект ткани тампонируют прядью сальника и узлы завязывают сверху этой пряди. При этом следует избегать травматизации или захватывания в шов сосудов, питающих прядь большого сальника. При наличии ран в области серповидной связки дефект можно укрыть мобилизованной серповидной связкой.
При закрытой травме печени наблюдаются самые разнообразные повреждения печени — от небольшого разрыва свободного края до разделения органа на фрагменты (с различной степенью жизнеспособности) Наиболее часто встречаются неправильной формы разрывы капсулы и паренхимы с истечением крови и желчи (60— 70 %), Размозжение нескольких сегментов, напротив, встречается всего в 1—2 ‘, случаев Нередко при закрытой травме живота хирург встречает большие подкапсульные гематомы, представляющие собой разрыв паренхимы с сохраненной капсулой (15—20 %). Подкапсульная гематома выглядит как флюктуирующее плоское образование темного цвета, расположенное под капсулой Глиссона. Ввиду большой вероятности двухэтапного разрыва такие гематомы следует опорожнить, осуществляя гемостаз одним из вышеуказанных способов. Особую форму закрытой травмы печени представляют внутрипеченочные гематомы (10—12 %), которые трудно диагностировать даже во время лапаротомии, так как внешний вид печени может не меняться. Косвенными внешними признаками внутрипеченочной гематомы могут быть участок кровоизлияния темного цвета или небольшая звездчатая трещина капсулы. В любом случае внутри печеночная гематома подлежит консервативному лечению и динамическому наблюдению.
При наличии глубоких трещин печени без повреждений крупных сосудов необходимо использовать гепатопексию с целью создания замкнутого изолированного пространства. Гепатопексия по Хиари — Алферову — Николаеву показана также при наличии ран или разрывов на диафрагмалыюй или нижнедорсальной поверхности печени. Операция заключается в фиксации свободного края соответствующей доли печени от круглой до треугольной связки с диафрагмой по линии ее прикрепления к грудной стенке (при разрывах диафрагмальной поверхности печени) или с задним листком париетальной брюшины (при наличии травмы по нижней поверхности). После такой операции искусственно создается замкнутое щелевидное пространство емкостью 15—25 мл, при этом к линии швов в поддиафрагмальное или подпеченочное пространство для оттока раневого отделяемого подводят двухпросветиыс дренажи.
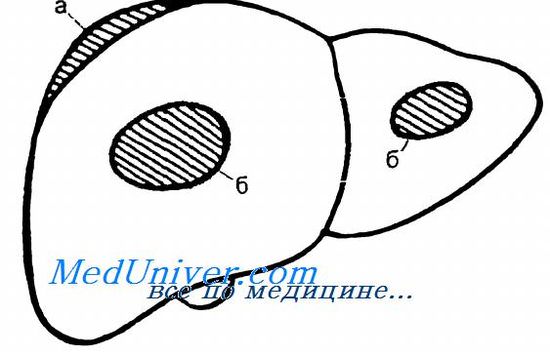
Схематическое расположение подкапсульной (а) и внутрипеченочной гематом (б).
При разрывах печени, сопровождающихся профузным кровотечением, изложенными выше приемами не всегда удастся добиться полного гемостаза, особенно при значтслкном разрушении ее паренхимы и при наличии гемобилии. В таких случаях, если при временном пережатии геиатодуодснальной связки имеется достаточный гемостатический эффект, печеночную артерию перевязывают. Для этого диссектором по верхнему краю гепатодуоденальной связки выделяют общую печеночную, собственную печеночную и пузырную артерии Собственную печеночную артерию перевязывают викрилом дистальнее места отхождения пузырной артерии (в противном случае возможно развитие некроза стенок желчного пузыря, и тогда потребуется холецистэктомия). Необходимо подчеркнуть, что перевязка печеночной артерии сама по себе приводит в 20—25 % случаев к летальным исходам за счет развития множественных мелких сегментарных некрозов, поэтому данный прием следует использовать при крайней необходимости.
У пострадавших с повреждением печени IV степени по Мооге паренхима печени представлена отдельными фрагментами, имеющими связь друг с другом только сосудисто-секреторными ножками. Удаление таких фрагментов не представляет сложности после раздельной перевязки сосудов и желчных протоков. Раневую поверхность печени в таких случаях прикрывают прядью большого сальника и фиксируют его к капсуле печени отдельными швами.
Травмированные участки печени с сомнительной жизнеспособностью необходимо удалять, начиная из глубины разрыва. При этом пальцами тупо разделяют участки ткани, ощущая натягивание кровеносных сосудов и желчных протоков (этот прием называется дигитоклазией), а затем прошивают и перевязывают викрилом сосуды и протоки.
При глубоких и кровоточащих разрывах для достижения гемостаза производят частичное разделение печени по ходу портальных щелей. Для этого ассистент осторожно разводит края печени, а хирург пальцами левой руки постепенно выделяет в паренхиме в зоне повреждения сосуды и желчные протоки, следуя по ходу сосудисто-секреторного пучка. Обнаружив источник кровотечения, сосуд вместе с прилежащим участком паренхимы печени прошивают обвивным викриловым или кетгутовым швом на атравматичной игле.
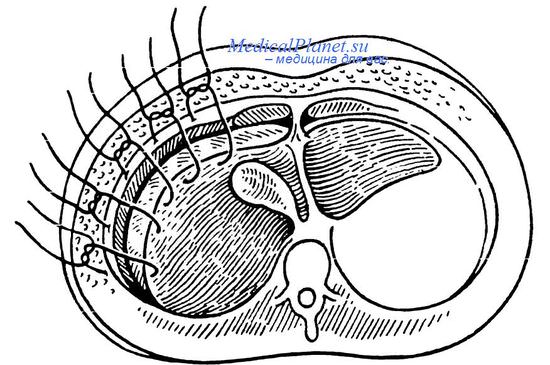
Гепатопексия по Хиари-Алферову-Николаеву.
После окончательной остановки кровотечения из печени постепенно ослабляют турникет с гепатодуоденальной связки, при этом в течение 10—15 мин наблюдают за изменением окраски печени. Появление темно-багрового или серого цвета свидетельствует о нарушении кровоснабжения и требует удаления соответствующего сегмента, однако при большой кровопотере, нестабильной гемодинамике это технически сложное и травматическое вмешательство следует отложить на 2—3 сут до стабилизации состояния или до доставки пострадавшего в специализированный стационар. Необходимо помнить, что выполнение таких расширенных вмешательств приводит к резкому увеличению леальности (до 60-80 %).
При невозможности выделения сосудисто-секреторных ножек и продолжающемся кронетечении из печени как исключение можно применить тугую тампонаду раны, используя 5-6 марлевых тампонов, которые выводят через контрапертуру в правом подреберье.
При обширных повреждениях обеих долей печени и профузном кровотечении также вынолняют тугую тампонаду марлевыми тампонами. Во всех случаях тяжелой травмы печени, в том числе и при тугой тампонаде, показаны дренирование двухпросветными силиконовыми трубками поддиафрагмального и подпеченочного пространств и обязательная декомпрессия желчевыводящих путей путем наружного дренирование холедоха по Керу или, в крайнем случае, наложения холецистостомы.
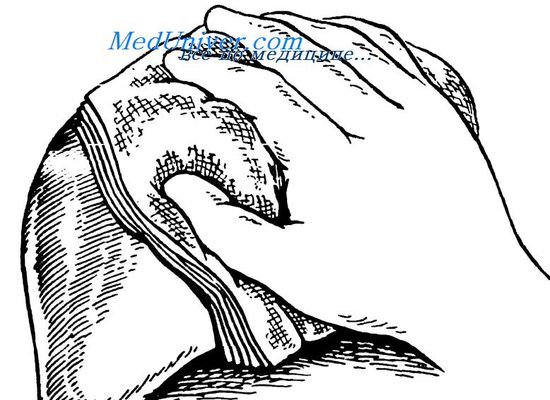
Тугая тампонада разрыва печени
Таким образом, оперативному лечению подлежат любые повреждения печени при продолжающемся кровотечении в брюшную полость. Применяемые при этом способы гемостаза зависят от опыта хирурга, технического оснащения операционной и характера повреждении печени.
Объем вмешательства на печени должен быть максимально щадящим, имея своей целью достижение темо- и желчестаза. Эффективным является применение как физических (электрическая, ультразвуковая, лазерная коагуляция), так и химических (фибриновый клей, тахокомб и др.) методов.
Обширные разрывы и глубокие раны паренхимы печени с повреждением сегментарных сосудисто-секреторных образовании требуют полноценной хирургической обработки с удалением нежизнеспособных тканей и отдельным лигированием кровеносных сосудов и желчных протоков. В случае неэффективного гемостаза могут быть использованы тампонада биологическим материалом, френогепатопексия, а также наружное сдавление печени. Метод наружного сдавления может вызывать резкое нарушение кровоснабжения органа и используется только при наличии определенного опыта.
Обширные первичные резекции печени при ее повреждении сопровождаются чрезвычайно высокой летальностью и не могут быть рекомендованы в широкую клиническую практику, тем более при тяжелой сочетанной травме.
— Также рекомендуем «Операции при повреждении селезенки. Методы остановки кровотечений из селезенки.»
Оглавление темы «Операции на паренхиматозных органах при сочетанной травме.»:
1. Оперативный доступ при сочетанной травме. Временный гемостаз и эвакуация крови при сочетанной травме.
2. Ревизия органов брюшной полости при сочетанной травме.
3. Реинфузия крови при сочетанной травме.
4. Операции при повреждении печени. Методы остановки кровотечений из печени.
5. Операции при повреждении селезенки. Методы остановки кровотечений из селезенки.
Источник
Кровотече́ние — выход крови за пределы сосудистого русла[1] или сердца в окружающую среду (наружное кровотечение), в полость тела или просвет полого органа (внутреннее кровотечение).
Любой вид кровотечения в зависимости от степени повреждения кровеносного сосуда сопровождается истечением крови из участка раны.
Выделяют виды кровотечения:
Капиллярное — кровь истекает из раны медленной струей, не угрожает жизни человека.
Венозное — при таком кровотечении кровь возникает при повреждении стенок вен. Из раны такого типа медленно непрерывно вытекает кровь тёмного цвета, поскольку в сосудах вен давление ниже, чем вне организма.
Артериальное — вид наиболее опасного кровотечения. Угрожает жизни организма человека. Признак — лужа крови вокруг пострадавшего: из раны пульсирующей струёй течёт кровь яркого алого цвета.
При остановке артериального кровотечения в ходе реанимационных мероприятий следует соблюдать некоторые правила:
- Накладка кровоостанавливающего жгута производится выше места поражённого участка только после того, как на него будет наложена чистая марлевая повязка.
- Записка с указанием времени нанесения раны — обязательна. Необходимо всё время контролировать пульс: его быть не должно.
- Если у пострадавшего начинает принимать окраска поражённого участка в синий цвет — срочно снимайте первичный жгут на несколько секунд. Дать крови стечь. И снова накладывайте его, предварительно закрывая место поражения.
Примерами наружного кровотечения являются метроррагия (маточное), мелена (кишечное), внутреннего — гемоперикард, гемоторакс, гемоперитонеум, гемартроз (соответственно в полость сердечной сорочки, в полость плевры, в брюшную и суставную полости).
Гиповолемия — это значительное уменьшение объёма крови, а смерть от чрезмерной потери крови называется кровопотерей[2]. Как правило, здоровый человек может перенести потерю 10–15% общего объема крови без серьезных медицинских затруднений (для сравнения, донорство крови обычно занимает 8–10% объема донорской крови)[3]. Остановка или контроль кровотечения называется гемостазом и является важной частью как первой помощи, так и медицинской операции.
Виды кровотечений[править | править код]
По направлению тока крови[править | править код]
Наружное[править | править код]
Кровотечение называют наружным, если кровь изливается во внешнюю среду непосредственно из раны или через естественные отверстия тела.
Внутреннее[править | править код]
При внутреннем кровотечении кровь скапливается в полостях тела, не сообщающихся с окружающей средой. Это перикардиальная, брюшные полости, полости суставов, желудочков мозга, межфасциальные пространства и т. д. При этом появляются следующие признаки: бледность, холодный пот, пульс учащается и слабеет. Наиболее опасный вид кровотечений.
- Скрытое кровотечение — кровотечение в полости организма, сообщающиеся с внешней средой — желудочное кровотечение, кровотечение из стенки кишечника, лёгочное кровотечение, кровотечение в полость мочевого пузыря и т. д. Иногда бывает так мало, что определяется только специальными методами исследования. Может быть значительным при скоплении крови в межмышечных пространствах и серозных полостях.
- Явное кровотечение — кровотечение, которое легко определяется при осмотре.
По повреждённому сосуду[править | править код]
В зависимости от того, какой сосуд повреждён, кровотечение может быть капиллярным, венозным, артериальным и паренхиматозным. При наружном капиллярном кровотечении, кровь выделяется равномерно из всей раны (как из губки); при венозном она вытекает равномерной струйкой, имеет тёмно-вишневую окраску (в случае повреждения крупной вены может отмечаться пульсирование струи крови в ритме дыхания). При артериальном: изливающаяся кровь имеет ярко-красный цвет, она бьёт сильной пульсирующей струёй (фонтаном), выбросы крови соответствуют ритму сердечных сокращений. Смешанное кровотечение имеет признаки как артериального, так и венозного.
- Капиллярное
Кровотечение поверхностное, кровь по цвету близка к артериальной, выглядит как насыщенно-красная жидкость. Кровь вытекает в небольшом объёме, медленно. Так называемый симптом «кровавой росы», кровь появляется на поражённой поверхности медленно в виде небольших, медленно растущих капель, напоминающих капли росы или конденсата. Остановка кровотечения проводится с помощью тугого бинтования. При адекватной свертывающей способности крови свертывание проходит самостоятельно без медицинской помощи.
- Венозное
Венозное кровотечение характеризуется тем, что из раны постоянным потоком струится тёмная по цвету венозная кровь (либо ярко-алая если повреждена легочная вена). Сгустки крови, возникающие при повреждении, могут смываться потоком крови, поэтому возможна кровопотеря. При оказании помощи на рану необходимо наложить давящую марлевую повязку.
Жгут применяется только в крайнем случае, если не получается остановить кровь давящей повязкой. Его нужно накладывать так, чтобы затруднить поступление венозной крови к ране, в случае повреждения конечности, жгут должен быть наложен ниже места повреждения (ближе к концу конечности). Под жгут необходимо положить мягкую подкладку, чтобы не повредить кожу и оставить подпись с точным временем, когда был наложен жгут.
- Артериальное
Артериальное кровотечение легко распознается по пульсирующей струе ярко-алой (темно-красной при повреждении легочной артерии) крови, которая вытекает очень быстро, возможно даже фонтанирует. Оказание первой помощи необходимо начать с пережатия сосуда выше места повреждения (ближе к телу). Далее накладывается жгут, который необходимо ослаблять каждый 1 час (зимой — 30 минут) у взрослых и на 20-40 минут — у детей, оставляя записку о времени наложения жгута. При полной остановке кровяного тока на продолжительное время (более 2 часов), может развиться некроз тканей.
- Паренхиматозное
Наблюдается при ранениях паренхиматозных органов (печень, поджелудочная железа, лёгкие, почки, селезёнка), губчатого вещества костей и пещеристой ткани. При этом кровоточит вся раненая[4] поверхность. В паренхиматозных органах и пещеристой ткани перерезанные сосуды не сокращаются, не уходят в глубину ткани и не сдавливаются самой тканью. Кровотечение бывает очень обильным и нередко опасным для жизни. Остановить такое кровотечение очень трудно.
- Смешанное кровотечение
Возникает при одновременном ранении артерий и вен, чаще всего при повреждении паренхиматозных органов (печень, селезёнка, почки, лёгкие), имеющих развитую сеть артериальных и венозных сосудов, а также при глубоких проникающих ранениях грудной и/или брюшной полости.
По происхождению[править | править код]
По происхождению кровотечения бывают травматическими, вызванными повреждением сосудов, и атравматическими, связанными с их разрушением каким-либо патологическим процессом или с повышенной проницаемостью сосудистой стенки.
- Травматическое
Травматическое кровотечение возникает в результате травмирующего воздействия на органы и ткани, превышающего их прочностные характеристики. При травматическом кровотечении под действием внешних факторов развивается острое нарушение структуры сосудистой сети в месте поражения.
- Патологическое
Патологическое кровотечение является следствием патофизиологических процессов, протекающих в организме больного. Причиной его может являться нарушение работы любого из компонентов сердечно сосудистой и свертывающей системы крови. Данный вид кровотечений развивается при минимальном провоцирующем воздействии или же вовсе без него.
По степени тяжести[править | править код]
- Лёгкое
10—15 % объёма циркулирующей крови (ОЦК), до 500 мл, гематокрит более 30 %
- Среднее
15—20 % ОЦК, от 500 до 1000 мл, гематокрит более 25 %
- Тяжёлое
20—30 % ОЦК, от 1000 до 1500 мл, гематокрит менее 25 %
- Массивное
>30 % ОЦК, более 1500 мл
- Смертельное
>50—60 % ОЦК, более 2500—3000 мл
- Абсолютно смертельное
>60 % ОЦК, более 3000—3500 мл
По времени[править | править код]
- Первичное — кровотечение возникает непосредственно после повреждения сосудов (капилляров) .
- Вторичное раннее — кровотечение в первые 72 часа после травмы сосудов за счет отторжения тромба, при повышении АД, в результате со- скальзывания или прорезывания лигатур с сосудов.
- Вторичное позднее — кровотечение спустя 72 часа (3 суток) после повреждения сосуда за счет гнойного расплавления тканей и стенок сосуда.
Механизм компенсации[править | править код]
Для исходов кровотечения большое значение имеют величина и быстрота кровопотери, возраст больного, общее состояние организма и сердечно-сосудистой системы.
В механизме компенсации выделяют 4 стадии.
- Сосудисто-рефлекторная.
- Гидремическая
- Костномозговая
- Восстановительная
Сосудисто-рефлекторная стадия[править | править код]
Первая стадия, развивается на первые — вторые сутки после повреждения. При кровотечении в первую очередь уменьшается ОЦК, возникает гиповолемия, что стимулирует симпатоадреналовую систему. Адреналин воздействует на ёмкостные сосуды — вены — и вызывает повышение тонуса сосудистой стенки. В результате кровь, в норме депонированная в венах, включается в кровоток. Временно увеличивается венозный возврат к сердцу, что приводит к нормализации кровообращения.
Гидремическая стадия[править | править код]
Характеризуется увеличением ОЦК за счёт включения в кровоток межклеточной жидкости и задержки жидкости в организме. Для человека массой 75 кг мобильный объём межклеточной жидкости равен 20 литрам, однако мобильным является только половина из них, а практически в кровеносное русло попадает лишь около 500—700 мл (на этом основана безопасность донорства). Механизм этой стадии нейроэндокринный. Кровопотеря вызывает резкое снижение ОЦК (гиповолемию). Возбуждённые волюморецепторы, расположенные в каротидном синусе и в дуге аорты посылают сигналы в задний гипоталамус, в котором синтезируется альдостеронстимулирующий фактор (рилизинг-фактор). Под его воздействием начинается выработка альдестерона в надпочечниках. Гормон вызывает задержку натрия в организме путём увеличения его реабсорбции в дистальных канальцах почек. Увеличение содержания натрия в крови вызывает возбуждение осморецепторов. Сигнал идет в передний гипоталамус, из которого — в гипофиз. Стимулируется выработка антидиуретического гормона, который вызывает реабсорбцию воды в почках. Кроме этого, в процессе участвует ренин-ангиотензиновая система.
Костномозговая стадия[править | править код]
Гипоксия, вызванная кровотечением стимулирует синтез эритропоэтина в почках. Активируется эритропоэз, образуются молодые формы красного ростка, которые выходят в периферическую кровь.
Последствия[править | править код]
В результате любого кровотечения снижается количество циркулирующей крови, ухудшаются сердечная деятельность и обеспечение тканей (особенно головного мозга), печени и почек кислородом. При обширной и длительной кровопотере развивается малокровие (анемия). Очень опасна кровопотеря у детей и лиц пожилого возраста, организм которых плохо приспосабливается к быстро уменьшающемуся объёму циркулирующей крови. Большое значение имеет то, из сосуда какого калибра истекает кровь. Так, при повреждении мелких сосудов образующиеся кровяные сгустки (тромбы) закрывают их просвет, и кровотечение останавливается самостоятельно. Если же нарушена целость крупного сосуда, например артерии, то кровь бьёт струёй, истекает быстро, что может привести к смертельному исходу буквально за три минуты. Хотя при очень тяжёлых травмах, например, отрыве конечности, кровотечение может быть небольшим, так как возникает спазм сосудов.
Все изменения в организме при кровотечениях можно разделить на общие и местные.
Общие изменения[править | править код]
Общие изменения направлены в основном на возмещение потери крови (см. Механизм компенсации)
В сердце наблюдается уменьшение сократительной активности миокарда, что влечёт уменьшение сердечного выброса и ещё больше снижает ОЦК. В лёгких из-за недостаточности кровообращения развивается отек лёгкого, что приводит к так называемому шоковому лёгкому. Из-за снижения кровотока в почках уменьшается фильтрация и развивается анурия. В печени развивается центроглобулярный некроз. Может развиться паренхиматозная желтуха.
Местные изменения[править | править код]
При наружном кровотечении диагноз ставится на основе визуально наблюдаемого кровоизлияния. При внутреннем кровотечении диагноз ставится на основании общего состояния больного, его анамнеза (например, при наличии у больного язвы желудка можно заподозрить желудочное кровотечение из неё) и дополнительных исследований. При кровотечении из лёгкого кровь выходит из полости рта, имеет красную окраску и пенится. При кровотечении из пищевода как правило кровь также алая. При желудочном кровотечении кровь, выходящая через рот, имеет цвет «кофейной гущи» из-за реакции в желудке с соляной кислотой. Если кровоизлияние происходит в кишечнике, кал приобретает окраску и консистенцию, называемую «дегтеобразной». При кровотечении в почечной лоханке моча становится красной (т. н. макрогематурия).
При скрытых кровотечениях определить симптомы бывает непросто. Часто для уточнения диагноза применяются диагностические пункции.
При гемотораксе симптомами являются одышка, затруднение дыхания, ослабление перкуторного звука над областью скопления крови. Показана диагностическая пункция и рентген для уточнения диагноза. При кровотечении в брюшную полость основным местным симптомом является вздутие живота, также притупление перкуторного звука. Кровотечение в полость сустава местно выявляется припухлостью сустава и его покраснением. При кровотечении в полость перикарда — т. н. тампонада сердца — происходит остановка сердца. При кровоизлиянии в мозге нарушения в основном связаны с расстройствами в нервной системе.
Первая помощь[править | править код]
Способы остановки[править | править код]
Способы остановки кровотечения делятся на два типа — временные и окончательные. Временная остановка применяется при экстренной помощи на месте до доставки больного в стационар, окончательная — только в операционной.
Временные способы остановки[править | править код]
Способы временной остановки зависят от типа кровотечения:
- Капиллярное:
- Слабые капиллярные кровотечения останавливаются сами без посторонней помощи.
- Сильные достаточно перебинтовать.
- При этом рану следует дезинфицировать.
- Венозное:
- Основным способом остановки кровотечения является сильное давление (компрессия) на рану руками: правило 3Д «Давим-Десять-Десять» — давить на рану двумя руками (десять пальцев) в течение 10 минут. При несильных кровотечениях достаточно пальцевого прижатия раны до 10 минут.
- Местные гемостатические средства в виде порошков, гранул или салфеток позволяют останавливать до 80 % даже сильных кровотечений любой локализации в сочетании с использованием компрессии раны и давящей повязки.
- Давящая повязка накладывается на рану в сочетании с местными гемостатическими средствами или без них. Давящая повязка выполняется из салфеток или перевязочного пакета и тугого бинтования эластичным бинтом.
- Артериальное:
- Жгут является средством остановки только артериальных кровотечений. Сразу же жгут накладывается только при ампутациях и разрушениях конечностей, при фонтанирующем кровотечении, либо при нахождении пострадавшего в зоне непосредственной опасности. В большинстве (70-80 %) остальных случаев кровотечение можно остановить с помощью местного гемостатического средства и сильного постоянного прижатия раны руками (10 минут при отсутствии местного гемостатического средства, 3 минуты — с использованием местного гемостатического средства). При наложении жгута время наложения пишут на лбу пострадавшего в формате ЧЧ:ММ — записки из-под жгута теряются при транспортировке (особенно в боевых и экстремальных условиях). Неправильное наложение жгута, использование веревок, узких полос ткани и проволоки в 50 % приводит к ампутации конечностей. Чем шире жгут — тем легче остановить кровотечение. Жгут может быть наложен на время до часа летом и полу часа зимой. Раннее ослабление жгута непрофессионалом может привести к возобновлению кровотечения и смерти от кровопотери.
- В случае нахождения пострадавшего с любым сильным кровотечением в зоне непосредственной опасности (например, при нахождении раненого под обстрелом), применяется жгут вне зависимости от типа кровотечения. После эвакуации пострадавшего в относительно безопасную зону, определяется тип кровотечения и если артерии не повреждены, жгут снимается и дальше помощь оказывается по алгоритму для венозного кровотечения.
- Внутренние:
- Первая помощь заключается в как можно скорейшем доставлении пострадавшего в медучреждение.
- Заблуждением является использование льда и холода при массивных кровотечениях: кровь быстрее сворачивается при повышенных температурах. Поэтому пострадавшего и рану нужно согревать, а не охлаждать. Для согревания пострадавшего при транспортировке или ожидании помощи можно использовать отражающее одеяло спасателя.
Окончательные способы остановки[править | править код]
- Ушивание сосудов;
- Тампонада раны — в случае невозможности ушивания сосудов;
- Эмболизация сосудов. При этом методе в сосуд вводится пузырек воздуха, который фиксируется на сосудистой стенке точно в месте повреждения. Наиболее часто применяется в операциях на сосудах головного мозга;
- Изменение — при помощи введения естественных и синтезированных искусственно местно и в общий кровоток.
См. также[править | править код]
- Аневризма
- Постгеморрагическая анемия
- Геморрой
- Коагуляция
- Кровь
- Кровопотеря
- Кровообращение
- Кровеносный сосуд
Примечания[править | править код]
Литература[править | править код]
- Кровотечение // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Батуев А. С. Большой справочник для школьников и поступающих в вузы.— М.:Дрофа, 2004.С.848
- Рохлов В. С. Справочник школьника.— М.:АСТ-ПРЕСС,2001.С.704
- Емельянов С. И. Общая хирургия — М.: Медицинское информационное агентство, 2003, с 47 — 74.
Ссылки[править | править код]
- Первая помощь при кровотечениях (учебный фильм)
- Тактика оказания первой помощи при массивном наружном кровотечении
Источник