Увеличение молочных желез при мастопатии

Многие женщины, недовольные размером или формой своей груди, решаются на маммопластику. Но для того, чтобы удачно выполнить операцию, следует оценить все возможные риски и вероятность осложнений. А возможна ли маммоплатистика при мастопатии? Не опасно ли это для здоровья девушки, не приведет ли к серьезным заболеваниям в будущем?
Мастопатия и причины ее появления
Достоверных и однозначных механизмов развития мастопатии пока нет. Существующие теории и предположения позволяют в какой-то степени проводить лечение заболевания, радикально избавиться от которого можно не всегда.
Важным моментом, в том числе учитывая последующую маммопластику, является то, что мастопатия никогда не переходит в рак. Но на фоне подобного состояния молочных желез злокачественные новообразования встречаются чаще.
Согласно статистическим данным, сегодня у каждой третьей женщины при доскональном обследовании можно обнаружить те или иные признаки недуга.
По имеющимся научным данным, можно сказать следующее о мастопатии:
- это заболевание, которое отражает состояние всей гормональной системы женщины, а не отдельного органа;
- в большинстве случаев при мастопатии обнаруживается увеличение количества эстрогенов и недостаточность второй фазы цикла;
- на фоне заболевания предменструальный синдром имеет более яркую клиническую картину;
- мастопатия, даже при лечении, редко проходит, в отдельных случаях (фиброаденомы, кисты и другие) она подвергается оперативному лечению;
- выделяют диффузные формы и очаговые (кисты, фиброаденомы). К последним врачи всегда относятся с опаской, так как именно их можно перепутать со злокачественными новообразованиями. Поэтому к ним применяется более агрессивная тактика – удаление и обязательное последующее гистологическое исследование.
Рекомендуем прочитать статью о плюсах и минусах маммопластики. Из нее вы узнаете о преимуществах и недостатках проведения процедуры, запретах после проведения операции.
Противопоказания к проведению операции
Пристальное внимание молочным железам уделяется уже на протяжении не одного десятка лет. Это многочисленные операции по коррекции формы и размера, а также разработка передовых технологий, которые позволяют диагностировать доброкачественные и злокачественные заболевания на ранних стадиях ввиду роста рака груди во всем мире.
Еще 10 — 15 лет назад считалось, что нельзя выполнять маммопластику при мастопатии любой формы. Материал, который использовался для эндопротезирования, увеличивал риски по злокачественным новообразованиям, а порою рак просто не диагностировался до проведения операции, хотя уже и был на ранней стадии.
Сегодня мастопатия в 95% случаев никак не влияет на возможности маммопластики. Обусловлено это следующим:
- используются только качественные и абсолютно безопасные импланты;
- существуют различные методики установки эндопротеза, предпочтение тому или иному способу отдается в конкретной ситуации;
- в наличии большой арсенал диагностических процедур, которые позволяют наблюдать за молочными железами после маммопластики;
- усовершенствованы методы гистологического исследования, при которых со 100% вероятностью можно подтвердить доброкачественность процесса в груди.
Однако несмотря на это, целесообразность и безопасность проведения маммопластики в каждом конкретном случае определяет врач. Общепринятым мнением считается следующая практика:
- Если в молочных железах обнаруживаются образования (кисты или фиброаденомы) более 1 см, то они подлежат удалению. Это может быть выполнено во время маммопластики, тогда материал должен быть направлен на срочное гистологическое исследование, и только после подтверждения доброкачественного роста операция может быть продолжена.
- Если такой возможности нет, или хирург не обладает достаточными знаниями в этой области, удаление очагов происходит как подготовительная операция, а непосредственно маммопластика проводится во второй раз.
- Если мастопатия с выраженным фиброзным компонентом, вероятность получить ожидаемый результат меньше. Связано это с тем, что такие ткани молочной железы менее растяжимы, и это создает определенные трудности при установке имплантов и последующем равномерном распределении тканей на нем.
В любом случае оперирующий хирург при обращении к нему женщины, которая хочет выполнить маммопластику, назначает комплекс обследования для уточнения наличия патологических процессов в органе.
Минимальное включает в себя следующее:
- Ультразвуковое исследование молочных желез, при необходимости – маммография.
- Анализ крови на онкомаркеры, особенно важно сдать их при обнаружении каких-либо образований. Чаще всего это СА-15-3.
- Дополнительно МРТ или КТ, дуктография (исследование протоков) и другие.
Повышается ли риск онкологии при заболевании и пластике
Еще некоторое время назад можно было встретить работы с указанием того, что силикон, который использовался для операций на молочных железах, онкоопасен, особенно если маммопластика проводится при диффузной мастопатии или какой-то другой ее форме.
Но в большей части это касается старых образцов материала, а также методов, когда гель вводится непосредственно в ткани диффузно. В этом случае силикон может даже попадать малышу при лактации, поэтому рекомендуется воздерживаться от грудного вскармливания.
Что же касается современных эндопротезов, которые закладываются за мышцы или между ними, никакой опасности для женщины и ее малыша (в случае беременности) они не представляют.
Даже если у девушки есть мастопатия, но только в случае исключения онкологического процесса. К тому же современные технологии операций позволяют устанавливать импланты, не затрягивая при этом железистой ткани груди. Но такое возможно только в случае, если никакая другая дополнительная коррекция не нужна.
Как маммоплатистика может навредить мастопатии
Итак, подход к проведению маммоплатистики при наличии признаков мастопатии должен быть индивидуальным, единого алгоритма и тактики ведения нет.
Если женщину накануне оперативного вмешательства не обследовать, то даже кисты и фиброаденомы более 1 см могут быть не обнаружены, что в дальнейшем может создать определенные трудности в их лечении и даже диагностике.
Помимо того, что необходимо выяснять наличие заболевание до маммоплатистики, следует учитывать, что некоторые виды обследования уже после установки импланта будут не так информативны. Следующие особенности в диагностике заболеваний после операции можно выделить:
- На ультразвуковое исследование выполненная маммопластика практически не влияет. Но проблема в том, что данное обследование информативно только до 40 — 45-летнего возраста, после чего его диагностическая ценность резко падает.
- Наибольшие изменения касаются выполнения маммографии. Именно этот вид обследования является наиболее показательным, особенно после того, как молочные железы подвергаются жировой инволюции.
- Выполнение качественной маммографии имеет некоторые трудности после маммопластики. Дело в том, что имплант может загораживать некоторые зоны при рентгеновском сканировании, и если патологические очаги расположены именно там, но они останутся незамеченными. Особенно затеняется исследуемая область, если эндопротез установлен над грудными мышцами. Поэтому желательно проводить коррекцию с расположением имплантов под ними, тогда недоступная зона минимальна. Оперирующие хирурги должны учитывать эту особенность при планировании хода операции.
- На выполнение КТ и МРТ установленные импланты никак не влияют, но эти методы не являются рутинными и проводятся только по показаниям.
- Некоторые женщины также беспокоятся, можно ли после маммопластики проводить флюорографическое исследование молочных желез. Действительно, установленные импланты будут видны, но на качество проводимого обследования и процент выявления заболеваний легких они не повлияют.
Помимо этого, после маммопластики еще продолжительное время у женщины остается отек молочной железы, а во время самого вмешательства повреждаются кровеносные и лимфатические сосуды. Это может несколько усугубить течение мастопатии и усилить ее проявления. Поэтому при наличии заболевания необходимо профилактически проходить курсы лечение как до, так и после операции.
Смотрите на видео о процедуре:
Когда можно увеличивать при мастопатии
Маммопластика при фиброзно-кистозной мастопатии может проводиться без каких-либо ограничений, если отдельные узлы или расширения не превышают размеров в 1 см.
При наличии фиброаденом или кист, больших в диаметре, предпочтительнее их удалять. Это можно проводить как во время маммоплатистики, но в этом случае оперирующий врач должен знать основы онкологии, либо как отдельное вмешательство до пластической коррекции.
Рекомендации
Наиболее корректный путь решения проблемы маммопластики, если у женщины есть признаки мастопатии, может определить только врач после детального обследования. Именно он, учитывая все проявления заболевания и необходимый объем вмешательства, может посоветовать, лучше выполнить все одним этапом или разделить на несколько. Но, несомненно, полезно придерживаться следующих рекомендаций:
- При незначительных проявлениях мастопатии желательно пройти курс лечения, а также попытаться найти причину развитию заболевания и по возможности устранить ее. Так, часто проблема кроется в патологии щитовидной железы, в дисгормональных процессах и т.п.
- Если у женщина обнаружены кисты или многочисленные фиброаденомы, лучше удалить их за некоторое время до проведения маммопластики. Возможно, объем операции будет настолько большим, что последующая пластика совершенно изменит свои принципы.
- Если же выполнять удаление таких новообразований во время маммопластики, хирургу будет достаточно сложно сразу сориентироваться в необходимых манипуляциях. Это в конечном итоге может отразиться на результате пластики.
- В любом случае необходимо обязательное гистологическое исследование всех удаляемых узлов, кист и других тканей. Редко, но все же случается, что под доброкачественными новообразованиями скрываются злокачественные опухоли.
- За время до проведения маммопластики и после нее полезно принимать препараты для лечения мастопатии. Так можно снизить риск возникновения осложнений, а также не провоцировать прогрессирование патологии.
- После маммопластики женщинам с какими-то изменениями в молочных железах следует регулярно проходить профилактическое обследование. Минимальный объем – кровь на онкомаркеры, УЗИ.
Рекомендуем прочитать статью об осложнениях после маммопластики. Из нее вы узнаете о возможных осложнениях после установки импланта, развитии гематом, воспаления и рубцов, а также специфических последствиях.
Пластическая хирургия оснащена как современным оборудованием, так и безопасными материалами, которые снижают риск негативного влияния инородного предмета на ткани. Решившись на коррекцию молочных желез, обязательно следует пройти консультацию у врача.
Только специалист после определенного обследования может сказать, можно ли делать маммопластику при мастопатии в данной ситуации и какой методике отдать предпочтение. Достоверных данных о том, что подобные операции серьезно усугубляют течение патологии, нет.
Источник
Дата публикации 18 мая 2018 г.Обновлено 19 июля 2019 г.
В структуре заболеваний молочной железы удельный вес имеет такая патология, как фиброзно-кистозная мастопатия (далее ФКМ или просто мастопатия). При данном заболевании происходит нарушение соотношения эпителиальных и соединительнотканных компонентов ткани в структуре молочной железы, а также широкий спектр пролиферативных (связанных с ускоренным образованием новых клеток, приводящих к разрастанию ткани) и регрессивных изменений. Как показывает практика, эта болезнь довольно распространена среди фертильной (плодовитой) половины женского населения. По данным различных авторов до 70% женщин могут иметь патологию ФКМ.[1]
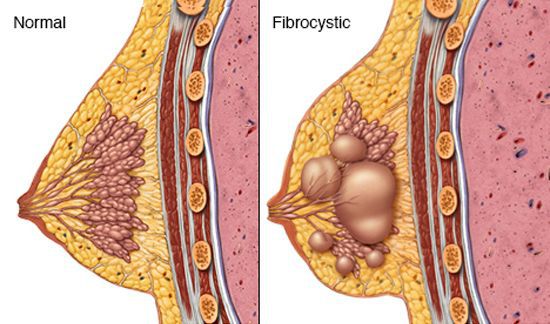
Мастопатия является следствием гормонального дисбаланса: основную роль в развитии данного заболевания играют гормоны эстроген, его метаболиты, а также прогестерон. Изменения уровня тиреотропного гормона, гормонов щитовидной железы, уровня пролактина и многие другие причины могут также способствовать развитию заболевания.
Основные факторы, приводящие к дисбалансу гормонов:
- раннее менархе (раннее начало менструального цикла) — в связи с обновлением гормонального фона организму трудно быстро приспособиться к изменениям; это, в свою очередь, оказывает влияние на тканевую структуру молочных желёз;
- позднее наступление менопаузы — основную роль играет длительное воздействие гормонов (особенно эстрогенов) на ткань железы;
- отсутствие беременностей в анамнезе;
- аборт, провоцирующий резкие перепады гормонального фона;
- отсутствие лактации или крайне непродолжительный период кормления грудью;
- стресс;
- расстройства, связанные с обменными процессами — ожирение, сахарный диабет, нарушения работы печени;
- расстройства эндокринной системы — гипо- или гипертиреоз, тиреотоксикоз;
- заболевания мочеполовой системы, нарушения репродуктивной функции (женское и мужское бесплодие);
- неконтролируемое применение гормональных препаратов, в том числе контрацептивов.
Основными симптомами мастопатии являются:
- боль;
- уплотнение структуры молочной железы;
- выделения из сосков (могут быть прозрачными или напоминать молóзиво — жидкость, которая выделяется перед родами и сразу после них).
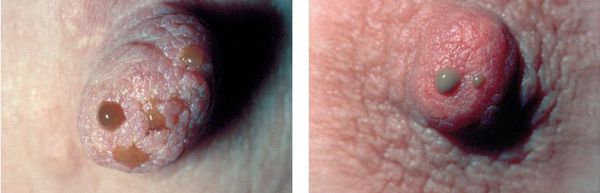
При пальпации можно обнаружить крупные и мелкие образования с зернистой поверхностью.[4] Боли могут быть различного характера и интенсивности. Помимо болезненности молочных желёз ощущается нагрубание, отёчность и увеличение объёма груди. Боли могут быть иррадиирующими и распространяться в область подмышки, плеча и лопатки, а также исчезать в первые дни менструации. Однако некоторых женщин болезненность молочных желёз беспокоит постоянно, независимо от фазы менструального цикла.[8]
Болевой синдром может возникать как в ответ на прикосновения к железе, так и в виде постоянного дискомфорта, усиливающегося в период менструаций. С прогрессированием заболевания симптоматика становится более яркой, болезненность более ощутимой, а уплотнения тканей могут определяться уже вне зависимости от периодичности цикла.
В развитии мастопатии важную роль играют дисгормональные расстройства. Особое значение имеют:
- относительная или абсолютная гиперэстрогения (избыток эстрогенов);
- прогестерон-дефицитное состояние (нехватка прогестерона).
Относительная гиперэстрогения сопровождается изменением уровня эстрогена относительно прогестерона, но, в свою очередь, данные гормоны всё же находятся в пределах нормы. Абсолютная гиперэстрогения характеризуется повышением целевого уровня эстрогенов.
Таким образом при повышении эстрогена происходит пролиферация — разрастание протокового альвеолярного эпителия, в то время как прогестерон пытается препятствовать этому процессу благодаря своим способностям: он снижает экспрессию рецепторов эстрогенов и уменьшает локальный уровень активных эстрогенов. Эти свойства прогестерона ограничивают стимуляцию разрастания тканей молочной железы.
При гормональном дисбалансе (избытке эстрогенов и дефиците прогестерона) в тканях молочной железы возникает отёк и гипертрофия внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист. При возникающих прогестерон-дефицитных состояниях избыточная концентрация эстрогенов приводит к разрастанию тканей молочной железы и нарушению рецепторного аппарата.
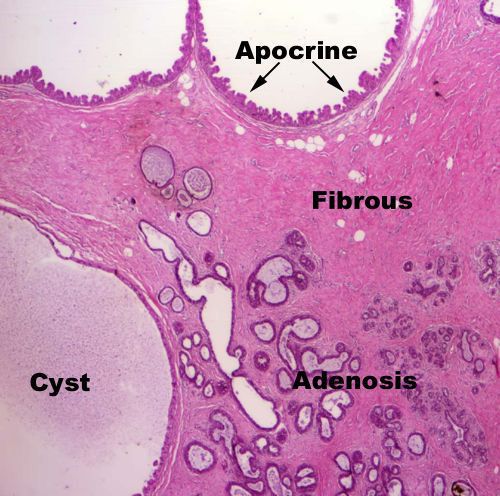
Стоит отметить, что результаты исследований содержания данных гормонов в плазме крови не всегда могут подтвердить этот патогенетический процесс. Большинству учёных удалось обнаружить недостаток прогестерона при мастопатии, однако в ходе других исследований его уровень был в пределах нормы.
В развитии ФКМ не менее важную роль играет повышение уровня пролактина в крови, которое сопровождается нагрубанием, болезненностью молочных желёз и отёком. Эти симптомы в большей степени проявляются во второй фазе менструального цикла.
Медицинские исследования доказали связь между заболеваниями молочных желез и гениталий. Было выявлено, что при миоме матки и воспалительных заболеваниях гениталий в 90% случаях происходят патологические изменения в молочных железах. А при условии, что миома матки сочетается с аденомиозом, увеличивается риск возникновения узловых форм мастопатии.
Необходимо отметить, что воспалительные заболевания гениталий не выступают в качестве прямой причины развития ФКМ.[3] Однако они могут оказать непосредственное воздействие на её развитие через гормональные нарушения.
У женщин, страдающих аденомиозом и гиперплазией эндометрия, особенно велик риск возникновения заболеваний молочной железы.
В современной медицине существует несколько классификаций ФКМ.
В настоящее время самая распространённая из них — классификация Рожковой Н.И. В ней выделяют те формы мастопатии, которые можно выявить на рентгенограммах и с помощью морфологического исследования. К ним относятся:
- диффузная мастопатия с преобладанием фиброзного компонента (характеризуется отёчностью, увеличением междольковых соединительнотканных перегородок, их давлением на окружающую ткань, сужением или полным зарощением просвета протоков);
- диффузная мастопатия с преобладанием кистозного компонента (возникают одна или несколько эластичных полостей с жидким содержимым, которые чётко отграничены от окружающих тканей железы);
- диффузная мастопатия с преобладанием железистого компонента (характеризуется отёком и разрастанием железистой ткани);
- смешанная мастопатия (при данном виде увеличивается количество железистых долек и разрастаются соединительнтканные междолевые перегородки);
- склерозирующий аденоз (возникают частые тянущие боли, образуется плотное новообразование);
- узловая мастопатия (характеризуется образованием чётко выраженных узлов).
Существует классификация мастопатии, которая основана на степени пролиферации. К I степени относят ФКМ без пролиферации, ко II степени — мастопатию с пролиферацией эпителия без атипии, к III степени — мастопатию с атипической пролиферацией эпителия. I и II степени являются предопухолевыми состояниями.
Важно помнить о рецидиве патологии, который возможен после консервативной терапии или при наличии необнаруженных гормональных сбоях, нагноения кисты и, как следствие, мастита, не позволяющего выполнить операцию с эстетическим подходом. При этом грубые послеоперационные рубцы также могут способствовать дискомфорту в молочной железе.[9]
Также к осложнениям мастопатии можно отнести рак молочной железы, однако он возникает довольно редко.
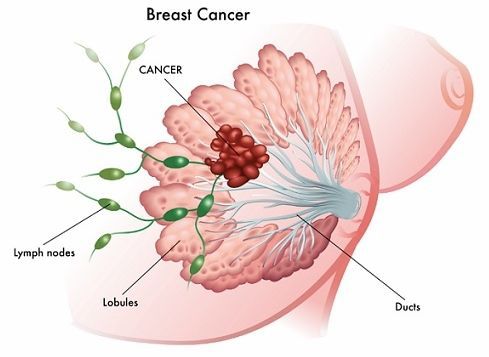
При обращении к врачу пациентки чаще всего жалуются на боли в груди и нагрубание одной или обеих молочных желёз, которое усиливается за несколько суток до начала менструаций. Практически у всех женщин возникают нерезкие болевые ощущения перед началом менструации. Однако если болезненность груди является следствием патологического состояния молочных желёз, то боли становятся более выраженными и асимметричными. Однако у 15% больных не возникают болевые ощущения в области груди, а причиной их обращения к врачу является уплотнение в железах.[7]
Диагностика ФКМ осуществляется поэтапно:
- осмотр и пальпация молочных желёз (в положениях стоя и лёжа);
- рентгеновская маммография, УЗИ, рентгеновская КТ, МРТ;[10]
- пункция узловых образований и морфологическое исследование пунктатов и выделений из сосков (цитологическое исследование);
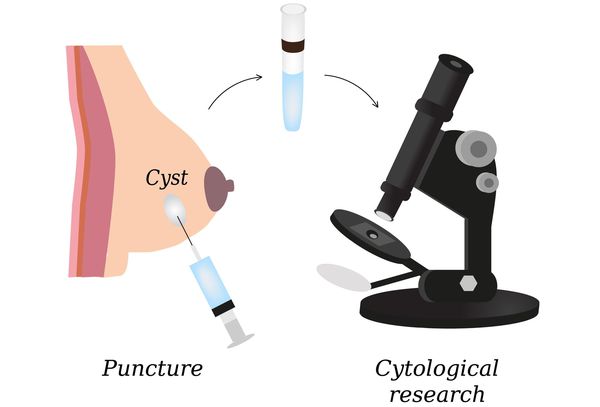
- исследование гормонального фона;
- гинекологический осмотр.
При пальпации молочных желёз важно обратить внимание на консистенцию, наличие или отсутствие тяжей, уплотнений, объёмных образований, оценить плотность тяжей, их спаянность с кожей и т. д. Обязательно производится пальпация подмышечных, подключичных и надключичных лимфатических узлов.
В первую очередь, лечение заключается в поиске и устранении причин мастопатии: нервных расстройств, дисфункции яичников, гинекологических заболеваний, болезней печени и др.
Основные задачи лечения мастопатии: снизить болевой синдром, уменьшить кисты и фиброзные ткани в молочной железе, провести профилактику рецидивов опухолей и онкопатологии, а также скорректировать гормональный статус (после обнаружения гормональных расстройств и консультации гинеколога-эндокринолога).
Если в организме пациентки протекают сопутствующие воспалительные заболевания женской половой сферы, эндокринные заболевания (гипотиреоз, узловой зоб, сахарный диабет и др.), то лечение требуется проводить совместно с гинекологом, эндокринологом и терапевтом.
Лечение мастопатии можно условно разделить на два основных вида — консервативное (медикаментозное) и оперативное (хирургическое) лечение. Чаще всего проводится консервативное лечение МФК. В том случае, если имеются кисты больших размеров и значительные уплотнения, не поддающиеся консервативному лечению или при безуспешности терапии, проводится хирургическое лечение.
Консервативное лечение
Обычная тактика ведения женщин, страдающих мастопатией, была разработана ещё в 60-70-е годы, поэтому на данный момент она не является достаточно эффективной. Внедрённые в практику новые лекарственные средства повысили эффективность лечения на начальной стадии. Однако эти препараты оказались малоэффективными для женщин с фиброкистозной мастопатией, в анамнезе которых были близкие родственницы (мама, бабушка, сестра, тётя), страдающие раком молочной железы.
При медикаментозном лечении применяются следующие препараты:
- обезболивающие нестероидные препараты противовоспалительного действия — снимают болевые ощущения и способствуют восстановлению сна;
- витаминные комплексы — укрепляют иммунитет;
- гомеопатические средства — укрепляют защитные силы организма;
- антидепрессанты и снотворные препараты — необходимы при депрессии, раздражительности, бессоннице (симптомах, сопутствующих фиброзно-кистозной мастопатии);
- препараты йода — особенно важно применять их на начальной стадии лечения, так как они улучшают работу щитовидной железы, способствуют нормальному функционированию половой системы и регулированию менструального цикла;
- мочегонные средства[2] — устраняют отёки тканей молочной железы, улучшают отток крови через вены и её циркуляцию в тканях молочной железы. Эти препараты также уменьшают содержание в крови калия и магния, без которых нормальная работа сердечно-сосудистой и нервной систем затрудняется. Поэтому мочегонные средства принимают обычно вместе с препаратами, содержащими калий и магний.
Гормонотерапия
Данный метод лечения назначается в сложных случаях ФКМ. Нормализация гормонального баланса направлена, в первую очередь, на устранение болей. Стабилизация состояния эндокринных желёз, желудочно-кишечного тракта помогает предотвратить появление новых образований, уменьшить размеры существующих, снизить или устранить болевые ощущения. Однако пролиферативные формы фиброаденоматоза и фиброзно-кистозные или фиброматозные мастопатии плохо поддаются данному способу лечения.
Применение гормональных препаратов назначается индивидуально и проводится под контролем лечащего врача. Лекарственные средства применяются в виде таблеток, инъекций или гелей, которые наносятся на молочную железу. Пациенткам репродуктивного возраста может быть назначен приём гормональных контрацептивов. Системная гормонотерапия должна проводиться высококвалифицированным специалистом, который сможет контролировать гормональный статус.
Гормональная терапия предполагает применение антиэстрогенов, оральных контрацептивов, гестагенов, андрогенов, ингибиторов секреции пролактина, аналогов освобождающего гормона гонадотропина (LHRH). Лечение аналогами
LHRH применимо к женщинам с мастодинией (болями в молочной железе) при отсутствии эффективного лечения другими гормонами. Действие гестагенов основано на антиэстрогенном аффекте на уровне ткани молочной железы и торможении гонадотропной функции гипофиза. Их применение в комплексной терапии мастопатии повысило терапевтический эффект до 80%.
Для лечения мастопатии у женщин до 35 лет применимы оральные монофазные комбинированные эстроген-гестагенные контрацептивы. Их контрацептивная надёжность практически близка к 100%. У большинства женщин на фоне применения данных препаратов отмечается значительное снижение болезненных ощущений и нагрубания молочных желёз, а также восстановление менструального цикла.
В настоящее время при лечении мастопатии применяется довольно эффективный препарат наружного применения. В его состав входит микронизированный прогестерон растительного происхождения, идентичный эндогенному. Препарат выпускают в виде геля. Его преимущество заключается именно в наружном применении — так основная масса прогестерона остается в тканях молочной железы, а в кровоток поступает не более 10% гормона. Благодаря такому воздействию побочные эффекты, которые возникали при приёме прогестерона внутрь, отсутствуют. В большинстве случаев рекомендовано непрерывное нанесение препарата по 2,5 г на каждую молочную железу или же его нанесение во второй фазе менструального цикла па протяжении 3-4 месяцев.
Негормональная терапия
Методами негормональной терапии являются: коррекция диеты, правильный подбор бюстгальтера, применение витаминов, мочегонных, нестероидных противовоспалительных средств, улучшающих кровообращение. Последние Нестероидные противовоспалительные препараты уже на протяжении долгого времени применяются в лечении диффузной мастопатии.
Индометацин и бруфен, применяемые во второй фазе менструального цикла в форме таблеток или в свечей, снижают боль, уменьшают отёк, способствуют рассасыванию уплотнений, улучшают результаты ультразвукового и рентгенологического исследований. Особенно показано применение этих препаратов при железистой форме мастопатии. Однако для большинства женщин может быть достаточно гомеопатии или фитотерапии.
Консервативное лечение мастопатии должно заключаться не только в длительном приёме седативных средств, но и витаминов А, В, С, Е, РР, Р, так как они благоприятно воздействуют на ткань молочной железы:
- витамин А уменьшает пролиферацию клеток;
- витамин Е усиливает действие прогестерона;
- витамин В снижает уровень пролактина;
- витамины Р и С улучшают микроциркуляцию и уменьшают локальный отёк молочной железы.
Так как мастопатия рассматривается в качестве предракового заболевания, требуется длительное применение натуральных антиоксидантов: витаминов С, Е, бета-каротина, фосфолипидов, селена, цинка.
Помимо витаминов и седативных средств пациентам показан приём адаптогенов, длительностью от четырёх месяцев и более. После четырёхмесячного курса применение препарата прекращается сроком на два месяца, а затем цикл лечения возобновляется также на четыре месяца. Всего должно проводиться не менее четырех циклов. Таким образом полный курс лечения может занять примерно два года.
Диетическое питание
При лечении мастопатии необходимо наладить работу пищеварительной системы.[1] Поэтому выздоровление можно ускорить при соблюдении специальной диеты. Для этого необходимо снизить калорийность питания за счёт отказа от углеводов. В первую очередь важно полностью избавиться от употребления легкоусвояемых углеводов (сахара, мёда, джема и мучных изделий) и увеличить долю потребляемых овощей, несладких ягод и фруктов.
При мастопатии, развившейся в результате проблем с щитовидной железой, необходимо ограничить употребление мясных блюд, так как белок стимулирует выделение гормонов щитовидной железы, от которых зависит уровень женского полового гормона — эстрогена.
Если мастопатия появилась на фоне гипертонической болезни, то необходимо ограничить употребление жиров, особенно сливочного масла и сала для снижения гормональной стимуляции груди.
Чтобы обеспечить организм необходимым количеством кальция, который регулирует функции гормональных желёз и оказывает противовоспалительное и противоотёчное действие, следует употреблять кефир, йогурт и творог. Помимо прочего, желательно включить в рацион морепродукты, которые содержат йод — рыбу, кальмары, креветки и морскую капусту. Этот микроэлемент в большом количестве также присутствует в грецких орехах и грибах.
Помимо общего курса лечения также можно принимать травяные отвары, которые способствуют улучшению сна и обезболиванию, обладающие мочегонным действием, содержащие йод и другие полезные элементы.
Хирургическое лечение
Если консервативное лечение мастопатии не принесло результатов, то патологию необходимо устранить оперативным путём.[6] Хирургическое удаление поражённых тканей назначается в следующих случаях:
- быстрый рост новообразования;
- невозможность медикаментозного лечения в связи с сахарным диабетом;
- злокачественное перерождение мастопатии, обнаруженное с помощью биопсии;
- генетическая предрасположенность к раку молочной железы.
Во время операции осуществляется удаление отдельного сектора молочной железы, в котором обнаружены кисты и уплотнения (секторальная резекция). Операция длится 40 минут под общим наркозом.
После оперативного вмешательства назначается приём антибиотиков и витаминов. При необходимости проводится обезболивание, приём успокоительных препаратов. Может быть применена гормонотерапия для предотвращения рецидивов. При этом пациенткам необходимо заняться лечением основного заболевания, вызвавшего дисбаланс гормонов.
При кистах больших размеров возможно проведение лазерной коагуляции данных образований. Такая методика является довольно молодой и малораспространённой ввиду дорогостоящего оборудования. Для данной процедуры используется современный лазерный аппарат BioLitec, который позволяет без разрезов и наркоза выполнить коагуляцию кистозного образования. Также при данной процедуре отсутствует риск возникновения инфекции, нахождение в условиях стационарного отделения не требуется.
Тепловые процедуры, в том числе и физиотерапия, при лечении ФКМ не рекомендуются, так как они могут усилить воспалительные процессы.
Благоприятный прогноз сводится к своевременному обращению к специалисту-маммологу, периодическому проведению УЗИ молочных желез. Всё это поможет уберечься от неприятных последствий патологии молочных желез. Не нужно бояться симптомов заболевания и его лечения, стоит опасаться последствий. Мастопатия может пройти бесследно, для этого требуется лишь внимание к собственному здоровью.[5]
Стоит помнить, что избыточный вес является предвестником многих гормональных нарушений. Если после 50 лет у женщины изменился размер одежды с 50-го на 56-ой, то это следует расценивать как предупреждение об опасности, исходящее от гормональной системы человека. Это, в свою очередь, говорит о необходимости обследования.
Источник


