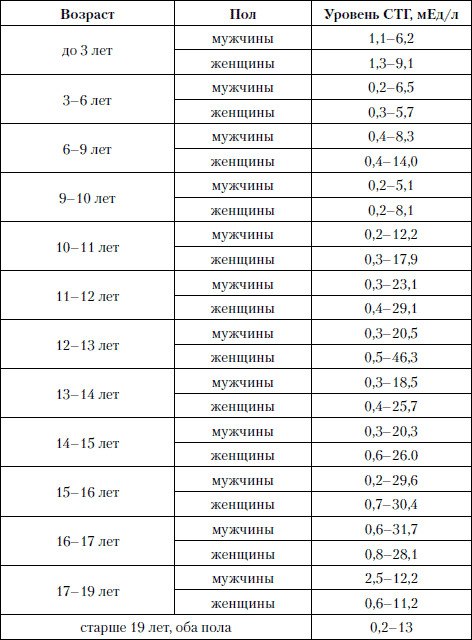
У мальчика 8 лет длительное кровотечение из лунки после удаления зуба тест
печеночная недостаточность и желтуха появляется в ранние сроки заболевания
портальная гипертензия опережает функциональную недостаточность печени
*печень увеличена, безболезненна, поверхность ровная, гладкая, край острый
наличие звездчатых телеангиоэктазий, ладонной эритемы
перечисленные в пунктах б) и г)
У ребенка 10 лет при объективном обследовании в обоих подреберьях пальпируются болезненные, бугристые плотно-эластические образования. Имеются лабораторные признаки хронической почечной недостаточности. В первую очередь следует думать
об удвоении почек
*о поликистозе почек
о мультикистозе почек
о хроническом пиелонефрите
об эхинококкозе почек
Больной 30 лет, страдающий сахарным диабетом I типа, обнаружен в коматозном состоянии через 3 часа после введения инсулина. Какое мероприятие необходимо выполнить в первую очередь?
снять ЭКГ
ввести 5% раствор глюкозы
ввести инсулин (10-20 ЕД)
исследовать уровень креатинина, электролитов и глюкозы в крови
*ввести 20 мл 40% раствора глюкозы
Характерным осложнением применения мерказолила в лечении тиреотоксикоза является
гипокалиемия
повышение уровня креатинина и мочевины в крови
*снижение числа нейтрофилов и развитие агранулоцитоза
гипергликемия
гипокальциемия
У мальчика 8 лет длительное кровотечение из лунки после удаления зуба. В течение последних 4 лет отмечались нечастые кровоизлияния в суставы, иногда кровоточивость десен. Подобные явления наблюдались у деда. Объективно: кровотечение из лунки удаленного зуба, кожные покровы чистые, обычной окраски, небольшая деформация коленного сустава, печень и селезенка не увеличены, манжеточная проба отрицательная. Лабораторные показатели: НЬ 135 г/л, лейкоциты 5,0 х 10 9 /л, тромбоциты 250 х 109/л, свертываемость крови: начало 10 мин, окончание 19 мин, аутокоагуляционный тест 15 с, длительность кровотечения 3 мин., протромбиновый индекс 90%.
гемофилия
острый лейкоз
дефицит факторов протромбинового комплекса
*тромбоцитопатия
геморрагический васкулит (болезнь Шенлейн-Геноха)
Укажите характерные гематологические сдвиги при иерсиниозе
лейкопения
нейтрофильный лейкоцитоз
*эозинофилия
повышение СОЭ
перечисленные в пунктах б), в) и г)
Какие методы наиболее информативны для диагностики лямблиоза?
*посев кала, бактериоскопия
микроскопия испражнений
микроскопия дуоденального содержимого
эндоскопическое обследование
перечисленные в пунктах б) и в)
Летний охотник был укушен в область левого лучезапястного сустава лисой при извлечении животного из капкана. Какие из перечисленных мероприятий являются необходимыми в данной ситуации?
гистологическое и вирусологическое исследование головного мозга животного
первичная обработка раны
введение противостолбнячной сыворотки в профилактической дозе
*проведение антирабической вакцинации и антирабического иммуноглобулина
все перечисленные
Ученица 10 класса жалуется на резкий озноб, мучительную головную боль, жажду. Больна первый день. Температура тела 40,0° С. Сознание спутанное. Кожные покровы цианотичные, на ягодицах, бедрах геморрагические высыпания от мелкоточечных петехий до кровоизлияний размером 3-4 см. Единичные розеолезные и розеолезно-папулезные элементы на коже живота, спины, верхних конечностей. Ригидность мышц затылка, симптом Кернига сомнительный, пульс 120 ударов в 1 мин, слабого наполнения, тоны сердца глухие, АД 85/55 мм рт. ст., ЧД 28 в 1 мин. В крови: лейкоцитоз 22 х 10 9 /л со сдвигом влево, СОЭ 26 мм/час. Прежде всего, следует думать о:
гриппе
септицемии
*менингококкцемии
тромбоцитопенической пурпуре
болезни Шенлейна-Геноха (геморрагическом васкулите)
Укажите препараты, применяемые при нематодозах
фенасал
левамизол
*мебендазол (вермокс)
медамин
все перечисленные
Больной 50 лет длительное время страдает вросшим ногтем I пальца правой стопы, периодически проводит консервативное лечение. В настоящий момент отмечается грубая деформация ногтя с врастанием его в мягкие ткани, гиперемия, гипергрануляция и гнойное отделяемое из-под околоногтевого валика. В этой ситуации необходимо
после купирования острого воспаления консервативными мероприятиями (ванночки с раствором антисептика, антибиотики) выполнение хирургического вмешательства на ногте, ногтевом слое и околоногтевом валике — амбулаторно
*немедленное хирургическое вмешательство с пластикой на мягких тканях
лечить больного консервативно
направление больного в хирургический стационар
дальнейшее лечение
Апоплексия яичника чаще всего возможна в следующий период менструального цикла:
*конец 1-й — начало 2-й недели
конец 2-й — начало 3-й недели
конец 3-й — начало 4-й недели
конец 4-й недели
равновероятна в любой срок
Дата добавления: 2017-02-25; просмотров: 1601 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
1
Тактика, необходимая при выявлении у ребенка 12 лет кожно-геморрагического синдрома, изменений в ОАК в виде лейкоцитоза (18 тыс), анемии 1 степени, тромбоцитопении (40 тыс), в миелограмме — 15% бластных клеток с угнетением гранулоцитарного, эритроцитарного, тромбоцитарного ростков:
по тяжести состояния — преднизолон из расчета 2мг/кг
«мягкая» циторедукция малыми дозами цитозара из расчета 40мг/м2
выжидательная тактика (заместительная, симптоматическая терапия)
монотерапия метипредом из расчета 1мг/кг
иммуносупрессивная терапия циклоспорином А
2
У ребенка 2 месяцев после вакцинации АКДС развилась тромбоцитопения. Клинически — на коже обильная петехиальная сыпь. Назначен преднизолон из расчета 2мг/кг внутрь. На 6-й день терапии в контрольном ОАК уровень тромбоцитов -240 тыс/мкл. Ваша тактика в отношении дальнейшего ведения ребенка:
с 7 дня начать постепенную отмену преднизолона
с 7 дня отменить преднизолон полностью
преднизолон продолжить в дозе 2мг/кг еще в течение 3-х нед с последующей постепенной отменой
преднизолон продолжить в дозе 2мг/кг еще в течение 3-х нед и полностью отменить
преднизолон продолжить в дозе 2мг/кг еще в течение 6-х нед с последующей постепенной отменой
3
Больная А., 14 лет, с раннего детства — периодические носовые кровотечения, синячки на коже. В 5 лет после тонзилэктомии развилось длительное кровотечение. Уровень тромбоцитов в крови в этот момент 109 тыс. С 13 лет обильные, продолжительные меноррагии. Время кровотечения по Айви -25 мин., кол-во тромбоцитов в крови — 140 тыс., исследование плазменного коагуляционного гемостаза и системы фибринолиза — без патологических сдвигов, содержание фактора Виллебранда -85%, содержание VIII фактора -110%. В костном мозге — достаточное количество мегакариоцитов. В мазках периферической крови размер тромбоцитов -7-8 мкм. Агрегация тромбоцитов с АДФ и коллагеном — нормальная, с ристоцетином — равна 0. Предварительный диагноз:
болезнь Стюарта
синдром Бернара-Сулье
тромбастения Гланцмана
болезнь Виллебранда
гемофилия
4
Больная Б., 16 лет, с детства — синячки на теле, частые носовые кровотечения, с 13-летнего возраста — обильные, длительные (7-8 дней) меноррагии. Последние 2 года наблюдается у участкового врача по поводу хронической постгеморрагической железодефицитной анемии. В ОАК: Hb-98 г/л, эр.-3,4х1012 /л, ЦП-0,8, Рц- 60 0/00, тромбоциты-150х109 /л , л-5,6х109 /л, п-6%, с-78%, л-14%, м-2%. Время свертывания, АЧТВ, протромбиновый индекс, тромбиновое время, фибриноген, уровень VIII и IX факторов, ф.Виллебранда, паракоагуляционные тесты, антитромбин III, XII-зависисмый фибринолиз — в пределах нормы. Время кровотечения по Айви — 10 мин. Размер тромбоцитов в периферической крови — 3,5 мкм. Ретракция кровяного сгустка отсутствует. Агрегация тромбоцитов с АДФ-0%, коллагеном -0%, с ристоцетином — 62% (при норме 55-80%). Предварительный диагноз:
болезнь Эванса-Фишера
синдром Бернара-Сулье
тромбастения Гланцмана
анемия Минковского-Шоффара
болезнь Виллебранда
5
Ребенок 5 лет, жалобы на носовые кровотечения и синяки после перенесенной ОРВИ. На коже верхней половины туловища — петехии, на нижних и верхних конечностях — экхимозы, периферические лимфоузлы и паренхиматозные органы не увеличены. В общем анализе крови — изолированная тромбоцитопения (12 тыс.).
1. Предварительный диагноз:
А) тромбоцитопатия
Б) ИТП
В) болезнь Шенлейн-геноха
Г) болезнь Рандю-ослера
Д) болезнь виллебранда
2. Тактика лечения:
А) дицинон
Б) заместительная терапия свежезамороженной плазмой
В) ново-севен по схеме
Г) преднизолон в дозе 2мг/кг в течение 4-х недель с последующей постепенной отменой
Д) трансфузия тромбоконцентрата
1-А. 2-Б
1-Д. 2-Г
1-Г. 2-А
1-Б. 2-Г
В. 2- В
6
Девочка 15 лет, жалобы с раннего детства на синяки, носовые кровотечения, обильные и длительные mensis. После удаления зуба кровотечение из лунки отмечалось в течение 2-х дней. При осмотре на коже наружной поверхности плеч и голени — экхимозы различных стадий разрешения, диаметром 2-3 см. У ее матери и старшей сестры также повышенная кровоточивость, отец здоров.
1. Предварительный диагноз:
А) болезнь Виллебранда
Б) гмофилия А
В) томбоастения Гланцмана
Г) гемофилия С
Д) болезнь Шенлейн-Геноха
2. Необходимое лабораторное обследование:
А) время кровотечения
Б) ОАК
В) уровень фактора VIII
Г) уровень фактора Виллебранда
Д) время свертывания
1-А. 2-Г
1-Д. 2-Б
1-В. 2-Д
1-Б. 2-Г
1-В. 2-А
7
Ребенок 2 лет, жалобы на температуру, сыпь, гнойное отделяемое из ушей, жажду, частые мочеиспускания. При осмотре бледный, на кожных покровах геморрагически-папулезная сыпь (+ткань), увеличены периферические лимфоузлы во всех группах, гепатоспленомегалия. ЛОР-осмотр: хронический гнойный мезотимпанит. Суточный диурез: 2000/2400 мл. В анализе крови — анемия, лейкоцитоз, тромбоцитопения умеренная, нейтрофилез, повышенная СОЭ.
1. Предварительный диагноз:
А) сахарный диабет
Б) экссудативно-катаральный диатез
В) гистиоцитоз
Г) острый лейкоз
Д) хронический миелолейкоз
2. Окончательный диагноз ставится на основании:
А) миелограммы
Б) почасового уровень гликемии
В) рентгенографии плоских костей черепа, таза
Г) гистологического, иммуногистохимического исследований
Д) иммунного статуса
1-А. 2-Г
1-Д. 2-Б
1-В. 2-Г
1-Б. 2-А
1-В. 2-Д
8
Мальчик 3 лет, азербайджанец, после перенесенной ОРВИ жалобы на слабость, бледность, желтушность склер, периодические боли в животе. Температура субфебрильная, кожные покровы бледные с желтушным оттенком, склеры иктеричные, болезненность и отечность суставов кистей рук, гепатоспленомегалия. Моча черного цвета, стул окрашен. В анализе крови — гемоглобин 60 г/л, ЦП = 0,65, ретикулоцитов — 35%, лейкоцитов- 14х109/л, нейтрофилез со сдвигом влево, СОЭ -40 мм/ч. В биохимическом анализе: билирубин 65 мкмоль/л за счет непрямой фракции, уровень трансаминаз в пределах нормы.
1. Предварительный диагноз:
А) вирусный гепатит
Б) гемоглобинопатия
В) острая хирургическая патология
Г) гистиоцитоз
Д) ревматоидный артрит
2. Необходимое обследование:
А) уровень сывороточного железа
Б) лапороскопия
В) СРБ
Г) электрофорез гемоглобина с определением фракций и уровня фетального гемоглобина
Д) проба Кумбса
1-Б. 2-А,Г,Д
1-А. 2-А,Б,Д
1-В. 2-В,Г
1-Б. 2-А,Б
1-В. 2-В,Д
9
Больной 6 лет, жалобы на боли в животе, припухлость суставов, сыпь. Две недели назад перенес лакунарную ангину. На кожных покровах нижних конечностей и ягодицах пятнисто-папуллезная сыпь, симметричная, не исчезает при надавливании, без зуда. Болезненность и припухлость коленных суставов, при глубокой пальпации болезненность живота, симптомов раздражения брюшины нет, печень и селезенка не увеличены. В анализе крови — умеренный лейкоцитоз с нейтрофилезом, СОЭ 29 мм/час.
1. Предварительный диагноз:
А) ревматоидный артрит
Б) геморрагический васкулит
В) тромбоцитопатия
Г) СКВ
Д) реактивный артрит
2. Исследование, необходимое для подтверждения диагноза:
А) коагулограмма
Б) биохимический анализ крови
В) СРБ
Г) миелограмма
Д) LE-клетки
1-Б. 2-Д
1-А. 2-А,Д
1-Б. 2-А
1-Б. 2-А,Б
1-В. 2-Д
10
У девочки 12 лет слабость, утомляемость, головокружение, периодические боли в животе, склонность к запорам. При осмотре выраженный анемический синдром и симптомы общей интоксикации. В анализе крови: эритроциты — 2,4х1012/л, гемоглобин — 65 г/л, тромбоциты — 185х109/л, лейкоциты — 8,0х109/л, эозинофилы — 16%, сегментоядерные-59%, лимфоциты — 20%, моноциты — 5%, СОЭ — 14мм/ч.
1. Предварительный диагноз:
А) ревматоидный миокардит
Б) дефицитная анемия
В) глистная инвазия
Г) острый лейкоз
Д) геморрагический васкулит
2. Методы обследования:
А) коагулограмма
Б) уровень сывороточного железа, ОЖСС
В) кал на я/г, соскоб
Г) ФЭГДС
Д) миелограмма
1-Б,В. 2-Б,В,Г
1-А. 2-А,Д
1-Б,Г. 2-А,Б,Г
1-Б. 2-А,Б
1-В. 2-В
Источник
Такой симптом как «кровоточит десна после удаления зуба» относится к признакам осложнения экстракции зуба. Гладко прошедшая операция, как правило, не вызывает приступов боли.
Хотя незначительная болезненность после прекращения действия анестетика считается естественной реакцией организма на извлечение зуба из костной лунки.
Фото: Боль после экстракции зуба
Основные виды отдаленных осложнений экстракции зуба
Об основных видах осложнений удаления зуба рассказано в таблице:
ОсложнениеКлиническая картинаПостоперационная болезненность
Болевой приступ
Десневое кровотечение
Постоперационное кровотечение
Альвеолит
Воспаление стенок костной ячейки
Повреждение сосудисто-нервного пучка
Острая травма нижнечелюстного канала
К основным осложнениям оперативного извлечения зубов специалисты относят следующие патологические состояния.
Постоперационная болезненность лунки
В хирургической стоматологии существуют случаи, когда после экстракции пациент жалуется на интенсивные и ноющие боли. Такие острые ощущения часто имеют разлитой характер. Они распространяются в область виска, ухо, висок или лоб.
При этом у человека нарушается сон, он вынужден принимать большое количество обезболивающих средств. В таком состоянии пациента интересует причина боли и как долго она будет его беспокоить.
Резкая постоперационная боль
Причина боли
Возникновение дискомфорта в области удаленного зуба связано с рядом факторов.
Существуют следующие причины постоперационной боли:
- Надлом костной лунки. Твердый осколок в челюстной ткани может ущемляться или травмировать нервные окончания, что сопровождается периодическими приступами боли.
- Наличие в лунке осколка корня зуба. Предупредить такое осложнение может проведение тщательного туалета участка экстракции.
- Острые края костной стенки. В таких случаях происходит постоянное механическое повреждение десны, которая вызывает приступ боли.
- Инфицирование раневой поверхности. В лунку инфекция проникает от остатков гранулемы, зубного камня и хирургического инструментария.
Часто рану инфицирует сам больной, самостоятельно проверяя не осталось ли в ней костных осколков. При этом частом после удаления зуба кровит десна и человек вынужден обратиться за квалифицированной стоматологической помощью.
Лечение постоперационной болезненности
Устранение болезненных ощущений проводится посредством обезболивающих средств в форме таблеток. Одновременно с приемом анальгетиков специалист должен устранить травмирующих фактор и проверить антисептическую обработку ротовой полости.
Альвеолит и осеомиелит костной лунки
Инфицирование раневой поверхности, как правило, вызывает воспаление костной ткани. Данная патология клинически проявляется приступами боли, увеличением региональных лимфатических узлов и сухостью лунки. В тяжелых случаях заболевание сопровождается сведением челюстей и длиться 1-2 недели.
Альвеолит нижней челюсти
Методы лечения альвеолита и остеомиелита
Инструкция по терапии воспалительного поражения костной лунки в начальной стадии предвидит следующие лечебные процедуры:
- антисептическая обработка полости рта;
- орошение лунки перекисью водорода;
- малотравматическое извлечение из патологической области некротических масс и костных осколков.
Во время хирургических манипуляций следует помнить, что каждое выскабливание костной ткани вызывает травм у и может быть причиной развития остеомиелита. А данное заболевание характеризируется длительным течением (1-2 месяцев) и постепенным выделением гнойных секвестров челюсти.
Остеомиелит верхней челюсти
Каждую обработку воспаленной лунки необходимо заканчивать нанесением на ее поверхность раствора метиленового синего или бриллиантовой зелени. Кроме этого раневая поверхность должно постоянно быть закрытой кровяным сгустком, который защищает кость от бактериальной инфекции. А вот, когда долго кровит десна после удаления зуба, то врачи констатируют уже другое осложнение.
Кровотечение
В стоматологической практике довольно часто встречаются постоперационные кровотечения, которые вызваны воздействием внешних и внутренних факторов риска.
Кровотечение после экстракции зуба
К местным причинам данного осложнения стоматологи относят:
- повреждение кровеносного сосуда во время извлечения корня;
- значительная травма или разрыв десневого края;
- надлом костной стенки лунки.
Десна после удаления зуба кровоточит также у пациентов с такими патологиями:
- гемофилия и другие системные нарушения свертывания крови;
- полный или частичный недостаток витамина С;
- у женщин в период менструации;
- инфекционные и септические поражения внутренних органов;
- хронические заболевания печени;
- лучевая болезнь после перенесенной лучевой терапии.
В 40% случаев десневое кровотечение провоцирует поведение самого человека. Так, например, после удаления зуба мудрости кровоточит десна и больной начинает активно полоскать ротовую полость солевыми растворами.
В результате пациент вымывает из лунки кровяные свертки. Раневая поверхность остается открытой и кровотечение постепенно усугубляется.
Десневое кровотечение после экстракции зуба мудрости
В некоторых случаях интенсивное кровотечение из мягких тканей полости рта провоцируют сосудосуживающие средства (адреналин), которые входят в состав современных обезболивающих медикаментов.
Сколько кровит десна после удаления зуба при этом? Такое кровотечение носит длительный характер и требует стоматологического вмешательства.
Способы лечения
Так как остановить кровотечение десны после удаления зуба? Терапия данного осложнения врачи начинают с тугой тампонады костной лунки. Для этого стоматологи используют тампоны, смоченные в раствор йодоформа.
Поверх затампонированной лунки специалист укладывает бинтовую повязку, которую пациент закусывает между зубов. Поверхностную часть бинта больной удаляет через 20-30 минут, а йодоформную турунду должен извлечь хирург-стоматолог на 4 сутки.
Постравматическая тампонада костной лунки
Перед началом лечения кровоточащей десны врач должен хирургическим способов вычистить раневую поверхность от костных фрагментов, частиц гранулемы и промыть ее раствором водорода. Эти манипуляции дезинфицируют, очищают лунки и дают возможность стоматологу детально осмотреть патологическую область.
Первым способом остановки кровотечения мягких тканей полости рта является тугая тампонада в течение 30 минут. Если подобные мероприятия оказываются безрезультативными, то специалист приступает к выделению поврежденного кровеносного сосуда и перевязыванию его кетгутом. Цена и сложность данного этапа лечения возрастает в несколько раз.
В некоторых случаях стоматологи зашивают сосуды через внешнюю поверхность десны. Таким образом, происходит сближение краев лунки и соответственно перекрытие просвета кровоточащего капилляра.
Зашивание слизистой оболочки
В области удаленного многокорневого зуба может произойти кровотечение одновременно в нескольких лунках. В таком случае стоматолог должен тампонировать каждую ячейку отдельно, а затем установить общий тампон.
В целях медикаментозной стимуляции свертывания крови целесообразно применять следующие средства:
- гемостатическая губка;
- хлористый кальций;
- внутривенное вливание сухой плазмы;
- витамин В12.
Кроме этого специалисты назначают больному дезинтоксикационную терапию, а также антибиотики, преимущественно, пенициллинового ряда. А при часто повторяющихся десневых кровотечениях специалисты рекомендуют пациенту проходить лечение в условиях хирургического стационара.
Повреждение сосудисто-нервного пучка
При сложной операции экстракции, когда кровит десна после удаления зуба мудрости врач иногда может вскрыть нижнечелюстной канал. В результате у больного могут наблюдаться интенсивные болевые приступы неврологического характера.
После диагностики такой патологии стоматолог осуществляет консервативную терапия, которая может длиться достаточно длительный период времени.
Травматическое повреждение сосудисто-нервного пучка во время удаления зуба мудрости
Профилактика постоперационных кровотечений
Предупредить десневое кровотечение можно посредством следующих правил:
- осуществлять удаление зубов по наиболее атравматичной технологии без многократного наложения щипцов;
- не фиксировать щипцы на поверхности десны;
- отпускать пациента из стоматологической клиники только после полной остановки кровотечения;
- при наличии хирургических показаний к удалению нескольких близлежащих зубов следует их извлекать в одно посещение, что предупреждает распространение патологической микрофлоры в ротовой полости;
- после тяжелых или множественных экстракций следует профилактически зашивать десневые края;
- применять гемостатическую губку и другие средства для стимуляции свертывания крови;
- давать каждому человеку после удаления зуба подробные инструкции по гигиеническому уходу за полостью рта.
Всесторонняя профилактика постоперационных осложнений считается обязательным пунктом оказания профессиональной стоматологической помощи.
Читать далее…
Источник