Травмы раны кровотечения шок
При обширных ранениях, ожогах, тяжелых травмах и заболеваниях возникает много факторов, негативно влияющих на жизнедеятельность всего организма Это прежде боль, кровопотеря.
Вредные вещества эти факторы вызывают значительные нарушения функции головного мозга 1 желез внутренней секреции, управляющие деятельностью организма Все это оказывается очень сложной реакцией, что называется током Пострадавший впадает в общее тяжелое состояние, при котором наступает резкий упадок сил Дыхание при этом едва заметное, поверхностное, лицо бледнеет 1 покрывается потом, пульс становится частым и плохо ощупывается.
Пострадавший равнодушен к тому, что его окружает и, несмотря на большую травму, не стонет, не жалуется на боль и не просит помощи, хотя сознание его сохранена Такие пострадавшие требуют помощи в первую очередь.
Шок — это состояние между жизнью и смертью, и только правильное неотложное лечение может спасти жизнь больного зависимости от причины различают: шок травматический, ожоговый, анафилактический, кардиогенный, септический При шоке первая помощь тем эффективнее, чем раньше она оказана Она должна быть направлена на устранение причины шока, на уменьшение боли можно дать любое обезболивающее, снотворных, успокоительных.
Борьба с шоком при незупинений кровотечения неэффективна, поэтому необходимо быстрее остановить кровотечение Транспортировка должна быть крайне осторожным, чтобы не причинить новых болевых ощущений и не усугубить тяжелые ость шоку.
В терминальных условиях стадии шока может вновь потребоваться проведение приемов оживления — массаж сердца и искусственное дыхание.
В холодное время года пострадавшего, находящегося в состоянии шока, следует согреть, внести в теплое помещение, укрыть одеялом, обложить грелками, дать горячего чая, глоток вина, валериановых капель 1 вызвать и скорую помощь.
Насильственное повреждение тканей какого-либо органа или организма в целом называют травмой Если при травме нарушается целостность кожных покровов или слизистых оболочек, такое повреждение называется р раной зависимости от того, чем нанесена рана, различают виды ран: колотые, резаные, ушибленные, рваные, огнестрельные, укушенные Раны могут быть поверхностными, когда повреждаются верхние слои кожи, и более глубоким и, когда повреждаются все слои кожи и более глубокие ткани Особенно опасны раны, проникающие в какую-либо полость (брюшную, грудную, полость черепа).
Главным признаком раны является кровотечение она может быть незначительной или очень большой, опасной для жизни человека Другая опасность, которую таит в себе каждая рана, это осложнения, связанные с заражением раны м микробами, которые могут вызвать нагноение, а иногда, проникая через рану в кровь — общее заражение крови.
Кровотечение может быть внешней, при которой кровь изливается наружу, и внутренним, когда кровь вследствие травмы сосудов выливается во внутренние полости организма зависимости от вида поврежденных сосудов разрез знают артериальной, венозной и капиллярной кровотечений.
Артериальное кровотечение возникает при глубоких рубленых или колотых ранах При этом ярко-красная кровь изливается пульсирующей струей (в такт с сокращениями сердечной мышцы), а иногда бьет фонтаном При ранении крупных артерий (сонной, подключичной, плечевой, стегневои подколенной) возникает очень сильное кровотечение: кровь под большим давлением выливается из сосуда, и если кровотечение вовремя не остановить, пот ерпилий может погибнуть в течение нескольких хвалили.
Венозное кровотечение возникает при ранении вен Кровь вытекает медленно, ровной струей, имеет темно-вишневый цвет
Капиллярное кровотечение бывает при больших ссадинах и поверхностных ранах в результате различных повреждений мелких кровеносных сосудов (капилляров) Кровь сочится по всей поверхности раны, течет медленно, по каплям Капи илярну кровотечение легко остановить с помощью стерильной повязки, предварительно смазать кожу вокруг раны йодом или с помощью примочки (повязки) из 3-процентного раствора перекиси водорода Внешнюю кровь отеч останавливают разными способами При несильном (венозной или артериальной кровотечения) на рану следует наложить тугую повязку и часть тела, кровоточащий поднять Тоску повязку накладывают таким спас и кожу вокруг раны смазывают йодом, на рану кладут перевязочный материал (несколько слоев стерильной марли, бинта) и вату, а затем плотно прибинтовывают. Если после принятых мер кровотечение не запинается, не снимая наложенного перевязочного материала, поверх него накладывают еще несколько слоев марли, комок ваты и снова туго бинтуют При бинтованные конечностей витки бинта должны идти снизу вверх — в ид пальцев к туловищу Раненая конечность поднимают вогнать угару.
Для быстрой остановки сильного кровотечения можно обхватить пальцами кровоточащий сосуд, к подлежащей кости выше раны (по току крови) На рис 88 указаны наиболее эффективные места прижатия артерий и Кровотечение останавливается при ранении лица или виски — прижатием височной артерии (точка 7): затылка — прижатием затылочной артерии (точка 2); головы или шеи — прижатием сонных артерий до шейных позвонков (точки 3 4); плечи (вблизи плечевого сустава) 1 паховой впадины — прижатием подключичной артерии к кости в подключичной ямке (точка 5): предплечья — прижатием подмышечной ( точка 6 или плечевой артерии (точка 7): посередине плеча с внутренней стороны: кисти и пальцев руки — прижатием лучевой и локтевой артерий в нижней трети предплечья у кисти (точки 8 и 9): бедра — прижатием бедренной артерии в паху (точка 10): голени — прижатием бедренной артерии в середине бедра (точка 11) или подколенной артерии (точка 12): стопы и пальцев ноги — прити снення тыльной артерии стопы (точка 13) или задней великостегновои (точка 14) Кровотечение из конечности может быть остановлено сгибанием ее в суставе выше места ранения, если нет перелома этой конечности (рис 89) Пострадавшему следует быстро засучить рукав или закатать штаны и вложить в ямку, образующуюся при сгибании сустава, комок ваты, марли или любой материи и сильно, до отказа, согнуть сустав При этом сдавливается в сгибе артерия, подающая кровь к ране В таком положении сгиб ноги или руки надо зафиксировать косынкой, шарфом или ремнем.
При сильных кровотечениях необходимо наложить жгут, в качестве которого можно использовать какую-либо упругую ткань, растягивается, резиновую, трубку, подтяжки и т.п. Их накладывают выше раны (ближе к туловище) предварительно сжав сосуды, кровоточащие пальцами подлежащей кости, поверх одежды или какой-либо мягкой прокладки (бинта, марли или платка, сложенных в несколько слоев и обернутых) для уменьшения боли и исключения возможного ущемления кожи.
При отсутствии под рукой медицинского жгута или материала, растягивающейся, конечности можно перетащить крутящий, сделанным из материала, не растягивается: галстуки, пояса, скрученного платка или полотенца
В теплое время года жгут или скрутень накладывают не более чем на 2 часа, а в холодное — не более чем на 1 час, так как при более длительном сроке наложения жгута есть опасность омертвление тканей н обескровленной конечности Поэтому для контроля времени необходимо под жгут или скрутень подложить записку с указанием точного времени IX наложения или прикрепить П рядом к одежде Через час, если есть необидным выставиться жгут (скутера) дольше, следует сжать сосуды пальцем выше места кровотечения, снять жгут на 10-15 минут, чтобы конечность получила некоторый приток крови, а затем снова наложить его немного выше или ниже прежнего места Пострадавший с наложенным жгутом следует как можно быстрее доставить в лечебное учреждение.
При внутреннем кровотечении, очень опасной для жизни, кровь изливается во внутренние полости и остановить кровотечение практически невозможно
Распознается она по внешнему виду пострадавшего: лицо бледное, на коже выступает липкий пот дыхание частое, поверхностное, пульс учащенный слабого наполнения Пострадавшего надо уложить или придать ему полусидячее положение, обеспечить полный покой, приложить к месту кровотечения холод (пузырь со льдом, холодной водой) и срочно вызвать врача. Если е подозрение на повреждение органов брюшной полости, пострадавшему нельзя давать пить.
При кровотечении из носа пострадавшего следует посадить, голову слегка наклонить вперед, чтобы кровь не стекала в носоглотку, расстегнуть ему ворот, положить на переносицу холодную примочку, ввести в нос кусок ваты или марли, смоченной 3-процентным раствором перекиси водорода, сжать пальцами крылья носа на 4-5 мин. При кровотечении изо рта (кровавой рвоте) пострадавшего следует уложить, повернув голову набок.
При оказании первой помощи пострадавшему следует принять все меры для того, чтобы предотвратить попадание микробов в рану Основа первой помощи при ранениях — первичная обработка раны В первый момент наиболее ю опасность представляет кровотечение Поэтому нужно любым возможным способом остановить кровотечение: жгут, сжатия сосуда, давящая перевязка.
Жгут можно держать не более 15-2 часов Типичные города пережатия артерий: бедренной, подмышечной, подключичной, сонной, плечевой.
При наличии дезинфицирующих средств (йод, перекись водорода, раствор фурацилина) рану протирают 2-3 раза 1 накладывают асептическую повязку-бинт, индивидуальный пакет, косынку Не следует касаться руками тех слой ров, которые будут сталкиваться с раной Рану нельзя промывать водой. Если есть мелкие инородные тела, попавшие в тело, целесообразно их удалить. Рану нельзя засыпать порошками, накладывать мазь, нельзя на рану накладывать вату. Если есть выпавшие органы, их нельзя вставлять внутрь При повреждении мелких кровеносных сосудов наложения повязки почти всегда оказывается достаточным и для остановки кровоточи. Артериальное кровотечение, как правило, бывает сильной Она опасна для жизни, поскольку потерпевший за короткий промежуток времени может потерять большое количество крови. Поэтому прежде чем накладывать повязку следует принять немедленные меры к остановке кровотечений.
Кровотечение из носа иногда может быть очень значительной и поэтому требует неотложной помощи. При носовом кровотечении кровь попадает не только наружу, но и в глотку, и в полость рта. Нужно посадить больного, на адаты положение, при котором меньше возможности, попадание крови в носоглотку, положить на область носа в переносицу лед, завернутую комок снега, смоченную в холодной воде платок если кровотечение не останавливается, можно ввести ватные шарики, смоченные раствором перекиси водородом.
Источник
Îñòàíîâèòü êðîâü â ñëó÷àå ïîðåçà, ðàçðûâà êîæíûõ ïîêðîâîâ, ëåãêîé èëè òÿæåëîé òðàâìû î÷åíü âàæíî, âåäü áîëüøàÿ ïîòåðÿ êðîâè ìîæåò ïðèâåñòè ê íåîáðàòèìûì ïîñëåäñòâèÿì. Îäíàêî, ÷òîáû ïðàâèëüíî îêàçàòü ïåðâóþ ïîìîùü ïðè êðîâîòå÷åíèè, íóæíî çíàòü, ÷òî ýòî çà êðîâîòå÷åíèå, âåäü òîëüêî òîãäà ìîæíî îêàçàòü ïðàâèëüíóþ ïåðâóþ ïîìîùü è ìèíèìèçèðîâàòü ðèñêè çàðàæåíèÿ, èçáûòî÷íîé êðîâîïîòåðè è áîëåå ñåðüåçíûõ ïîñëåäñòâèé.
Âîò êàêèå âèäû êðîâîòå÷åíèé áûâàþò, è êàê îêàçàòü ïåðâóþ ïîìîùü ïðè íèõ.
Îñíîâíûå âèäû êðîâîòå÷åíèé:
— êàïèëëÿðíûå;
— âåíîçíûå;
— àðòåðèàëüíûå;
— âíóòðåííèå.
Îïàñíîñòü êðîâîòå÷åíèé:
— îñòðàÿ êðîâîïîòåðÿ;
— ðèñê çàðàæåíèÿ èíôåêöèåé;
— îáðàçîâàíèå ïóëüñèðóþùåé ãåìàòîìû;
— ïðîíèêíîâåíèå âîçäóõà â ïîâðåæäåííûé ñîñóä.
Êàê îïðåäåëèòü âèä êðîâîòå÷åíèÿ:
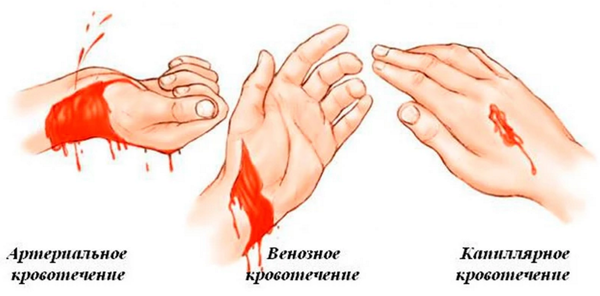
1. Êàïèëëÿðíîå: íåçíà÷èòåëüíîå è ðàâíîìåðíîå âûäåëåíèå êðîâè èç ïîâðåæäåííîé ïîâåðõíîñòè.
2. Âåíîçíîå: ðàâíîìåðíîå è áûñòðîå âûòåêàíèå êðîâè òåìíî-êðàñíîãî îòòåíêà áåç ïðèçíàêîâ ôîíòàíèðîâàíèÿ; âîçìîæíî ôîðìèðîâàíèå ñãóñòêîâ.
3. Àðòåðèàëüíîå: ïóëüñèðóþùàÿ, èíîãäà ïðåðûâèñòàÿ ñòðóÿ êðîâè ÿðêî-êðàñíîãî îòòåíêà, êîòîðàÿ âûòåêàåò ñ áîëüøîé ñêîðîñòüþ.
4. Âíóòðåííåå: áëåäíîñòü êîæè, õîëîäíûé ïîò, ãîëîâîêðóæåíèå, ñëàáûé ïóëüñ, îáìîðîê, ïîâåðõíîñòíîå äûõàíèå; îòñóòñòâèå íàðóæíîãî êðîâîòå÷åíèÿ. Åñëè êðîâîòå÷åíèå ëîêàëèçóåòñÿ â îáëàñòè ëåãêèõ, íàáëþäàåòñÿ ïîñèíåíèå êîæè è ñëèçèñòûõ, ó÷àùåííîå è/èëè çàòðóäíåííîå äûõàíèå, êàøåëü ñ êðîâüþ. Êðîâîòå÷åíèå â îáëàñòü áðþøíîé ïîëîñòè ìîæåò äîïîëíèòåëüíî ïðîÿâëÿòüñÿ ðâîòîé ñ êðîâüþ, òàõèêàðäèåé, ñíèæåíèåì äàâëåíèÿ. Ãåìàòîìû âîçíèêàþò â ñëó÷àå êðîâîèçëèÿíèÿ â êðóïíûå ìûøöû.
Âèäû êðîâîòå÷åíèé è ïðàâèëà ïåðâîé ïîìîùè ïðè íèõ.
1. Êàïèëëÿðíîå:
— ïðîìîéòå ðàíó ÷èñòîé âîäîé;
— îáðàáîòàéòå êðàÿ ðàíû àíòèñåïòèêîì;
— íàëîæèòå ìàðëåâóþ ïîâÿçêó.
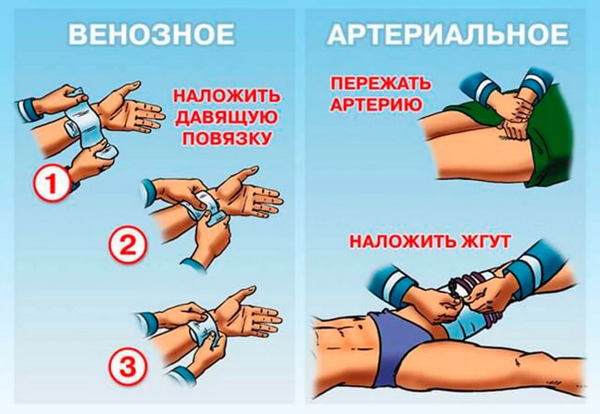
2. Âåíîçíîå:
— íàëîæèòå äàâÿùóþ àñåïòè÷åñêóþ ïîâÿçêó;
— åñëè äàâÿùàÿ ïîâÿçêà íå ïîìîãàåò, íà ìÿãêóþ ïîäêëàäêó íàëîæèòå æãóò èëè ñêðó÷åííîå ïîëîòåíöå, ïîÿñ è ò.ï. (ðàñïîëîæèòå èõ íèæå ïîâðåæäåííîãî ó÷àñòêà) ñ ïðèëîæåíèåì çàïèñêè ñî âðåìåíåì íàëîæåíèÿ;
— îñòàâëÿòü æãóò ìîæíî íå áîëåå ÷åì íà 1 ÷àñ â õîëîäíóþ ïîãîäó è íà 2 ÷àñà â æàðêóþ.
3. Àðòåðèàëüíîå:
— ïðè îòñóòñòâèè ïåðåëîìîâ ïîäíèìèòå êîíå÷íîñòü;
— íàëîæèòå æãóò (èëè åãî àíàëîã) âûøå ìåñòà òðàâìû;
— íà âðåìÿ ïîèñêà ìàòåðèàëà äëÿ æãóòà ïðèæìèòå àðòåðèþ (âûøå ïîâðåæäåíèÿ) â ìåñòå ïóëüñàöèè;
— ïðè íàðóøåíèè öåëîñòíîñòè îïðåäåëåííûõ àðòåðèé (ïëå÷åâîé, ëîêòåâîé, ïîäêîëåííîé èëè áåäðåííîé) êîíå÷íîñòü ìîæíî ïðèïîäíÿòü è çàôèêñèðîâàòü â ñîãíóòîì ïîëîæåíèè.
4. Âíóòðåííåå:
— îáåñïå÷üòå íåïîäâèæíîñòü ïîñòðàäàâøåãî:
— ïðè êðîâîèçëèÿíèè â ãðóäíóþ îáëàñòü óñòðîéòå ïîñòðàäàâøåãî â ïîëîæåíèå ïîëóñèäÿ è óëîæèòå âàëèê ïîä êîëåíè;
— ïðè êðîâîèçëèÿíèè â áðþøíóþ ïîëîñòü ïåðåâåäèòå â ïîëîæåíèå ëåæà;
— íåñêîëüêî îñëàáèòü êðîâîòå÷åíèå ïîìîæåò õîëîä, êîòîðûé íóæíî ïðèëîæèòü íà ïðåäïîëàãàåìîå ìåñòî ëîêàëèçàöèè êðîâîòå÷åíèÿ.
Îáÿçàòåëüíî âûçîâèòå ñêîðóþ ïîìîùü (âî âñåõ ñëó÷àÿõ, êðîìå êàïèëëÿðíîãî êðîâîòå÷åíèÿ), âåäü ïîñòðàäàâøèé ÷åëîâåê ðèñêóåò ïîòåðÿòü ìíîãî êðîâè è äàæå óìåðåòü. Ïîìíèòå: çàïðåùåíî òðîãàòü ðàíó ðóêàìè, ïûòàòüñÿ âûíóòü èç íåå êàêèå-ëèáî ïðåäìåòû è ñíèìàòü ïðîïèòàííóþ êðîâüþ ïîâÿçêó. Îêàæèòå ïåðâóþ ïîìîùü è æäèòå ìåäèêîâ.
Источник
Травматический шок — тяжёлое, угрожающее жизни больного, патологическое состояние, возникающее при тяжёлых травмах, таких как переломы костей таза, тяжёлые огнестрельные ранения, черепно-мозговая травма, травма живота с повреждением внутренних органов, операциях, большой потере крови. По патогенезу травматический шок соответствует гиповолемическому. Основные факторы, вызывающие данный вид шока, — сильное болевое раздражение и потеря больших объёмов крови.
Причины и механизмы развития травматического шокa[править | править код]
Распространено бытовое выражение «болевой шок», «смерть от болевого шока». Истинной причиной развития травматического шока является быстрая потеря большого объёма крови или плазмы. Причём эта потеря не обязана быть в виде явного (наружного) или скрытого (внутреннего) кровотечения — шоковое состояние может вызывать и массивная экссудация плазмы через обожжённую поверхность кожи при ожогах.
Важное значение для развития травматического шока имеет не столько абсолютная величина кровопотери, сколько скорость кровопотери. При быстрой кровопотере организм имеет меньше времени приспособиться и адаптироваться, и развитие шока более вероятно. Поэтому шок более вероятен при ранении крупных артерий, например, бедренной.
Сильная боль, а также нервно-психический стресс, связанный с травмой, несомненно играют роль в развитии шокового состояния (хотя и не являются его главной причиной) и усугубляют тяжесть шока.
Факторами, приводящими к развитию травматического шока или усугубляющими его, являются также травмы с повреждением особо чувствительных зон (промежность, шея) и жизненно важных органов (например, ранение в грудную клетку, переломы рёбер с нарушением функции внешнего дыхания, черепно-мозговая травма). В подобных случаях тяжесть шока определяется величиной кровопотери, интенсивностью болевого синдрома, характером травмы и степенью сохранности функции жизненно важных органов.
Быстрая и массивная крово- или плазмопотеря приводят к резкому уменьшению объёма циркулирующей крови в организме пострадавшего.
В результате у пострадавшего быстро и сильно падает артериальное давление, ухудшается снабжение тканей кислородом и питательными веществами, развивается тканевая гипоксия. Из-за недополучения тканями кислорода в них накапливаются токсичные недоокисленные продукты обмена веществ, развивается метаболический ацидоз, нарастает интоксикация. Недополучение тканями глюкозы и других питательных веществ приводит к их переходу на «самообеспечение» — усиливается липолиз (распад жиров) и белковый катаболизм.
Организм, пытаясь справиться с кровопотерей и стабилизировать артериальное давление, реагирует выбросом в кровь различных сосудосуживающих веществ (в частности, адреналин, норадреналин, дофамин, кортизол) и спазмом периферических сосудов. Это может временно стабилизировать артериальное давление на относительно «приемлемом» уровне, но одновременно ещё больше ухудшает ситуацию со снабжением периферических тканей кислородом и питательными веществами. Соответственно еще больше усиливаются метаболический ацидоз, интоксикация недоокисленными продуктами обмена веществ, катаболические процессы в тканях. Происходит централизация кровообращения — в первую очередь кровоснабжаются головной мозг, сердце, легкие, в то время как кожа, мышцы, органы брюшной полости недополучают крови. Недополучение крови почками приводит к снижению клубочковой фильтрации мочи и ухудшению выделительной функции почек, вплоть до полной анурии (отсутствия мочи).
Спазм периферических сосудов и повышение свёртываемости крови как реакция на кровотечение способствуют закупорке мелких спазмированных сосудов (прежде всего капилляров) крошечными тромбами — сгустками крови. Развивается так называемый «ДВС-синдром» — синдром диссеминированного внутрисосудистого свёртывания. Закупорка мелких сосудов ещё больше усиливает проблемы с кровоснабжением периферических тканей и, в частности, почек. Это приводит к дальнейшему нарастанию метаболического ацидоза и интоксикации. Может развиться так называемая «коагулопатия потребления» — нарушение свёртываемости крови вследствие массивного потребления свёртывающих агентов в процессе распространённого внутрисосудистого свёртывания. При этом может развиться патологическая кровоточивость или возобновиться кровотечение из места травмы, и произойти дальнейшее усугубление шока.
Снижение кровоснабжения надпочечников и их функции на фоне повышения потребности «шоковых» тканей в глюкокортикоидах приводит к парадоксальной ситуации. Несмотря на высокий уровень кортизола в крови (выброс!), наблюдается относительная надпочечниковая недостаточность. Объясняется это тем, что «выброшено» меньше, чем нужно тканям, а плохо кровоснабжаемые надпочечники физически не способны выдать больше кортизола.
Попытки организма справиться с болью путём увеличения секреции эндорфинов (эндогенных аналогов опиатов) приводят к дальнейшему падению артериального давления, развитию заторможенности, вялости, анергии. Реакцией на снижение артериального давления и на высокий уровень катехоламинов в крови является тахикардия (учащённое сердцебиение). При этом из-за недостаточности объёма циркулирующей крови одновременно уменьшен сердечный выброс (ударный объём сердца) и имеется слабое наполнение пульса (вплоть до нитевидного или неопределяемого пульса на периферических артериях).
Исходом тяжёлого шока без лечения обычно бывает агония и смерть. В случае сравнительно нетяжёлого или средней тяжести шока в принципе возможно самовосстановление (на какой-то стадии дальнейшая раскрутка шока может приостановиться, а в дальнейшем состояние стабилизируется, организм адаптируется и начнётся восстановление). Но на это нельзя полагаться, так как развитие шокового состояния любой степени само по себе свидетельствует о срыве адаптации, о том, что тяжесть травмы превысила компенсаторные возможности данного конкретного организма.
Шок может быть первичный (ранний), который возникает непосредственно после травмы и является непосредственной реакцией на травму. Вторичный (поздний) шок возникает спустя 4-24 часа после травмы и даже позже, нередко в результате дополнительной травматизации пострадавшего (при транспортировке, охлаждении, возобновившемся кровотечении, перетяжке конечности жгутом, от грубых манипуляций при оказании медицинской помощи и др.). Частой разновидностью вторичного шока является послеоперационный шок у раненых. Под влиянием дополнительной травматизации возможны также рецидивы шока у пострадавших, обычно в течение 24-36 часов. Нередко шок развивается после снятия жгута с конечности.
Симптомы шока[править | править код]
Травматический шок обычно проходит в своём развитии две фазы, так называемую «эректильную» фазу шока и «торпидную» фазу. У больных с низкими компенсаторными возможностями организма эректильная фаза шока может отсутствовать или быть очень короткой (измеряться минутами) и шок начинает развиваться сразу с торпидной фазы, например при очень тяжёлой травме или ранении (травматические отрывы и размозжение конечностей на уровне бедра, проникающие ранения брюшной и грудной полости с ранением внутренних органов, тяжёлая черепно-мозговая травма), сопровождающихся кровопотерей и размозжением мягких тканей. Такие повреждения обычно приводят к шоку крайней тяжести. В этом случае человек сразу же теряет сознание из-за чрезмерно сильного болевого сигнала, с которым мозг просто не в состоянии справиться и как бы «выключается».
Эректильная фаза шока[править | править код]
Пострадавший на начальном этапе ощущает боль и сигнализирует о ней доступными ему средствами: криком, стоном, словами, мимикой, жестами. В первой, эректильной, фазе шока больной возбуждён, испуган, тревожен. Часто бывает агрессивен. Сопротивляется обследованию, попыткам лечения. Он может метаться, кричать от боли, стонать, плакать, жаловаться на боль, просить или требовать анальгетики, наркотики.
В этой фазе компенсаторные возможности организма ещё не исчерпаны, и артериальное давление часто бывает даже повышено по сравнению с нормой (как реакция на боль и стресс). Одновременно отмечается спазм сосудов кожи — бледность, усиливающаяся по мере продолжения кровотечения и/или прогрессирования шока. Наблюдается учащённое сердцебиение (тахикардия), учащённое дыхание (тахипноэ), страх смерти, холодный липкий пот (такой пот, как правило, не имеет запаха), тремор (дрожание) или мелкие подёргивания мышц. Зрачки расширены (реакция на боль), глаза блестят. Взгляд беспокойный, ни на чём не останавливается. Температура тела может быть слегка повышена (37-38 С) даже в отсутствие признаков инфицирования раны — просто как результат стресса, выброса катехоламинов и повышенного основного обмена. Пульс сохраняет удовлетворительное наполнение, ритмичность. Отсутствуют признаки развития ДВС-синдрома, синдрома «шоковой почки», «шокового лёгкого». Кожные покровы обычно холодные (спазм сосудов).
Торпидная фаза шока[править | править код]
В этой фазе больной в большинстве случаев перестаёт кричать, стонать, плакать, метаться от боли, ничего не просит, не требует. Он заторможен, вял, апатичен, сонлив, депрессивен, может лежать в полной прострации или потерять сознание. Иногда пострадавший может издавать только слабый стон. Такое поведение обусловлено шоковым состоянием. При этом болевые ощущения не уменьшаются. Артериальное давление снижается, иногда до критически низких цифр или вообще не определяется при измерении на периферических сосудах. Выраженная тахикардия. Болевая чувствительность отсутствует или резко снижена. На любые манипуляции в области раны он не реагирует. На вопросы либо не отвечает, либо отвечает едва слышно. Могут наблюдаться судороги. Часто происходит непроизвольное выделение мочи и кала.
Глаза больного с торпидным шоком тускнеют, теряют блеск, выглядят запавшими, появляются тени под глазами. Зрачки расширены. Взгляд неподвижен и устремлен вдаль. Температура тела может быть нормальной, повышенной (присоединение раневой инфекции) или немного пониженной до 35.0-36.0 °C («энергетическое истощение» тканей), озноб даже в тёплое время года. Обращает на себя внимание резкая бледность больных, синюшность (цианотичность) губ и других слизистых. Низкий уровень гемоглобина, гематокрита и эритроцитов в крови.
Отмечаются явления интоксикации: губы сухие, запекшиеся, язык сильно обложен, больного мучает постоянная сильная жажда, тошнота. Может наблюдаться рвота, что является плохим прогностическим признаком. Наблюдается развитие синдрома «шоковой почки» — несмотря на жажду и даваемое по её поводу обильное питьё, у больного мочи мало и она сильно концентрированная, тёмная. При тяжёлом шоке мочи у больного может не быть вообще. Синдром «шокового лёгкого» — несмотря на учащённое дыхание и интенсивную работу лёгких, снабжение тканей кислородом остаётся неэффективным из-за спазма сосудов и низкого уровня гемоглобина в крови.
Кожа у больного с торпидным шоком холодная, сухая (холодного пота уже нет — нечем потеть из-за большой потери жидкости при кровотечении), тургор (упругость) тканей снижен. Заострение черт лица, сглаживание носогубных складок. Подкожные вены спавшиеся. Пульс нитевидный, более 120 в 1 мин. Чем чаще и слабее пульс, тем тяжелее шок.
Отмечаются нарушения функции печени (поскольку печень тоже недополучает крови и испытывает кислородное голодание). Если больной с травматическим шоком выживает, то через несколько дней может появиться (обычно лёгкая) желтушность кожных покровов, как результат повышения уровня билирубина в крови и нарушения билирубинсвязывающей функции печени.
Особенности травматического шока у детей[править | править код]
У детей редко наблюдается классическая картина травматического шока. Чем младше ребёнок, тем меньше выражены у него различия между эректильной и торпидной фазами шока. С одинаковой вероятностью на фоне клинических признаков недостаточности кровообращения можно встретить психомоторное возбуждение либо заторможенность. Чаще отмечаются расстройства дыхания, а артериальное давление длительное время может оставаться стабильным.
Лечение травматического шока[править | править код]
Первая помощь при шоке[править | править код]
Основное мероприятие первой помощи при травматическом шоке — остановка кровотечения. При низкой температуре воздуха также стоит укрыть пострадавшего, чтобы предотвратить переохлаждение. Необходимо обеспечить скорейшее оказание пострадавшему квалифицированной медицинской помощи, вызвав скорую помощь или доставив пострадавшего в медицинское учреждение. Если у пострадавшего нет травм и повреждений, используют противошоковую позицию: пострадавший лежит на спине, ноги подняты на 15—30 см[1].
См. также[править | править код]
- Посттравматический шок
- Болевой шок
Примечания[править | править код]
Источники[править | править код]
- Markenson et al. Part 17: First Aid: 2010 American Heart Association and American Red Cross Guidelines for First Aid // Circulation. — 2010. — № 122(suppl 3). — С. S934-S946.
- Основные принципы организации хирургической помощи населению в чрезвычайных условиях
- Травматический шок
- Травматический шок
- Травматологические заболевания — травматический шок
- Энциклопедия скорой и неотложной помощи
Источник


