Тактика при родовых кровотечениях
Акушерские кровотечения – одна из ведущих причин материнской смертности во всем мире. По данным ВОЗ, частота встречаемости акушерских кровопотерь достигает 2,5–8 % по отношению ко всему количеству родов. До 5 % случаев кровотечений возникают вследствие атонии матки в последовом и раннем послеродовом периодах.
При этом причиной летального исхода являются не сами кровотечения, а их последствия – массивные кровопотери, провоцирующие развитие геморрагического шока. В связи с этим особую актуальность приобретает осведомленность медицинских работников об алгоритме действий в случае возникновения акушерских кровопотерь, порядке и объеме оказываемой пациенткам помощи и средствах, применяемых при этом.
Журнал «Слово о здоровье» побывал на одном из мастер-классов по акушерским кровотечениям, которые проводит компания «Ферринг Фармацевтикалз» для врачей роддомов Киева и Украины, и готов поделиться с вами актуальной и полезной информацией по тактике и алгоритму действий врачей и медицинского персонала при акушерских кровотечениях.
Во время мастер-класса врачи имели возможность просмотреть видео, решить практические тестовые задачи, поучаствовать в применении предложенных методик, ознакомиться с методическими материалами.
Ведущие мастер-класса продемонстрировали высокий уровень изложения материала, подачу актуальной и доказательной информации об интенсивной терапии, которая базируется на данных систематического осмотра, мета-анализе и последних рандомизированных исследованиях.
Общие сведения по организации медицинской помощи при акушерских кровопотерях
Различают следующие виды кровопотерь:
- Дородовые кровотечения:
- I триместра (самопроизвольный аборт, эктопия плодного яйца);
- II триместра (предлежание или преждевременная отслойка плаценты, разрывы матки).
- Родовые кровотечения:
- период раскрытия шейки и изгнания: отслойка, предлежание плаценты, а также разрыв матки или ее шейки;
- третьего периода: задержка отхождения последа, защемление его частей, травматизация родовых путей.
- Послеродовые кровопотери: гипотония матки, задержка отхождения плаценты, травматизация родовых путей или коагулопатии.
Оказание специализированной помощи пациенткам с акушерскими кровопотерями проводится в родовспомогательных учреждениях второго и третьего уровней перинатальной помощи, где обеспечено круглосуточное дежурство врачей акушеров-гинекологов, анестезиологов и неонатологов, а также на пути к ним.
Полный состав бригады, оказывающий помощь пациентке с акушерским кровотечением, должен состоять из:
- акушера-гинеколога (в некоторых случаях требуется присутствие двух врачей);
- анестезиолога;
- лаборанта;
- трансфузиолога (его обязанности может выполнять второй врач при наличии соответствующей подготовки);
- акушерки;
- анестезистки;
- санитарки.
На сбор бригады медперсонала, оценку тяжести кровотечения и определение тактики действий отводится 1–2 минуты. Все действия по оказанию помощи проводятся после получения информированного согласия пациентки. В случае отсутствия сознания у женщины из-за массивного кровотечения или геморрагического шока при продолжающейся кровопотере и неэффективности консервативных методов лечения решение о хирургическом вмешательстве принимается тремя специалистами при согласовании с администрацией родовспомогательного медучреждения в телефонном режиме.
Прогнозирование кровопотерь у рожениц и родильниц
Большинство акушерских кровотечений возникает спонтанно, и спрогнозировать их чаще всего не удается. Выделяют четыре фактора риска, которые определяют вероятность развития кровотечения. Данная методика предусматривает прогнозирование послеродовых кровотечений, на которые приходится львиная доля акушерских кровопотерь.
Оценка факторов риска послеродовых кровотечений проводится в момент постановки на учет в женской консультации по поводу беременности, при оформлении отпуска по беременности и родам, а также за 2–3 недели до предполагаемой даты родов.
К факторам риска относят 4 Т:
- Тонус. Имеется в виду снижение сократительной способности миометрия вследствие перерастяжения матки, инфекционного процесса, медикаментозного истощения миометрия или индуцированного гипотонуса.
- Ткань. Нарушение отхождения долек плаценты, кровяных свертков в матке.
- Травма. Выворот матки, разрывы шейки матки, ее тела, промежности, а также варикозно измененных вен в паховой области.
- Тромбин. Наиболее редкий фактор риска, провоцирующий кровотечения и нарушения коагуляции (ДВС-синдром, врожденные или ассоциированные с беременностью нарушения свертываемости).
Кроме того, риск дородовых и послеродовых кровотечений значительно повышается, если у пациентки имеются предлежание, преждевременная отслойка нормально расположенной плаценты (ПОНРП), многоводие или преэклампсия/эклампсия.
Алгоритм действий при дородовых кровотечениях и кровопотерях в I и II периодах родов
Кровотечения, не сопровождающиеся значительным снижением ОЦК, предполагают следующие действия:
- Госпитализация и нахождение беременной в медицинском учреждении в течение 24 часов с момента окончания кровопотери.
- Проведение лабораторных исследований (кровь – общий анализ, группа, резус, кровь на совместимость). Тест Бетке. Резус-отрицательным беременным показано введение антирезусного иммуноглобулина.
- Мониторинг состояния беременной (АД, пульс, ЧДД, сознание, цвет кожных покровов) 1 раз в 15 минут.
- Женщинам со сроком гестации 24–34 недели показано назначение антенатальных стероидов.
- Назначение токолитиков во время малого кровотечения при развитии сократительной деятельности миометрия с подтвержденным сонографически предлежанием плаценты. Противопоказано при подозрении на ПОНРП.
- Назначают антианемическую терапию.
- У пациенток при продолжающемся кровотечении с предлежанием плаценты показано выполнение кесарева сечения независимо от срока беременности. При остановке кровопотери выполняют плановое кесарево сечение на 36–37-й неделе гестации.
- У пациенток со стабильным состоянием при подозрении на ПОНРП и повторным малым кровотечением показана индукция родовой деятельности по достижении 35-й недели гестации.
При потерях больших объемов крови показаны те же мероприятия, дополненные подготовкой двух доз эритроцитарной массы.
Возникновение геморрагического шока при массивных кровопотерях должно быть оперативно ликвидировано выполнением ряда действий:
- уведомление администрации медучреждения;
- начало документальной фиксации ситуации;
- АВС-реанимация с соблюдением важных моментов: поворот влево на 15 для предупреждения аорто-кавальной компрессии и подача 100 % кислорода. Приоритет в данной ситуации – стабилизация состояния матери.
- Обеспечение венозного доступа (катетеризация периферических вен катетерами G16, G18), забор крови на исследования (общий анализ, коагулограмма, совместимость, по возможности – проведение прикроватного теста).
- Катетеризация мочевого пузыря.
- Заказ 4–6 единиц эритроцитарной массы и свежезамороженной плазмы (вводить в соотношении 1:1).
- Во время ожидания препаратов крови восстанавливать ОЦК инфузией раствора Рингера (первые 15 минут – 1-й л, следующие 30 минут – 2-й л). Все растворы для внутривенных вливаний обязательно подогреваются!
- По показаниям, в частности, при ПОНРП, применяют опиаты.
- Оценка витальных функций и регистрация их показателей.
- При наличии дистресса плода или внутриутробной гибели – ургентное кесарево сечение, а при возникновении кровотечения в периоде изгнания или в процессе кесарева сечения – максимально быстрое завершение процесса рождения плода (наложение акушерских полостных щипцов, ручное отделение плаценты, ревизия и ушивание полости матки).
- Назначение утеротонических препаратов.
Алгоритм действий при кровотечениях в III периоде родов и раннем послеродовом периоде
Первоочередным действием является установление и поддержание контакта с пациенткой в случае, если она в сознании. Следует относиться к роженице или родильнице доброжелательно и внушать ей оптимизм. Не допускать развития паники у женщины. Весь медицинский персонал должен быть спокойным и собранным, особенно врач акушер-гинеколог: он должен отдавать команды четко и внятно, контролируя их выполнение средним медперсоналом.
Если роды ведет акушерка, первым ее действием должен быть вызов врача в родильный зал. Затем, если пациентка без сознания, провести АВС-реанимацию. Далее измерить АД и оценить пульс. В случае отсутствия последнего начать кардиореанимацию.
Затем переходят к катетеризации. Катетеризуют 2 периферические вены. Первым средством для инфузии является раствор Рингера (1-й литр – 15 минут, 2-й литр – 30 минут). Рекомендовано использование катетеров достаточного диаметра для массивных инфузий (G14- G16). Катетер ставят в мочевой пузырь.
Обеспечивают правильное положение пациентки с приданием возвышенного положения ногам и согревание. До прихода лаборанта акушерка забирает 20 мл крови для исследования. В этот период при профузном кровотечении и быстропрогрессирующем ухудшении состояния пациентки может применяться наружный массаж матки и абдоминальная компрессия аорты.
Акушер-гинеколог оценивает тяжесть ситуации, после чего принимает решение о вызове в родзал анестезиолога и лаборанта. Проводится бимануальный массаж тела матки. Показано введение 10 ЕД окситоцина в капельницу. Скорость вливания до 60 капель в минуту.
Интенсивность кровотечения определяется путем взвешивания пеленок, лежащих под женщиной. Условно принятое соотношение 1 мг и 1 мл крови позволяет переводить массу пропитанного кровью подкладного материала в объем кровопотери. При этом необходимо вычесть массу сухой пеленки, а показатели кровопотери суммировать при каждом довзвешивании подкладного материала. Проблему адекватности оценки кровопотери решает использование пеленок с мерным карманом.
Врач-анестезиолог собирает анамнез, после чего переходит к подаче кислородной смеси и пульсоксиметрии для определения сатурации кислорода, а также рассчитывает дозу наркоза, исходя из массы тела пациентки.
После введения пациентки в состояние наркоза акушер-гинеколог проводит ручную ревизию полости матки, оценивая целостность и тонус ее стенок, наличие защемленных долек плаценты или сгустков крови. Осматриваются родовые пути в зеркалах, оценивается их целостность. Исключается травматизация шейки матки и промежности, определяется правильность положения матки.
После исследования образца крови роженицы/родильницы принимается решение о переливании препаратов крови (в зависимости от веса женщины и % кровопотери и уровня Hb).
При наличии гипотонуса матки на фоне всех проведенных мероприятий показано введение 2 линии утеротоников – карбетоцин 100 мкг (Пабал), простагландины. При отсутствии эффекта, на фоне утеротоников, показана баллонная тампонада полости матки. В случае массивного кровотечения предпочтительнее вводить карбетоцин (быстрое сокращение матки (1–2 мин) и высокая интенсивность сокращения. В начале кровоостанавливающих мероприятий вводят 1 г транексамовой кислоты (начало действия через 15–20 минут после введения), при необходимости повторить через 30 мин еще1 г.
При продолжающемся кровотечении прибегают к лапаротомии с использованием органосохраняющих технологий, при неэффективности – к гистерэктомии без придатков. Последним этапом остановки атонического акушерского кровотечения является билатеральная перевязка внутренних подвздошных артерий.
Если диагностирован выворот матки, необходимо провести репозицию органа под внутривенным обезболиванием, после чего прибегнуть к ручному отделению плаценты, ввести утеротоники и провести антибиотикопрофилактику. Если репозицию матки выполнить не удалось, проводят гистерэктомию.
При наличии травм родовых путей нужно провести ушивание повреждений. Разрыв матки – прямое показание к ургентной лапаратомии.
В дальнейшем проводят регулярную оценку и документальную фиксацию объективного состояния пациентки. Ведется мониторинг температуры тела, АД, ЧСС, ЧДД, состояния кожных покровов, сознания, уровня гемоглобина, деятельности систем мочевыделения. Обеспечивают адекватную гидратацию: внутривенные вливания проводят в течение 24–48 часов после стабилизации состояния пациентки со скоростью 1 л в 4–6 часов.
При кровотечении на фоне эндометрита необходимо срочное назначение антибактериальных препаратов первой линии после инфузии раствора Рингера. Ревизию полости матки проводить только по жизненным показаниям после введения антибиотиков, избегая инструментальной ревизии.
Расхождение швов на матке после кесарева сечения – показание к ургентной лапаратомии.
Подготовка медицинского персонала
Своевременность и правильность оказания медицинской помощи женщине, а значит, и сохранение ее жизни зависит от знания и выполнения медработниками своих обязанностей.
- Акушерка:
- общение с родными роженицы/родильницы;
- приподнять ноги;
- согревание пациентки;
- вызов акушера-гинеколога, санитарки;
- контроль температуры тела, АД и пульса роженицы/родильницы;
- катетеризация 2 периферических вен и мочевого пузыря;
- забор крови для исследований.
- Санитарка:
- вызов анестезиолога и лаборанта;
- взвешивание подкладного материала, информирование об объеме кровопотери;
- обеспечение шовным материалом и инструментами.
- 3. Акушер-гинеколог:
- общение с пациенткой;
- контроль выполнения указаний;
- оценка витальных функций пациентки;
- оценка массивности кровопотери;
- назначение лабораторных исследований;
- ручная ревизия полости матки;
- назначение утеротоников (поэтапное);
- осмотр родовых путей в зеркалах;
- применение временных способов остановки кровотечения;
- проведение хирургического гемостаза.
- Второй акушер-гинеколог:
- включение аппарата нагрева плазмы при кровопотере более 1%;
- определение группы крови;
- переливание препаратов крови;
- контроль объема кровопотери, документальная фиксация.
- 5. Врач-анестезиолог:
- сбор анестезиологического анамнеза;
- расчет объема инфузии и трансфузии;
- подача кислорода;
- обеспечение обезболивания.
- 6. Анестезистка:
- ведение листа назначений;
- выполнение назначений анестезиолога.
Источник
Кровотечения могут осложнять течение родов, послеродового периода, приводить к тяжелой эндокринной патологии. Каждый год умирает 140 тысяч женщин от кровотечений во время родов. Половина из них возникает на фоне гестоза, патологии жизненно важных органов. К смертельному исходу приводят недооценка степени тяжести состояния пациенток, недостаточное обследование, неадекватная и несвоевременная терапия. Какие причины акушерских кровотечений, существует ли профилактика, какой должна быть терапия.
Что такое физиологическая кровопотеря

Большинство случаев патологической кровопотери возникает в послеродовом периоде, после отделения плаценты. Запрограммированный природой объем до 0,5% от массы тела женщины не превышает трехсот миллилитров. От ста до ста пятидесяти из них расходуются на образование тромбов в плацентарной площадке после отделения последа. Двести миллилитров выделяются из половых путей. Эту кровопотерю называют физиологической – предусмотренной природой без ущерба для здоровья.
Почему возникает
Акушерские кровотечения принято делить на те, которые начинаются с началом родовой деятельности, в последовом и раннем послеродовом периодах. Кровотечение в первом периоде родов и во втором может быть спровоцировано преждевременной отслойкой нормально расположенной плаценты. В третьем периоде причин гораздо больше.
После рождения плода при нормальном течении родов происходит отделение плаценты и выделение последа. В это время появляется открытая плацентарная площадка, которая содержит до двухсот спиральных артерий. Конечные отделы этих сосудов не имеют мышечной оболочки, кровопотеря предотвращается только благодаря маточным сокращениям и активации системы гемостаза. Происходит следующее:
- После изгнания плода матка значительно уменьшается в размерах.
- Происходит мощное сокращение и укорочение мышечных волокон, которые втягивают за собой спиральные артерии, сжимая их силой сокращений миометрия.
- Одновременно совершается сжатие, скручивание и перегибание вен, интенсивное образование кровяных сгустков.
В зоне плацентарной площадки (место бывшего прикрепления плаценты) у здоровых женщин процессы свертывания крови ускоряются в десять раз по сравнению со временем тромбообразования в сосудистом русле. При нормальном течении послеродового периода первым происходит сокращение матки, которое запускает механизм тромбирования, для которого необходимо уменьшение просвета сосудов, снижение давления крови.
Для окончательного образования тромба нужно около двух часов, что объясняет время наблюдения ввиду опасности возникновения описываемого осложнения. Следовательно, причинами кровотечений при родах могут быть:
- состояния, нарушающие сократительную способность миометрия;
- патология системы свертывания крови;
- травмы родовых путей;
- преждевременная отслойка плаценты, нарушение процессов ее отделения и выделения.
Кровотечения могут начинаться после рождения плода при снижении тонуса миометрия, аномалиях расположения плаценты, нарушении ее прикрепления и неполном отделении от стенок в третьем периоде родов. Вероятность возникновения патологии выше при развитии следующих осложнений:
- аномалии родовой деятельности;
- неадекватное использование утеротоников;
- грубое ведение третьего периода.
В группу риска входят женщины с перенесенными гинекологическими заболеваниями, операциями на половых органах, абортами, инфантилизмом. В последовом периоде из-за патологий плаценты может нарушиться сила сокращений миометрия, а операция по ручному отделению плаценты нарушает процесс тромбообразования в плацентарной площадке.
Дополнительными провоцирующими факторами являются нарушение целостности родовых путей. В первые часы после родов кровотечение могут спровоцировать низкое содержание фибриногена в крови, атония и гипотония матки, задержка частей плацентарной ткани, плодных оболочек.
Как проявляется
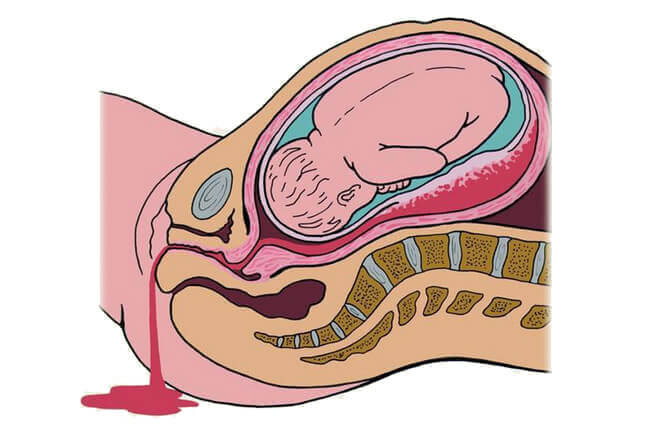
Кровотечение является наиболее тяжелым осложнением родов. Кровопотеря 400-500 миллилитров является патологической, а один литр – массивной. Патология сопровождает аномалии прикрепления плаценты, задержку отделившейся плаценты, разрыв мягких тканей половых путей.
Преждевременная отслойка нормально расположенной плаценты
Беременность, первый и второй периоды родов (до рождения плода), могут осложниться преждевременной отслойкой нормально расположенной плаценты. Эта патология сопровождается внутренним и наружным кровотечением, имеет высокую летальность. Основной причиной материнской смертности в такой ситуации является геморрагический шок.
Предрасполагающими факторами могут быть:
- стремительное отхождение околоплодных вод при многоводии;
- превышение необходимой стимуляции окситоцином;
- наличие короткой пуповины;
- запоздалый разрыв плодного пузыря;
- амниоцентез;
- наружные акушерские повороты.
Проявляется следующими симптомами:
- резкая боль в области живота;
- кровотечение;
- острая гипоксия плода;
- повышение тонуса миометрия.
Величина кровопотери зависит от степени отслойки, которая может быть полной, краевой, частичной. Наружное кровотечение происходит при краевой отслойке плаценты, его можно оценить – в этом случае выделяется алая кровь со сгустками.
Наиболее опасна центральная отслойка плаценты, при которой кровь не выходит наружу, пропитывает стенку органа. В этой ситуации кровопотерю трудно оценить. При выраженной клинической картине заболевания в начале родов, проводят кесарево сечение. Появление симптомов во втором периоде при высоко расположенной предлежащей части плода также является показанием для кесарева сечения.
При низком расположении головки роды заканчивают наложением акушерских щипцов при головном предлежании, экстракцией плода за тазовый конец при тазовом. На тактику ведения женщины при недоношенной беременности оказывают влияние срок беременности, осложнения при преждевременных родах.
Травмы родовых путей
При разрыве мягких тканей происходит кровотечение на фоне хорошего сокращения миометрия, рождения последа, который не имеет повреждений. Осмотр родовых путей с помощью широких влагалищных зеркал является методом первичной диагностики в этой ситуации. Поврежденные шейку матки, влагалище ушивают отдельными рассасывающимися швами, обрабатывают антисептиком, восстанавливают кровопотерю.
Аномалии прикрепления плаценты
Среди данной патологии различают плотное прикрепление плаценты и приращение. Оно может быть полным и частичным, возникает после перенесенных воспалительных процессов матки, самопроизвольных абортов, при наличии рубцовых изменений органа.
Эти состояния проявляются умеренным или профузным кровотечением в третьем периоде родов, с одновременным отсутствием признаков отделения плаценты при наличии маточных сокращений достаточной силы. Такая симптоматика является показанием для проведения ручного отделения плаценты и выделения последа под внутривенной анестезией.
Имеющее место истинное приращение плаценты делает невозможными попытки ее отделения от стенок матки, так как они являются одним целым – ворсины хориона прорастают в миометрий. В этих случаях проводят лапаротомию с экстирпацией или надвлагалищной ампутацией органа.
Задержка плаценты
Причиной чрезмерной кровопотери в 3 периоде родов может стать неполное отделение плаценты при дискоординации маточных сокращений, ее ущемление. Чаще всего она задерживается в маточных углах, в нижнем сегменте. В этом случае контуры органа напоминают песочные часы, кровь выделяется толчками, приостанавливаясь на короткое время. Опасность представляет задержка крови в маточной полости, которая не позволяет адекватно учесть кровопотерю, а значит – оценить ее степень, возместить.
Провоцирующие факторы:
- форсирование самостоятельного отделения плаценты;
- грубый контроль над отделением последа;
- несвоевременный массаж матки;
- необоснованное применение высоких доз утеротоников.
При преждевременном сжимании матки происходит нарушение естественного процесса – формирование позадиплацентарной гематомы, которая сама отслаивает детское место.
Высокие дозы препаратов, которые повышают маточный тонус, приводят к нарушению физиологического течения третьего периода. В связи с этим происходит дискоординация в деятельности миометрия, ущемление последа, задержка его в полости, кровотечение. К такой ситуации могут приводить недостаточность мышечного тонуса передней брюшной стенки, переполнение мочевого пузыря.
Тактика врача в этом случае будет зависеть от признаков отделения последа. Если они положительны:
- Опорожняют мочевой пузырь с помощью катетера.
- Проводят катетеризацию локтевой вены.
- Применяют приемы, направленные на рождение уже отделившегося последа.
- Восстанавливают объем циркулирующей крови.
Как правило, кровотечение после этих мер прекращается. При неполном отделении последа признаки отрицательны. Последовательность медицинских мероприятий пунктов 1,2,4 как при предыдущей ситуации, к ним добавлены:
- Введение утеротоников – 1 миллилитр Метилэргометрина или Окситоцина.
- Выполнение ручного отделения плаценты и выделения последа.
При начавшейся обильной кровопотере сразу приступают к ручному отделению и выделению последа. Проводят тщательное обследование стенок матки для выявления добавочных плацентарных долек, оболочек, нарушений целостности органа, удаляют сгустки. Манипуляция проводится под внутривенным обезболиванием, если во время родов не применялась эпидуральная анестезия.
Если проводимые меры остались неэффективны, решают вопрос о применении оперативного лечения. При разрывах матки развивается внутреннее кровотечение. Такое состояние является показанием для срочного проведения экстирпации или ампутации органа.
Проявления в раннем послеродовом периоде
Кровотечения в первые два часа после родов возникают в пяти процентах от всех случаев родов. Предрасполагающими факторами могут быть перенесенные воспалительные процессы на фоне беременности, эндометриты, аборты, невынашивание беременности в анамнезе, наличие рубца на матке. Основными причинами возникновения являются:
- задержка частей последа;
- нарушение сократительной способности миометрия;
- травмы родовых путей;
- нарушения свертывающей системы крови.
Подробнее о кровотечениях после родов читайте в нашем обзоре.
Задержка частей плаценты, плодных оболочек
Препятствует сокращению, пережатию маточных сосудов. Патология может возникать в связи с форсированием рождения плаценты акушерами, когда еще не произошло ее полное отделение, при истинном прикреплении одной или нескольких долек. Они остаются на стенке в то время, когда основная часть детского места рождается из половых путей.
Диагностируют патологию при осмотре последа, находя дефект в его дольках, оболочках. Наличие дефектов является показанием для обязательной ревизии полости матки, во время которой проводят поиск и отделение задержавшихся частей.
Гипотония и атония матки
Повреждение нервно-мышечного аппарата матки, нарушение регуляции сокращений мышечных волокон, нарушение питания, кислородное голодание клеток миометрия приводят к значительному снижению или полной потере (гипотония и атония, соответственно) тонуса матки. Гипотоническое кровотечение в родах является обратимым состоянием, первые проявления которого начинаются сразу после отделения последа, могут сочетаться с нарушением процессов его отделения.

Большие размеры органа, дряблая консистенция, нечеткость контуров, обильные кровянистые выделения из родовых путей, которые сопровождаются дополнительным выделением крови и сгустков при наружном массаже матки являются симптомами гипотонии. Такое состояние прямое показание для ручного обследования полости, массажа на кулаке, введения утеротоников, инфузионной терапии. При неэффективности проводимых мероприятий и кровопотере 1 литр решают вопрос об удалении органа.
Существует два варианта развития патологического состояния – волнообразная и массивная потеря крови. При атонии матки кровотечение непрерывное, быстро приводит к геморрагическому шоку. При этом состоянии неотложная помощь оказывается с первых секунд, с одновременной подготовкой операционной. Состоит из нескольких этапов:
- Восстановление объема потерянной крови.
- Достижение адекватного уровня кислорода.
- Своевременное применение поддерживающей терапии – стероидных гормонов, сердечно-сосудистых препаратов.
- Коррекция биохимических, свертывающих, сосудистых нарушений.
Уровень организации работы роддома, четко отработанная схема действий персонала является основой успешной терапии. Профилактика кровотечения в родах предусматривает заблаговременное определение беременных женщин в соответствующую группу риска.
Эти меры дают возможность предвидеть тяжелое осложнение, подготовиться к нему заранее. С первыми схватками установить внутривенный катетер, определить основные показатели гемостаза, ввести Метилэргометрин при прорезывании головки плода, подготовить запас медикаментов. Все мероприятия проводятся на фоне внутривенного введения необходимых препаратов.
Протокол инфузионной терапии предусматривает введение Инфукола в количестве, равном объему потерянной крови. Кроме этого, используют кристаллоиды, свежезамороженную плазму, эритромассу.

Показаниями для введения эритроцитарной массы так же могут быть снижение уровня гемоглобина до 80 г/л гематокрита до 25%. Тромбоцитарную массу назначают при снижении уровня тромбоцитов до семидесяти. Объем восстановления кровопотери определяются ее величиной.
К профилактическим мерам относят борьбу с абортами, соблюдение протокола ведения женщин на этапе женских консультаций, в родах, послеродовом периоде. Грамотная оценка акушерской ситуации, профилактическое введение утеротоников, своевременное оперативное родоразрешение делают предотвратимыми кровотечения.
Тщательное наблюдение в первые два часа после родов, прикладывание льда на низ живота после выделения последа, периодический нежный наружный массаж матки, учет теряемой крови, оценка общего состояния женщины позволяют избежать осложнений.
Читайте также: Послеродовые боли внизу живота.
Источник

