Субарахноидальное кровотечение в мозг
Субарахноидальное кровоизлияние — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек. Характеризуется интенсивной и резкой головной болью, кратковременной потерей сознания и его спутанностью в сочетании с гипертермией и менингеальным симптомокомплексом. Диагностируется по данным КТ и ангиографии головного мозга; при их недоступности — по наличию крови в цереброспинальной жидкости. Основу лечения составляет базисная терапия, купирование ангиоспазма и хирургическое выключение церебральной аневризмы из кровотока.
Общие сведения
Субарахноидальное кровоизлияние (САК) представляет собой отдельный вид геморрагического инсульта, при котором излитие крови происходит в субарахноидальное (подпаутинное) пространство. Последнее располагается между арахноидальной (паутинной) и мягкой церебральными оболочками, содержит цереброспинальную жидкость. Кровь, излившаяся в подпаутинное пространство, увеличивает объем находящейся в нем жидкости, что приводит к повышению внутричерепного давления. Происходит раздражение мягкой церебральной оболочки с развитием асептического менингита.
Спазм сосудов, возникающий в ответ на кровотечение, может стать причиной ишемии отдельных участков головного мозга с возникновением ишемического инсульта или ТИА. Субарахноидальное кровоизлияние составляет около 10% всех ОНМК. Частота его встречаемости за год варьирует от 6 до 20 случаев на 100 тыс. населения. Как правило, САК диагностируется у лиц старше 20 лет, наиболее часто (до 80% случаев) в возрастном промежутке от 40 до 65 лет.
Субарахноидальное кровоизлияние
Причины
Наиболее часто субарахноидальное кровотечение выступает осложнением цереброваскулярных заболеваний и травм головы.
- Разрыв сосудистой аневризмы. Является причиной субарахноидального кровоизлияния в 70-85% случаев. При наличии аневризмы сосудов головного мозга вероятность ее разрыва составляет от 1% до 5% в год и от 10% до 30% в течение всей жизни. К заболеваниям, часто сопровождающимся наличием церебральной аневризмы, относятся: синдром Элерса — Данлоса, факоматозы, синдром Марфана, аномалии виллизиева круга, коарктация аорты, врожденная геморрагическая телеангиэктазия, поликистоз почек и др. врожденные заболевания. Церебральные АВМ обычно приводят к кровоизлиянию в желудочки мозга или паренхиматозно-субарахноидальному кровотечению и редко бывают этиофактором изолированного САК.
- Травмы головы. Субарахноидальное кровоизлияние травматического генеза происходит при ЧМТ и обусловлено ранением сосудов при переломе черепа, ушибе головного мозга или его сдавлении. Примером подобного САК может служить субарахноидальное кровоизлияние, обусловленное родовой травмой новорожденного. Факторами риска САК новорожденного являются узкий таз у роженицы, стремительные роды, переношенная беременность, внутриутробные инфекции, крупный плод, аномалии развития плода, недоношенность.
- Патология эктракраниальных артерий. Субарахноидальное кровоизлияние может возникать вследствие расслоения позвоночной или сонной артерии. В подавляющем большинстве случаев речь идет о расслоении экстракраниальных отделов позвоночной артерий, распространяющемся в ее интрадуральный участок.
- Редкие факторы. В отдельных случаях причиной САК выступают миксома сердца, церебральная опухоль, васкулит, ангиопатия при амилоидозе, серповидно-клеточная анемия, различные коагулопатии, антикоагулянтное лечение.
Факторы риска
Наряду с непосредственными причинами возникновения САК выделяют способствующие факторы: артериальную гипертензию, алкоголизм, атеросклероз и гиперхолестеринемию, курение. В 15-20% САК установить причину кровоизлияния не удается. В таких случаях говорят о криптогенном характере САК. К таким вариантам относится неаневризматическое перимезэнцефалическое доброкачественное субарахноидальное кровоизлияние, при котором кровотечение происходит в цистерны, окружающие средний мозг.
Классификация
В соответствии с этиофактором субарахноидальное кровоизлияние классифицируется на посттравматическое и спонтанное. С первым вариантом зачастую сталкиваются травматологи, со вторым — специалисты в области неврологии. В зависимости от зоны кровоизлияния различают изолированное и сочетанное САК. Последнее, в свою очередь, подразделяется на субарахноидально-вентрикулярное, субарахноидально-паренхиматозное и субарахноидально-паренхиматозно-вентрикулярное.
В мировой медицине широко применяется классификация Фишера, основанная на распространенности САК по результатам КТ головного мозга. В соответствии с ней выделяют:
- класс 1 — кровь отсутствует
- класс 2 — САК толщиной менее 1мм без сгустков
- класс 3 — САК толщиной более 1 мм или с наличием сгустков
- класс 4 — преимущественно паренхиматозное или желудочковое кровоизлияние.

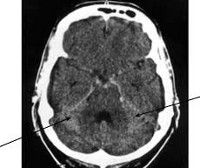
КТ головного мозга. Кровь в субарахноидальных ликворных пространствах справа. (фото Вишняков В.Н.)
Симптомы субарахноидального кровоизлияния
Догеморрагический период
Предвестники САК наблюдаются у 10-15% больных. Они обусловлены наличием аневризмы с истонченными стенками, через которые просачивается жидкая часть крови. Время возникновения предвестников варьирует от суток до 2 недель перед САК. Некоторые авторы выделяют его как догеморрагический период. В это время пациенты отмечают преходящие цефалгии, головокружения, тошноту, транзиторную очаговую симптоматику (поражение тройничного нерва, глазодвигательные расстройства, парезы, нарушения зрения, афазию и пр.). При наличии гигантской аневризмы клиника догеморрагического периода имеет опухолеподобный характер в виде прогрессирующей общемозговой и очаговой симптоматики.
Острый период
Субарахноидальное кровоизлияние манифестирует остро возникающей интенсивной головной болью и расстройствами сознания. При аневризматическом САК наблюдается необычайно сильная, молниеносно нарастающая цефалгия. При расслоении артерий головная боль носит двухфазный характер. Типична краткосрочная потеря сознания и сохраняющаяся до 5-10 суток спутанность сознания. Возможно психомоторное возбуждение. Продолжительная потеря сознания и развитие его тяжелых нарушений (комы) свидетельствуют в пользу тяжелого кровотечения с излитием крови в церебральные желудочки.
Патогномоничным признаком САК выступает менингеальный симптомокомплекс: рвота, ригидность мышц затылка, гиперестезия, светобоязнь, оболочечные симптомы Кернига и Брудзинского. Он появляется и прогрессирует в первые сутки кровоизлияния, может иметь различную выраженность и сохраняться от нескольких дней до месяца. Присоединение очаговой неврологической симптоматики в первые сутки говорит в пользу сочетанного паренхиматозно-субарахноидального кровоизлияния. Более позднее появление очаговых симптомов может являться следствием вторичного ишемического поражения мозговых тканей, что наблюдается в 25% САК.
Обычно субарахноидальное кровоизлияние протекает с подъемом температуры до фебрилитета и висцеро-вегетативными расстройствами: брадикардией, артериальной гипертензией, в тяжелых случаях — расстройством дыхания и сердечной деятельности. Гипертермия может иметь отсроченный характер и возникает как следствие химического действия продуктов распада крови на церебральные оболочки и терморегуляторный центр. В 10% случаев возникают эпиприступы.
Атипичные формы САК
У трети пациентов субарахноидальное кровоизлияние имеет атипичное течение, маскирующееся под пароксизм мигрени, острый психоз, менингит, гипертонический криз, шейный радикулит.
- Мигренозная форма. Протекает с внезапным появлением цефалгии без потери сознания. Менингеальный симптомокомплекс проявляется спустя 3-7 дней на фоне ухудшения состояния больного.
- Ложногипертоническая форма. Зачастую расценивается как гипертонический криз. Поскольку проявляется цефалгией на фоне высоких цифр АД. Субарахноидальное кровоизлияние диагностируется на дообследовании пациента при ухудшении состояния или повторном кровотечении.
- Ложновоспалительная форма имитирует менингит. Отмечается цефалгия, фебрилитет, выраженные менингеальные симптомы.
- Ложнопсихотическая форма характеризуется преобладанием психосимптоматики: дезориентации, делирия, выраженного психомоторного возбуждения. Наблюдается при разрыве аневризмы передней мозговой артерии, кровоснабжающей лобные доли.
Осложнения САК
Анализ результатов транскраниальной допплерографии показал, что субарахноидальное кровоизлияние практически всегда осложняется спазмом церебральных сосудов. Однако клинически значимый спазм отмечается, по различным данным, у 30-60% пациентов. Церебральный ангиоспазм обычно развивается на 3-5 сут. САК и достигает максимума на 7-14 сутки. Его степень прямо коррелирует с объемом излившейся крови. В 20% случаев первичное субарахноидальное кровоизлияние осложняется ишемическим инсультом. При повторном САК частота церебрального инфаркта в 2 раза выше. К осложнениям САК также относят сопутствующее кровоизлияние в паренхиму головного мозга, прорыв крови в желудочки.
Примерно в 18 % случаев субарахноидальное кровоизлияние осложняется острой гидроцефалией, возникающей при блокаде оттока цереброспинальной жидкости образовавшимися кровяными сгустками. В свою очередь, гидроцефалия может привести к отеку мозга и дислокации его структур. Среди соматических осложнений возможны обезвоживание, гипонатриемия, нейрогенный отек легких, аспирационная или застойная пневмония, аритмия, инфаркт миокарда, декомпенсация имеющейся сердечной недостаточности, ТЭЛА, цистит, пиелонефрит, стрессовая язва, ЖК-кровотечение.
Диагностика
Заподозрить субарахноидальное кровоизлияние неврологу позволяет типичная клиническая картина. В случае атипичных форм ранняя диагностика САК представляется весьма затруднительной. Всем пациентам с подозрением на субарахноидальное кровоизлияние показана КТ головного мозга. Метод позволяет достоверно установить диагноз в 95% САК; выявить гидроцефалию, кровотечение в желудочки, очаги церебральной ишемии, отек мозга.
- Визуализирующие методики. Обнаружение крови под паутинной оболочкой является показанием к церебральной ангиографии с целью установления источника кровотечения. Проводится современная неинвазивная КТ или МРТ-ангиография. У пациентов с наиболее тяжелой степенью САК ангиография осуществляется после стабилизации их состояния. Если источник кровотечения не удается определить, то рекомендуется повторная ангиография через 3-4 нед.

КТ головного мозга. Гиперденсная кровь в субарахноидальных ликворных пространствах
- Люмбальная пункция. При подозрении на субарахноидальное кровоизлияние производится при отсутствии КТ и в случаях, когда при наличии классической клиники САК оно не диагностируется в ходе КТ. Выявление в цереброспинальной жидкости крови или ксантохромии служит показанием к ангиографии. При отсутствии подобных изменений ликвора следует искать иную причину состояния пациента.
- УЗ-методы. Транскраниальная УЗДГ и УЗДС церебральных сосудов позволяют выявить ангиоспазм в ранние сроки САК и вести наблюдение за состоянием мозгового кровообращения в динамике.
В ходе диагностики субарахноидальное кровоизлияние следует дифференцировать с прочими формами ОНМК (геморрагическим инсультом, ТИА), менингитом, менингоэнцефалитом, окклюзионной гидроцефалией, черепно-мозговой травмой, мигренозным пароксизмом, феохромоцитомой.
Лечение субарахноидального кровоизлияния
Базисная и специфическая терапия
Базисная терапия САК представляет собой мероприятия по нормализации сердечно-сосудистой и дыхательной функций, коррекции основных биохимических констант. С целью уменьшения гидроцефалии при ее нарастании и купирования церебрального отека назначается мочегонная терапия (глицерол или маннитол). При неэффективности консервативной терапии и прогрессировании отека мозга с угрозой дислокационного синдрома показана декомпрессивная трепанация черепа, наружное вентрикулярное дренирование.
В базовую терапию также входит симптоматическое лечение. Если субарахноидальное кровоизлияние сопровождается судорогами, включают антиконвульсанты (лоразепам, диазепам, вальпроевую к-ту); при психомоторном возбуждении — седативные средства (диазепам, дроперидол, тиопентал натрия); при многократной рвоте — метоклопрамид, домперидон, перфеназин. Параллельно осуществляют терапию и профилактику соматических осложнений.
Пока субарахноидальное кровоизлияние не имеет эффективных консервативных способов специфического лечения, позволяющих добиться остановки кровотечения или ограничения количества излившейся крови. В соответствии с патогенезом специфическая терапия САК направлена на минимизацию ангиоспазма, предупреждение и терапию церебральной ишемии. Стандартом терапии является применение нимодипина и ЗН-терапия. Последняя позволяет поддерживать гиперволемию, управляемую гипертензию и гемодилюцию, в результате чего оптимизируются реологические свойства крови и микроциркуляция.
Хирургическое лечение
Оперативное лечение САК оптимально в первые 72 ч. Оно проводится нейрохирургом и направлено на исключение разорвавшейся аневризмы из кровотока. Операция может состоять в клипировании шейки аневризмы или эндоваскулярном введении заполняющего ее полость баллон-катетера. Эндоваскулярная окклюзия предпочтительней при нестабильном состоянии пациента, высоком риске осложнений открытой операции, раннем ангиоспазме. При декомпенсации церебрального ангиоспазма возможно стентирование или ангиопластика спазмированного сосуда.
Прогноз и профилактика
В 15% субарахноидальное кровоизлияние заканчивается смертельным исходом еще до оказания медпомощи. Летальность в первый месяц у больных САК достигает 30%. При коме смертность составляет около 80%, при повторных САК — 70%. У выживших пациентов зачастую сохраняется остаточный неврологический дефицит. Наиболее благоприятен прогноз в случаях, когда при ангиографии не удается установить источник кровотечения. По всей видимости, в подобных случаях происходит самостоятельное закрытие сосудистого дефекта вследствие его малой величины.
Вероятность повторного кровоизлияния каждый день первого месяца держится на уровне 1-2%. Субарахноидальное кровоизлияние аневризматического генеза повторяется в 17-26% случаев, при АВМ — в 5% случаев, при САК другой этиологии — намного реже. Профилактика САК подразумевает терапию цереброваскулярных патологий, ЧМТ и устранение факторов риска.
Источник
Субарахноидальное кровоизлияние (САК) – кровотечение в головном мозге, которое характеризуется скоплением крови в зоне между мягкой оболочкой и паутинной. В последней локализуется спинномозговая жидкость, но, если туда попадает кровь, это способствует раздражению мозговой оболочки и появлению характерной симптоматики. Какие причины могут вызывать патологию (например, инсульт, гипертензия и др.), и каковы методы лечения субарахноидального кровоизлияния – подробнее в статье.
Классификация патологии
Нарушение кровообращения по типу субарахноидального кровоизлияния диагностируют в 1-7% случаев. Каждый год такой патологией страдают 8-12 человек из 100 тыс. Кроме того, большая часть приходится на травматическую этиологию: черепно-мозговые травмы выступают источником кровоизлияния в 50-59% случаев.

Более подвержены заболеванию люди пожилого возраста. Не редки случаи алкогольной этиологии кровоизлияния. Если человек продолжительное время злоупотреблял спиртными напитками, что вызывает постепенное истончение сосудов, то через время один из последних может разорваться, вызвав тем самым кровоизлияние в субарахноидальное пространство.
Кроме травматической существует и нетравматическая форма патологии, именуемая спонтанным субарахноидальным кровоизлиянием. В таком случае наиболее распространенной причиной выступает разрыв аневризмы в сосуде. О базальном кровоизлиянии говорят, если кровь скапливается в области базальных цистерн.
Более 50% случаев подпаутинного кровоизлияния оканчиваются летальным исходом, а 15% людей оканчивают жизнь еще до приезда в больницу.
Стадии развития
Субарахноидальное кровоизлияние травматической формы развивается в несколько этапов. На первой стадии, после попадания крови в соответствующую область, происходит ее распространение в ликвороносные каналы, что вызывает возрастание объема жидкости и развитие внутричерепной гипертензии.
На второй стадии развития кровь, попавшая в ликворную жидкость, подвергается сворачиванию, образовывая специфические новообразования – сгустки. Последние закрывают просвет ликворных путей, что вызывает нарушение ликвороциркуляции и нарастание внутричерепной гипертензии.
На третьей стадии свернувшаяся кровь начинает растворяться, что провоцирует появление менингиального синдрома и асептический воспалительный процесс.
Степени и уровни САК

Субарахноидальное кровоизлияние имеет несколько степеней тяжести, которые можно поместить в таблицы, подобные шкале комы Глазго. Исследователи предлагают 3 шкалы, по которым можно определить тяжесть состояния пострадавшего.
1 шкалу предложили Хант и Хесс в 1968 году:
| Степень тяжести | Характерная симптоматика | Прогноз |
| 1 | Выраженные симптомы отсутствуют, может возникать легкая боль в голове или онемение мышц на затылке | Выживаемость в 70% случаев |
| 2 | Возникает болевой синдром в голове средней интенсивности, более выраженное онемение мышц на затылке, чем при 1 степени | Выживаемость в 60% случаев |
| 3 | Симптомы оглушения: замедление психомоторной функции, нарушение концентрации внимания | Выживаемость в 50% случаев |
| 4 | Признаки среднего или тяжелого гемипареза, вегетативных нарушений | Выживаемость в 20% случаев |
| 5 | Состояние глубокой комы | Выживаемость в 10% случаев |
Следующая классификация степени тяжести предложена Всемирной федерацией нейрохирургов:
| Степень тяжести | Оценка по шкале комы Глазго | Наличие очагового неврологического дефицита |
| 1 | 15 | Не наблюдается |
| 2 | 13-14 | Не наблюдается |
| 3 | 13-14 | Присутствует |
| 4 | 7-12 | Не наблюдается или присутствует |
| 5 | Менее 7 | Не наблюдается или присутствует |
Степень тяжести последствий во многом зависит от того, в какой области произошли изменения. Например, если разрыв аневризмы наблюдается в передней мозговой артерии, может полностью утратиться подвижность нижней конечности со стороны поражения мозга.

Следующая оценка – по шкале Фишера, которая предполагает определение степени тяжести патологии по результатам компьютерной томографии:
| Степень тяжести | Признаки кровоизлияния в соответствии с КТ |
| 1 | Не обнаружено |
| 2 | Кровоизлияние толщиной меньше 1 мм |
| 3 | Кровоизлияние толщиной больше 1 мм |
| 4 | Кровоизлияние любой толщины при распространении внутрь желудочка или на паренхиму мозга (паренхиматозное кровоизлияние) |
Если кровоизлияние произошло из базиллярной артерии или из средней мозговой, повышен риск паралича конечностей, одной половины туловища со стороны поражения мозга, лицевого отдела, полной утраты речевой функции.
Симптоматика болезни
Симптомы-предшественники субарахноидального кровоизлияния возникают в 10-15% случаев заболевания. Таковые обусловлены истончением стенок аневризмы, что вызывает просачивание крови в окружающие ткани и возникновение характерных проявлений. Продолжительность наличия предшествующих приступу признаков – от 1 дня до 2 недель.
В данный период наблюдается преходящая цефалгия, головокружение, тошнота. Возникают транзиторные очаговые симптомы, а именно – глазодвигательное расстройство, парез конечности, нарушение зрительной функции со снижением остроты, афазия. Если аневризма имеет большой размер, наблюдается общемозговая и очаговая картина с прогрессией интенсивности симптомов.

Кровотечение в субарахноидальную зону протекает с резко возникшей болью в голове острого характера, при чем нарушается сознание. Если причина излияния в мозг – нарушение целостности стенок аневризмы, возникает цефалгия с молниеносным нарастающим развитием. Иногда развиваются признаки психомоторного возбуждения.
При тяжелом кровотечении с излиянием кровной жидкости в область церебральных желудочков наблюдается продолжительная потеря сознания и тяжелые последствия (чаще – коматозное состояние).
Среди менингиальных симптомов можно выделить тошнотно-рвотный синдром, повышение светочувствительности глаз, нарушение чувствительности мышц на затылке, гиперестезию. Клинические проявления возникают сразу после приступа и присутствуют в течение 2-3 суток и до 1 месяца.
Патология характеризуется повышением температуры тела до субфебрильных показателей и возникновением симптомов вегетативного типа: снижения частоты сокращений сердца, гипертензии, сердечной недостаточности и нарушения процесса дыхания на поздних стадиях.
Атипичные формы субарахноидального кровоизлияния можно поместить в таблицу:
| Форма | Характеристика |
| Мигренозная | Внезапно возникает цефалгия, но сознание не нарушено. Менингиальные симптомы проявляются через 3-7 дней после постепенного ухудшения общего состояния |
| Ложногипертоническая | Клиническая картина имеет сходства с гипертоническим кризом. Повышается давление до критических показателей, одновременно возникают цефалгические симптомы. |
| Ложновоспалительная | Клиническая картина имеет сходства с симптомами менингита. Наблюдается развитие цефалгии, повышается температура до субфебрильных показателей. |
| Ложнопсихотическая | Преобладают психо-симптомы: дезориентация в пространстве, выраженное возбуждение. |
В некоторых случаях атипичное течение субарахноидальной патологии протекает с симптомами, характерными для шейного радикулита. Поэтому точно определить симптомы и лечение кровоизлияния сможет только врач по результатам проведенных диагностических мероприятий.
Почему возникает САК

Главной причиной излияния крови в субарахноидальное пространство выступает нарушенная целостность артерии в черепе (ее стенки) и последующее излитие из нее кровной жидкости в субарахноидальную зону. Повреждается артерия при следующих состояниях:
- при черепно-мозговой травме (это может быть сильный ушиб органа, вызвавший повреждение артерии);
- при спонтанном разрыве артериальной стенки, обусловленном повышением артериального давления, частым употреблением спиртных напитков, наркотических средств, инфекционной болезнью;
- при разрыве аневризмы, расположенной в головной артерии, на фоне травмирования головы, проникновения инфекции в мозг;
- при разрыве артериовенозной мальформации (клубка сплетенных вен и артерий, сформированного во внутриутробный период, который при жизни увеличивается в размере).
К предрасполагающим источникам развития патологии можно отнести аозникновение болезней крови, васкулита, опухолевидных новообразований в любой области организма, грибковой патологии, серповидно-клеточной анемии, токсического воспалительного процесса в сосудах, тромбоза.
Диагностика и методы лечения
Подозрение на развитие субарахноидального кровоизлияния возникает при возникновении характерной патологии клинической картины. Если она имеет атипичную форму, диагностика затрудняется и признаки кровоизлияния ошибочно принимают за проявления совершенного иного заболевания. В связи с этим лечение – запоздалое, а это – прямой путь к ранним и необратимым негативным последствиям.

При подозрении на патологию в первую очередь проводят компьютерную томографию головного мозга. Такая методика позволяет поставить правильный диагноз в 95% случаев. На снимке КТ отчетливо видны участки с кровотечением, гидроцефалией, церебральной ишемией, отеком.
В случае обнаружения крови в области подпаутинной оболочки, назначают церебральную ангиографию, что позволяет определиться с источником излияния. Как правило, проводят неинвазивную томографию или МРТ-ангиографию.
Проведение люмбальной пункции необходимо, если нет аппарата компьютерной томографии или невозможно поставить диагноз «субарахноидальное излияние крови» по КТ.
Дифференциальный анализ требуется с такими патологиями, как геморрагический инсульт, менингит, менингоэнцефалит, окклюзивная гидроцефалия, последствия черепно-мозговой травмы, мигренозный пароксизм.
Как только диагноз подтвердился, незамедлительно назначают лечение субарахноидального кровоизлияния.
Первая помощь
Если удалось обнаружить симптомы такой патологии, не нужно медлить, а сразу требуется вызов бригады скорой помощи. До приезда врача необходимо провести доврачебные мероприятия, которые помогут поддержать жизненно важные функции. В первую очередь – это нормализация доступа воздуха в дыхательные пути и нормальная вентиляция легких.
Для профилактики попадания рвотной массы в дыхательные пути (если присутствует рвота), пострадавшего укладывают на бок, изо рта удаляют остатки жидкости с помощью турунды из бинта или любого подручного предмета (шпателем, ручкой и др.).
Медикаментозная терапия

Медикаментозное лечение субарахноидального кровоизлияния проводится с помощью осмодиуретиков и салуретиков. Чтобы предотвратить церебральный ангиоспазм и с целью его лечения требуется применение блокаторов кальциевых каналов в форме таблеток.
Кровоостанавливающее лечение проводят с помощью препаратов, которые повышают свертываемость крови (гемостатиков). Восстановить нарушенные нервные ткани помогут средства из группы нейропротекторов и нейротрофиков.
Если снижается артериальное давление, вводят инфузиями коллоидные и кристаллоидные растворы.
Хирургическое лечение
Оперативное вмешательство проводят в первые 72 часа в нейрохирургическом отделении соответствующим хирургом. Операция позволяет исключить разорвавшуюся аневризму из кровяного русла. С данной целью проводят клипирование шейки новообразования или практикуют эндоваскулярное введение баллон-катетера, заполняющего его полость.
Проведение эндоваскулярной окклюзии показано, если состояние больного нестабильное, повышен риск осложнений, возник ранний ангиоспазм.
Реабилитация
Как таковые специфические восстановительные мероприятия после субарахноидального кровоизлияния головного мозга не предусмотрены. Единственное условие, которое необходимо соблюдать во время реабилитационного периода – постельный режим.

Родственники должны обеспечить больному полноценный уход, обрабатывая кожные покровы с помощью гигиенических средств и др. В поздний реабилитационный период для восстановления утраченных функций требуется проведение специального ЛФК, занятий с логопедом.
Профилактика
Требуется коррекция рациона, включая в ежедневное питание фрукты и овощи и, наоборот, ограничивая потребление жирного и жареного – той пищи, которая негативно сказывается на состоянии сосудов и увеличивает возможность формирования холестериновых отложений.
Показаны умеренные нагрузки, в особенности, бег, плавание, велоспорт. Требуется исключение травмирующих факторов, что может повлечь черепно-мозговую травму.
Исключают злоупотребление вредными привычками: курением, приемом спиртного, наркотиков.
Людям, относящимся к группе риска наступления гипертонического криза, необходимо проводить контроль давления. Если необходимо, по назначению врача принимают гипотензивные лекарства.
Осложнения и последствия
Последствия субарахноидального мозгового кровоизлияния – тяжелые и часто патология оканчивается скорым летальным исходом. Повышен риск рецидивов при спонтанном излиянии крови в мозг (на фоне разорвавшейся аневризмы в сосуде).
Если после приступа, возникшего в следствии ЧМТ, в течение последующих 6 месяцев не возникают симптомы, характерные для рецидива, риск его проявления в будущем сведен к минимуму.
Возможные осложнения субарахноидального кровоизлияния:
- невнятность речи;
- нарушение координации движений;
- нарушенный мышечный тонус в конечностях;
- отсроченный инфаркт мозга с частичным отмиранием тканей.
В любом случае улучшить прогноз поможет своевременное обращение к врачу и начало соответствующих терапевтических мероприятий. Не стоит заниматься самолечением иначе можно не только замедлить выздоровление, но и вызвать необратимые негативные последствия.
Источник