Субарахноидальное кровотечение что это такое
Субарахноидальное кровоизлияние — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек. Характеризуется интенсивной и резкой головной болью, кратковременной потерей сознания и его спутанностью в сочетании с гипертермией и менингеальным симптомокомплексом. Диагностируется по данным КТ и ангиографии головного мозга; при их недоступности — по наличию крови в цереброспинальной жидкости. Основу лечения составляет базисная терапия, купирование ангиоспазма и хирургическое выключение церебральной аневризмы из кровотока.
Общие сведения
Субарахноидальное кровоизлияние (САК) представляет собой отдельный вид геморрагического инсульта, при котором излитие крови происходит в субарахноидальное (подпаутинное) пространство. Последнее располагается между арахноидальной (паутинной) и мягкой церебральными оболочками, содержит цереброспинальную жидкость. Кровь, излившаяся в подпаутинное пространство, увеличивает объем находящейся в нем жидкости, что приводит к повышению внутричерепного давления. Происходит раздражение мягкой церебральной оболочки с развитием асептического менингита.
Спазм сосудов, возникающий в ответ на кровотечение, может стать причиной ишемии отдельных участков головного мозга с возникновением ишемического инсульта или ТИА. Субарахноидальное кровоизлияние составляет около 10% всех ОНМК. Частота его встречаемости за год варьирует от 6 до 20 случаев на 100 тыс. населения. Как правило, САК диагностируется у лиц старше 20 лет, наиболее часто (до 80% случаев) в возрастном промежутке от 40 до 65 лет.
Субарахноидальное кровоизлияние
Причины
Наиболее часто субарахноидальное кровотечение выступает осложнением цереброваскулярных заболеваний и травм головы.
- Разрыв сосудистой аневризмы. Является причиной субарахноидального кровоизлияния в 70-85% случаев. При наличии аневризмы сосудов головного мозга вероятность ее разрыва составляет от 1% до 5% в год и от 10% до 30% в течение всей жизни. К заболеваниям, часто сопровождающимся наличием церебральной аневризмы, относятся: синдром Элерса — Данлоса, факоматозы, синдром Марфана, аномалии виллизиева круга, коарктация аорты, врожденная геморрагическая телеангиэктазия, поликистоз почек и др. врожденные заболевания. Церебральные АВМ обычно приводят к кровоизлиянию в желудочки мозга или паренхиматозно-субарахноидальному кровотечению и редко бывают этиофактором изолированного САК.
- Травмы головы. Субарахноидальное кровоизлияние травматического генеза происходит при ЧМТ и обусловлено ранением сосудов при переломе черепа, ушибе головного мозга или его сдавлении. Примером подобного САК может служить субарахноидальное кровоизлияние, обусловленное родовой травмой новорожденного. Факторами риска САК новорожденного являются узкий таз у роженицы, стремительные роды, переношенная беременность, внутриутробные инфекции, крупный плод, аномалии развития плода, недоношенность.
- Патология эктракраниальных артерий. Субарахноидальное кровоизлияние может возникать вследствие расслоения позвоночной или сонной артерии. В подавляющем большинстве случаев речь идет о расслоении экстракраниальных отделов позвоночной артерий, распространяющемся в ее интрадуральный участок.
- Редкие факторы. В отдельных случаях причиной САК выступают миксома сердца, церебральная опухоль, васкулит, ангиопатия при амилоидозе, серповидно-клеточная анемия, различные коагулопатии, антикоагулянтное лечение.
Факторы риска
Наряду с непосредственными причинами возникновения САК выделяют способствующие факторы: артериальную гипертензию, алкоголизм, атеросклероз и гиперхолестеринемию, курение. В 15-20% САК установить причину кровоизлияния не удается. В таких случаях говорят о криптогенном характере САК. К таким вариантам относится неаневризматическое перимезэнцефалическое доброкачественное субарахноидальное кровоизлияние, при котором кровотечение происходит в цистерны, окружающие средний мозг.
Классификация
В соответствии с этиофактором субарахноидальное кровоизлияние классифицируется на посттравматическое и спонтанное. С первым вариантом зачастую сталкиваются травматологи, со вторым — специалисты в области неврологии. В зависимости от зоны кровоизлияния различают изолированное и сочетанное САК. Последнее, в свою очередь, подразделяется на субарахноидально-вентрикулярное, субарахноидально-паренхиматозное и субарахноидально-паренхиматозно-вентрикулярное.
В мировой медицине широко применяется классификация Фишера, основанная на распространенности САК по результатам КТ головного мозга. В соответствии с ней выделяют:
- класс 1 — кровь отсутствует
- класс 2 — САК толщиной менее 1мм без сгустков
- класс 3 — САК толщиной более 1 мм или с наличием сгустков
- класс 4 — преимущественно паренхиматозное или желудочковое кровоизлияние.

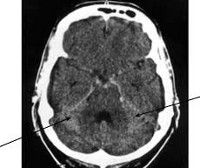
КТ головного мозга. Кровь в субарахноидальных ликворных пространствах справа. (фото Вишняков В.Н.)
Симптомы субарахноидального кровоизлияния
Догеморрагический период
Предвестники САК наблюдаются у 10-15% больных. Они обусловлены наличием аневризмы с истонченными стенками, через которые просачивается жидкая часть крови. Время возникновения предвестников варьирует от суток до 2 недель перед САК. Некоторые авторы выделяют его как догеморрагический период. В это время пациенты отмечают преходящие цефалгии, головокружения, тошноту, транзиторную очаговую симптоматику (поражение тройничного нерва, глазодвигательные расстройства, парезы, нарушения зрения, афазию и пр.). При наличии гигантской аневризмы клиника догеморрагического периода имеет опухолеподобный характер в виде прогрессирующей общемозговой и очаговой симптоматики.
Острый период
Субарахноидальное кровоизлияние манифестирует остро возникающей интенсивной головной болью и расстройствами сознания. При аневризматическом САК наблюдается необычайно сильная, молниеносно нарастающая цефалгия. При расслоении артерий головная боль носит двухфазный характер. Типична краткосрочная потеря сознания и сохраняющаяся до 5-10 суток спутанность сознания. Возможно психомоторное возбуждение. Продолжительная потеря сознания и развитие его тяжелых нарушений (комы) свидетельствуют в пользу тяжелого кровотечения с излитием крови в церебральные желудочки.
Патогномоничным признаком САК выступает менингеальный симптомокомплекс: рвота, ригидность мышц затылка, гиперестезия, светобоязнь, оболочечные симптомы Кернига и Брудзинского. Он появляется и прогрессирует в первые сутки кровоизлияния, может иметь различную выраженность и сохраняться от нескольких дней до месяца. Присоединение очаговой неврологической симптоматики в первые сутки говорит в пользу сочетанного паренхиматозно-субарахноидального кровоизлияния. Более позднее появление очаговых симптомов может являться следствием вторичного ишемического поражения мозговых тканей, что наблюдается в 25% САК.
Обычно субарахноидальное кровоизлияние протекает с подъемом температуры до фебрилитета и висцеро-вегетативными расстройствами: брадикардией, артериальной гипертензией, в тяжелых случаях — расстройством дыхания и сердечной деятельности. Гипертермия может иметь отсроченный характер и возникает как следствие химического действия продуктов распада крови на церебральные оболочки и терморегуляторный центр. В 10% случаев возникают эпиприступы.
Атипичные формы САК
У трети пациентов субарахноидальное кровоизлияние имеет атипичное течение, маскирующееся под пароксизм мигрени, острый психоз, менингит, гипертонический криз, шейный радикулит.
- Мигренозная форма. Протекает с внезапным появлением цефалгии без потери сознания. Менингеальный симптомокомплекс проявляется спустя 3-7 дней на фоне ухудшения состояния больного.
- Ложногипертоническая форма. Зачастую расценивается как гипертонический криз. Поскольку проявляется цефалгией на фоне высоких цифр АД. Субарахноидальное кровоизлияние диагностируется на дообследовании пациента при ухудшении состояния или повторном кровотечении.
- Ложновоспалительная форма имитирует менингит. Отмечается цефалгия, фебрилитет, выраженные менингеальные симптомы.
- Ложнопсихотическая форма характеризуется преобладанием психосимптоматики: дезориентации, делирия, выраженного психомоторного возбуждения. Наблюдается при разрыве аневризмы передней мозговой артерии, кровоснабжающей лобные доли.
Осложнения САК
Анализ результатов транскраниальной допплерографии показал, что субарахноидальное кровоизлияние практически всегда осложняется спазмом церебральных сосудов. Однако клинически значимый спазм отмечается, по различным данным, у 30-60% пациентов. Церебральный ангиоспазм обычно развивается на 3-5 сут. САК и достигает максимума на 7-14 сутки. Его степень прямо коррелирует с объемом излившейся крови. В 20% случаев первичное субарахноидальное кровоизлияние осложняется ишемическим инсультом. При повторном САК частота церебрального инфаркта в 2 раза выше. К осложнениям САК также относят сопутствующее кровоизлияние в паренхиму головного мозга, прорыв крови в желудочки.
Примерно в 18 % случаев субарахноидальное кровоизлияние осложняется острой гидроцефалией, возникающей при блокаде оттока цереброспинальной жидкости образовавшимися кровяными сгустками. В свою очередь, гидроцефалия может привести к отеку мозга и дислокации его структур. Среди соматических осложнений возможны обезвоживание, гипонатриемия, нейрогенный отек легких, аспирационная или застойная пневмония, аритмия, инфаркт миокарда, декомпенсация имеющейся сердечной недостаточности, ТЭЛА, цистит, пиелонефрит, стрессовая язва, ЖК-кровотечение.
Диагностика
Заподозрить субарахноидальное кровоизлияние неврологу позволяет типичная клиническая картина. В случае атипичных форм ранняя диагностика САК представляется весьма затруднительной. Всем пациентам с подозрением на субарахноидальное кровоизлияние показана КТ головного мозга. Метод позволяет достоверно установить диагноз в 95% САК; выявить гидроцефалию, кровотечение в желудочки, очаги церебральной ишемии, отек мозга.
- Визуализирующие методики. Обнаружение крови под паутинной оболочкой является показанием к церебральной ангиографии с целью установления источника кровотечения. Проводится современная неинвазивная КТ или МРТ-ангиография. У пациентов с наиболее тяжелой степенью САК ангиография осуществляется после стабилизации их состояния. Если источник кровотечения не удается определить, то рекомендуется повторная ангиография через 3-4 нед.

КТ головного мозга. Гиперденсная кровь в субарахноидальных ликворных пространствах
- Люмбальная пункция. При подозрении на субарахноидальное кровоизлияние производится при отсутствии КТ и в случаях, когда при наличии классической клиники САК оно не диагностируется в ходе КТ. Выявление в цереброспинальной жидкости крови или ксантохромии служит показанием к ангиографии. При отсутствии подобных изменений ликвора следует искать иную причину состояния пациента.
- УЗ-методы. Транскраниальная УЗДГ и УЗДС церебральных сосудов позволяют выявить ангиоспазм в ранние сроки САК и вести наблюдение за состоянием мозгового кровообращения в динамике.
В ходе диагностики субарахноидальное кровоизлияние следует дифференцировать с прочими формами ОНМК (геморрагическим инсультом, ТИА), менингитом, менингоэнцефалитом, окклюзионной гидроцефалией, черепно-мозговой травмой, мигренозным пароксизмом, феохромоцитомой.
Лечение субарахноидального кровоизлияния
Базисная и специфическая терапия
Базисная терапия САК представляет собой мероприятия по нормализации сердечно-сосудистой и дыхательной функций, коррекции основных биохимических констант. С целью уменьшения гидроцефалии при ее нарастании и купирования церебрального отека назначается мочегонная терапия (глицерол или маннитол). При неэффективности консервативной терапии и прогрессировании отека мозга с угрозой дислокационного синдрома показана декомпрессивная трепанация черепа, наружное вентрикулярное дренирование.
В базовую терапию также входит симптоматическое лечение. Если субарахноидальное кровоизлияние сопровождается судорогами, включают антиконвульсанты (лоразепам, диазепам, вальпроевую к-ту); при психомоторном возбуждении — седативные средства (диазепам, дроперидол, тиопентал натрия); при многократной рвоте — метоклопрамид, домперидон, перфеназин. Параллельно осуществляют терапию и профилактику соматических осложнений.
Пока субарахноидальное кровоизлияние не имеет эффективных консервативных способов специфического лечения, позволяющих добиться остановки кровотечения или ограничения количества излившейся крови. В соответствии с патогенезом специфическая терапия САК направлена на минимизацию ангиоспазма, предупреждение и терапию церебральной ишемии. Стандартом терапии является применение нимодипина и ЗН-терапия. Последняя позволяет поддерживать гиперволемию, управляемую гипертензию и гемодилюцию, в результате чего оптимизируются реологические свойства крови и микроциркуляция.
Хирургическое лечение
Оперативное лечение САК оптимально в первые 72 ч. Оно проводится нейрохирургом и направлено на исключение разорвавшейся аневризмы из кровотока. Операция может состоять в клипировании шейки аневризмы или эндоваскулярном введении заполняющего ее полость баллон-катетера. Эндоваскулярная окклюзия предпочтительней при нестабильном состоянии пациента, высоком риске осложнений открытой операции, раннем ангиоспазме. При декомпенсации церебрального ангиоспазма возможно стентирование или ангиопластика спазмированного сосуда.
Прогноз и профилактика
В 15% субарахноидальное кровоизлияние заканчивается смертельным исходом еще до оказания медпомощи. Летальность в первый месяц у больных САК достигает 30%. При коме смертность составляет около 80%, при повторных САК — 70%. У выживших пациентов зачастую сохраняется остаточный неврологический дефицит. Наиболее благоприятен прогноз в случаях, когда при ангиографии не удается установить источник кровотечения. По всей видимости, в подобных случаях происходит самостоятельное закрытие сосудистого дефекта вследствие его малой величины.
Вероятность повторного кровоизлияния каждый день первого месяца держится на уровне 1-2%. Субарахноидальное кровоизлияние аневризматического генеза повторяется в 17-26% случаев, при АВМ — в 5% случаев, при САК другой этиологии — намного реже. Профилактика САК подразумевает терапию цереброваскулярных патологий, ЧМТ и устранение факторов риска.
Источник
Геморрагические процессы, то есть истечение крови в мозговые оболочки встречаются в практике неврологов и профильных хирургов в 27-30% случаев от общих поражений церебральных структур. Состояние требует срочной медицинской коррекции, возможно оперативными методами.
Субарахноидальное кровоизлияние — это острый геморрагический процесс, истечение жидкой соединительной ткани в структуры мозга с развитием гибели клеток-нейроцитов. Возможно становление опасных для жизни и здоровья осложнений, вероятность смерти варьируется от 20 до 70%, зависит от обширности поражения и локализации кровотечения.
Симптомы нетипичны, в первый момент трудно понять, что произошло, как пациенту, так и врачу-специалисту. Требуется обследование.
Признаки ограничиваются интенсивной головной болью и начальными неврологическими дефицитарными явлениями. Полная клиническая картина разворачивается спустя несколько часов от начала, когда в мозгу начинаются необратимые изменения.
Восстановление возможно, прогнозы различаются от случая к случаю. Требуется срочная госпитализация.
Механизм развития
Чтобы понять суть патологического процесса, нужно усвоить некоторые анатомические сведения. Мозг и окружающие его ткани — не гомогенная структура. Она состоит из нескольких, говоря условно, «слоев».
Залегающий наиболее глубоко — это мягкая оболочка. Располагается к церебральным тканям особенно близко, кровоизлияния этой области быстро приводят к компрессии и гибели нейронов с развитием тяжелого неврологического дефицита.
Далее идет среднее, как раз субарахноидальное или паутинное пространство. Последняя — твердая оболочка. Прилегает к черепной коробке изнутри.
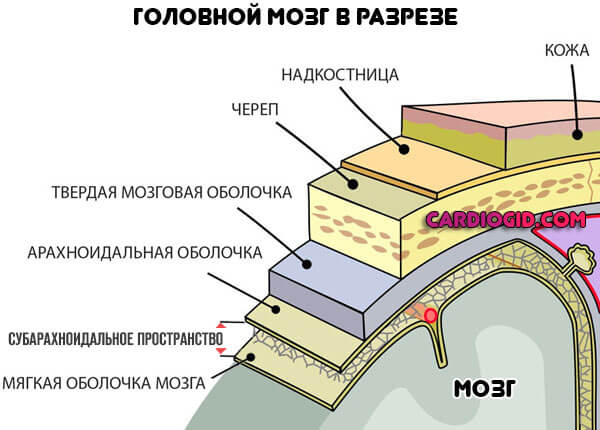
Подпаутинное кровоизлияние несет колоссальную опасность. Жидкая соединительная ткань выходит в пространство между двумя «слоями».
Образуется грубое скопление или гематома. Сгусток продавливает среднюю и мягкую оболочки, компрессирует мозг и окружающие структуры диффузно, то есть по всему своему диаметру.
Если своевременно не дренировать субарахноидальное пространство и не устранить гематому, начинается ишемия тканей мозга в результате сдавливания сосудов.
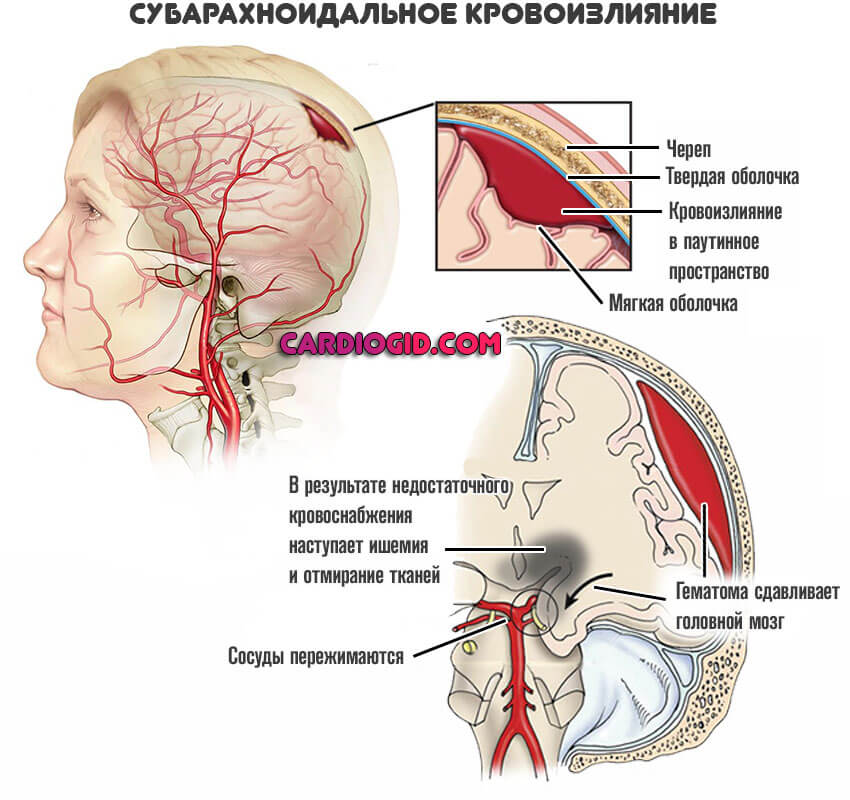
Это прямой путь ко вторичному некрозу церебральных структур. Итог гибели клеток — стойкий неврологический дефицит или смерть больного.
Субарахноидальные кровоизлияния считаются формой инсульта, но не всегда он имеет внутреннее, органическое происхождение. Нужно разбираться в причинах отдельно, в рамках диагностики.
Классификация
Типизация проводится по нескольким основаниям. При этом для простого пациента имеет значение только этиологический критерий.
В соответствии с ним, процесс подразделяется на:
- Травматическую форму. Как и следует из описания, провоцируется механическим фактором: удар тупым предметом, падение и прочие моменты могут вызвать разрыв сосуда и кровотечение.
- Спонтанную (нетравматическую) или органическую разновидность. Встречается много реже. В основном у пациентов с пониженной эластичностью сосудов, опухолями церебральных структур и прочими заболеваниями.
В зависимости от формы нарушения проводится то или иное лечение. В случае с травмой, дополнительных этиотропных мер не требуется, фактор возникает внезапно и так же быстро сходит на нет, оставляя последствие с которым и нужно бороться.
Вторая классификация обращает внимание на локализацию кровоизлияния.
Соответственно выделяют:
- Изолированную форму. Кровь находится в пределах субарахноидального пространства. Компрессии головного мозга нет, симптоматика минимальна. Подобная разновидность несет меньшую опасность для здоровья и жизни.
- Диффузный или сочетанный тип. Называют еще 3-4 подвида этого патологического процесса. Но большого значения для пациента названия не играют. Именуются они в зависимости от направления негативного воздействия.
Общепринятой считается классификация Фишера. Она основывается на результатах компьютерной томографии и перекликается с предыдущим методом подразделения. Субарахноидальное кровоизлияние существует в трех формах:
- Первый класс. Отсутствие признаков нарушения. То есть точка отсчета, которую используют для описания нормы.
- Второй класс. Общая толщина слоя вышедшей крови составляет 1 мм или менее. Считается сравнительно легкой формой состояния, редко приводит к компрессии церебральных тканей и тем более фатальным осложнениям.
- Третий класс. Слой крови составляет свыше 1 мм, отмечаются выраженные симптомы неврологического плана. Необходимо срочное лечение. Возможна смерть больного от нарушения жизненно важных функций.
- Четвертый класс. Массивное кровотечение. Компрессия церебральных структур. Выраженная симптоматика, грубый неврологический дефицит. Требуется операция.
Внимание:
Желательно начать лечение в первый час после возникновения нарушения. Дальше шансы на успех падают.
Симптомы
Проявления зависят от количества вышедшей крови, размеров гематомы. Первыми приходят общемозговые составляющие.
- Головная боль. Крайне интенсивного, невыносимого характера. Возникает резко, похожа на удар молотком по затылку. Сопровождается ощущением сильного распирания где-то в черепе.
Тюкающая, стреляющая, не зависит от частоты сердечных сокращений. Причина столь выраженного момента заключается в растяжении субарахноидального пространства и компрессии тканей, также разрыве сосуда. Все три указанные структуры богато иннервированы, что и приводит к невыносимому болевому синдрому.
- Двоение в глазах. Невозможно сфокусироваться на предмете, зрение туманное. Это временное явление. Оно продолжается первые несколько десятков минут, если не затронуты зрительные пути.
- Головокружение. Выраженное, человек не способен ориентироваться в пространстве. Занимает вынужденное положение лежа, чтобы хоть как-то компенсировать нарушение самочувствия.
- Возможна тошнота, рвота, но относительно редко. Продолжительным такой симптом не считается. Это кратковременное явление.
- Боли в одном глазу. Со стороны поражения. Редко встречается, не более, чем в 3-5% ситуаций.
- Возможна потеря зрения. Так называемая монокулярная слепота (с одной стороны). Проявлений также относительно редкое.
- Судороги. Тонико-клонические. По характеру напоминают эпилептический припадок, чем по сути состояние и является. Эпизод продолжается несколько минут, может рецидивировать, что считается неблагоприятным признаком. Говорит о массивном поражении церебральных тканей.
Это основная клиническая картина. Ведущими симптомами субарахноидального кровоизлияния в головной мозг считаются боль и вертиго.
Прочие возможные признаки:
- Потеря сознания. Глубокий обморок, вывести человека из такового сложно, стандартные методы не помогают. Встречается в 3-5% случаев. Возможно реже.
- Нарушения речи. По типу частичного или полного паралича мышц, участвующих в артикуляции.
- Слабость в половине тела.
- Болезненная реакция на свет или звук. Причем интенсивность раздражителя может быть минимальной. Порог существенно снижается.
- Слабость в мышцах шеи на фоне гиперкинеза (патологического напряжения).
Клинические признаки наслаиваются друг на друга постепенно. В некоторых случаях комплекс ограничивается выраженной сильной головной болью.
Причины
Факторы развития множественны. Классическая ситуация — полученная черепно-мозговая травма. В таком случае субарахноидальная гематома крупная, потому как механическое воздействие редко бывает малым по интенсивности.
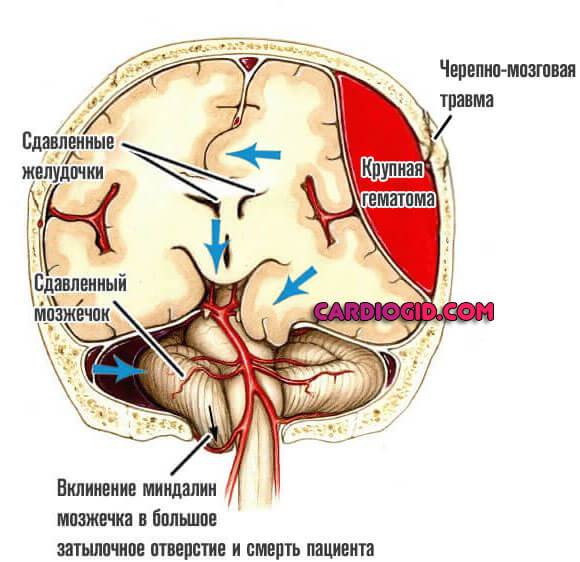
Среди органических факторов лидером считается аневризма артерии — сосудистое выпячивание стеночного характера.
Разрыв приводит к массивному кровотечению. Причем сама по себе патология не проходит. Требуется лечение. Возможен рецидив и уже смерть пациента.
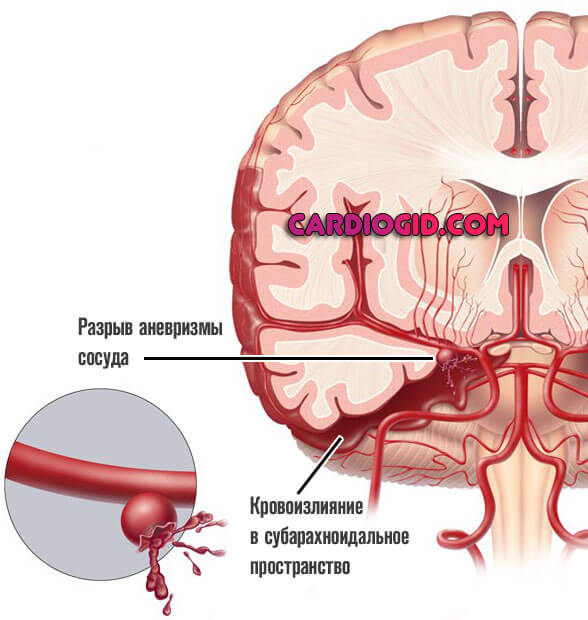
Прочие варианты встречаются в разы реже. Это доброкачественные или злокачественные опухоли головного мозга, энцефалит, менингит, воспалительные патологии церебральных структур, артериовенозные мальформации (соединения меду сосудами разных типов), перенесенные травмы шеи также могут стать фактором развития нарушения.
Существуют и редкие генетические, аутоиммунные патологии, которые не представляют большой значимости — в том числе васкулиты, однако, они описаны в клинической литературе. Потому врачи оценивают вероятность и редких нарушений, но к их поиску приступают в конце.
Диагностика
Обследование проводится в срочном порядке в рамках неврологического стационара. Транспортировка незамедлительная, чем раньше будет начата терапия, тем выше шансы на успешный исход.
Времени на долгие изыскания нет. Если больной в сознании его опрашивают на предмет жалоб. При обморочном или коматозном состоянии говорят с родственниками. Обязательна оценка базовых рефлексов.
Сразу после поступления врачи изыскивают возможность проведения МРТ-диагностики. Это основа, которая позволяет визуализировать ткани, обнаружить локализацию кровоизлияния, оценить размеры гематомы, также проработать тактику терапии и оперативный доступ, если есть показания для хирургического лечения.
Верификация проводится с помощью томографии, это ключевое мероприятие. Однако не всегда возможно установить диагноз даже столь чувствительным и информативным способом.
Тогда прибегают к спинномозговой пункции. Типичный признак неотложного состояния — кровь в жидкости. Затем проводятся мероприятия по стабилизации положения больного.
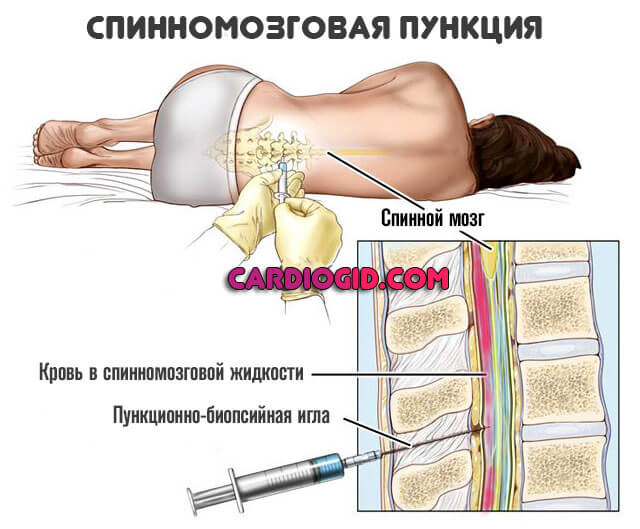
По окончании можно разобраться более детально.
Показаны такие методики:
- Исследование рефлексов (рутинное неврологическое). Дает информацию по сохранности высшей нервной деятельности.
- Повторная МРТ по показаниям.
- Опрос больного если он в сознании на предмет текущего самочувствия.
Обследование проводится в срочном порядке. От скорости выявления патологического процесса зависит вероятный исход. Обычно диагноз САК предполагается после рутинных мероприятий, МРТ расставляет все на свои места. Трудностей в выявлении нет кроме редких клинических случаев.
Лечение
Терапия хирургическая или консервативная. По усмотрению специалиста, исходя из характера и тяжести патологического процесса.
Схема медикаментозной коррекции стандартная, отличаются только наименования средств и дозировки:
- Противогипертонические. Снижают артериальное давление. Бета-блокаторы, антагонисты кальция, медикаменты центрального действия, ингибиторы АПФ. К лечению обязательно подключается врач-кардиолог, потому как неправильно подобранное сочетание может поставить крест на состоянии почек и сердца.
- Наркотические обезболивающие, например, морфий. Купируют дискомфортные ощущения. Поскольку они крайне интенсивные, подручными медикаментами делу не помочь.
- Цереброваскуляные. Для обеспечения нормального мозгового кровообращения. Актовегин, Пирацетам, Нимодипин. Назначаются на длительной основе, до полного восстановления больного.
- Противосудорожные по показаниям. Как и средства от рвоты.
Хирургическое лечение назначается, если есть основания для такового. Это крупная гематома, которая компрессирует мозговые ткани или аневризма одного из сосудов.
В первом случае открытым доступом скопление крови удаляют, тем самым, сводя на нет поражающий фактор. Это тяжелая травматичная операция, но альтернатив ей нет.
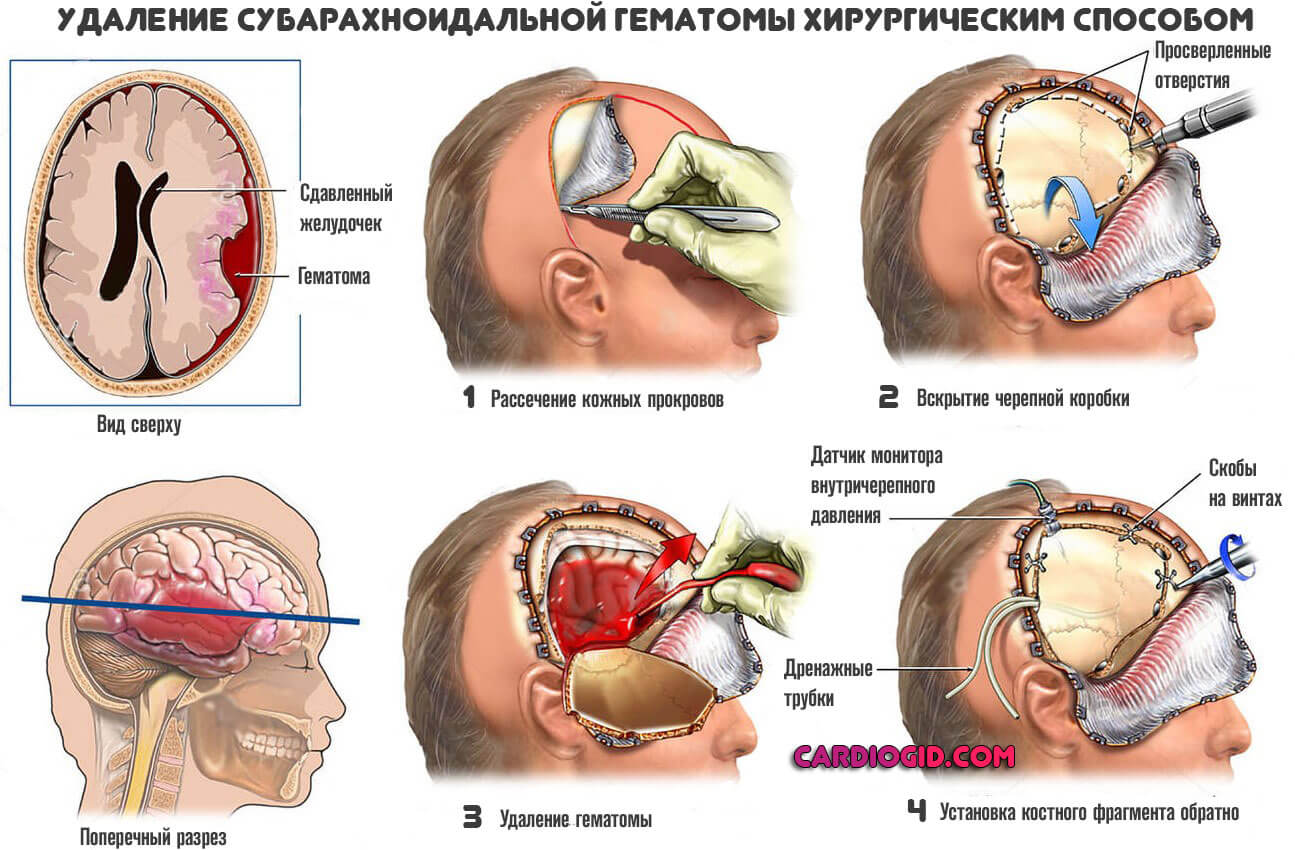
Во второй ситуации возможны варианты. Используются клипсы-зажимы для устранения и стеночного выпячивания или же эндоваскулярная окклюзия. Эти методики несколько легче и меньше по объему вмешательства.

Реабилитация
Терапия продолжается после выписки из стационара. По окончании перенесенного субарахноидального инсульта пациент приобретает массу негативных симптомов. Это краткосрочные осложнения или неврологический дефицит.
Среди таких неприятных явлений: головная боль регулярного характера, выраженная слабость, бессонница, частичная или полная потеря чувствительности, нарушения зрения. Для решения этих проблем привлекаются сторонние профильные специалисты.
Среди методов коррекции в реабилитационный период:
- Прием анальгетиков ненаркотического плана по показаниям. Пенталгин как основной, средства на основе метамизола натрия.
- Лечебная физкультура для нормализации двигательной активности, моторных функций.
- Выработка четкого графика сна и бодрствования. По показаниям кратковременный прием специальных препаратов.
- Пешие прогулки по 40-50 минут в день, лучше дважды: утром и вечером. Постепенно время можно нарастить.
Прогноз
Если не затронуты жизненно важные центры, объем кровотечения незначительный, исход чаще всего благоприятный. Факторы, которые улучшают вероятный результат неотложного состояния:
- Молодой возраст. До 40 лет.
- Сравнительно мягкий вариант патологического процесса. Согласно описанной классификации Фишера — 2 класс.
- Отсутствие выраженного симптоматического комплекса. Не считая головной боли, которая отмечается всегда.
- Мягкий неврологический дефицит, тем более, если такового нет. Говорит о том, что важные центры головного мозга в норме.
- Отсутствие компрессии церебральных структур.
Травматическое субарахноидальное кровоизлияние, обычно, тяжелее прочих вариантов, потому как механический фактор приводит к обширной деструкции сосудов и массивному кровотечению.
Классические провокаторы — автомобильная авария, падение с мотоцикла, велосипеда, большой высоты в прочих ситуациях.
Что же касается статистических данных, примерно 40% пациентов погибают на догоспитальном и больничном этапах.
На полное восстановление может рассчитывать только четверть пострадавших. В течение первого года умирает 40% больных или чуть более.
Статистика удручающая. Многое зависит от момента начала лечения.
Возможные последствия
Перечень осложнений широк, не всегда явления достаточно очевидны.
- Когнитивные нарушения — основное последствие САК. Проявляются как снижение продуктивности мышления и скорости умственной активности. Особенно страдает память, полное восстановление которой достигается редко.
- Эмоциональные отклонения. Неявное нарушение, которое не всегда выходит ассоциировать с перенесенной патологией. Тревожный синдром, фобия. На фоне ожидания повторного кровоизлияния. Лечится психотерапевтическими методами и с помощью седативных препаратов.
- Эпилепсия. После поражения гиппокампа, височной или лобной долей головного мозга.
- Гидроцефалия. Увеличение количества ликвора за счет ухудшения работы дренажной системы.
- Ишемический инсульт. В результате компрессии сосудов гематомой. Встречается как осложнение в 15-20% клинических случаев.
- Рецидив кровотечения. Случается в первые несколько дней в качестве раннего последствия. Резко повышает риск гибели больного или тяжелой инвалидности.
Предотвращение негативных последствий после перенесенного неотложного состояния входит в структуру терапевтических мер. Задача решается параллельно прочим.
Субарахноидальное кровоизлияние (САК) — летальное во многих случаях состояние. Требует срочной госпитализации и помощи. Чем раньше — тем лучше.
Шансы на выживание — около 60%, вероятность полного восстановления составляет 20-25% в среднем.
Общая тенденция — гибель в первые дни, если пациент выжил — постепенная компенсация функций в начальные полгода или 12 месяцев.
Источник


