Способы остановки кровотечения из синусов твердой мозговой оболочки
КРОВОТЕЧЕНИЕ ПРИ НЕПРОНИКАЮЩИХ РАНЕНИЯХ
Для непроникающих черепно-мозговых ранений характерны гематомы («шишки»), образующиеся вследствие лимфореи и кровотечения в подкожную клетчатку. Из-за ячеистого строения мягких тканей головы гематомы представляют собой чётко локализованные выпячивающиеся образования, так как мягкие ткани не позволяют распространяться жидкости по плоскости. Также гематомы могут быть расположены под сухожильным шлемом {galea aponeurotica) или поднадкостнично. У детей поднадкостничные гематомы ограничены пределами кости, так как в местах швов надкостница сращена с костью. Опасно нагноение гематом в связи с возможностью проникновения инфекции в полость черепа. Анатомический путь такого переноса связан с выпускниками, или эмиссарными венами (w. emissariae).
КРОВОТЕЧЕНИЕ ПРИ РАНЕНИЯХ МЯГКИХ ПОКРОВОВ
Ранения мягких покровов головы сопровождаются сильным кровотечением, так как артерии и вены покровов как бы растянуты соединительнотканными тяжами, сращёнными с их адвентицией. При нарушении целостности сосуды зияют и сильно кровоточат. Эта анатомическая особенность определяет и опасность воздушной эмболии — засасывания воздуха в
496 «• ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о- Глава 6
открытые просветы сосудов. Если рану мягких тканей не зашить сразу при первичной обработке, через 5—6 дней вследствие фиброза мышц апоневроза стянуть рану не удаётся.
В силу особенностей хода сосудистых стволов и нервных ветвей разрезы мягких тканей черепа проводят в радиальном направлении. Однако и такое направление разреза не исключает обильного кровотечения из перерезанных анастомозов, не спадающихся вследствие анатомических особенностей. Поэтому перед сколько-нибудь значительным разрезом необходима предварительная остановка кровотечения.
Наложение обкалывающих швов
Вольф рекомендовал для уменьшения кровотечения временное обкалывание обеих главных артерий головы: поверхностной височной (a. temporalis superficialis) и затылочной (a. occipitalis). Наложение непрерывных обкалывающих швов в области операционной раны предложил Хайденхайн, а Хаккер позже модифицировал этот шов (рис. 6-7).
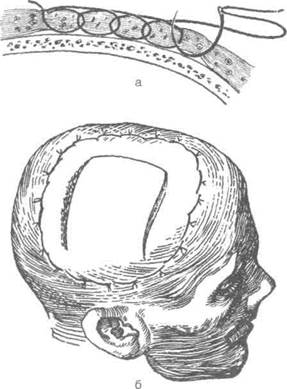
Рис 6-7. Обкалывающие швы. а— по Хайденхайну, 6 — по Хаккеру. (Из: Краткий курс оперативной хирургии с топографической анатомией / Под ред. В.Н. Шевкуненко. — Л., 1951.)
Техника. Область предполагаемого операционного поля обкалывают непрерывным обвиЛ ным швом взахлёстку или окаймляют предшЯ лагаемый разрез двумя рядами швов -I наружным и внутренним (по отношению ж разрезу). При этом иглу проводят до косм включая таким образом в петлю шва все мяг-1 кие ткани с заложенными в них сосудами. Ига I с толстой шёлковой нитью выводят на раса» янии 1,5—2 см от места вкола, а следующий вкол производят с таким расчётом, чтобы заш ватить предыдущий шов. Обкалывающий шон обычно снимают на 8—10-й день.
Хаккер предложил накладывать узловой шом по такому же принципу, но только в одинрщ! кнаружи от предполагаемой линии разреза. При | этом первый и последний швь/ должны захо-1 дить за начало и конец разреза.
Надо иметь в виду, что при стягивании шва I Хаккера или Хайденхайна происходит значительное сужение операционного поля, поэто- ! му обкалывание следует проводить, отступив ! приблизительно 3 см кнаружи от предполагаемой линии разреза.
КРОВОТЕЧЕНИЕ ИЗ СОСУДОВ ТВЁРДОЙ ОБОЛОЧКИ ГОЛОВНОГО МОЗГА
Кровотечение из сосудов твёрдой оболочки головного мозга останавливают прошиванием и лигированием обоих концов повреждённого сосуда или наложением клипс. Клипирование повреждённых сосудов твёрдой оболочки головного мозга возможно только со стороны рассечённых её краёв, причём клипсами зажимают сосуд вместе с твёрдой оболочкой головного мозга (рис. 6-8).
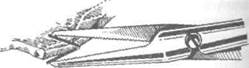

Рис. 6-8. Схема клипирования сосудов твёрдой оболочки головного мозга.(Из: Угрюмое В.М., Васкин И.С, Абра-кое Л.В. Оперативная нейрохирургия. —Л., 1959.)
Коагуляция сосудов твёрдой оболочки головного мозга нежелательна, так как при коагуляции оболочка мгновенно деформируется (сморщивается), что препятствует в дальнейшем её заживлению. Прошивают сосуды твёрдой оболочки головного мозга тонкой круглой иглой, захватывая при этом всю толщу оболочки в пределах диаметра повреждённого сосуда (рис. 6-9).
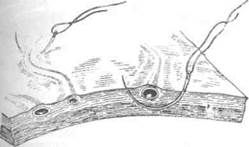
Рис, 6-9. Схема прошивания (обкалывания) сосудовтвёрдой оболочки головного мозга.(Из: Угрюмое В.М., ВасшнИ.С, Абрамов Л.В. Оперативная нейрохирургия. —
Л., 1959.)
При продвижении иглы нужно следить за тем, чтобы не повредить иглой подлежащие мозговые сосуды и ткань головного мозга.
КРОВОТЕЧЕНИЕ ИЗ АРАХНОИДАЛЫНЫХ ГРАНУЛЯЦИЙ
Кровотечение из арахноидальных грануляций всегда бывает значительным и даже опасным ввиду трудности гемостаза. Лучше всего в этих случаях быстро осушить рану, а кровоточащую поверхность обильно покрыть кусочками гемостатической губки.
КРОВОТЕЧЕНИЕ ИЗ СОСУДОВ ГОЛОВНОГО МОЗГА
Кровотечение из сосудов головного мозга обычно останавливают методом коагуляции повреждённых сосудов. Если повреждена крупная артерия в глубине раны, кровотечение ос-!танавливают наложением клипс на оба конца повреждённого сосуда. Особенно коварно кровотечение из вен головного мозга, впадающих в синус. Если вена крупная, оба её конца I лучше перевязать шёлковой лигатурой. Кли-пирование таких вен менее надёжно, так как
Оперативная хирургия головы -О 497
клипсы иногда незаметно срываются во время операции, что приводит к возобновлению кровотечения.
КРОВОТЕЧЕНИЕ ИЗ СИНУСОВ
При проникающих ранениях черепа иногда возникает опасное кровотечение из верхнего сагиттального, реже — из поперечного синуса. В зависимости от характера ранения синуса применяют различные способы остановки кровотечения. Сначала необходимо проведение первичной хирургической обработки черепно-мозговой раны. Для этого делают достаточно широкое трепанационное отверстие в кости (диаметром 5—7 см), чтобы были видны неповреждённые участки синуса.
Источник
Основной принцип оказания квалифицированной хирургической помощи раненым с тяжелыми ранениями и травмами головы — не задерживать их на этом этапе эвакуации. В процессе медицинской сортировки выделяется пять групп раненых с огнестрельными и неогнестрельными травмами черепа и головного мозга.
1. Нуждающиеся в неотложных мероприятиях квалифицированной хирургической помощи: раненые с асфиксией направляются в перевязочную для тяжелораненых, где для таких раненых развернут специальный стол стоматолога; раненые с интенсивным наружным кровотечением направляются в операционную. После оказания помощи — эвакуация в ВПНхГ в
1-ю
очередь.
2. Носилочные раненые с отсутствием сознания, но стабильными жизненно важными функциями (с тяжелым повреждением головного мозга, сдавлением головного мозга) — нуждаются в подготовке к эвакуации в условиях палаты интенсивной терапии, реже — эвакуационной (только восстановление и поддержание дыхания, вплоть до интубации и ИВЛ), после чего
осуществляется
эвакуация в ВПНхГ в
1-ю
очередь.
3. Носилочные раненые с
сохраненным
сознанием (с нетяжелым повреждением головного мозга) — направляются в эвакуационные палатки для эвакуации во
2-ю
очередь в ВПНхГ.
4. Ходячие раненные в голову — направляются в сортировочную палатку для легкораненых, где они готовятся к эвакуации во 2-ю очередь в ВПГЛР.
5. Агонирующие — раненые с крайне тяжелым повреждением головного мозга с угасающими жизненно важными функциями и признаками смертельного ранения (диагональные, диаметральные с истечением мозгового детрита) — направляются в палату симптоматической терапии, выделяемую специально в госпитальном отделении.
В операционную направляются раненые с продолжающимся наружным кровотечением, остановки которого нельзя добиться путем тугого подбинтовывания повязки. Оперативные вмешательства, выполняемые по поводу продолжающегося наружного кровотечения, должны включать только меры по остановке кровотечения. При достижении гемостаза оперативное вмешательство должно быть остановлено, рана укрыта повязкой и раненый направлен в ВПНхГ, где специалистом будет выполняться исчерпывающая хирургическая обработка череп
но-мозговой
раны.
Операция по поводу продолжающегося наружного кровотечения
проводится
под общим обезболиванием и может складываться из трех элементов; остановки кровотечения из раны мягких тканей; трепанации кости в области перелома (при продолжении кровотечения
из-под
кости); остановки кровотечения из твердой мозговой оболочки, синусов и (или) раны головного мозга.
Первым этапом операции является рассечение раны мягких тканей. При этом кровотечение из мягких тканей останавливается диатермокоагуляцией или перевязкой и прошиванием кровоточащего сосуда. Затем осматривают костную рану, и если кровотечение продолжается
из-под
кости, то необходимо расширить костную рану, что производится костными
щипцами-кусачками
(рис. 1). Размеры
трепанационного
отверстия могут быть различными, но чаще всего до границы неповрежденной твердой мозговой оболочки. Кровотечение из сосудов твердой мозговой оболочки останавливается диатермокоагуляцией или прошиванием.

Рис. 1. Расширение костной раны
Для остановки кровотечения из синуса твердой мозговой оболочки применяются следующие способы. При полных или почти полных перерывах производится перевязка синуса. Выполнена она может быть только при достаточных размерах костного дефекта путем разрезов твердой мозговой оболочки по бокам синуса, после чего обходят вокруг него круглой иглой с шелковой нитью и завязывают лигатуру (рис. 2, 3). Нельзя производить перевязку синуса сзади от роландовой борозды и особенно в месте слияния синусов, так как это может явиться причиной летального исхода.

Рис. 2. Перевязка верхнего саггитального синуса. Игла подведена под синус

Рис. 3. Игла проведена сквозь серп мозга
Наиболее простой и наиболее часто применяемый способ — тампонада синуса, которую можно осуществить кусочком мышцы, либо
марлевыми
турундами (рис. 4). Зашивание синуса удается только при
небольших
линейных ранах. Наложение боковой лигатуры возможно также только при небольших повреждениях. При очень тяжелом состоянии раненого можно наложить зажимы на рану синуса и оставить их на период эвакуации. При этом следует стремиться сохранить просвет синуса.

Рис. 4. Остановка кровотечения при ранениях верхнего сагитального синуса тугой тампонадой
Если кровотечение продолжается
из-под
твердой мозговой оболочки, ее рассекают тонкими ножницами через рану. Из раневого канала тонким пинцетом удаляют видимые костные осколки. Для остановки кровотечения из сосудов мозга используется диатермокоагуляция,
тампонирование
турундами с перекисью водорода. Новым методом,
предложеннымЮ. А. Шулевьм
, является остановка кровотечения из
глубокой мозговой
раны
фибрин-тромбиновой
смесью, которая готовится непосредственно перед введением в рану и в виде слепка заполняет
раневой
канал, останавливая кровотечение. Человеческий фибриноген (1.0) в 20,0 мл 0,9% раствора хлористого натрия и 200
НИЕ-Етромбина в
3,0 мл того же раствора через эластичную пластмассовую трубку, соединенную с тройником, двумя шприцами одновременно вводятся в рану, полость которой заполняется образующейся смесью (рис. 5).

Рис. 5. Схема заполнения раневого канала фибрин-тромбиновой смесью
После остановки кровотечения рана рыхло тампонируется салфетками, не ушивается, и раненый эвакуируется в ВПНхГ для окончательного хирургического лечения.
При асфиксии в перевязочной санируют верхние дыхательные пути, удаляя из них рвотные массы, слизь и сгустки крови, вводят воздуховод или интубируют трахею. При одновременном ранении челюстно-лицевой области или шеи может быть показана атипичная или типичная трахеостомия.
Методика выполнения трахеостомии следующая: положение раненого на спине с запрокинутой назад головой, под лопатки подложен валик. Под местной анестезией 0,5% раствором новокаина производят продольный разрез кожи, подкожной клетчатки и фасции шеи по срединной линии шеи от щитовидного хряща до точки сразу выше вырезки над грудиной. Кожу, подкожную клетчатку и мышцы разводят тупо зажимом в стороны. Обнаженный перешеек щитовидной железы отводят кверху, при невозможности — пересекают и перевязывают Затем вскрывают претрахеальную фасцию и обнажают переднюю стенку трахеи. Трахея захватывается за
1-е
кольцо однозубым крючком в направлении снизу вверх, приподнимается, после чего рассекается. Трахею вскрывают
Т-образным
разрезом: между
2-м
и
3-м
кольцами поперечно (длина разрезало до 10 см), затем в продольном направлении — через
3-е
и
4-е
кольца длиной до 1,5–2,0 см. После того, как разрез трахеи произведен, в нее вводится трахеорасширитель, отверстие расширяется, а затем в него вставляется заранее подготовленная трахеостомическая трубка (рис. 6). Зашивание раны должно производиться без натяжении для предотвращения возникновения подкожной эмфиземы. Накладывают только кожные швы. Трахеостомическая канюля удерживается на месте путем подвязывания ее вокруг шеи марлевой тесьмой.

Рис. 6. Этапы выполнения продольной трахеостомии:
а — линия разреза, б — разведение мышц, в — захват трахеи однозубным крючком, г — разрез трахеи, д — вид после введения в трахею трахеостомической трубки.
При признаках тяжелой острой дыхательной недостаточности выполняется искусственная вентиляция легких.
Всем остальным раненным в голову медицинская помощь (
подбинтовывание
повязок, инъекция ненаркотических анальгетиков при болях, повторное введение антибиотиков по показаниям и др.) осуществляется в
сортировочно-эвакуационном
отделении в объеме первой врачебной помощи.
Раненные в голову после подготовки к эвакуации должны быть эвакуированы в госпитальную базу немедленно при наличии транспорта, поскольку нейрохирургические операции на этапах оказания квалифицированной медицинской помощи не выполняются. Все носилочные раненые эвакуируются в ВПНхГ, ходячие — в ВПГЛР.
Специализированная хирургическая помощь при огнестрельных и неогнестрельных травмах черепа и головного мозга основана на двух основных принципах: 1) оказание в максимально ранние сроки после ранения; 2) полноценный, исчерпывающий и завершенный характер оперативных вмешательств (рис. 7). Всем носилочным раненым с огнестрельными и неогнестрельными травмами головного мозга специализированная нейрохирургическая помощь оказывается в ВПНчГ.

Рис. 7. Приливно-отливное дренирование после операции первичной хирургической обработки черепно-мозговой раны
Ходячие раненые с огнестрельными и неогнестрельными травмами головы, у которых в омедб не выявлено очаговых симптомов повреждения головного мозга и исключен проникающий характер ранения, направляются для лечения в ВПГЛР, где для них имеется специализированное неврологическое отделение.
Гуманенко Е.К.
Опубликовал Константин Моканов
Источник
Оглавление темы «Крыловидно-небная ямка. Операции на голове. Трепанация черепа»:
1. Крыловидно-небная ямка. Топография крыловидно-небной ямки. Стенки крыловидно-небной ямки. Окологлоточное пространство. Заглоточное пространство.
2. Боковое окологлоточное пространство. Топография окологлоточного пространства. Стенки окологлоточного пространства.
3. Операции на голове. Закрытые черепно-мозговые травмы. Трепанационное отверстие. Техника выполнения отверстия в голове. Как сделать отверстие в голове?
4. Раны свода черепа. Первичная хирургическая обработка проникающих ран свода черепа. Операция при ране на голове.
5. Костно-пластическая трепанация черепа. Показания для трепанации черепа. Методика выполнения трепанации черепа.
6. Резекционная трепанация черепа. Показания для резекционной трепанации черепа. Декомпрессивная трепанация черепа. Техника декомпрессионной трепанации черепа.
7. Гнойный паротит. Операция при остром гнойном паротите. Техника операции при паротите.
Раны свода черепа. Первичная хирургическая обработка проникающих ран свода черепа. Операция при ране на голове.
Проникающими ранами свода черепа называются раны мягких тканей, кости и твёрдой мозговой оболочки. Если мозговая оболочка не повреждена, даже обширные раны остальных слоев относятся к непроникающим.
Цель операции при ране на голове — остановка кровотечения, удаление инородных тел и костных отломков, предупреждение развития инфекции в мягких тканях, в костях и в полости черепа, а также предотвращение повреждения мозга, пролабирующего в рану при травматическом отеке.
Волосы вокруг раны тщательно сбривают по направлению от краев раны к периферии. Кожу обрабатывают настойкой йода. Скальпелем экономно иссекают размозженные края раны, отступая от краев раны на 0,5-1 см. Разрезы проводят так, чтобы форма раны приближалась к линейной или эллипсовидной, а рана имела радиальное направление. В таком случае края раны легче свести без натяжения, а их кровоснабжение нарушается минимально.
Для временной остановки (или уменьшения) кровотечения пальцами прижимают края раны к кости, а затем, последовательно ослабляя давление пальцев, кровоточащие сосуды пережимают кровоостанавливающими зажимами Бильрота или типа «москит» с последующей коагуляцией или прошиванием тонким кетгутом.
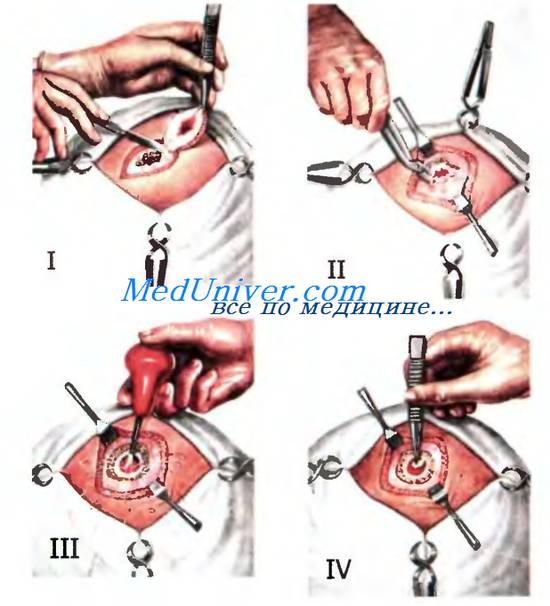
Рис. Первичная хирургическая обработка проникающих ран свода черепа
I — экономное иссечение мягких тканей; II — расширение костного отверстия кусачками Люэра; III — удаление повреждённых участков мозговой ткани струёй изотонического раствора хлорида натрия; IV — извлечение пинцетом костного отломка.
Крючками или небольшим ранорасширителем растягивают края раны мягких тканей. Удаляют свободно лежащие костные отломки, а связанные надкостницей с неповреждёнными участками кости сохраняют, чтобы после обработки уложить их на место. Обильное кровоснабжение мягких тканей и костей свода черепа обеспечивает их последующее приживление. Если отверстие костной раны мало и не даёт возможности осмотреть рану твёрдой мозговой оболочки до пределов неповреждённой ткани, то костными кусачками Люэра скусывают края кости. Сначала скусывают наружную пластинку, а затем внутреннюю. Через трепанационный дефект удаляют осколки внутренней пластинки, которые могут оказаться под краями трепанационного отверстия (рис. 5.35).
Такое расширение отверстия костной раны или пробного фрезевого отверстия называют резекционной трепанацией черепа. После неё в кости черепа остаётся дефект, который в последующем необходимо закрыть. Для этого предложено множество способов краниопластики.
Остановку кровотечения из диплоических вен производят несколькими способами. Для этого или втирают в губчатую часть кости специальный костный воск, или с помощью кусачек Люэра сдавливают наружную и внутреннюю пластинки кости, ломая таким образом трабекулы. К срезу кости прикладывают марлевые тампоны, смоченные горячим изотоническим раствором хлорида натрия. Кровотечение из поврежденных эмиссарных вен останавливают втиранием воска в костное отверстие, для обнаружения которого отслаивают надкостницу.
После остановки кровотечения отверстие постепенно расширяют до неповрежденной твердой мозговой оболочки. Если твердая мозговая оболочка не повреждена и хорошо пульсирует, ее не следует рассекать. Напряжённая, непульсирующая твёрдая мозговая оболочка тёмно-синего цвета свидетельствует о субдуральной гематоме. Твёрдую мозговую оболочку крестообразно рассекают. Кровь отсасывают, разрушенную мозговую ткань, поверхностно расположенные костные отломки и остатки крови осторожно смывают струёй тёплого изотонического раствора хлорида натрия, который затем отсасывают.
Отыскивают источник кровотечения (чаще всего это средние менингеальные сосуды или повреждённый синус твёрдой мозговой оболочки). Кровотечение из артерии и её ветвей останавливают, прошивая артерию вместе с твёрдой мозговой оболочкой. Так же обрабатывают среднюю менингеальную вену.
Повреждение стенки синуса твёрдой мозговой оболочки — очень серьёзное и опасное осложнение. Оптимальным способом является сосудистый шов на линейную рану синуса или пластика его стенки наружным листком твёрдой мозговой оболочки с фиксацией сосудистым швом. Однако технически это сделать бывает трудно. Более просты, но и менее надёжны способы искусственного тромбирова-ния синуса кусочком мышцы или пучком коллагеновых волокон с расчётом на последующую реканализацию. Чаще, однако, тромб перекрывает кровоток, как и в случае прошивания синуса лигатурой, что ведёт к более или менее выраженному отёку мозга. Чем ближе к confluens sinuum произведена перевязка, тем хуже прогноз.
После остановки кровотечения и тщательной очистки раны края рассеченной твердой мозговой оболочки укладывают на поверхность раны мозга, но не зашивают ее для декомпрессии в случае отека мозга и повышения внутричерепного давления. На мягкие ткани свода черепа накладывают частые швы, чтобы предотвратить ликворею.
— Также рекомендуем «Костно-пластическая трепанация черепа. Показания для трепанации черепа. Методика выполнения трепанации черепа.»
Источник

