Снимки маммографии при мастопатии
Среди клинических, лабораторных, визуализирующих методов, позволяющих выявить непальпируемые формы новообразования, в том числе злокачественные, и другие заболевания молочной железы, особое место занимает маммография.
Маммография: снимки, методика.
Маммография – это лучевой метод исследования, наиболее подходящий для скрининговых исследований молочных желез. Он отличается высокой чувствительностью при исследовании желез с большим содержанием жировой ткани и способностью хорошо визуализировать микрокальцинаты, благодаря чему удается обнаружить мелкие карциномы на ранней, прогностически благоприятной стадии.
В дополнение к высокой чувствительности и удовлетворительной специфичности маммография обладает еще рядом преимуществ: неинвазивность и рентабельность метода, простота документации исследования.
В сравнении с рентгенографическими исследования других частей тела при маммографии предъявляются более строгие требования к качеству изображения и оборудования, что делает маммографию одним из наиболее сложных исследований в традиционной рентгенологии.
Для обеспечения единого понимания рентгеновского изображения молочной железы, маммограммы должны всегда выполнятся в общепринятых строго стандартизированных проекциях. Выделяют основные и дополнительные проекции. Основными являются медиолатеральная косая и краниокаудальная проекции. Производство снимков в этих двух проекциях должно считаться обязательным при любом маммографическом исследовании.
Учитывая, что маммограммы в основных проекциях с высокой степенью надежности позволяют идентифицировать или исключить злокачественный процесс, дополнительные проекции используются для уточнения результатов или для более полной визуализации органа.
Медиолатеральная косая проекция является наиболее важной, так как при ней наилучшим образом визуализируется ткань вблизи грудной стенки, подмышечная область и верхний наружный квадрант железы. Большинство раков выявляется на маммограммах, произведенных в медиолатеральной косой проекции.
Краниокаудальная проекция является также второй проекцией для визуализации подмышечной области. Эта область богата железистой тканью и должна быть тщательно обследована, так как является частой локализацией злокачественных новообразований.
Если снимки в стандартных проекциях полностью визуализируют молочную железу и ясно показывают или исключают злокачественное образование, производство маммограмм в дополнительных проекциях не требуется. Однако при возникновении малейших сомнений выполнение маммограмм в дополнительных проекциях следует считать обязательным.
Наиболее важными дополнительными проекциями являются:
• 90º латеральная проекция;
• латеральная и медиальная краниокаудальные проекции с прямым увеличением изображения;
• тангенциальная проекция;
• аксиальная проекция;
Маммография. Описание снимков в норме.
Рентгенологическая картина отражает морфологическое строение молочной железы, по эмбриональному развитию представляющей собой производное покровных тканей (кожи). С точки зрения анатомии молочная железа – это сложный альвеолярно-трубчатый орган. Как секреторный орган, молочная железа подвержена циклическим изменениям, связанным с фазами менструального цикла, что находит своё отражение в вариабельности рентгенологической картины.
Во время секреторной фазы менструального цикла строма железы набухает, молочная железа становиться рыхлой и отечной. В постменструальный период ткань железы претерпевает обратное развитие, она уплотняется, отек регрессирует. Динамика изменений эпителия молочных желез связана с действием на ткань железы половых стероидных гормонов: эстрогена и прогестерона.
Также состояние молочной железы, как правило, отражает возраст женщины, соответствующий гормональный фон, обусловливающий степень выраженности железистой ткани. В жизни женщины различают три основных периода:
• детородный (с 20 до 45 лет)
• климактерический период (с 45 до 55 лет)
• старческий период.
В детородный период молочные железы подвержены наибольшим изменениям и различаются по количеству железистой ткани, что характеризуется следующий образом:
• резко выраженная либо хорошо развития железистая ткань;
• умеренно выраженная железистая ткань — соотношение «плотных структур», формирующих молочную железу, и жировой ткани приблизительно одинаково;
• нерезко выраженная железистая ткань – т.е. отмечается преобладание жировой ткани над «плотными структурами».
На рентгенограммах различают:
• сосок
• ареолу
• кожу
• сосуды
• соединительнотканные структуры
• подкожножировую клетчатку
• железистую ткань.
Ширина тени, соответствующей кожи, равномерна во всех секторах железы и составляет 0,2 см, несколько увеличиваясь в области ареолы и соска. Премаммарное пространство представлено жировой тканью с наличием соединительнотканных перегородок — связки Купера. Ширина жировой подкожной полосы зависит от возраста женщины и состояния самой железистой ткани: в молодом возрасте она не превышает 2 см, с нарастанием инволютивных изменений увеличивается, при полной инволюции жировая «прослойка» сливается с остальной массой железы. На фоне жировой ткани железы видны тени вен. Артерии, обычно, видны при кальцификации их стенок. За подкожно-жировым слоем дифференцируется так называемое «тело» молочной железы, представленное в виде треугольник или полуовала – это соединительно-тканный железистый комплекс с преобладанием соединительнотканных элементов с сосудами, млечными протоками и дольками, которые и образуют неоднородность структуры, выражающуюся тенями разнообразной формы, величины и положения.
Различные варианты рентгенологического изображения молочной железы помогают установить закономерности, отражающие постепенную смену структурных типов в течении жизни женщины, связанных с функциональной активностью молочной железы. При высокой гормональной активности железистая ткань развита очень хорошо, при снижении гормонального фона – её значительно меньше.
С возрастом, при естественном угасании физиологических функций, инволютивные изменения молочной железы развиваются по одному из двух типов: жировому (чаще) или фиброзному. На фоне жировой инволюции диагностика начальных изменений в молочной железе не трудна. Трактовать же изменения на плотном фоне фиброзной инволюции сложнее, поскольку её структура неоднородна за счет чередующихся фиброзных и жировых участков.
Маммография снимки (фото).
На рисунках представлены маммограммы неизмененных молочных желез: кожа (длинная стрелка), подкожно-жировая клетчатка (двухсторонняя стрелка), «тело железы» (короткие стрелки), сосок (белая стрелка).
На представленных снимках маммограмм стрелками указано образование микрокальцинатов различной формы.
На представленной маммограмме определяется увеличенный подмышечный лимфоузел (белая стрелка).
Маммография: описание снимков (синдромы).
Диагностика структурных изменений молочной железы на основании выделения синдромов способствует повышению эффективности комплексного обследования пациентов и стандартизирует условия работы врача.
Выделяют следующие синдромы, используемые в описании снимков:
• узлового образования в молочной железе;
• узлового образования в подмышечной области (в зоргиевской зоне);
• диффузных изменений в молочной железе;
• гиперваскуляризации — избыточное развитие вен, их расширение, появление извитости;
• втяжения соска.
Маммография: снимки мастопатии.
В отечественной литературе для обозначения доброкачественных изменений молочных желез существует термин «Мастопатия». В современной литературе выделяют до 30 синонимов мастопатий. В основе многообразных изменений структуры молочных желез лежат изменения в эндокринной системе, в связи с чем, заболевания называются дисгормональными перестройками, гиперплазиями или пролиферативными процессами.
По результатам рентгеновской маммографии и морфологического исследования также различают следующие формы диффузных мастопатий:
• диффузная мастопатия с преобладанием железистого компонента (аденоз); на рентгенограммах выявляют множественные тени неправильной формы с нечетким контуром. Каждая тень соответствует участку лобулярной гиперплазии, совокупность теней образует неоднородную неравномерную тень, занимающую почти всю молочную железу;
• диффузная фиброзно-кистозная мастопатия с преобладанием фиброзного компонента; рентгенологическая картина сходна с предыдущей формой мастопатии. Вся молочная железа интенсивно затемнена, имеет узкую полоску просветления, образованную подкожно-жировой клетчаткой. В отличие от аденоза, при данной форме мастопатии, контуры отдельных участков лобулярной гиперплазии подчёркнуты, а не разрыхлены;
• диффузная фиброзно-кистозная мастопатия с преобладанием кистозного компонента; на рентгенограммах на фоне пёстрого неоднородного рисунка, который обусловлен чередованием жировой ткани, соединительной ткани и железистой, видны уплотнения – округлые, овальные или с вдавлением от рядом расположенных кист. Размеры уплотнений колеблются от 0,3 до 6-8 см, их контуры чёткие, ровные, с ободком просветления, свидетельствующим об экспансивном росте. При наличии в кистах нескольких камер их контуры полицикличные, резкие;
• смешанная форма диффузной фиброзно-кистозной мастопатии; в рентгенологическом изображении отмечается нарушение нормального структурного рисунка, выражающееся в чередовании просветлений и затемнений округлой, овоидной или неправильной формы, сочетающихся с хаотически расположенными плотными фиброзными тяжами;
• склерозирующий аденоз; рентгенологическая картина сходна с картиной диффузной фиброзно-кистозной мастопатии. Однако присутствует характерная особенность – это скопление множества мельчайших известковых включений, размерами 50-600 мкм, правильной или неправильной формы, нередко сгруппированных на ограниченном участке, что затрудняет дифференциальную диагностику с первичными проявлениями рака молочной железы.
Маммография: мастопатия на снимках
Диффузная форма мастопатии с преобладанием железистого компонента (аденоз).
Склерозирующий аденоз.
Маммография: киста на снимках.
Формирования кист в молочных железах относиться к доброкачественным изменениям. Размеры кист молочных железы варьируют от 1-2 мм в диаметре (микрокисты) до 6-8 см в диаметре (макрокисты); простые и мультицентрические; единичные и множественные.
Рентгенологически выявляют участок затемнения округлой или овальной формы; с четкими ровными контурами; нередко ободком просветления по периферии. При многокамерных кистах контуры многоцикличны.
Маммография: киста на снимках (фото).
На представленной маммограмме определяется киста молочной железы (стрелка).
Маммография: рак молочной железы на снимках.
Чувствительность маммографии в выявлении рака молочной железы в целом составляет 80%. Наиболее высока её чувствительность в отношении карцином. При маммографическом скрининге точно устанавливается 25-35% карцином, в то время как другие скрининговые методы исследования ограничиваются только констатацией каких-либо признаков карцином.
Различают два варианта рака:
• рак ткани молочной железы
• рак соска молочной железы
Общими рентгенологическими признаками для рака молочной железы являются:
• местное утолщение кожи;
• неровность внутреннего контура кожной полосы;
• дорожку ракового лимфангоита между кожей и опухолевым узлом;
• симптом гиперваскуляризации — избыточное развитие вен, их расширение, появление извитости.
В зависимости от распространенности рак ткани подразделяется на две формы узловую и диффузную (распространённую).
Среди рентгенологических признаков узловой формы рака молочной железы выделяю прямые (наличие опухолевого узла, кальцинатов) и косвенные.
Рентгенологическая картина опухолевого узла также зависит и от его гистологического строения.
Опухоли скиррозного типа формируют фокус уплотнения неправильно-звёздчатой или амёбовидной формы, с неровными, нечёткими контурами и неоднородной структуры. По периферии опухолевого узла характерно наличие спикул, конвергенция окружающих тяжистых структур паренхимы молочной железы. Наличие микрокальцинатов в центре или по периферии опухолевого узла. В некоторых случаях вокруг опухоли определяется зона просветления.
Опухоль медуллярного строения рентгенологитчески определяется как узел округлой, овальной или неправильной формы с нечёткими, неровными, порой полицикличными контурами, неоднородной структуры за счет неравномерного роста опухолевых фокусов. Нередко присутствует фиброзная капсула, что симулирует картину доброкачественного процесса.
Рентгенологическая картина инфильтративного роста опухоли отличается выраженными изменениями структуры окружающих её тканей, проявляющихся в виде тяжистости по периферии узла, а также неправильной формы теневых полосок, которые образуют сетчатый рисунок, хорошо заметный на фоне жировой ткани. Между опухолевым узлом и кожей или соском обнаруживают раковую дорожку в виде группы тяжей, вызывающих местное втяжение и утолщение кожи, и неровность внутренней поверхности кожи.
Маммография: рак молочной железы на снимках (фото).
На представленных маммограммах определяется инфильтративно-протоковый рак молочной железы (белые стрелки).
Маммография: расшифровка снимков.
Рентгенолог должен в своём заключении использовать термины, рекомендованные терминологией BIRATS (система визуализации и отчетности по молочной железе – англ. Breast Imaging and Reporting Data System).
Структура молочной железы. Необходимо описывать все структуры молочной железы (жировая, неоднородно плотная, чрезвычайно плотная), так как это влияет на чувствительность маммографии.
Опухоли. Подтверждаются при отображении более чем в одной проекции. Заподозренную опухоль обнаруженную только в одной проекции, описывают как уплотнение. Описание опухоли включает: локализацию, измерение расстояния между опухолью и окружающими тканями, размер, контур, наличие или отсутствие обызвествлений.
Описание формы опухоли в соответствии с терминологией BIRATS: овальная, округлая, дольчатая, неопределенная (неправильная).
Контур – четкий, мелкодольчатый, размытый (нечеткий, частично перекрытые окружающими тканями).
Плотность опухоли – определяется путём сравнения её с нормальной железистой тканью железы; высокая, равная плотности неизменённой ткани, низкая, жиросодержащая плотность). Исключения составляют: единичный расширенный проток, воспаленный лимфатический узел, ассиметричная структура ткани молочной железы, ассиметричная плотность ткани железы.
Обызвествления. Указывается локализация количество, структура распределения и морфология обызвествлений.
Сопутствующие изменения. Сопутствующие изменения проявляются при распространении опухолевого процесса и обызвествлений, но могут присутствовать независимо от них. Они включают: ретракцию и утолщение кожи, утолщение трабекул, ретракцию соска, аденопатию подмышечной области, нарушение структур, усиление васкуляризации. Окончательный диагноз распределяют по категориям:
| Категория 0 недостаточно информации. Необходима дополнительная маммография и архивные снимки. | |
| Категория 1 нет изменений. | Риск развития рака 0% |
| Категория 2 доброкачественные изменения. | Риск развития рака 0% |
| Категория 3 предположительно доброкачественный процесс, рекомендуется наблюдение через короткие интервалы, без отрицательной динамики. | Риск развития рака <2% |
| Категория 4 предположительно злокачественные изменения. Признаки малигнизации недостаточно достоверны, но имеют высокую вероятность. Необходима биопсия. | Риск развития рака ̴ 30% |
| Категория 5 Высокая вероятность малигнизации. Рекомендуется биопсия. | Риск развития рака ̴ 95% |
| Категория 6 Гистологически верифицированный рак |
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
Источник
Мастопатия – это распространенный диагноз, который часто выявляется у женщин репродуктивного возраста. Провоцирующих факторов много, но наиболее весомый – гормональные нарушения, на которые остро реагируют молочные железы. Если своевременно не приступить к лечению патологического состояния, возможно развитие осложнений. Чтобы диагностировать эту и другие болезни, требуется регулярно проходить профилактические осмотры у маммолога.
Показания и противопоказания к проведению маммографии
Маммография позволяет выявить патологию молочных желез на любой стадии заболевания
Маммография представляет собой большой раздел медицинского обследования, который посвящен рентгенологической диагностике молочных желез. Она позволяет выявить различные патологические состояния на разных стадиях развития. Инструментальный метод ускоряет постановку окончательного диагноза, а также помогает выявить доброкачественные и злокачественные новообразования.
На снимках маммографа в ходе проведения процедуры визуализируются железистые и соединительные ткани, протоки сосуды. Поэтому основная задача данного обследования – лечение патологических состояний и их профилактика. Женщина старше 40 лет должна раз в год проходить обследование. Другие медицинские показания к проведению процедуры:
- острые боли продолжительного характера в области молочных желез невыясненной этиологии;
- отслеживание динамики состояния во время реабилитационного периода;
- выделение секрета из сосков по непонятным причинам;
- в ходе терапии с использованием гормональных препаратов;
При выделениях из сосков, не связанных с беременностью и родами, необходимо пройти обследование
- воспалительные процессы, уплотнения, которые удается ощутить при пальпации;
- прогрессирующая канцерофобия;
- асимметрия и/или деформация одной или обеих грудных желез;
- предоперационное обследование;
- гормональный дисбаланс, нагрубание груди;
- увеличение лимфатических узлов, расположенных в подмышечной или надключичной впадине.
Маммографию требуется проводить при подозрении на рак молочных желез, мастопатию и мастодонию.
Противопоказанием к проведению маммографии является наличие имплантантов в молочных железах
Инструментальный метод диагностики не проводится при видимых повреждениях кожных покровов грудной клетки. Другие противопоказания к проведению обследования:
- наличие в груди имплантов или протезов в смежных отделах;
- беременность, период лактации;
- первые полгода после проведения аборта;
- высокий порог болевой чувствительности.
Маммографию не рекомендуется проходить женщинам до 40 лет, но при необходимости исключения допустимы.
Подготовка и техника проведения
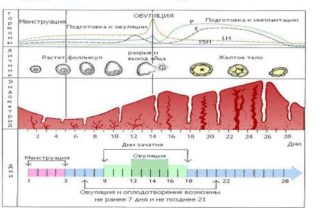
Маммографию необходимо проходить не ранее, чем через 10 дней после окончания месячных во избежание болезненных ощущений
Чтобы результаты обследования были максимально точными, недостаточно одного профессионализма доктора. Пациентке требуется основательно подготовиться к проведению обследования. Основные правила подготовки:
- Маммографию проводить можно не ранее, чем через неделю после окончания менструации, в противном случае процедура может вызвать болезненные ощущения, что затруднит ход диагностики.
- Идя на прием, требуется взять с собой все медицинские записи, описания, снимки и видео (если имеются) предыдущих маммографий. Эти данные позволят отследить динамику важных аспектов развития грудных желез.
- За несколько дней до проведения процедуры следует воздержаться от употребления энергетических напитков, кофе и других продуктов, в составе которых содержится кофеин.
- Идти на обследование предпочтительнее в раздельной одежде. В ходе обследования достаточно обнажить лишь верхнюю часть тела, в штанах/юбке женщина будет чувствовать себя комфортнее. Требуется полностью снять все украшения и металлические аксессуары.
Многие женщины панически боятся проведения маммографии и начинают употреблять обезболивающие препараты. В этом вопросе важно выбрать правильный медикамент, лучше проконсультироваться с лечащим врачом, который дал направление на обследование.
Техника проведения маммографии
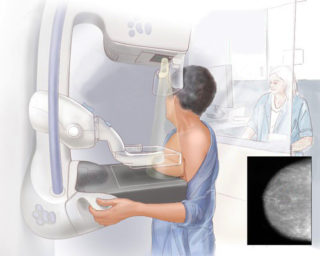
Проведение процедуры маммографии
Наиболее подходящий период для проведения диагностики 7-12 день менструального цикла, даже при подозрении на развитие диффузной фиброзно-кистозной мастопатии bi rads 2. В это время результаты максимально достоверные. В условиях стационара первичная диагностика проводится следующим образом:
- Проводится обследование в специальной комнате, где расположено оборудование. Пациентке рекомендуется принять позицию стоя или сидя.
- На этапе подготовки женщине нужно раздеться до пояса, приложить молочные железы к специальной платформе, где она сжимается дисками.
- На живот надевается свинцовый фартук, чтобы защитить органы репродуктивной системы женщины от пагубного воздействия облучения.
- В ходе обследования томограф делает точный снимок.
- Проводится маммография для каждой груди отдельно в нескольких плоскостях (косой, боковой и прямой).
- По окончании обследования диски маммографа расслабляются, пациентка может одеваться.
Первую профилактическую процедуру рекомендуется проводить в 40 лет. Полученный снимок – своеобразный базис, полагаясь на который будет отслеживаться динамика, поэтому важно хранить каждый снимок с описанием к нему и приносить каждый раз доктору.
Расшифровка результатов и постановка диагноза
Маммография молочных желез – это информативный метод обследования, в ходе проведения которого удается подтвердить или же опровергнуть развитие онкологического процесса. В медицине разработан общепринятый закон расшифровки результатов.
| Категория № | Особенности расшифровки |
| 0 | Полученных результатов недостаточно для постановки диагноза. |
| 1 | Женщина полностью здорова, структурные изменения отсутствуют, патологии не выявлены. |
| 2 | Выявленная опухоль имеет доброкачественную природу происхождения, вероятность развития атипичных клеток исключена. |
| 3 | Развивается доброкачественная опухоль, но спустя полгода требуется провести повторную маммографию для отслеживания динамики. |
| 4 | Вероятность перерождения опухоли в злокачественную пусть и минимальная, но присутствует. Доктор, как правило, дает дополнительно направление пациентке на прохождение гистологии, биопсии. |
| 5 | Высокая вероятность развития онкологии, поэтому требуется обязательно провести подробное медицинское обследование с участием биопсии. |
| 6 | Диагностируемый рак молочных желез. Разрабатывается терапевтический курс, сводящийся к оперативному вмешательству, прохождению курсов химиотерапии и облучения. |
Заключение маммографии ФКМ основывается на аналогичном принципе.
Маммография – высокоинформативный метод диагностики, на основании полученных данных которого доктор в большинстве случаев может поставить окончательный диагноз. Описание маммографии при фиброзно-кистозной мастопатии включает количество и размеры уплотнений, наличие структурных изменений в железистых тканях.
Источник


