Склонность к кровотечениям при беременности
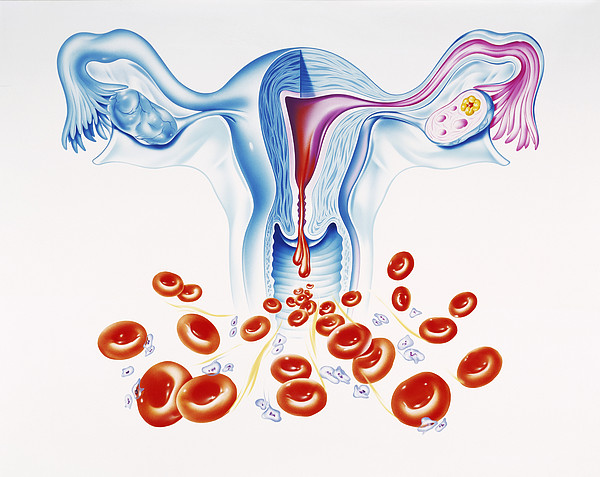 Кровотечение во время беременности – это в любом случае сигнал тревоги, требующий пристального внимания к возникшей проблеме и безотлагательного обращения в медицинское учреждение. В зависимости от причины, вызвавшей кровянистые выделения, последствия этого явления весьма различны. В некоторых случаях осложнений может не быть вообще, а иногда они весьма печальны, и в борьбе за жизнь матери и ребёнка счёт идёт на минуты.
Кровотечение во время беременности – это в любом случае сигнал тревоги, требующий пристального внимания к возникшей проблеме и безотлагательного обращения в медицинское учреждение. В зависимости от причины, вызвавшей кровянистые выделения, последствия этого явления весьма различны. В некоторых случаях осложнений может не быть вообще, а иногда они весьма печальны, и в борьбе за жизнь матери и ребёнка счёт идёт на минуты.
Акушерские кровотечения в зависимости от классификации подразумевают различную лечебную тактику, которая в своем основном направлении длится на 2 варианта: сохранение или не сохранение беременности.
Оглавление:
Возможные последствия акушерских кровотечений при беременности
Профилактика кровотечений во время беременности
Как вести себя при кровотечении во время беременности
Рекомендуем прочитать:
Кровотечение во время беременности на ранних сроках
Кровотечения при беременности на поздних сроках: возможные причины и диагностика
Возможные последствия акушерских кровотечений при беременности
 Вероятность появления последствий после кровотечений всегда относительная, никто не может точно сказать будут ли они или нет. Статистика говорит о том, что у каждой 4 беременной женщины возникают кровотечения в период вынашивания ребенка. У 50% это не имеет негативных последствий, то есть женщина вынашивает и рожает в итоге здорового ребенка. А у другой половины пациенток (около 15% от всех беременных) случается либо выкидыш, либо другое осложнение. Часто причину кровотечений на ранних сроках установить не дается.
Вероятность появления последствий после кровотечений всегда относительная, никто не может точно сказать будут ли они или нет. Статистика говорит о том, что у каждой 4 беременной женщины возникают кровотечения в период вынашивания ребенка. У 50% это не имеет негативных последствий, то есть женщина вынашивает и рожает в итоге здорового ребенка. А у другой половины пациенток (около 15% от всех беременных) случается либо выкидыш, либо другое осложнение. Часто причину кровотечений на ранних сроках установить не дается.
Сохранить беременность после кровотечения можно в случае, когда в матке ещё не произошли изменения, и женщина вовремя обратилась к врачу. Обычно стараются сохранить беременность при немного укороченной шейке матки, слегка открытом ее зеве, необильных кровяных выделениях. Если же изменения более серьезные – прибегают к выскабливанию (на ранних сроках) или же пускают в роды (на позднем сроке беременности).
Результатом кровотечения при беременности могут стать такие осложнения и последствия, как:
- преждевременные роды;
- внематочная беременность, когда плодное яйцо имплантируется не в полости матки, а в требе или шейке матки;
- внутриутробная или антенатальная гибель плода по причине кровотечений – это результат патологий плаценты;
- отслойка нормально расположенной плаценты;
- самопроизвольный аборт;
- варикозное расширение вен половых органов;
- гибель матери – акушерские кровотечения занимают первое место среди причин материнской смертности;
- гипоксия плода – формируется при его недостаточном кровоснабжении и нехватке кислорода в крови из-за отслоившегося участка плаценты;
- матка Кувелера – это осложнение – результат преждевременной отслойки нормально расположенной плаценты, когда кровь скапливается между стенкой матки и плацентой, формируя гематому, из-за чего стенки матки пропитываются кровью;
- синдром диссеминированного внутрисосудистного свертывания– это очень опасное состояние, в основе которого лежит нарушение работы свертывающей системы крови.
- геморрагический шок – специфическая реакция организма матери на потерю значительного количества крови, что проявляется нарушением функционирования со стороны жизненно важных систем (дыхания, кровообращения и нервной системы);
- синдром Шихана – это результат кровотечения в родах; другое его название – послеродовой гипопитуитаризм, который проявляется ишемией гипофиза и формирование его недостаточности (гипофиз – это железа, которая отвечает за регуляцию работы других желез, а недостаток ее кровоснабжения может привести к отсутствию выработки ими жизненно важных гормонов).
Профилактика кровотечений во время беременности
 Акушерские кровотечения являются очень опасными, потому что женщины, вынашивающие ребенка, имеют «готовность к шоку». Это значит, что при открытии кровотечения у них быстро истощаются сосудистые реакции, и их организм плохо реагирует на препараты стероидных гормонов.
Акушерские кровотечения являются очень опасными, потому что женщины, вынашивающие ребенка, имеют «готовность к шоку». Это значит, что при открытии кровотечения у них быстро истощаются сосудистые реакции, и их организм плохо реагирует на препараты стероидных гормонов.
С целью максимального снижения смертности (детской и материнской) важно четко организовывать профилактику маточных кровотечений. Сюда входит:
- формирование групп риска по кровотечению;
- отказ от абортов;
- ограничение сексуальных контактов;
- создание благоприятной и спокойной атмосферы для беременно женщины;
- лечение любых хронических, а также гинекологических патологий до беременности;
- дородовая госпитализация за пару недель до даты родов;
- рождение ребенка в оптимальный репродуктивный период жизни женщины (18-35 лет);
- планирование женщиной беременности, чтобы своевременно выявить и пролечить хронические патологии до ее наступления;
- своевременное обращение пациентки в женскую консультацию по поводу постановки на учет — это необходимо сделать до 12 недель беременности;
- ликвидация повышенного тонуса матки при угрозе преждевременных родов посредством приема токолитиков;
- своевременное выявление и терапия у беременных женщин плацентраной недостаточности, гестоза, гипертензии;
- регулярное посещение акушер-гинеколога во время вынашивания ребенка согласно триместру беременности (1 триместр – 1 раз в 30 дней, 2 – каждые 3 недели, 1 – 1 раз в неделю);
- сдача всех необходимых анализов;
- соблюдение пищевых рекомендаций и диеты при необходимости;
- прогулки на свежем воздухе и упражнения для беременных (растяжка, дыхательная гимнастика, ходьба);
- прием любых лекарств строго после разрешения врача, так как многие препараты имеют тератогенный эффект и могут стать причиной невынашивания беременности или выкидыша.
- отказ от курения в разы снижает вероятность как кровотечения, так и патологий плода.
Профилактика кровотечений в родах зависит полностью от врача и включает такие пункты:
- адекватная оценка состояния беременной и наличия у нее показаний и противопоказаний к родоразрешению естественным путем или с помощью кесарева сечения;
- назначение утеротоников (стимуляторов маточного сокращения) строго по показаниям;
- выполнение эпизиотомии при необходимости с целью профилактики разрыва промежности;
- отказ от необоснованных потягиваний за пуповину и пальпаций матки в 3 периоде родов;
- обязательный тщательный осмотр выделившейся плаценты с целью обнаружения на ней дефектов.
Как вести себя при кровотечении во время беременности

Каждая беременная женщина с или без склонности к кровотечениям должна помнить некоторые аспекты этого осложнения:
- Запрещено самостоятельно принимать кровеостанавливающие препараты дома, без предварительной консультации врача.
- Менструации при здоровой беременности не бывают, поэтому кровяные выделения любого вида и объема – это повод для немедленного посещения врача.
- Определить самостоятельно по характеру выделений замершую беременность или самопроизвольный аборт невозможно. Это может сделать только гинеколог после диагностики.
- Женщине, у которой диагностировали предлежание или расположение плаценты менее чем за 5 см до внутреннего зева, запрещено заниматься сексом.
- Важно избегать перегревания (баня, сауна, долгое пребывание на открытом солнце запрещены), особенно – в первом триместре беременности.
- В случае кровотечения или кровяных выделений, важно не паниковать, и обязательно использовать прокладку, чтобы врач смог оценить объем кровопотери и тяжесть ситуации.
 Если ситуация не угрожающая, то женщина может проходить лечение в домашних условиях. При более серьезном состоянии ей показана госпитализация с назначением кровеостанавливающих средств, прогестерона и других препаратов. Оперативное вмешательство требуется при внематочной беременности, разрыве матки, а в других ситуациях при кровотечениях на поздних сроках прибегают к кесареву сечению.
Если ситуация не угрожающая, то женщина может проходить лечение в домашних условиях. При более серьезном состоянии ей показана госпитализация с назначением кровеостанавливающих средств, прогестерона и других препаратов. Оперативное вмешательство требуется при внематочной беременности, разрыве матки, а в других ситуациях при кровотечениях на поздних сроках прибегают к кесареву сечению.
Важно: определить степень опасности кровотечения может только специалист, после установления причины.
Косвенно судить об опасности можно с учетом нескольких признаков кровотечения:
- Боль. Ее наличие – признак серьезных осложнений. Если боли нет, то, скорее всего, кровотечение не связано с беременностью или это предлежение плаценты.
- Срок беременности. В период первых 12 недель беременности выделение крови из влагалища провоцируют как серьезные причины, так и физиологические.
- Цвет крови. Выделения могут иметь цвет от алого до темно-коричневого, что свидетельствует об абсолютно разных причинах.
- Скорость кровотечения. Она выражается как кровомазаньем, так и обильными кровянистыми выделениями. Последние – весьма опасны.
- Длительность. Оно может проявиться однократно и больше не повторятся или иметь длительный характер.
Наиболее неопасные кровотечения (без высокого риска смерти матери) наблюдаются в первом триместре, и связаны они чаще всего с самопроизвольным абортом. Но даже небольшое кровотечение – повод к обращению за врачебной помощью. Важно всю беременность держать контакт со своим лечащим врачом и выполнять все его рекомендации. В таком случае даже при возникновении любой непредвиденной ситуации, вы сможете сделать все, что от вас зависит, для сохранения жизни и здоровья вашего будущего ребенка.
Как себя вести при угрозе невынашивания беременности – на этот вопрос в видео-обзоре отвечает врач-гинеколог:
Викторова Юлия, акушер-гинеколог
13,548 просмотров всего, 4 просмотров сегодня
Загрузка…
Источник
Триада Вирхова — нарушение свертывающей системы крови, повреждение стенки сосуда и изменение скорости кровотока — предрасполагает к венозной тромбоэмболической болезни. Кровотечение — результат нарушения равновесия и последующей антикоагулянтной терапии.
Кровотечение при беременности возникает преимущественно из-за дефекта свертывания или дефицита факторов свертывания (коагулопатия) или уменьшения или функционального дефекта тромбоцитов (тромбоцитопатии). Патология бывает врожденной и приобретенной.
Физиологические изменения свертывающей системы крови при беременности
- Преобладание прогемостатических изменений (укорочение времени свертывания)
- увеличение концентрации фибриногена
- увеличение фактора VIII и других факторов свертывания
- Увеличение концентрации активатора ингибитора плазминогена (сниженная системная фибринолитическая способность)
- Снижение концентрации протеина S
- Увеличение концентрации протеина С
Геморрагические расстройства при беременности
Нарушения свертываемости
Врожденные и наследственные
- Гемофилия А (дефицит фактора VIII)
- Гемофилия В (дефицит фактора IX)
- Гемофилия С (дефицит фактора XI)
- Болезнь Виллебранда
- Редкие дефициты факторов (факторы XIII, X)
Приобретенные
- Диссеминированное внутрисосудистое свертывание крови (ДВС)
- Коагулопатия, связанная с тяжелым сепсисом
- Коагулопатия, связанная с острым промиелоцитарным лейкозом
- Коагулопатия, связанная с массивной кровопотерей
- Коагулопатия, связанная с заболеванием почек и печени
- Приобретенные ингибиторы свертывания — антифосфолипидные синдромы
- Приобретенные ингибиторы свертывания — антитела к фактору VIII
- Тромботическая тромбоцитопеническая пурпура(ТТП)
- Другие тромботические микроангиопатии
Тромбоцитопатии (нарушения тромбоцитов)
Врожденные и наследственные
- Наследственная тромбоцитопения и функциональные дефекты
- Препараты/химические вещества (этанол, тиазиды, эстрогены)
- Изоиммунные (аллоиммунная тромбоцитопения новорожденных)
- Инфильтрация костного мозга (мукополисахаридозы)
- Врожденные инфекции (цитомегаловирус, токсоплазмоз, краснуха)
Приобретенные
- Гестационная тромбоцитопения
- Иммунная тромбоцитопения
- Связанные с гипертензией при беременности
- Лекарственные: гепарин натрия (гепарин), хинин, зидовудин, сульфаниламиды
- Антифосфолипидные синдромы
- Связанные с заражением вируса иммунодефицита человека
- Другие вторичные причины (ДВС, ТТП, гиперспленизм)
Нарушения свертывания крови
Наследственные нарушения свертывания крови встречаются редко, их можно классифицировать следующим образом. Частые (20-100 случаев на 1 млн):
- гемофилия А, сцепленный с Х-хромосомой дефицит или дефект фактора VIII;
- гемофилия В, сцепленный с Х-хромосомой дефицит или дефект фактора IX;
- болезнь Виллебранда (vWD) — аутосомно-доминантное или рецессивное состояние, выражающееся в дефиците или дефекте фактора Виллебранда (vWF).
Редкие (до 1 случая на 1 млн):
- гемофилия С — аутосомно-доминантное или рецессивное заболевание, выражающееся в дефиците фактора XI, часто встречают у немецких евреев ашкенази;
- аутосомно-рецессивное заболевание, проявляющееся дефицитом факторов X, V, VII, II, XIII, комбинированным дефицитом факторов V+VIII, афибриногенемией и дисфибрино-генемией.
При гемофилии А женщины — носительницы заболевания, и у 50% женщин достаточно низкий уровень фактора VIII, требующий заместительной терапии при хирургическом вмешательстве, включая кесарево сечение. Истинная гемофилия А редка (у ребенка женщины-носительницы, у пораженных мужчин или при синдроме Тернера).
Однако самая частая причина дефицита фактора VIII у женщин — болезнь Виллебрандта. Ее легко отличить при иммунологическом выявлении снижения количества антигена vWF и удлинения времени кровотечения (отсутствие vWF в тромбоцитах, прилегающих к поверхности разреза). Недиагностированную болезнь Виллебранда имеют до 20% женщин с меноррагией. Однако во время беременности заболевание компенсируется до нормы или нижней границы нормы, за исключением редкого тяжелого III типа болезни.
Частота редких геморрагических расстройств увеличивается при увеличении частоты близкородственных браков (мусульмане, Индия). Эти заболевания обычно гетерогенны и имеют относительно легкие проявления.
Дефицит фактора XI преобладает у евреев ашкенази, гетерозиготы — 8% больных, заболевание у них протекает в легкой форме. При исследовании коренных иранцев нееврейского происхождения не обнаружено корреляции между клиническими проявлениями кровотечения и умеренным/тяжелым дефицитом (фактор XI <5%) и легким дефицитом (6-30%). В обеих группах отмечены легкий геморрагический диатез, мышечные гематомы и гемартроз — у 25% лиц, кровотечение из полости рта или послеоперационное кровотечение — у 50%. При необходимости кесарева сечения его выполняют под прикрытием концентрата фактора XI или свежезамороженной плазмы.
Дефицит фактора XIII связан со склонностью к тяжелым кровотечениям с поверхности слизистых и скелета (ротовое, носовое кровотечение, гематомы, гемартроз). До 20% женщин репродуктивного возраста переносят внутрибрюшное кровотечение, некоторым требуется гистерэктомия. В целом у 50% женщин — по крайней мере один выкидыш.
У 2/3 пациентов при дефиците фактора X возникают гематомы и гемартроз, у некоторых — кровотечение из ЖКТ.
При беременности более распространены приобретенные коагулопатии, они могут осложнять многие беременности высокого риска, особенно связанные с акушерскими катастрофами, такими как эмболия амниотической жидкостью или преждевременная отслойка плаценты. Диагноз коагулопатии устанавливают по удлинению времени свертывания, тромбоцитопении потребления и увеличенному фибринолизу. Это помогает дифференцировать другие причины тромботической микроангиопатии.
При обследовании пациентки выявляют постоянное просачивание крови из мест внутривенных инъекций и поверхности слизистых (кровотечение из десен, носовое кровотечение).
Основные причины:
- синдром диссеминированного внутри-сосудистого свертывания крови;
- коагулопатия, связанная с тяжелым сепсисом;
- массивная кровопотеря;
- дисфункция или заболевание печени;
- заболевание почек;
- приобретенные ингибиторы свертывания.
Синдром диссеминированного внутрисо-судистого свертывания крови (ДВС) часто встречается в акушерской практике. К его развитию предрасполагают много факторов. Прямая активация факторов свертывания при эмболии амниотической жидкостью и при просачивании тромбопластина в кровоток матери при отслойке плаценты вызывают ДВС-синдром.
Факторы, предрасполагающие к развитию синдрома диссеминированного внутрисосудистого свертывания в акушерской практике
- Сепсис/тяжелая инфекция
- Родовая травма/хирургическое вмешательство
- Акушерская катастрофа (эмболия амниотической жидкостью, отслойка плаценты)
- Токсические/иммунологические реакции (трансфузионные реакции, рекреационные наркотики)
- Массивная кровопотеря с неадекватной заместительной терапией
- Сопутствующие заболевания (сахарный диабет, сердечная недостаточность, заболевание почек/печени, серповидноклеточная болезнь, основное онкологическое заболевание)
Для дифференциальной диагностики некоторых причин тромботической микро-ангиопатии на основе простого обследования свертывающей системы, исследования мазка крови и специфических подтверждающих тестов необходимо пригласить гематолога.
Тромботическая тромбоцитопеническая пурпура (ТТП) — редкое, но потенциально опасное заболевание. Постоянные признаки — тромбоцитопения, микроангиопатическая гемолитическая анемия и ишемические симптомы из-за широкого распространения тромбообразования в терминальных сосудах некоторых органов с неврологическими и почечными проявлениями.
Тромботическуютромбоцитопеническую пурпуру встречают редко (2-10 случаев на 1 млн). До внедрения обменного переливания плазмы смертность достигала 80-90% и еще остается приблизительно на уровне 10-20%. Теперь известно, что ТТП — результат дефицита ADAMTS-13 (дизинтегрин и металлопротеаза с повторами тромбоспондина 13) — плазменной ион-зависимой металлопротеазы, расщепляющей связанные с эндотелием ультрабольшие мультимеры фактора Виллебрандта. Отсутствие расщепления фактора Виллебрандта приводит к персистенции в плазме и эндотелиальных клетках ультрабольших мультимеров, которые вызывают агрегацию тромбоцитов. Таким образом, при ТТЛ ADAMTS-13 отсутствует. Легкий и умеренный дефицит ADAMTS-13 обнаружен при беременности, заболеваниях печени, HELLP-синдроме (гемолиз, повышенные ферменты печени, низкий уровень тромбоцитов), воспалительных состояниях.
Тромбоцитопатии (патология тромбоцитов)
Клинические проявления снижения числа тромбоцитов или их функциональных аномалий:
- спонтанное кровотечение или кровотечение после травмы;
- кровотечение из слизистых;
- петехии или пурпура;
- гемартроз или глубокие гематомы (редко).
Врожденные и наследственные тромбоцитопатии встречают редко, но их необходимо исключать при диагностике.
Врожденная и наследственная патология тромбоцитов
Врожденная
Лекарственные препараты/химические вещества
- Прием матерью этанола, тиазидов, эстрогенов
Изоиммунная
- Аллоиммунная тромбоцитопения новорожденных
Инфильтрация костного мозга
- Врожденный лейкоз, мукополисахаридоз
Инфекции
- Токсоплазмоз, цитомегаловирус, краснуха, вирус простого герпеса, гепатит у матери
Наследственная
Тромбоцитопения:
- с уменьшенным размером тромбоцитов (синдром Вискотта-Олдрича);
- с нормальным размером тромбоцитов [TAR (тромбоцитопения, отсутствие лучевой кости); амегакриоцитоз];
- увеличенным размером тромбоцитов (аномалия Мей-Хегглина)
Тромбоцитопатии
Нарушения:
- адгезии тромбоцитов (синдром Бернарда-Сулье);
- агрегации тромбоцитов (тромбастения Гланцманна)
Аллоиммунная тромбоцитопения новорожденных осложняет 1000-2000 родов, половина случаев возникает у первобеременных. При этом заболевании число тромбоцитов у матери в норме. Распространены геморрагические проявления (петехии, экхимозы), внутричерепные кровоизлияния во внутриутробном периоде — у 10-20% младенцев. В каждом втором наблюдении возникает в результате сенсибилизации и образования аллоантител к человеческому антигену тромбоцитов отца-1а (НРА-1а), так же известному как антиген тромбоцитов 1 (Р1-А1) на тромбоцитах младенца, но отсутствующему у матери. Младенцы рождаются с тяжелой кровоточивостью и тромбоцитопенией (число тромбоцитов <20 у 50% из них). Лечение — инфузия младенцу НРА-1а-отрицательных тромбоцитов или, при их отсутствии, материнского концентрата тромбоцитов. Частота рецидивов высока — до 100% в зависимости от зиготности отца. При последующих беременностях наблюдают такое же или более тяжелое поражение младенцев.
Тромбоцитопения при беременности относительно часта. При ее диагностировании важна ясность в определениях и терминологии.
Тромбоцитопения при беременности
Определение и терминология
- Легкая тромбоцитопения (100-150)
- Умеренная (50-100)
- Тяжелая (<50)
Дифференциальная диагностика
- Усиленное разрушение тромбоцитов — иммунная, патологическая активация тромбоцитов, потребление тромбоцитов
- ■ Сниженная продукция тромбоцитов — лейкоз, апластическая анемия, дефицит фолата
Исследование мазка крови позволит исключить псевдотромбоцитопению в результате потребления, сгустков или агрегации in vitro. Как правило, дифференциальную диагностику проводят со следующими состояниями:
- гестационная тромбоцитопения;
- иммунная тромбоцитопения;
- тромбоцитопения, связанная с гипертензией, индуцированной беременностью.
Причины тромбоцитопении при беременности
- Гестационная тромбоцитопения
- Гипертензия, вызванная беременностью
- HELLP-синдром (гемолиз, повышенные ферменты печени, низкое число тромбоцитов)
- Псевдотромбоцитопения
- ВИЧ-инфекция
- Иммунная тромбоцитопеническая пурпура
- Антифосфолипидные синдромы
- Гиперспленизм
- ДВС-синдром
- Тромботическая тромбоцитопеническая пурпура
- Гемолитико-уремический синдром
- Врожденная тромбоцитопения
- Лекарственная:гепарин натрия (гепарин), хинин, хинидин, зидовудин, сульфаниламиды
При беременности распространена легкая (число тромбоцитов всегда >70, обычно >100) форма гестационной тромбоцитопении — 8% беременностей. Какие-либо клинические проявления или кровотечения отсутствуют, и заболевание обычно обнаруживают случайно при стандартном развернутом анализе крови. Число тромбоцитов возвращается к норме через 2-12 нед после родов. Риск фетальной или неонатальной тромбоцитопении чрезвычайно низкий. Этиология остается неясной, возможно, связана с увеличенным потреблением тромбоцитов.
Иммунная тромбоцитопения, осложняющая 1:1000-1:10000 беременностей, возникает из-за антитромбоцитарных антител — иммуноглобулина G (IgG) и иммунно-опосредованной деструкции тромбоцитов. Однако в связи с различными методами определения антител к тромбоцитам диагноз ставят методом исключения, а именно:
- стойкая тромбоцитопениж 100;
- нормальное или увеличенное число мегакариоцитов при исследовании костного мозга;
- исключение других системных заболеваний или спленомегалии.
И у матери (легкое образование синяков, кровотечение из десен), и у младенца (небольшое кровотечение, связанное с тромбоцитопенией, приблизительно у 10% число тромбоцитов <50) проявления заболевания обычно легкие. Серьезные кровотечения возникают примерно у 3% больных детей, внутричерепное кровотечение встречается менее чем у 1%. Падение уровня тромбоцитов у младенцев наступает через несколько суток после рождения.
Корреляция между тромбоцитопенией матери и плода и исходом неполная. Число тромбоцитов у матери используют в качестве суррогатного маркера. При числе тромбоцитов <80 или их быстром падении показано лечение кортикостероидами. Перед родами для более быстрой реакции используют внутривенное введение иммуноглобулина. Точный механизм действия этих методов лечения неизвестен, но включает в некоторой степени иммуносупрессию и блокаду.
Приблизительно каждый пятый случай тромбоцитопении у матери объясняют гипертензией, вызванной беременностью, — 21%. Заболевание обычно средней тяжести, число тромбоцитов редко <20. Тромбоцитопении сопутствуют микроангиопатическая гемограмма, гемолиз и повышенные ферменты печени, так называемый HELLP-синдром (гемолиз, повышенные ферменты печени, низкие тромбоциты), у 10% беременных. Причина неизвестна, вероятно, это полиэтиологичное заболевание. Лечение консервативное с заместительной терапией препаратами крови и ранним родоразрешением по показаниям.
Источник


