Рентгенологическое исследование при язвенном кровотечении
Рентгенологический метод исследования при заболеваниях желудочно-кишечного тракта имеет большое значение, однако вопрос о возможности и целесообразности применения этого метода исследования при желудочно-кишечных кровотечениях остается еще спорным.
Некоторые авторы (Н. И. Лепорский, М. И. Певзнер, В. Ф. Зеленин, Е. М. Тареев) отрицают возможность и целесообразность рентгенологического исследования при желудочно-кишечных кровотечениях не только на высоте его, но даже в течение ближайших 4 — 6 недель после остановки кровотечения.
Так, Б. С. Розанов, С. С. Юдин высказываются о нецелесообразности рентгенологического исследования больных с желудочно-кишечными кровотечениями на том основании, что в желудке могут быть сгустки крови, которые, выполняя язвенную полость, могут помешать обнаружению источника кровотечения. Кроме того, существует опасность возникновения кровотечения во время рентгенологического исследования больного.
Наиболее частой причиной, вызывающей желудочно-кишечные кровотечения, является язвенная болезнь желудка и двенадцатиперстной кишки (А. Т. Лидский — 87,6%, В. С. Левит — 82,8%, Флейнер — 55,0%, Мойнинген — 25,0%).
Всеми признано, что рентгенологическое наблюдение в динамике при язвенной болезни имеет большое значение.
В последнее время в литературе имеются отдельные сообщения, показывающие, что раннее рентгенологическое исследование при желудочно-кишечных кровотечениях может разрешить некоторые трудные, еще в клинике не решенные, вопросы: 1) установление источника желудочно-кишечного кровотечения; 2) выбор способа лечения больных с желудочно-кишечными кровотечениями, как язвенного, так и не язвенного происхождения (В. Д. Братусь), ибо, например, В. Г. Розанов, А. Д. Очкин, А. Т, Лидский, С. С. Юдин, В. И. Акимов, И. И. Кальченко оперируют кровоточащие язвы, а Р. А. Лурия, Г. И. Лифшиц — лечат их консервативно; Е. Л. Березов, А. Н. Симанович, В. С. Левит, М. Г. Каменчик стоят на промежуточной позиции.
Нужно отметить, что главным фактором, удерживающим хирургов от оперативного вмешательства при желудочно-кишечных кровотечениях, являются трудности в распознавании природы этих кровотечений.
Повторные кровотечения опасны, они приводят к кислородному голоданию мозговых центров и вызывают в них стойкие необратимые изменения (Н. Н. Еланский), наступают также стойкие необратимые изменения в кровотворных (С. С. Юдин), паренхиматозных органах и сосудах (К. М. Быков, А. В. Беличенко).
Расстройство нервной корреляции у больных язвенной болезнью способствует профузным кровотечениям (К. М. Быков, И. Т. Курицин).
Рентгенологическое исследование больных на высоте кровотечения впервые применено в нашей стране Г. А. Густерином по предложению проф. М. Э. Мандельштама, затем П. В. Сосновским, В. В. Мериновым, Гамптоном, Бюккером, Пфейфером и др. Эти авторы исследовали больных с целью определения источника желудочно-кишечного кровотечения.
На протяжении 1948 — 1957 гг. во 2 хирургическую клинику КИУВ поступило на стационарное лечение по поводу желудочно-кишечного кровотечения 320 больных; 214 были подвергнуты рентгенологическому исследованию желудочно-кишечного тракта с целью определения источника кровотечения. Из них — мужчин 178 (67,5%), женщин — 36 (32,5%). Таким образом, мужчины (67,5%) чаще болеют желудочно-кишечными кровотечениями, что согласуется с данными литературы.
По возрастным группам больные распределяются следующим образом:
10 — 19 лет — 19
20 — 29 лет — 30
30 — 39 лет — 60
40 — 49 лет — 77
60 — 69 лет — 4
60 — 69 лет — 24
Наибольшее количество больных с желудочно-кишечными кровотечениями приходится на возраст 30 — 50 лет — 141 больной.
Рентгенологическое исследование больных производилось как на высоте желудочно-кишечного кровотечения, так и в различное время после остановки его. На высоте кровотечения обследовано 12,1 %, в первые 2-5 дней — 17,4%, на 6-10-й день — 18,0%, на 11 — 15-й день — 36 (13,0%), на 16 — 30-й день — 104 (39,5%).
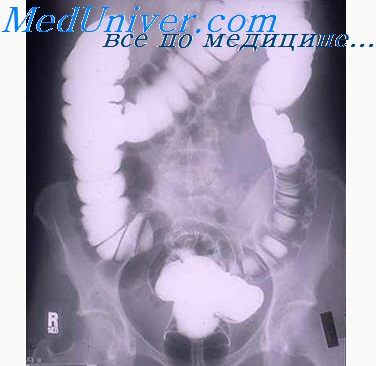
Рентгенологический метод исследования, применяемый нами, состоит в следующем. Рентгенологическое многоосевое исследование производится в вертикальном положении больного, если же его состояние тяжелое, то — в горизонтальном. Исследование начинается с обзорной рентгеноскопии органов грудной и брюшной полостей. Затем детально исследуются пищевод, желудок, двенадцатиперстная кишка, тонкий и толстый кишечник. Для получения рельефа слизистой оболочки желудка первые порции бариевой взвеси равномерно распределяются щадящей пальпацией при поворотах больного. Для изучения контуров желудка и его моторно-эвакуаторной функции производится полутугое выполнение желудка с введением 100,0 — 150,0 бариевой взвеси. При исследовании двенадцатиперстной кишки и кишечника применяется осторожная и щадящая пальпация.
Необходимо обращать внимание как на морфологические, так и на функциональные изменения пищевода, желудка, двенадцатиперстной кишки, тонкого и толстого кишечника, а также на соседние органы (печень, желчный пузырь).
При помощи выше приведенной методики почти всегда рентгенологически удавалось определить те или иные изменения, которые протоколировались обзорными и прицельными рентгенограммами.
При рентгенологическом исследовании желудочно-кишечного тракта у 86,0% были обнаружены патологические процессы, обусловливавшие желудочно-кишечное кровотечение (табл. 1).

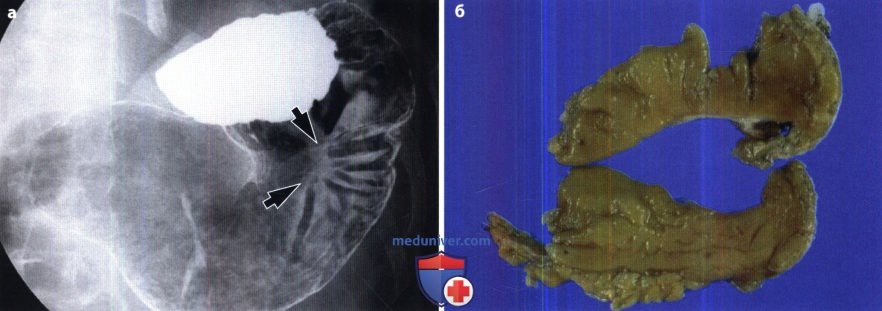
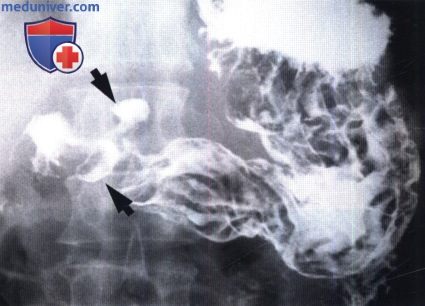
Наиболее частыми анатомо-рентгенологическими симптомами при язвенной болезни желудка, осложненной кровотечением, явились: ниша (51,8%), конвергенция складок слизистой оболочки желудка (41,7%), функциональными — изменение рельефа слизистой оболочки желудка (71,8%), повышение тонуса и перистальтики желудка (33,3′,о~), спазм привратника (40,0%), спастическое состояние толстого кишечника (44,4%).
Наиболее частыми анатомо-рентгенологическими симптомами при язвенной болезни двенадцатиперстной кишки, осложненной кровотечением, явились: рубцовая деформация луковицы двенадцатиперстной кишки (70,0%), ниша (50,4%), воспалительный вал (34,0%); функциональными — изменение рельефа слизистой оболочки желудка (49,5%), повышение тонуса и перистальтики данного органа (55,0%), дискинезия тонкого (31,4%) и спастическое состояние толстого кишечника (40,5%).
Выводы
Рентгенологический метод исследования с применением контрастного вещества у больных с желудочно-кишечными кровотечениями позволяет установить в 86,0% патологические процессы, вызывающие желудочно-кишечные кровотечения. Среди различных причин, вызывающих желудочно-кишечные кровотечения, язвенная болезнь желудка и двенадцатиперстной кишки, по частоте, занимает первое место (85,0%).
Отсутствие осложнений после рентгенологического исследования желудочно-кишечного тракта как на высоте, так и в первые 2 — 4 недели после желудочно-кишечного кровотечения, при наличии положительной реакции Грегерсена позволяет считать допустимым и целесообразным контрастное рентгенологическое исследование желудочно-кишечного тракта в ранние сроки у больных с симптомами желудочно-кишечного кровотечения.
В. Ю. Жабенко (Кафедра рентгенологии КИУВ)
Источник
Острое кровотечение из пищевода, желудка и кишечника. Рентгенография при желудочно-кишечном кровотечении
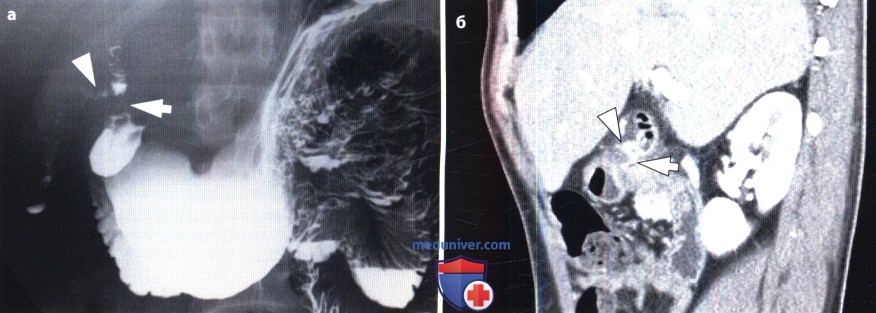
Острое кровотечение из пищевода, желудка и кишечника является опасным осложнением некоторых заболеваний этих органов (язва, опухоль, варикозное расширение вен, синдром Маллори—Вейсса, дивертикулы и др.). Обнаружение источника кровотечения нередко сопряжено с большими трудностями, особенно если оно не возникло на фоне уже известного хронического страдания, а является первым симптомом заболевания. В подобных случаях прибегают к экстренному рентгенологическому исследованию, которое обычно начинают с обзорной рентгеноскопии органов грудной полости.
Это позволяет исключить наличие в легких патологических процессов, могущих симулировать желудочно-кишечное кровотечение. Затем исследуют брюшную полость с помощью водорастворимого контраста (гастрографин, урографин, гипак и др.) или обычной жидкой, мелкодисперсной водной взвеси сульфата бария, приготовленной с помощью электросмесителя. Взвесь бария обладает большей разрешающей способностью. Водорастворимые контрастные вещества применяют главным образом в тех случаях, когда наряду с кровотечением нельзя исключить прободение полого органа.
Для изучения рельефа слизистой оболочки желудка и двенадцатиперстной кишки больного поворачивают на правый бок, затем на спину и на живот. О необходимости дополнительного приема контрастного вещества судят в процессе самого исследования.
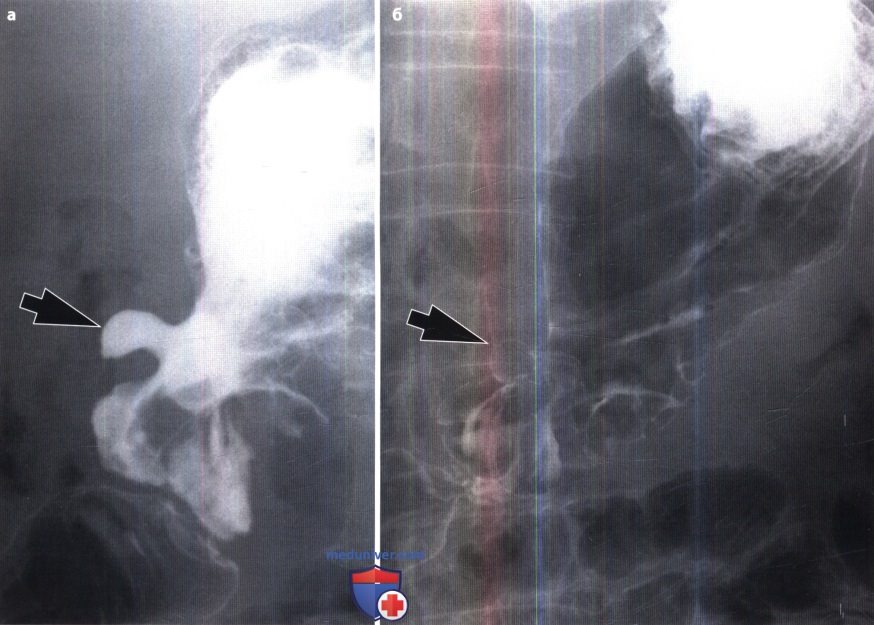
Наиболее частым источником желудочного кровотечения является язва, расположенная по малой кривизне тела желудка. Оптимальной проекцией для изучения этой зоны является положение больного на спине с поворотом на правый бок (левое косое положение).
С целью диагностики патологии антрального отдела желудка и луковицы двенадцатиперстной кишки необходимо осуществлять исследование в условиях двойного контрастирования. Это достигается поворотом больного из положения на спине на левый бок. Если газ в желудке отсутствует или содержится в количестве, недостаточном для двойного контрастирования, следует предложить больному сделать несколько форсированных глотков бариевой взвеси. Как правило, этот прием позволяет заметно увеличить количество газа в желудке. Тугое заполнение выходного отдела желудка и луковицы двенадцатиперстной кишки лучше всего достигается в положении больного па животе с поворотом на правый бок.
Рентгеноскопию больного с желудочно-кишечным кровотечением необходимо сочетать с серийной прицельной и обзорной рентгенографией пищевода, желудка и кишечника в наиболее оптимальных проекциях. При этом следует полностью исключить форсированную компрессию и лишь при крайней необходимости прибегать к поверхностной пальпации.
— Также рекомендуем «Рентгенография повреждений полых органов живота. Свободный газ в брюшной полости»
Оглавление темы «Повреждения и ранения органов брюшной полости»:
1. Острое кровотечение из пищевода, желудка и кишечника. Рентгенография при желудочно-кишечном кровотечении
2. Рентгенография повреждений полых органов живота. Свободный газ в брюшной полости
3. Нечеткость контуров органов брюшной полости. Закрытые травмы живота
4. Повреждения печени на рентгенограммах. Разрывы желчного пузыря
5. Повреждения селезенки на рентгенограммах. Повреждение (разрыв) желудка
6. Повреждения кишечника на рентгенограммах. Интрамуральная гематома кишечника
7. Повреждение толстой кишки. Повреждение поджелудочной железы, почек
8. Повреждение мочеточников. Ранения живота
9. Показания и техника вульнеографии. Значение вульнеографии
10. Осложнения ранений живота. Абсцессы брюшной полости
Источник
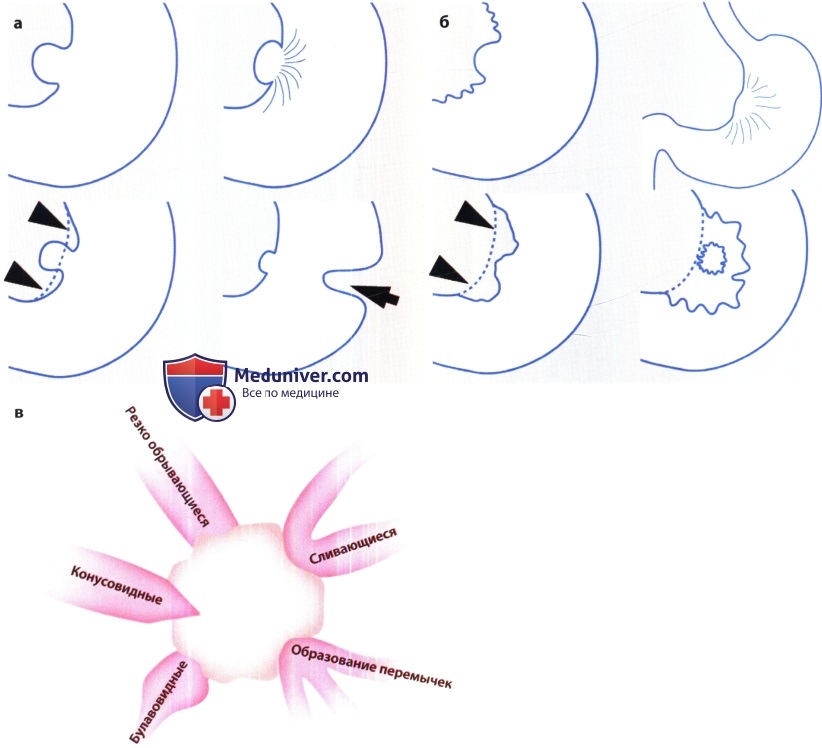
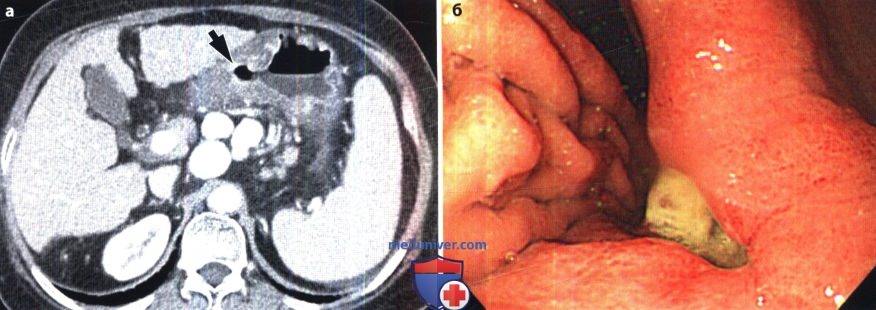
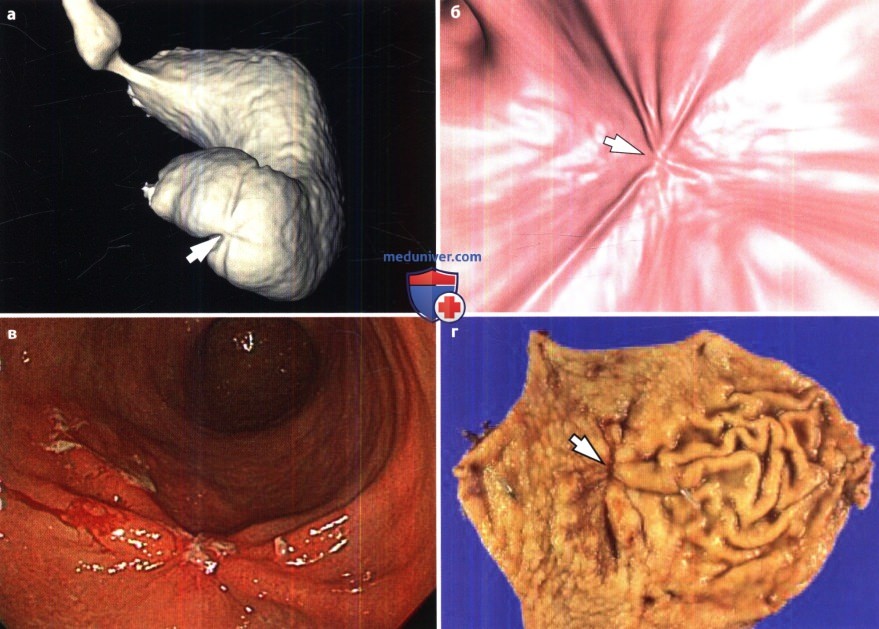
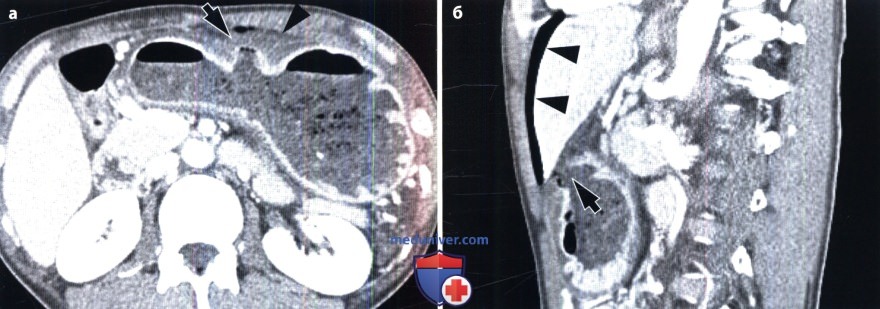
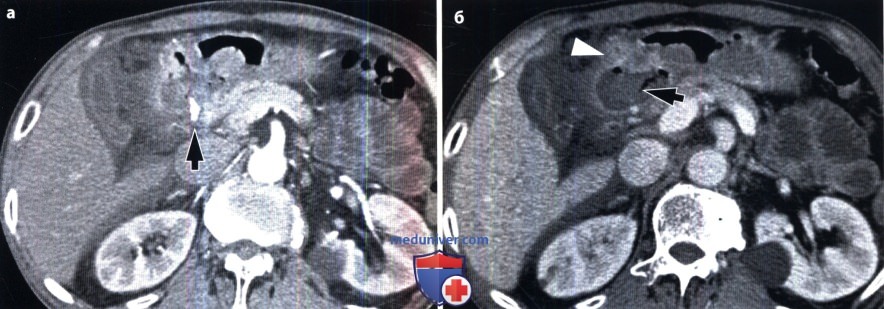
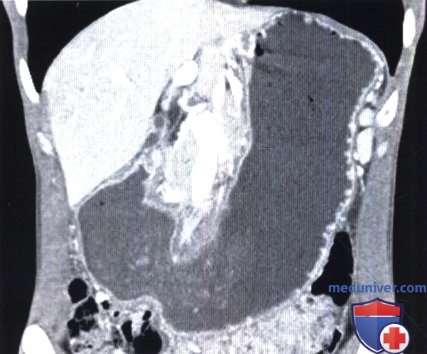
Рентгенограмма, КТ при язве желудка и двенадцатиперстной кишки
Основной этиологический фактор возникновения как язвы желудка, так и язвы двенадцатиперстной кишки (ДНК) — Н.pylori. По данным различных исследований, частота встречаемости гастритов, ассоциированных с Н. pylori, составляет 60-80% случаев у пациентов с язвой желудка и 95-100% у пациентов с язвой ДНК (Levine, 2008а). К другим возможным причинам относят применение НПВС и глюкокортикоидов, табакокурение, употребление алкоголя и кофе, стресс, дуоденогастральный рефлюкс желчи, замедленное опорожнение желудка. Синдром Золлингера-Эллисона также служит одной из причин возникновения язвы желудка. Выделяют несколько характерных признаков язвы желудка, выявляемых при рентгенографии с контрастированием (Levine, 2008а): — круглое или овальное скопление бария по малой кривизне или на задней стенке антрального отдела или тела желудка, которое на снимках в боковой проекции может выступать за пределы контура прилежащей стенки желудка; — желудочные поля, измененные и расширенные в области язвы из-за отека и воспаления прилежащей слизистой оболочки; — ровные симметричные радиальные складки, сходящиеся к границам язвенного кратера вследствие ретракции стенки желудка, прилежащей к язве; — тонкая, едва различимая рентгенопрозрачная линия (линия Хемптона), отражающая сокращение слизистой оболочки, окружающей устье язвенного кратера, которая отделяет барий в язвенном кратере от бария в просвете желудка; — широкая рентгенопрозрачная полоса (воротник язвы), отражающая более выраженные отечные изменения слизистой оболочки вокруг язвы; — язвенный вал, отражающий значительный отек и воспаление слизистой оболочки, окружающей язву, который выглядит в виде двухдолевого гемисферического образования с ровными контурами, выступающего в просвет с двух сторон от язвы. Иногда из-за связанной с язвой ретракции противоположной стенки появляется вырезка большой кривизны. Линейный кратер может отражать язву желудка в стадии заживления. Несмотря на то что в прошлом все язвы большой кривизны относили к злокачественным, в дистальной части большой кривизны могут развиваться доброкачественные язвы при приеме НПВС (Levine, 2008а). Любые язвы проксимального отдела большой кривизны необходимо считать злокачественными до тех пор, пока не будет доказана их доброкачественная природа. По сравнению с язвами малой кривизны язвы большой кривизны имеют тенденцию к внутрипросветной локализации. Это связано с утолщением и неровностью складок, возникающих из-за выраженного отека и воспаления, а также с циркулярным мышечным спазмом и/или ретракцией прилежащей стенки желудка (Levine, 2008а). Множественные язвы, вероятно, вызваны приемом аспирина или других НПВС. Крупные язвы чаще локализуются в проксимальных отделах желудка (Levine, 2008а). При гигантских язвах (более 3 см) высок риск осложнений, таких как кровотечение или перфорация (Levine, 2008а). Наиболее важно провести дифференциальную диагностику между изъязвленным раком желудка и доброкачественной язвой. При рентгенографии с использованием бария могут быть четко выявлены признаки злокачественности, например неравномерный масс-эффект, бугристость, ригидность, деструкция слизистой оболочки, булавовидные, сливающиеся или обрывающиеся радиальные складки. Злокачественные язвы в боковых проекциях не выступают за пределы стенки желудка (Levine, 2008а). Иногда рентгенологические проявления при изъязвленных подслизистых опухолях, например при гастроинтестинальной стромальной опухоли, напоминают таковые при доброкачественных язвах (Levine, 2008а). При выявлении множественных язв необходимо заподозрить синдром Золлингера-Эллисона, цитомегаловирусную инфекцию, прием едких веществ, лимфому и другие гранулематозные заболевания (болезнь Крона, туберкулез, саркоидоз, сифилис). В последнее время широкое распространение получил метод МСКТ, позволяющий получать мультипланарное изображение высокого разрешения, а также осуществлять ВГ для детальной оценки строения желудка (Chen et al., 2009). При КТ язву желудка визуализируют в виде неинтрамурального фокального утолщения стенки с гиперемией слизистой оболочки и центральным дефектом (Urban and Fishman, 2000). Однако фокальное гиперденсивное утолщение слизистой оболочки до толщины 1 см и более позволяет предположить наличие злокачественного процесса (Insko et al., 2003). ВГ — новая неинвазивная техника, позволяющая получить высококачественное трехмерное изображение даже небольших изменений слизистой оболочки желудка. Для проведения ВГ необходимо выполнить МСКТ с использованием воздуха в качестве перорального контраста (Chen et al., 2009). Информативность ВГ и эндоскопии в дифференциальной диагностике злокачественных и доброкачественных язв желудка приблизительно одинакова (Chen et al., 2009). Однако при ВГ невозможно визуализировать цвета, что затрудняет выявление плоских поражений или небольших изменений основания язвы. Кроме того, при ВГ невозможно избежать радиационного облучения и выполнить биопсию для гистологической верификации диагноза. Для оценки осложнения язвы — пенетрации — МСКТ служит наиболее информативным и специфичным методом (Horton и Fishman, 2003; Urban и Fishman, 2000). К основным осложнениям язвы желудка относят желудочно-кишечные кровотечения, обструкцию и перфорацию. В случае активного кровотечения при КТ может быть выявлено проникновение внутривенного контрастного вещества через место кровотечения (Urban и Fishman, 2000). Отек, спазм, рубцевание или фиброз, возникающие при язвах дистальной части антрального отдела, пилорического канала или ДПК, могут приводить к обструкции. У пациентов с выраженной обструкцией выходного отверстия желудка при КТ можно выявить расширенный желудок, содержащий пищу. Также КТ информативна в распознавании субклинической перфорации, хотя выявление конкретного места перфорации часто вызывает затруднения (Horton и Fishman, 2003; Urban и Fishman, 2000). Перфорация проявляется нарушением целостности гиперденсивной стенки желудка, а также воспалительными изменениями и появлением пузырьков воздуха вне просвета желудка в непосредственной близости от места перфорации (Horton и Fishman, 2003; Urban и Fishman, 2000). Перфорации пенетрирующихязв передней стенки желудка или ДПК могут происходить непосредственно в брюшинную полость, вызывая острый перитонит со свободным выходом желудочного или дуоденального содержимого. При КТ с использованием водорастворимого перорального контрастного вещества можно выявить проникновение контраста из желудка или ДПК в подпеченочное пространство или в другую область брюшной полости. Реже пенетрирующие язвы задней стенки желудка или ДПК приводят к развитию «отгороженной» (прикрытой), перфорации, возникающей вследствие воспалительной реакции и фиброзной адгезии. У большинства пациентов с прикрытой перфорацией в процесс вовлечена поджелудочная железа. К другим, реже вовлекаемым в патологический процесс образованиям, относят малый сальник, брыжейку поперечной ободочной кишки, печень, селезенку, желчные пути и ободочную кишку. При возникновении свища, ведущего в ободочную кишку или желчные пути, свищевой ход может быть визуализирован при рентгеноконтрастном исследовании (Levine, 2008a). — Также рекомендуем «Рентгенограмма, КТ при туберкулезе желудка и двенадцатиперстной кишки» Редактор: Искандер Милевски. Дата публикации: 19.5.2019 |
Источник