Протокол при послеродовом кровотечении
Пошаговая терапия послеродового кровотечения (при кровотечении без признаков геморрагического шока)
Шаг 1
1. Мобилизация свободного персонала (не оставляя пациентку одну, позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиолога-реаниматолога, лаборанта).
2. Оценка объема кровопотери.
3. Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
4. Выделить сотрудника для постоянного ведения карты интенсивной терапии.
5. Катетеризация мочевого пузыря — мочевой пузырь должен быть пустым.
6. Катетеризация 2-х периферических вен (№№ 14-16G) для начала инфузии кристаллоидов в отношении 3:1 к объему кровопотери и утеротоников.
7. Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие).
8. Обеспечить подачу увлажненного кислорода.
9. Общий анализ крови.
10. Коагулограмма или время свертывания крови.
11. Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость.
12. Установить причину:
— исследовать матку (тонус, ткань);
— осмотр родовых путей (травма).
Шаг 2
Этиотропная терапия
«Тонус» | «Ткань» | «Травма» | «Тромбин» |
Массаж матки Утеротоники Бимануальная компрессия матки | Ручное обследование полости матки (кюретаж в исключительных случаях) | Ушивание разрывов мягких тканей родовых путей | Переливание факторов свертывания (СЗП, криопреципитата тромбоцитарной массы) |
Атония матки является наиболее частой причиной ПРК.
Для лечения атонии могут быть использованы следующие группы лекарств — утеротоников:
Параметры | Утеротонические препараты | |||
Окситоцин | Эргометрин Метилэргометрин | Простагландин F2a (энзапрост) | Мизопростол | |
Начальная доза и способ введения | 10 ЕД в/м или 5 ЕД в/в (струйно) | 0,2 мг в/м или в/в (медленно) | 2,5 мг в/м в мышцу матки | 800-1000 мг ректально или 600-800 мг перорально/сублингвально (редко) |
Повторные дозы | 20 ЕД в/в капельно в 1 л раствора со скоростью 60 капель в мин. | 0,2 мг в/м каждые 15 мин. (при необходимости -0,2 мг в/м или в/в (медленно)) каждые 4 часа | 2,5 мг каждые 15 мин. | |
Максимальная доза | Не более 3 л жидкости, содержащей 60 ЕД окситоцина | 5 доз (1,0 мг) | 8 доз (20 мг) | |
Опасные побочные эффекты | Расслабление мышечной стенки сосудов, снижение ОПСС | Периферическая вазоконстрикция (гипертензия, инсульт, бронхоспазм), тонические сокращения матки | Гипотония, тахикардия, увеличение частоты дыхания, тошнота, рвота, головная боль, парадоксальная реакция в виде гипертонического криза | Озноб |
Противопоказания, предупреждения | — | Преэклампсия, гипертензия, болезни сердца | Нельзя вводить внутривенно. Астма | |
Бимануальная компрессия матки может проводиться одновременно с введением утеротоников.

Техника
1. Надев стерильные перчатки, войдите рукой во влагалище и сожмите руку в кулак.
2. Расположите кулак в переднем своде и надавите им на переднюю стенку матки.
3. Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище.
4. Продолжайте сдавливание, пока кровотечение не остановится и матка не начнет сокращаться.
При продолжающемся кровотечении
Одновременно:
1. Мобилизация всего свободного персонала (позвать на помощь дополнительно: заведующего отделением; анестезиолога-реаниматолога (если не был вызван ранее); лаборанта; специалиста, ответственного в стационаре за переливание крови).
2. Опустить головной конец кровати.
3. Продолжить подачу увлажненного кислорода 10-15 л/мин.
4. Оценка объема кровопотери. При кровопотере 1500 мл и более — желательна катетеризация центральной вены (предпочтительно яремной вены).
5. Оценить состояние женщины и проводить контроль жизненно важных функций организма (постоянный мониторинг — АД, ЧСС, ЭКГ, пульсоксиметрии, температуры, частоты дыхания, диуреза) с ведением карты интенсивного наблюдения.
6. Продолжить введение кристаллоидов быстро, в соотношении 3:1 к объему кровопотери. Скорость инфузии — 1,0 л за 15 минут. В дальнейшем программа инфузионной терапии составляется совместно с анестезиологом-реаниматологом.
7. Развернуть операционную.
Объем инфузионной терапии при ПРК*
Все растворы перед инфузией должны быть согреты.
До 1000 мл без признаков шока | >1000 мл или признаки шока | >2000 мл |
Кристаллоиды до 2000 мл | Кристаллоиды 2000 мл | Кристаллоиды 3000 мл и более |
— | Коллоиды** до 1000-1500 мл | Коллоиды** до 1000-2000 мл |
— | СЗП 1000 мл (при явлениях коагулопатии) | СЗП 1000 мл и более |
— | Эритроцитарная масса (под контролем гемоглобина) 500-1000 мл Гемоглобин ниже 70 г/л Гематокрит ниже 22. Тромбоцитарная масса при уровне тромбоцитов менее 50×109. Криоприцепитат при снижении фибриногена менее 1 г/л | Эритроцитарная масса (под контролем гемоглобина) 1000 мл и более |
* Объем инфузионной терапии корригировать в зависимости от состояния женщины (признаки шока, нарушение свертываемости крови и др.) совместно с анестезиологом-реаниматологом.
**Коллоиды: ГЭКи и сукцинилированный желатин/модифицированный жидкий желатин (согласно инструкции).
Критерии инфузионно-трансфузионной терапии:
— гемоглобин не менее 80 г/л;
— тромбоциты > 75×109;
— протромбиновый индекс < 1.5;
— АЧТВ<1.5;
— фибриноген > 1,0 г/л.
При акушерских кровотечениях одной из основных причин неблагоприятных исходов является слишком позднее проведение хирургического гемостаза.
8. Провести лабораторные тесты:
— клинический анализ крови (гемоглобин, гематокрит, тромбоциты, время свертывания);
— коагулограмма;
— прикроватный тест на свертываемость.
9. Повернуть пациентку на бок и согреть (но не перегревать!) — поменять влажные простыни на сухие, дать дополнительное одеяло.
10. Обеспечить подачу кислорода через маску со скоростью 8 л в мин.
11. Обеспечить наличие препаратов крови: СЗП, эритромассы в необходимом количестве.
Шаг 3
Методы временной остановки кровотечения.
Сдавление брюшной аорты.
| — примените нисходящее давление сложенным кулаком брюшной аорты прямо через брюшную стенку; — точка надавливания находится прямо над пупком и немного левее; — в раннем послеродовом периоде пульсация аорты может быть легко определена через переднюю брюшную стенку; — другой рукой пальпируйте пульс на бедренной артерии для оценки полноты сдавления; — если пульс прощупывается, то давление, оказываемое кулаком, недостаточно и наоборот. |
Шаг 4
Лапаротомия (поэтапный хирургический гемостаз).
Лапаротомия не всегда должна сопровождаться гистерэктомией.
1. Повторить инъекцию 1 дозы (5 мг) простагландинов в матку.
2. Произвести последовательную перевязку восходящих ветвей маточных артерий и артерий собственных связок яичников при:
— атоническом кровотечении без признаков ДВС-синдрома;
— отсутствии травм шейки матки;
— отсутствии эффекта от ведения простогландинов.
Шаг 5
Хирургический гемостаз при акушерском кровотечении.
Лапаротомия, повторить инъекцию 1 дозы (0,25 мг) простагландинов в матку. Дробно 4 инъекции в области маточных углов и тела матки. Перевязка маточных артерий по О’Лири (см. приложение). | При атоническом кровотечении без признаков ДВС-синдрома, отсутствии признаков матки Кювелера, отсутствии травм шейки матки. | |
Наложение хирургических компрессионных швов по методике Б-Линча (В-Lynch). | При атоническом кровотечении без признаков ДВС-синдрома, отсутствии признаков матки Кювелера, отсутствии травм шейки матки, отсутствии эффекта от введения простагландинов. | |
Ампутация матки без придатков при кровопотере не более 1000,0 мл | При кровотечении без признаков ДВС-синдрома, отсутствии эффекта от наложения компрессионных швов, отсутствии травм родовых путей. При некоррегируемом вывороте матки. Истинном приращении плаценты. | |
Экстирпация матки | При кровотечении и/или наличии матки Кювелера, и/или наличии травм шейки матки. Истинном приращении, шеечном прикреплении плаценты. | |
Экстирпация матки с перевязкой внутренних подвздошных артерий | При атоническом кровотечении и признаках ДВС-синдрома. При коагулопатическом кровотечении. | |
3. Наложить хирургические компрессионные швы: возможно по методике Б-Линча (B-Lynch).
4. Перевязка внутренних подвздошных артерий (при наличии специалиста).

5. Произвести тотальную или субтотальную гистерэктомию.

Источник
МКБ – 10: О72.1 Другие
кровотечения в раннем послеродовом
периоде
Определение
Послеродовое
кровотечение – клинически значимая
кровопотеря, составляющая более 500 мл
при родах через естественные родовые
пути и более 1000 мл при операции кесарева
сечения.
Распространенность
ПРК около 5% всех родов. Несмотря на
усовершенствование методов лечения,
послеродовые кровотечения остаются
ведущим фактором материнской смертности
(15-25%) и тяжелой заболеваемости.
Классификация:
ранее послеродовое
кровотечение – в первые 24 часа после
родовпозднее послеродовое
кровотечение – по истечении 24 часов
послеродового периода.
Факторы риска:
экстренное кесарево
сечениеплановое кесарево
сечениезадержка плаценты
и её частей в полости маткимедиолатеральная
эпизиотомияоперативные
вагинальные родызатянувшиеся роды
(более 12 часов)крупный ребёнок
(более 4 кг)гипертермия в
родах.
Необходимо |
Проблемы и ошибки
при лечении послеродового кровотечения.
занижение
кровопотери из-за смешивания крови с
околоплодными водами и мочой, впитывание
в простыни и полотенца, недоучета крови,
вылившейся в лотки и на пол;недооценка
исходного уровня гемоглобина (женщины
с выраженной анемией менее устойчивы
к кровопотере);медленно и длительно
продолжающееся кровотечение может
остаться незамеченным, пока женщина
внезапно не окажется в состоянии шока;недооценка риска
послеродового кровотечения (хотя оценка
риска в антенатальном периоде не всегда
эффективно выявляет женщин, у которых
может развиться ПРК);недостаточное
и/или несвоевременное (позднее)
привлечение помощников из числа опытных
сотрудников, заведующих отделениями,
главных специалистов управления
здравоохранения;недостаточное
количество препаратов крови;отказ или задержка
трансфузии препаратов крови (часто при
недооценке кровопотери);слишком позднее
начало хирургического гемостаза;несвоевременное
заполнение и некачественное ведение
медицинской документации.
Способы определения
объема кровопотери:
визуальный метод
(ошибка 30%);гравиметрический
метод – взвешивание операционного
материала (ошибка 15%);измерение мерной
емкостью (кружка, лоток с нанесенной
градуировкой);снижение уровня
гематокрита менее 10% от исходного;по шоковому индексу
Альговера (отношение ЧСС к систолическому
АД) (неинформативен при гипертензии).
Шоковый индекс | Объем кровопотери |
0,8 и менее | 10 |
0,9 – 1,2 | 20 |
1,3 – 1,4 | 30 |
1,5 и более | 40 и более |
Этиология.
Причинами
послеродового кровотечения могут быть
расстройства одного из 4 базовых
этиологических процессов, обозначенных
как «4Т»
Этиологические
факторы риска ПРК
«Т» | Этиологический | Клинические |
Нарушение | перерастяжение |
|
«истощение» |
| |
инфекционный |
| |
функциональные/анатомические |
| |
Задержка тканей | Задержка частей |
|
задержка сгустков |
| |
Травмы родовых | разрывы шейки |
|
травматический |
| |
разрыв матки |
| |
выворот матки |
| |
Нарушение | врожденные |
|
приобретенные идиопатическая тромбоцитопения |
| |
лечение | не образуется |
В каждом стационаре
необходимо разработать схему привлечения
дополнительного персонала в случае
возникновения тяжелого кровотечения.
Пошаговая терапия
ПРК (при кровотечении без признаков
геморрагического шока).
Шаг 1. Начальная
оценка
Одновременно:
Мобилизация
свободного персонала (позвать на помощь:
опытного акушера-гинеколога, владеющего
оперативной техникой в полном объеме,
анестезиолога-реаниматолога, лаборанта).Оценка объема
кровопотери.Оценка состояния
и контроль жизненно важных функций
организма (АД, пульс, температура,
частота дыхания).Катетеризация
мочевого пузыря – мочевой пузырь должен
быть пустым.Катетеризация 1
или 2-х периферических вен для начала
инфузии кристаллоидов в отношении 3:1
к объему кровопотери.Согревание женщины
(накрыть одеялом, поменять влажные
простыни на сухие).Определение группы
крови, резус-фактора, взятие крови для
анализа на совместимость.Установить причину
исследовать матку
(тонус, ткань);осмотр родовых
путей (травма).
Шаг 2. Этиотропная
терапия
«Тонус» | «Ткань» | «Травма» | «Тромбин» |
Массаж матки Утеротоники Бимануальная | Ручное обследование | Осмотр в зеркалах Ушивание разрывов Лапаротомия при Коррекция выворота | Переливание Антифибринолитики |
Атония матки |
Для лечения атонии
могут быть использованы следующие
группы лекарств – утеротоников:
Параметры | Очередность | ||
1-я очередь Окситоцин | 2-я очередь Эргометрин Метилэргометрин | 3-я очередь Простагландин | |
Начальная доза | 10 ЕД в/м или 5 ЕД | 0,2 мг в/м или в/в | 0,25 мг в/м возможно Это может быть |
Повторные дозы | 20 ЕД в/в капельно | 0,2 мг в/м каждые | 0,25 мг каждые 15 |
Максимальная доза | Не более 3 л окситоцин | 5 доз (1,0 мг) | 8 доз (2 мг) |
Опасные побочные | Расслабление | Периферическая | Гипотония, |
Противопоказания, | — | Преэклампсия, | Нельзя вводить Астма |
Бимануальная
компрессия матки
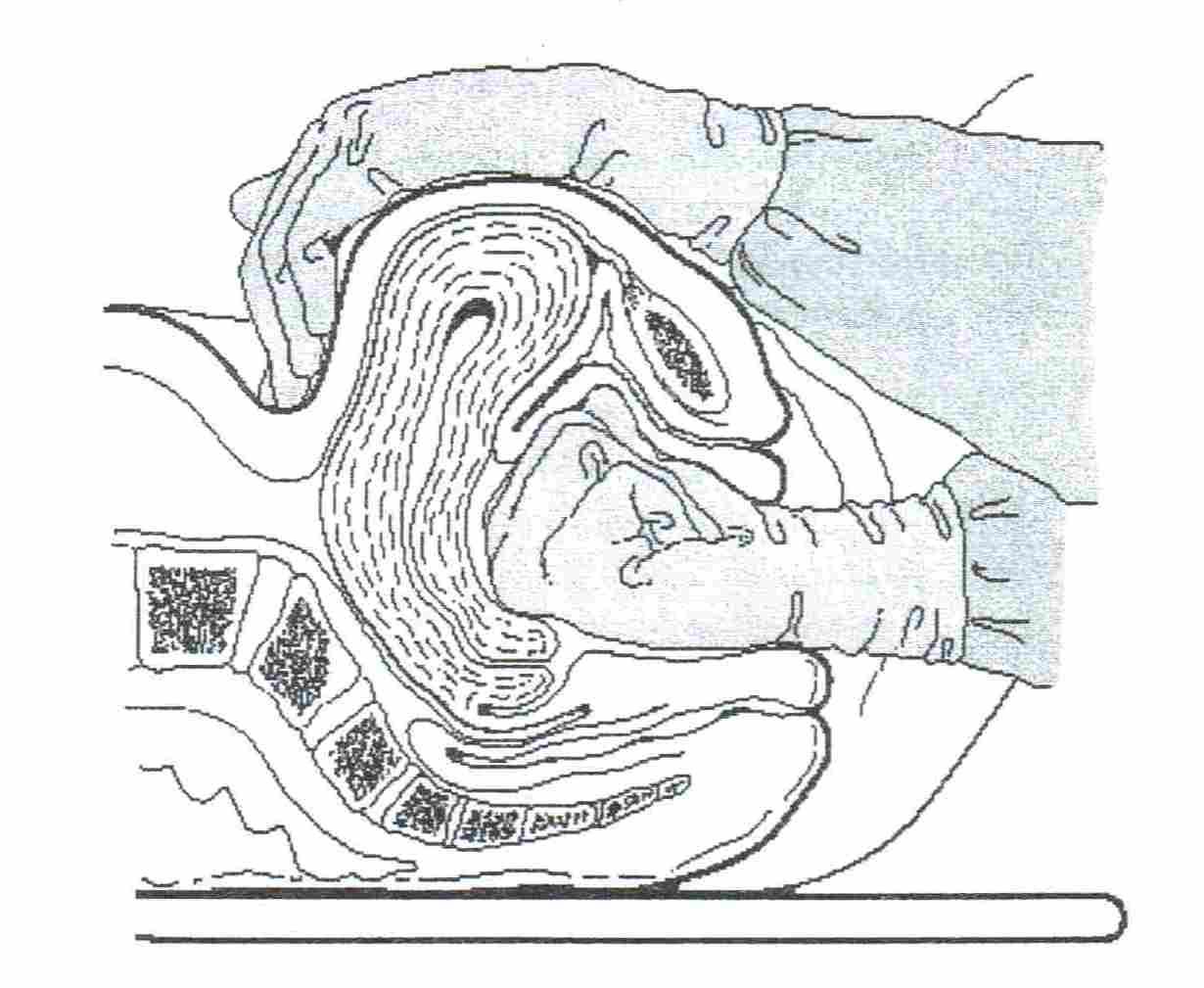
Техника
Надев стерильные
перчатки, войдите рукой во влагалище
и сожмите руку в кулак.Расположите кулак
в переднем своде и надавите им на
переднюю стенку матки.Другой рукой через
переднюю брюшную стенку надавите на
заднюю стенку матки по направлению к
руке, введенной во влагалище.Продолжайте
сдавление, пока кровотечение не
остановится и матка не начнет сокращаться.
При продолжающемся
кровотечении
Одновременно:
Мобилизация всего
свободного персонала (позвать на помощь
дополнительно: заведующего отделением;
анестезиолога-реаниматолога (если не
вызван ранее); лаборанта – повторно;
специалиста, ответственного в стационаре
за переливание крови).Оценка объема
кровопотери.Оценить состояние
женщины и проводить контроль жизненно
важных функций организма (постоянный
мониторинг АД, пульса, температуры,
частоты дыхания) с ведением карты
интенсивного наблюдения.продолжить введение
кристаллоидов так быстро, как возможно,
в отношении 3:1 к объему кровопотери. В
дальнейшем программа инфузионной
терапии составляется совместно с
анестезиологом-реаниматологом.Развернуть
операционную (лучше раньше, чем
позже).
При акушерских |
Провести лабораторные
тесты:клинический
анализ крови (гемоглобин, гематокрит,
тромбоциты, время свртывания);коагулограмма;
прикроватный
тест на свертываемость.
Повернуть пациентку
на бок и согреть (но не перегревать!)
— поменять влажные простыни на сухие,
дать дополнительное одеяло.Обеспечить подачу
кислорода через маску со скоростью 8
л/минуту.Обеспечить наличие
препаратов крови: СЗП, эритромассы в
необходимом количестве.
Шаг 3. Методы
временной остановки кровотечения.
Внутриматочная
тампонада.
Возможный способ
– введение в полость матки баллонного
катетера, который заполняется 180-360 мл
физиологического раствора. Если процедура
оказалась эффективной и кровотечение
остановилось, катетер может быть оставлен
в полости матки на 12-24 часа.
Сдавление брюшной
аорты.
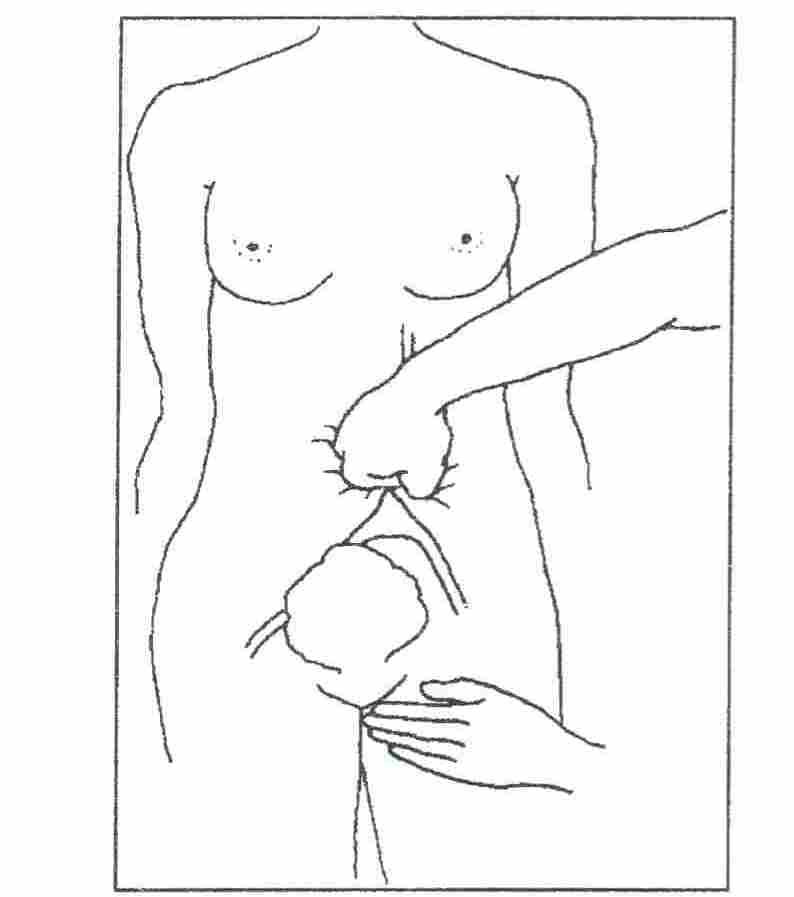 примените
примените
нисходящее давление сложенным кулаком
брюшной аорты прямо через брюшную
стенку;точка надавливания
находится прямо над пупком и немного
левее;в раннем послеродовом
периоде пульсация аорты может быть
легко определена через переднюю брюшную
стенку;другой рукой
пальпируйте пульс на бедренной артерии
для оценки полноты сдавления;если пульс
прощупывается, то давление, оказываемое
кулаком, недостаточно и наоборот.
Шаг 4. Лапаротомия
(поэтапный хирургический гемостаз)
Повторить инъекцию
1 дозы (0,25 мг) простагландинов в матку.
Наложить
хирургические компрессионные швы:
возможно по методике Б-Линча (B-Lynch).
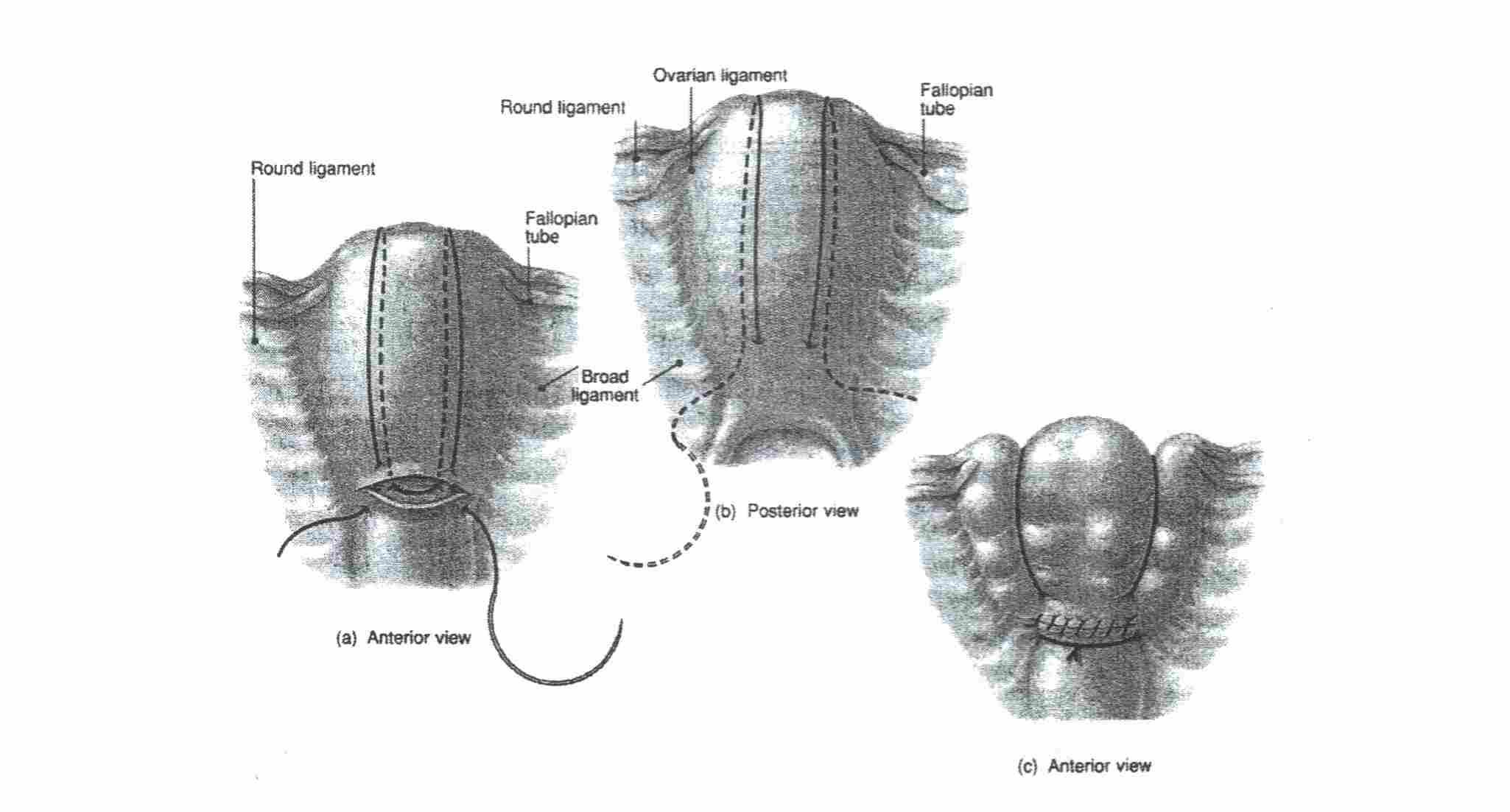
Произвести
последовательную перевязку сосудов.
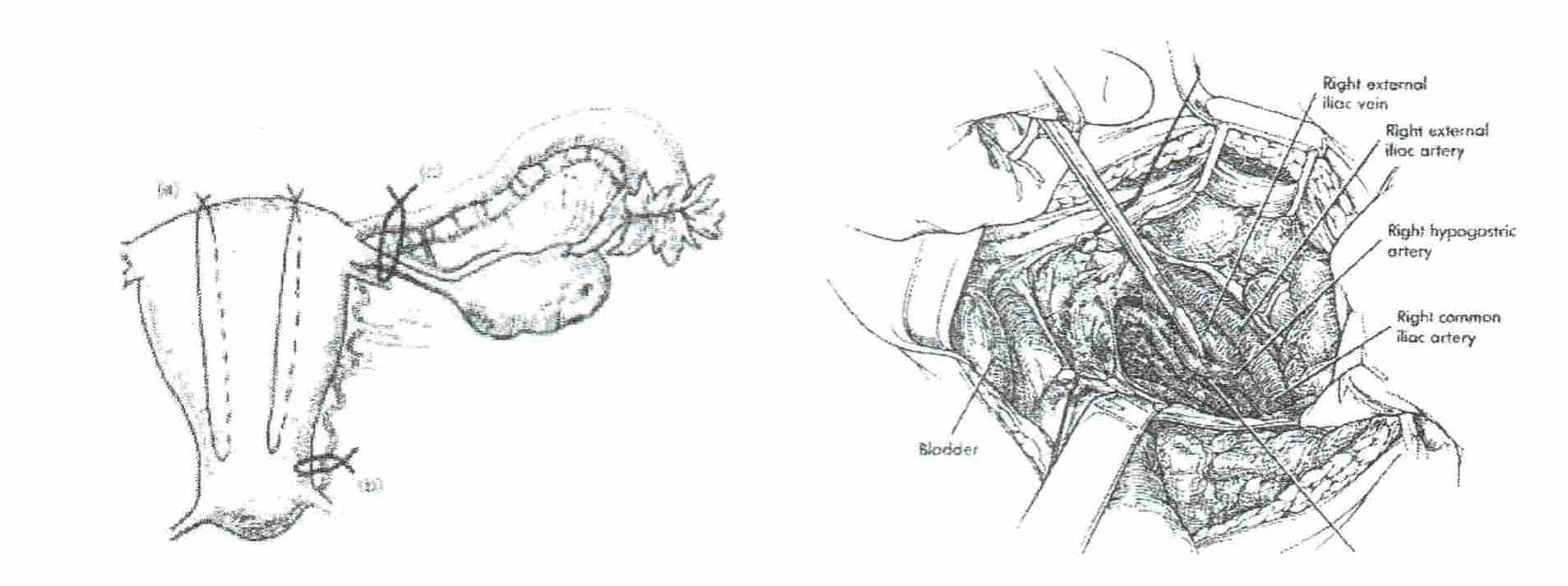
Маточных
и яичниковых артерий Внутренних
подвздошных артерий
(с одной или двух
сторон)
Произвести
тотальную или субтотальную гистерэтомию.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник