Профилактика кровотечений в родах протокол
Пошаговая терапия послеродового кровотечения (при кровотечении без признаков геморрагического шока)
Шаг 1
1. Мобилизация свободного персонала (не оставляя пациентку одну, позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиолога-реаниматолога, лаборанта).
2. Оценка объема кровопотери.
3. Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
4. Выделить сотрудника для постоянного ведения карты интенсивной терапии.
5. Катетеризация мочевого пузыря — мочевой пузырь должен быть пустым.
6. Катетеризация 2-х периферических вен (№№ 14-16G) для начала инфузии кристаллоидов в отношении 3:1 к объему кровопотери и утеротоников.
7. Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие).
8. Обеспечить подачу увлажненного кислорода.
9. Общий анализ крови.
10. Коагулограмма или время свертывания крови.
11. Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость.
12. Установить причину:
— исследовать матку (тонус, ткань);
— осмотр родовых путей (травма).
Шаг 2
Этиотропная терапия
«Тонус» | «Ткань» | «Травма» | «Тромбин» |
Массаж матки Утеротоники Бимануальная компрессия матки | Ручное обследование полости матки (кюретаж в исключительных случаях) | Ушивание разрывов мягких тканей родовых путей | Переливание факторов свертывания (СЗП, криопреципитата тромбоцитарной массы) |
Атония матки является наиболее частой причиной ПРК.
Для лечения атонии могут быть использованы следующие группы лекарств — утеротоников:
Параметры | Утеротонические препараты | |||
Окситоцин | Эргометрин Метилэргометрин | Простагландин F2a (энзапрост) | Мизопростол | |
Начальная доза и способ введения | 10 ЕД в/м или 5 ЕД в/в (струйно) | 0,2 мг в/м или в/в (медленно) | 2,5 мг в/м в мышцу матки | 800-1000 мг ректально или 600-800 мг перорально/сублингвально (редко) |
Повторные дозы | 20 ЕД в/в капельно в 1 л раствора со скоростью 60 капель в мин. | 0,2 мг в/м каждые 15 мин. (при необходимости -0,2 мг в/м или в/в (медленно)) каждые 4 часа | 2,5 мг каждые 15 мин. | |
Максимальная доза | Не более 3 л жидкости, содержащей 60 ЕД окситоцина | 5 доз (1,0 мг) | 8 доз (20 мг) | |
Опасные побочные эффекты | Расслабление мышечной стенки сосудов, снижение ОПСС | Периферическая вазоконстрикция (гипертензия, инсульт, бронхоспазм), тонические сокращения матки | Гипотония, тахикардия, увеличение частоты дыхания, тошнота, рвота, головная боль, парадоксальная реакция в виде гипертонического криза | Озноб |
Противопоказания, предупреждения | — | Преэклампсия, гипертензия, болезни сердца | Нельзя вводить внутривенно. Астма | |
Бимануальная компрессия матки может проводиться одновременно с введением утеротоников.

Техника
1. Надев стерильные перчатки, войдите рукой во влагалище и сожмите руку в кулак.
2. Расположите кулак в переднем своде и надавите им на переднюю стенку матки.
3. Другой рукой через переднюю брюшную стенку надавите на заднюю стенку матки по направлению к руке, введенной во влагалище.
4. Продолжайте сдавливание, пока кровотечение не остановится и матка не начнет сокращаться.
При продолжающемся кровотечении
Одновременно:
1. Мобилизация всего свободного персонала (позвать на помощь дополнительно: заведующего отделением; анестезиолога-реаниматолога (если не был вызван ранее); лаборанта; специалиста, ответственного в стационаре за переливание крови).
2. Опустить головной конец кровати.
3. Продолжить подачу увлажненного кислорода 10-15 л/мин.
4. Оценка объема кровопотери. При кровопотере 1500 мл и более — желательна катетеризация центральной вены (предпочтительно яремной вены).
5. Оценить состояние женщины и проводить контроль жизненно важных функций организма (постоянный мониторинг — АД, ЧСС, ЭКГ, пульсоксиметрии, температуры, частоты дыхания, диуреза) с ведением карты интенсивного наблюдения.
6. Продолжить введение кристаллоидов быстро, в соотношении 3:1 к объему кровопотери. Скорость инфузии — 1,0 л за 15 минут. В дальнейшем программа инфузионной терапии составляется совместно с анестезиологом-реаниматологом.
7. Развернуть операционную.
Объем инфузионной терапии при ПРК*
Все растворы перед инфузией должны быть согреты.
До 1000 мл без признаков шока | >1000 мл или признаки шока | >2000 мл |
Кристаллоиды до 2000 мл | Кристаллоиды 2000 мл | Кристаллоиды 3000 мл и более |
— | Коллоиды** до 1000-1500 мл | Коллоиды** до 1000-2000 мл |
— | СЗП 1000 мл (при явлениях коагулопатии) | СЗП 1000 мл и более |
— | Эритроцитарная масса (под контролем гемоглобина) 500-1000 мл Гемоглобин ниже 70 г/л Гематокрит ниже 22. Тромбоцитарная масса при уровне тромбоцитов менее 50×109. Криоприцепитат при снижении фибриногена менее 1 г/л | Эритроцитарная масса (под контролем гемоглобина) 1000 мл и более |
* Объем инфузионной терапии корригировать в зависимости от состояния женщины (признаки шока, нарушение свертываемости крови и др.) совместно с анестезиологом-реаниматологом.
**Коллоиды: ГЭКи и сукцинилированный желатин/модифицированный жидкий желатин (согласно инструкции).
Критерии инфузионно-трансфузионной терапии:
— гемоглобин не менее 80 г/л;
— тромбоциты > 75×109;
— протромбиновый индекс < 1.5;
— АЧТВ<1.5;
— фибриноген > 1,0 г/л.
При акушерских кровотечениях одной из основных причин неблагоприятных исходов является слишком позднее проведение хирургического гемостаза.
8. Провести лабораторные тесты:
— клинический анализ крови (гемоглобин, гематокрит, тромбоциты, время свертывания);
— коагулограмма;
— прикроватный тест на свертываемость.
9. Повернуть пациентку на бок и согреть (но не перегревать!) — поменять влажные простыни на сухие, дать дополнительное одеяло.
10. Обеспечить подачу кислорода через маску со скоростью 8 л в мин.
11. Обеспечить наличие препаратов крови: СЗП, эритромассы в необходимом количестве.
Шаг 3
Методы временной остановки кровотечения.
Сдавление брюшной аорты.
| — примените нисходящее давление сложенным кулаком брюшной аорты прямо через брюшную стенку; — точка надавливания находится прямо над пупком и немного левее; — в раннем послеродовом периоде пульсация аорты может быть легко определена через переднюю брюшную стенку; — другой рукой пальпируйте пульс на бедренной артерии для оценки полноты сдавления; — если пульс прощупывается, то давление, оказываемое кулаком, недостаточно и наоборот. |
Шаг 4
Лапаротомия (поэтапный хирургический гемостаз).
Лапаротомия не всегда должна сопровождаться гистерэктомией.
1. Повторить инъекцию 1 дозы (5 мг) простагландинов в матку.
2. Произвести последовательную перевязку восходящих ветвей маточных артерий и артерий собственных связок яичников при:
— атоническом кровотечении без признаков ДВС-синдрома;
— отсутствии травм шейки матки;
— отсутствии эффекта от ведения простогландинов.
Шаг 5
Хирургический гемостаз при акушерском кровотечении.
Лапаротомия, повторить инъекцию 1 дозы (0,25 мг) простагландинов в матку. Дробно 4 инъекции в области маточных углов и тела матки. Перевязка маточных артерий по О’Лири (см. приложение). | При атоническом кровотечении без признаков ДВС-синдрома, отсутствии признаков матки Кювелера, отсутствии травм шейки матки. | |
Наложение хирургических компрессионных швов по методике Б-Линча (В-Lynch). | При атоническом кровотечении без признаков ДВС-синдрома, отсутствии признаков матки Кювелера, отсутствии травм шейки матки, отсутствии эффекта от введения простагландинов. | |
Ампутация матки без придатков при кровопотере не более 1000,0 мл | При кровотечении без признаков ДВС-синдрома, отсутствии эффекта от наложения компрессионных швов, отсутствии травм родовых путей. При некоррегируемом вывороте матки. Истинном приращении плаценты. | |
Экстирпация матки | При кровотечении и/или наличии матки Кювелера, и/или наличии травм шейки матки. Истинном приращении, шеечном прикреплении плаценты. | |
Экстирпация матки с перевязкой внутренних подвздошных артерий | При атоническом кровотечении и признаках ДВС-синдрома. При коагулопатическом кровотечении. | |
3. Наложить хирургические компрессионные швы: возможно по методике Б-Линча (B-Lynch).
4. Перевязка внутренних подвздошных артерий (при наличии специалиста).

5. Произвести тотальную или субтотальную гистерэктомию.

Источник
2. Кровотечения в послеродовом периоде
2.1. Гипо-атония матки.
2.2. Задержка в полости матки части последа.
2.3. Разрывы мягких тканей родовых путей.
2.4. Врожденные и приобретенные нарушения системы гемостаза.
Классификация акушерских кровотечений по МКБ Х:
О 44 — Предлежание плаценты:
О 44.0 — предлежание плаценты, уточненное без кровотечения;
О 4.1 — предлежание плаценты с кровотечением.
О 45 — Преждевременная отслойка плаценты
О 45.8 — другая преждевременная отслойка плаценты;
О 45.9 — преждевременная отслойка плаценты неуточненная.
О 46 — Дородовое кровотечение, не классифицированное в других рубриках
О 46.0 — дородовое кровотечение с нарушением свертываемости крови;
О 46.8 — другое дородовое кровотечение;
О 46.9 — дородовое кровотечение неуточненное.
О67 — Роды и родоразрешение, осложнившиеся кровотечением во время родов, не классифицированные в других рубриках
О 67.0 — кровотечение во время родов с нарушением свертываемости крови;
О 67.8 — другие кровотечения во время родов;
О 67.9 — кровотечение во время родов неуточненное.
О 72 — Послеродовое кровотечение
О 72.0 — кровотечение в третьем периоде родов;
О 72.1 — другие кровотечения в раннем послеродовом периоде;
О 72.2 — позднее или вторичное послеродовое кровотечение.
Кровотечение при предлежании плаценты
Клинические признаки предлежания плаценты:
Возможны эпизоды кровотечений без болевого синдрома и повышенного тонуса матки;
Наружное кровотечение алой кровью, визуальный объем кровопотери соответствует состоянию больной;
Высокое расположение предлежащей части плода или неправильное его положение;
Развитие признаков страдания плода, степень дистресса плода соответствует объему наружной кровопотери.
Кровотечение при преждевременной отслойке нормально расположенной плаценты (ПОНРП)
Клинические признаки ПОНРП:
Абдоминальный болевой синдром (от нерезко выраженных болей в животе до резких, сочетающихся с гипертонусом матки);
Гипертонус матки вне и во время схватки, болезненность матки при пальпации (локальная или тотальная); при выраженной отслойке плаценты, локализованной по передней стенке матки, характерно локальное выпячивание, асимметрия матки;
Кровотечение возникает чаще в третьем триместре беременности, в первом или во втором периоде родов; кровотечение чаще внутреннее, реже наружное или смешанное (объем наружной кровопотери не соответствует тяжести состояния пациентки);
Признаки страдания плода:
При выраженной отслойке клинические проявления сочетанного шока.
Послеродовое кровотечение
Классификация:
По времени возникновения:
— раннее послеродовое кровотечение — кровотечение, возникшее в течение 2 часов после родов;
— позднее послеродовое кровотечение — кровотечение, возникшее позже 2 часов после родов.
По объема кровопотери:
— физиологическая кровопотеря — до 10% ОЦК или до 500 мл во время родов и до 1000 мл во время кесарева сечения;
— патологическая кровопотеря — от 10 до 30% ОЦК более 500 мл во время родов и более 1000 мл во время кесарева сечения;
— массивная кровопотеря — превышающая 30% ОЦК.
По степени тяжести кровопотери:
Компенсированная | Легкая | Умеренная | Тяжелая | |
Степень тяжести | I | II | III | IV |
Кровопотеря | 500-1000 ml (10-15%) | 1000-1500 ml (15-25%) | 1500-2000 ml (25-35%) | 2000-3000 ml (35-45%) |
Изменение АД (сист) | нет | умеренное снижение (80-100 мм.рт.ст) | значимое снижение (70-80 мм.рт.ст ) | выраженное снижение (50-70 мм.рт.ст) |
Симптомы | Учащенное сердцебиение, головокружение, тахикардия | Слабость, тахикардия, потоотделение | Беспокойство, спутанность, бледность, олигурия | Коллапс, анурия, сонливость, нарушение дыхания |
Метод измерения кровопотери:
визуально определенная кровопотеря +30% и гравиметрический.
Факторы риска:
— отягощенный геморрагический анамнез;
— антенатальное или послеродовое кровотечение;
— исходные нарушения в системе гемостаза (болезнь Виллебранда, тромбоцитопения, тромбоцитопатии, хронический ДВС-синдром, лейкозы и т.д.);
— предлежание плаценты, вращение плаценты;
— длительные роды (особенно с родовозбуждением);
— миома матки или миомэктомия во время кесарева сечения; — многоплодная беременность;
— крупный плод или многоводие;
— повторнородящая (высокий паритет — более 3-х родов); — ожирение (2-3 степени);
— возраст матери старше 40 лет.
Этиология:
Раннее послеродовое кровотечение:
T(tone) — нарушение сокращения матки — гипо- или атония; T(tissue) — задержка частей плаценты или сгустков крови в полости матки; Т (trauma) — травма родовых путей, разрыв матки; Т (trombin) — нарушения свертывающей системы крови.
Позднее послеродовое кровотечение:
— остатки плацентарной ткани; — субинволюция матки;
— послеродовая инфекция; — наследственные дефекты гемостаза.
Диагностика:
— пальпация матки;
— осмотр последа и оболочек;
— осмотр шейки матки, родовых путей и наружных половых органов; — показатели гемостазиограммы (прикроватный тест, тромбоэластограмма (ТЭГ), количество тромбоцитов, фибриноген, протромбиновый индекс (ПТИ), активированное частичное тромбопластиновое время (АЧТВ), продукты деградации фибирна/фибриногена (ПДФ/Ф), D-димер);
— УЗИ.
Профилактика послеродового кровотечения:
— активное ведение III периода родов;
— рутинное введения окситоцина (в первую минуту после рождения плода — 10 ЕД в/м или в/в медленно), у женщин с высоким риском гипотонического кровотечения предпочтительно однократное использование карбетоцина 100 мкг (1 мл) в/м или в/в: во время операции кесарево сечение сразу после извлечения ребенка, желательно до отделения плаценты, при родоразрешении через естественные родовые — сразу же после выделения последа;
— установка в/в капельной системы и в/в катетера большого диаметра (18G) в конце 1 периода родов у женщин из группы высокого риска по развитию кровотечения;
— введение транексамовой кислоты 15 мг/кг у женщин с исходными нарушениями гемостаза;
— аутоплазмотрансфузия является эффективным методом профилактики и лечения акушерских кровотечений, особенно у беременных из группы риска по кровотечению, у которых планируется абдоминальное родоразрешение;
— интраоперационная реинфузия аутоэритроцитов является эффективным способом восстановления глобулярного объема при операции кесарева сечения.
Источник
«СОГЛАСОВАНО» «УТВЕРЖДАЮ»
Главный акушер-гинеколог Директор департамента здравоохранения
департамента здравоохранения и и фармации Ярославской области
фармации Ярославской области
____________________________ _________________________________
Гурьев С. Л.
Клинический протокол
«Кровотечения в последовом и раннем послеродовом периоде»
Профилактика послеродового кровотечения
1. Активное ведение III периода родов.
2. Постановка периферического венозного катетера большого диаметра (G18) в родах у пациенток с высоким риском развития кровотечения (анамнез последового/послеродового кровотечения, крупный плод, многоводие, многоплодие, третьи и последующие роды, возраст старше 40 лет, исходные нарушения в системе гемостаза).
3. Прикладывание новорожденного к груди в родильном зале.
4. Окситоцин 10 ЕД в III периоде родов (в/в медленно – в течение не менее 1 минуты или в/м) или в мышцу матки после извлечения новорожденного при кесаревом сечении.
5. При проведении операции ручного отделения плаценты и выделения последа без кровотечения – 5ЕД окситоцина на физиологическом растворе внутривенно в течение 30-40 минут через инфузомат.
6. Уровень артериального давления и пульса измеряется в начале раннего послеродового периода, через 1 час и через 2 часа после родов (при переводе родильницы в послеродовое отделение). Состояние матки в раннем послеродовом периоде контролируется каждые 30 минут. Данные вносятся в историю родов.
Профилактика гипотонического кровотечения у пациенток высокого риска его развития
Карбетоцин 1 мл в/в в течение 1 минуты при кесаревом сечении после рождения/извлечения последа
При влагалищных родах после рождения последа 1 мл в/в 1 мл в/м в верхнюю часть бедра или
Не применять повторно!
При кесаревом сечении окситоцин в матку не вводится!
Показания для профилактики гипотонического кровотечения карбетоцином
1. Многоплодная беременность
2. Предлежание плаценты
3. Преждевременная отслойка плаценты
4. Преэклапсия/эклампсия
5. Пятая и более беременность
6. Анамнез гипотонического кровотечения в предыдущих родах, абортах
Этапы оказания помощи больным с послеродовым кровотечением
Мероприятия, выполняемые при развитии кровотечения в последовом и раннем послеродовом периоде в первые 30 минут
1. Определить источник кровотечения (признаки отделения плаценты, состояние матки, разрывы мягких тканей родовых путей) и объем кровопотери.
2. Измерить АД и ЧСС, ЧДД и сатурацию кислорода
Критерии артериальной гипотонии – систолическое АД менее 90 м Hg или на 40 мм Hg ниже рабочего у пациенток с артериальной гипотонией. Критическая гипотония – систолическое АД меньше 70 мм Hg (нарушается кровоснабжение во всех органах).
3. Организовать согревание пациентки.
4. Обеспечить венозный доступ (периферическая и/или центральная вена).
5. Определить (подтвердить) группу крови и резус фактор.
6. Обеспечить оценку лабораторных параметров.
7. Обеспечить почасовую оценку темпов диуреза.
Действия при послеродовом гипотоническом кровотечении
(Проведены стандартные профилактические мероприятия – введены утеротоники, выполнен наружный массаж матки)
1 этап
Кровотечение, превышающее предельно допустимую кровопотерю (0,5% от веса тела или более 500 мл) (геморрагический шок 1 ст) Пульс до 100 в минуту, систолическое АД – норма, ЧДД 20 в минуту.
1. Пригласить анестезиологическую бригаду.
2. Выполнить ручное обследование полости, при котором внимательно оценивается целостность всех стенок матки и наружно-внутренний массаж матки через передний влагалищный свод (Приложение 1)
Необходимо помнить, что ручное обследование полости матки выполняется однократно и от его качественного проведения зависит дальнейшая тактика ведения родильницы.
3. Одновременно начать введение утеротоников
А) Окситоцин 5 ЕД в/в медленно на 10 мл 5% глюкозы, далее окситоцин 20 ЕД на 50 мл 5% глюкозы со скоростью 25 мл/час (42 мЕД/мин)
4. При продолжающемся кровотечении после введения первой дозы окситоцина ввести Мизопростол 600 мкг per os или сублингвально (в случае если ранее был применен Карбетоцин, простагландины применять с осторожностью, под постоянным наблюдением медицинского персонала).
5. Транексамовая кислота (транексам): 10-15 мг/кг однократно (при наличии факторов риска послеродового кровотечения).
6. Провести лабораторные исследования: эритроциты, гемоглобин, гематокрит, тромбоциты, время свертывания.
7. Инфузионная терапия кристаллоидами в объеме в 3 раза превышающем объем кровопотери.
Родильница находится в родовом зале в течение часа после окончания инфузии окситоцина.
Для дальнейшего наблюдения родильница переводится в послеродовое отделение с обязательным осмотром акушера-гинеколога через 2 часа и далее в течение первых суток не менее 2-х раз.
При несоответствии объема диагностированной кровопотери и степени снижения гемодинамических (пульс, артериальное давление) и гематологических (эритроциты, гемоглобин, гематокрит) показателей показано проведение ультразвукового исследования брюшной полости на предмет выявления свободной крови или гематом.
2 этап
Кровопотеря превышает допустимую более чем в 2 раза, но менее чем в 3 раза (максимально от 1000 до 1500 мл) (геморрагический шок 2 ст.) Пульс больше 100 в минуту, систолическое АД – 80-100 мм Hg, ЧДД до 30 в минуту.
Несмотря на проводимые на 1 этапе мероприятия нет адекватного сокращения матки и кровотечение продолжается
При родах в стационаре 1 группы, а также родах в ГУЗ ЯО «Ростовская ЦРБ», ГУЗ ЯО «Переславская ЦРБ», ГУЗ ЯО «Тутаевская ЦРБ» и ГУЗ ЯО «Угличская ЦРБ» на данном этапе немедленно вызывается на себя акушерско-анестезиологическая бригада Территориального центра медицины катастроф.
1. Продолжить введение утеротоников:
А) Карбетоцин 1,0 в/в (если не вводился ранее)
В случае отсутствия эффекта от карбетоцина или при невозможности его применения утеротоники вводятся по следующей схеме:
Б) к вводимым со скоростью 25 мл/час 20 ЕД окситоцина добавляется 1 мл мелилэргобревина (при отсутствии противопоказаний). Данная комбинация разводится до 50 мл 5% глюкозой и вводится со скоростью 25 мл/час (42 мЕД/мин).
При наличии противопоказаний к метилэргобревину: продолжается введение поддерживающей дозы окситоцина 20 ЕД на 50 мл 5% глюкозы, но скорость увеличивается до 38 мл/час (63 мЕД/мин). Длительность введения утеротоников с указанной скоростью производится до достижения эффекта. В последующем скорость введения снижается в 2 раза. Суточная доза окситоцина составляет до 50-60 ЕД.
2. Параллельно начать введение гемостатических препаратов: транексамовая кислота (транексам): 10-15 мг/кг каждые 8 часов или инфузия 1-5 мг/кг в час до остановки кровотечения.
3. Параллельно произвести трансфузию свежезамороженной плазмы 15-30 мг/кг (в дозе не менее 800-1000 мл). Свежезамороженная плазма вводится только при неостановленном кровотечении.
4. Провести оценку лабораторных показателей: эритроциты, гемоглобин, гематокрит, тромбоциты, фибриноген, АЧТВ, агрегационной способности тромбоцитов.
5. Инфузионная терапия синтетическими коллоидами. Качество и объем инфузионной терапии определяется совместно с анестезиологом-реаниматологом (приложение 2).
При продолжающемся кровотечении, не превышающем объем 3-х предельно допустимых кровопотерь, неэффективности предыдущих мероприятий, параллельно с развертыванием операционной, использовать внутриматочный гемостатический баллон. На этапе разворачивания операционной возможно применение мануальной компрессии матки через передний влагалищный свод и компрессию брюшной аорты (приложение 3)
При остановленном кровотечении пациентка наблюдается в течение 2-часов акушером-гинекологом в родильном зале или развернутой операционной и в последующем переводится под наблюдение в палату (отделение) интенсивной терапии.
При несоответствии объема диагностированной кровопотери степени снижения гемодинамических (пульс, артериальное давление) и гематологических (эритроциты, гемоглобин, гематокрит) показателей показано проведение ультразвукового исследования брюшной полости на предмет выявления свободной крови или гематом.
В случае вызова акушерско-анестезиологической бригады ей решается вопрос о транспортировке родильницы в ГБУЗ ЯО «Областной перинатальный центр».
3 этап
При послеродовом гипотоническом кровотечении и объеме кровопотери более чем в 3 раза выше допустимой или более 1500 мл, кровотечение продолжается (геморрагический шок 3 и 4 степени) Пульс более 120 в минуту, систолическое АД ниже 80 мм Hg, ЧДД 30-40 в минут)
При родах в стационарах 2 группы немедленно вызывается на себя акушерско-анестезиологическая бригада Территориального центра медицины катастроф.
1. Лапаротомия;
2. Лигирование сосудистых пучков маточной артерии с 2-х сторон (техника наложения приведена в приложении 4);
3. Наложение компрессионных швов на матку (приложение 4);
4. Компрессия брюшной аорты (при отсутствии возможности выполнить деваскуляризацию, гистерэктомию и продолжающемся кровотечении);
5. Гистерэктомия (надвлагалищная ампутация или экстирпация матки)
6. Перевязка внутренней подвздошной артерии (при наличии возможности)
7. При продолжающемся кровотечении вводится рекомбинантный активированный фактор VII (решение о необходимости введения и времени введения принимается совместно с анестезиологом-реаниматологом).
Решение об объеме и кратности оценки лабораторных показателей принимается совместно с анестезиологом-реаниматологом.
Решение о проведении мероприятий, указанных в п.2 и п.3 принимается операционной бригадой в зависимости от степени тяжести кровопотери и выраженности гиповолемического шока, а также в зависимости от возраста и паритета родильницы.
Выполнение лапаротомии производится при кровопотере, превышающей допустимую в 3 раза до прибытия акушерско-анестезиологической бригады Территориального центра медицины катастроф, осуществляются п. п.1-4
Решение об объеме гистерэктомии принимается операционной бригадой в зависимости от тяжести состояния пациентки и необходимости скорейшего завершения операции.
Ранний послеродовый период
Кровотечение в последовом периоде
1) Определить признаки отделения плаценты (Шредера, Кюстнера-Чукалова, Альфельда)
2) При положительных признаках отделения плаценты выделить послед наружными приемами (Креде-Лазаревича, Абуладзе, Гентера).
3) При отсутствии эффекта от наружных методов выделения последа выполнить операцию ручного отделения плаценты и выделения последа и наружно-внутренний массаж матки.
4) В послеоперационном периоде необходимо повторно ввести утеротонические препараты и производить наружный массаж матки
5) При неэффективности попыток ручного отделения плаценты (подозрение на истинное вращение плаценты) перейти к хирургическому этапу: надвлагалищной ампутации или экстирпации матки без придатков.
Кровотечение вследствие разрывов мягких тканей родовых путей
1) Наложение швов на раны в области клитора сразу после рождения ребенка
2) Наложение швов на раны шейки, влагалища и промежности после выделения последа
3) Для временной остановки кровотечения из разрывов промежности применить наложение зажимов. Восстановление целостности промежности после выделения последа.
Последовый период
Приложение 1. Наружно-внутренний массаж матки через передний влагалищный свод


Приложение 2. Инфузионно-трансфузионная терапия при акушерском кровотечении
Кровопотеря (мл) | До 1000 | 1000-1500 | 1500-2100 | 2100 и более |
Кровопотеря % ОЦК | До 15 | 15-25 | 25-35 | 35 и более |
Кровопотеря % от массы тела | До 1,5 | 1,5-2,5 | 2,5-3,5 | 3,5 и более |
Кристаллоиды (мл) | 200% объема кровопотери | 2000 | 2000 | 2000 |
Коллоиды (мл) | 500-1000 | 1000-1500 | 1500 мл за 24 часа | |
Свежезамороженная плазма (мл/кг) | 15 | 20-30 | 20-30 | |
АЧТВ и МНО увеличены в 1,5 раза и более, фибриноген менее 1 г/л, продолжающееся кровотечение | ||||
Эритроциты (мл) | При HB<70 г/л, при кровопотере 100% ОЦК в течение 24 часов, или 50% ОЦК в течение 3 часов, или 25% ОЦК одномоментно | |||
Тромбоциты | При уровне тромбоцитов менее 50×109 в л и клинических признаках кровотечения 1 доза на 10 кг массы тела или 1-2 дозы тромбоконцентрата | |||
Криопреципитат | При снижении фибриногена ниже 1 г/л 1 доза на 10 кг массы тела | |||
Транексамовая кислота | 10-15 мг/кг каждые 8 часов или инфузия 1-5 мг/кг в час до остановки кровотечения | |||
Активированный VII фактор свертывания | 90 мг/кг Условия эффективности: тромбоциты более 50×109 в л; фибриноген более 0,5 г/л; рН более 7,2 | |||
Протромплекс 600 (Протромбиновый комплекс (ПТК)) | При остром кровотечении 50 МЕ/кг Только при дефиците факторов ПТК |
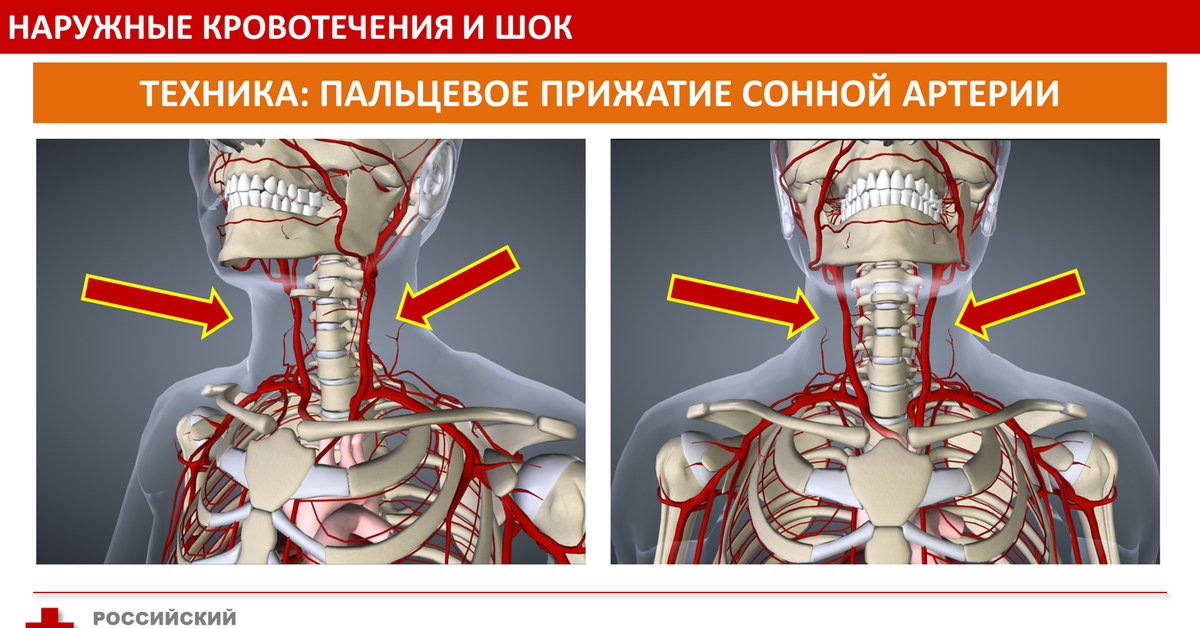
Приложение 3. Компрессия брюшной аорты

Приложение 4

Приложение 5. Причины послеродовых кровотечений
Этиологический фактор | Клинические проявления |
Перерастяжение матки | многоводие многоплодие крупный плод |
«Истощение» сократительной способности миометрия | Быстрые роды Затяжные роды Высокий паритет (более 5 родов) |
Инфекция | Хориоамнионит Лихорадка в родах Хроническая бактериально-вирусная инфекция |
Анатомические (функциональные) особенности матки | Пороки развития матки Миома матки Предлежание плаценты Оперированная матка |
Задержка частей последа | Нарушение целостности плаценты после родов Последствия операций на матке |
Оставшийся сгусток | Гипотония/атония матки |
Разрывы шейки матки, влагалища и промежности | Стремительные роды, оперативные роды |
Растяжение, размозжение матки при кесаревом сечении | Неправильные положения плода, глубокое вставление предлежащей части |
Разрыв матки | Предыдущие операции на матке |
Выворот матки | Многорожавшие |
Существовавшие ранее заболевания: гемофилия ингибиторная болезнь Виллебранда | Врожденная коагулопатия, патология печени |
Приобретенные коагулопатии: Идеопатическая тромбоцитопеническая пурпура Гестационная тромбоцитопения Тромбоцитопения при тяжелой преэклампсии ДВС синдром: отслойка плаценты, мертвый плод, эмболия амниотической жидкостью, HELLP-синдром | Подкожные гематомы, Задержка развития плода, лихорадка, лейкоцитоз, дородовое кровотечение, шок |
Применение антикоагулянтов | Отсутствие образования сгустка |
Источник