Признаки кровотечения плевральную полость
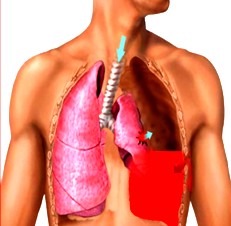
Гемоторакс — это патологическое состояние, обусловленное наличием крови в плевральной полости. Источником крови могут стать сосуды грудной стенки, легких, сердца, паренхимы легких или крупные сосуды. Хотя некоторые врачи утверждают, что показатель гематокрита менее 50 % успешно дифференцирует гемоторакс от геморрагического плеврита, большинство практикующих специалистов не согласны с таким утверждением. Гемоторакс, как правило, является следствием тупой или проникающей травмы. Гораздо реже он может стать осложнением болезни или развиваться спонтанно.
Причины развития гемоторакса и патогенез
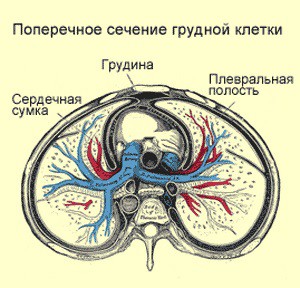
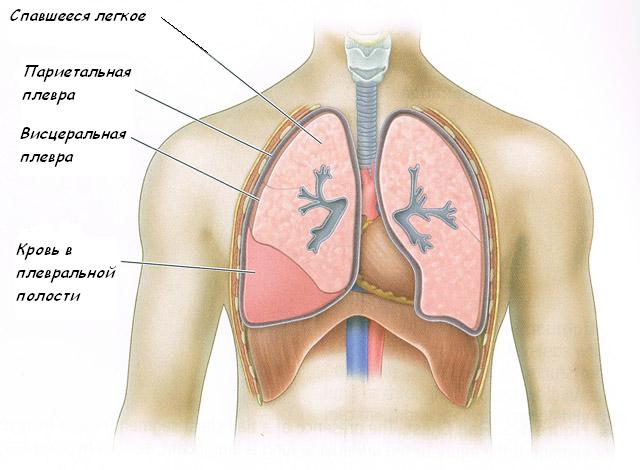
Плевральная полость, которая находится между париетальным и висцеральным листами плевры, является, по сути, только потенциальным пространством. Кровотечение в этом пространстве может вызвать экстраплевральная или внутриплевральная травма.
- Экстраплевральная травма
Травматическое нарушение грудной клетки с вовлечением париетальной плевральной оболочки может вызвать кровотечение в плевральную полость. Наиболее вероятными источниками значительного или постоянного кровотечения из стенки грудной клетки являются межреберная и внутренняя грудная артерии. Аналогичные процессы в нетравматических случаях могут вызвать нечастые процессы болезни в пределах грудной стенки, например, костные экзостозы.
- Внутриплевральная травма
Тупая или проникающая травма с участием практически любой внутригрудной структуры может привести к гемотораксу. Массивный гемоторакс или обескровливающее кровоизлияние может возникнуть по причине травматизма и повреждения основных артериальных или венозных структур, содержащихся в грудной клетке или идущих от самого сердца. К таким сосудам можно отнести аорту и ее брахиоцефальные ветви, основные ответвления легочных артерий, верхнюю полую вену, брахиоцефальные вены, нижнюю полую вену, непарную вену и основные легочные вены.
Повреждение сердца может вызвать гемоторакс в случаях, когда между перикардом и плевральной полостью есть связь. Повреждение легочной паренхимы также чревато развитием гемоторакса, но такой феномен развивается, как правило, самопроизвольно, поскольку давление в легочных сосудах зачастую ниже. Травма легочной паренхимы чаще связана с пневмотораксом и результатами ограниченных кровоизлияний.
Гемоторакс в результате метастатического злокачественного заболевания развивается из опухолевых имплантатов, представленных потомками плевральной поверхности грудной клетки.
Заболевания грудной аорты и ее основных ветвей, таких как вновь образованные аневризмы или рассечения, составляют большой процент конкретных сосудистых аномалий, которые могут вызвать гемоторакс. Аневризмы других внутригрудных артерий, такие как внутренняя грудная артерия, были описаны как возможные причины гемоторакса, если имеет место повреждение стенок сосуда.
Разнообразие необычных врожденных аномалий легких, в том числе интра- и экстралобарные, наследственная телеангиэктазия и врожденные артериовенозные мальформаци, способны привести к гемотораксу.
Гемоторакс может возникнуть в результате патологического процесса в брюшной полости, если кровь из очага поражения может проходить через мембрану одного из хиатальных отверстий врожденного или приобретенного характера.
На тканевом уровне кровотечение в плевральную полость может происходить практически с любым нарушением тканей грудной стенки и плевры или внутригрудных структур. Физиологическая реакция на развитие гемоторакса проявляется в двух основных областях: гемодинамики и дыхания. Степень реакции гемодинамики определяется количеством и скоростью кровопотери.
Гемодинамические изменения изменяются в зависимости от количества кровотечений и быстроты кровопотери.
- Потеря крови до 750 мл (при 70-кг у человека) не должно вызывать значительного изменения гемодинамики.
- Потеря 750-1500 мл в такой же ситуации вызовет ранние симптомы шока — тахикардию, тахипноэ и уменьшение пульсового давления.
- Серьезные признаки шока с симптомами недостаточной перфузии происходят с потерей объема крови до 30 % или более 1500-2000 мл, поскольку плевральная полость человека способна вместить до 4 л крови или более. Поэтому обескровливание может происходить без внешних симптомов потери крови.
Объемное действие большого накопления крови в плевральной полости может затруднить нормальное дыхательное движение. При травматизме возможны нарушения вентиляции и оксигенации, особенно если они связаны с травмами грудной клетки.
Достаточно большие объемы крови в плевральной полости заставляют пациента испытывать одышку и могут провоцировать клиническое подтверждение тахипноэ. Объем крови, необходимый для развития этих симптомов, изменчив в зависимости от ряда факторов, в том числе органов, получивших ранение, степени серьезности травмы и основного легочного и сердечного резерва.
Одышка является распространенным симптомом в случаях гемоторакса, она развивается коварным образом, например, вторичным по отношению к метастатической болезни. Потеря крови в таких случаях не стоит так остро, лишь одышка часто преобладает среди жалоб пациента.
Кровь, которая поступает в плевральную полость, подвержена движениям диафрагмы, легких и других внутригрудных структур. Это приводит к некоторой степени дефибринации крови таким образом, что происходит ее неполное свертывание. В течение нескольких часов после прекращения кровотечения начинается лизис (растворение) сгустков, существующих в плевральной области.
Лизис красных кровяных клеток приводит к заметному увеличению концентрации белка в плевральной жидкости и увеличению осмотического давления в плевральной полости. Именно это повышенное давление производит осмотический градиент между плевральной полостью и окружающими тканями, который способствует транссудации жидкости в полость. Таким образом, незначительный и бессимптомный гемоторакс может прогрессировать в достаточно сложный симптоматический геморрагический плевральный выпот.
Два патологических состояния, связанные с более поздними стадиями гемоторакса:
- эмпиема;
- фиброторакс.
Результаты эмпиемы от бактериального загрязнения чаще характерны для нераспределенного гемоторакса. Если этот факт будет упущен и не пролечен, ситуация может привести к бактериемии и септическому шоку.
Фиброторакс развивается, если осаждения фибрина покрывают париетальную и висцеральные листы плевры. Этот процесс фиксирует легкие в одном положении, не давая им полностью расширяться. Стойкий ателектаз участков легких и снижение легочной функции являются характерными результатами этого процесса.
До сих пор наиболее распространенной причиной гемоторакса является травма. Проникающие травмы легких, сердца, крупных сосудов или грудной стенки — вот наиболее очевидные причины гемоторакса. Они могут быть случайными, умышленными или ятрогенного (лечебного) происхождения. В частности, центральный венозный катетер и дренирование плевральной полости приводят в качестве примера первичных ятрогенных причин.
Причины нетравматического или спонтанного гемоторакса
- Неоплазия (первичная или метастатическая).
- Патологические изменения крови, в том числе осложнения антикоагулянтами.
- Легочная эмболия с инфарктами.
- Плевральные спайки после спонтанного пневмоторакса.
- Буллезная эмфизема.
- Некротические инфекции.
- Туберкулез.
- Легочная артериовенозная фистула.
- Наследственная геморрагическая телеангиэктазия.
- Нелегочные внутригрудные сосудистые патологии, например, повреждения грудной аорты или аневризма внутренней грудной артерии.
- Интралобарный и экстралобарный секвестр.
- Патологии органов брюшной полости, например, киста поджелудочной железы, селезенки, аневризма артерии или гемоперитонеум.
- Менструации.
Некоторые истории болезни гемоторакса включают связанные расстройства, такие как геморрагическая болезнь новорожденных, болезнь Шенлейна-Геноха и бета-талассемия. Врожденные пороки развития кистозного адноматоида иногда приводят к гемотораксу. Случаи массивного спонтанного гемоторакса наблюдаются при болезни фон Реклингхаузена. Спонтанное внутреннее кровотечение из грудной артерии возможно у детей с IV типом синдрома Элерса-Данло.
Классификация и основные симптомы кровотечения в плевральную полость
Некоторые особенности гемоторакса служат основой его классификации. В зависимости от этиологии болезни, различают:
- травматический (при проникающих ранениях или закрытой травме грудной клетки);
- патологический (следствие различных заболеваний);
- ятрогенный (осложнение операций, плевральных пункций, катетеризации центральных вен и т. п.).
В зависимости от объемов, поступившей крови в плевральную полость:
- малый (до 500 мл) — кровь занимает только плевральные синусы;
- средний (от 500 до 1000 мл) — кровь достигает угла лопатки;
- большой, или тотальный, (более 1000 мл) — кровь занимает почти всю плевральную полость.
В зависимости от качества кровотечения:
- с прекратившимся кровотечением в плевральную полость;
- с продолжающимся внутриплевральным кровотечением.
В зависимости от завершения процесса:
- свернувшийся гемоторакс;
- инфицированный гемоторакс.
В зависимости от области расположения кровотечения:
- апикальный (верхушечный);
- междолевой;
- наддиафрагмальный;
- паракостальный;
- парамедиастинальный.
Боль в груди и одышка являются общими симптомами гемоторакса. Клиническая картина и физические данные, связанные с расстройством в результате травматизма, широко варьируются в зависимости от некоторых моментов.
- Количества и скорости кровотечения.
- Наличия и тяжести основного заболевания легких.
- Характера и степени связанных травм и их механизмов.
Гемоторакс в сочетании с инфарктом легкого, как правило, предшествует клиническим данным, связанным с легочной эмболией. Менструальный гемоторакс является неспецифичной проблемой, связанной с грудным эндометриозом. Кровоизлияние в грудную клетку является периодическим, совпадающим с менструальным циклом пациентки.
При объективном медицинском осмотре тахипноэ является общим признаком. Можно отметить неглубокие вдохи. Результаты включают снижение ипсилатеральных звуков дыхания и тупых ударных шумов.
Если отмечается значительная системная потеря крови, возможно наличие гипотензии и тахикардии. Дыхательная недостаточность отражает как легочную недостаточность, так и геморрагический шок. Дети могут переносить травматический гемоторакс без костных переломов грудной клетки.
Гемоторакс редко является одиночным последствием при тупой травме грудной клетки. Почти всегда присутствуют травмы грудной клетки и легких.
Простые костные повреждения, состоящие из одного или нескольких переломов ребер, являются наиболее распространенными результатами травматизма грудной клетки. Незначительный гемоторакс может быть связан с переломами отдельных ребер, но часто остается незамеченным в течение физического осмотра и даже после рентгенографии грудной клетки. Такие небольшие повреждения редко нуждаются в лечении.
Комплексные травмы грудной стенки считаются те, при которых присутствует четыре и более последовательных одиночных переломов ребер. Эти типы травм связаны со значительной степенью повреждения грудной клетки, и часто являются причиной поступления больших объемов крови в пределах плевральной полости. Легочной ушиб и пневмоторакс обычно обнаруживаются параллельно.
Травмы в результате разрыва межреберных сосудов или внутренней молочной артерии могут привести к гемотораксу значительных объемов и серьезным нарушениям гемодинамики. Эти сосуды являются наиболее распространенным источником постоянного кровотечения в грудную и плевральную полости после травмы.
Поздний гемоторакс может произойти в некотором интервале после тупой травмы грудной клетки. В таких случаях первоначальная оценка, в том числе рентгенография грудной клетки, показывает как результат переломы ребер, без сопровождающей внутригрудной патологии. Тем не менее, в течение от нескольких часов до нескольких дней, гемоторакс и его симптомы проявляются в любом случае. Механизм, как полагают, заключен либо в разрыве гематомы грудной клетки в плевральную полость или смещении острых краев сломанного ребра с последующим разрушением межреберных сосудов во время дыхательных движений или кашля.
Крупные последствия гемоторакса обычно связаны с повреждением сосудистых структур. Нарушение или разрыв магистральных артериальных или венозных структур в грудной полости может привести к массовому или обескровливающему кровоизлиянию.
Гемодинамические проявления, связанные с массовым гемотораксом, сходны с таковыми при геморрагическом шоке. Симптомы могут варьироваться от легкой степени до глубокой, в зависимости от количества и скорости кровотечения в грудной полости, а также характера и тяжести сопутствующих травм.
Поскольку большие объемы крови будут сдавливать ипсилатеральную область легких, связанные с этим респираторные проявления будут включать тахипноэ и в некоторых случаях гипоксемию.
Разнообразие физических расстройств, могут позволить сосуществовать гемотораксу и тупой травме грудной клетки. Это может выглядеть в разном виде.
- Синяки.
- Боль.
- Нестабильность или крепитация при пальпации на переломах ребер.
- Деформация грудной стенки.
- Парадоксальные движения грудной стенки .
Диагностика гемоторакса
Вертикальная рентгенография грудной клетки является идеальным основным диагностическим исследованием при оценке гемоторакса. Дополнительные визуальные исследования, такие как УЗИ и компьютерная томография (КТ), иногда могут потребоваться для идентификации и количественного определения крови, которые слабо диагностируются на рентгенограмме.
В некоторых случаях нетравматического гемоторакса, особенно в результате метастатических плевральных имплантатов, пациенты могут показать признаки плеврита неясной этиологии, и гемоторакс не может быть идентифицирован, пока не будет установлен диагноз на первичные патологии.
В общем, с целью диагностики гемоторакса, могут быть использованы некоторые методы и процедуры
- Показатель гематокрита плевральной жидкости
Измерение гематокрита плевральной жидкости практически никогда не требуется у пациента с травматическим гемотораксом, но может быть эффективно для анализа кровяного выпота по нетравматическим причинам. В таких случаях плевральный выпот с разницей гематокрита более 50 % от циркулирующего гематокрита показывает гемоторакс.
- Рентгенография грудной клетки
Обычной вертикальной рентгенографии грудной клетки может быть достаточно для установления диагноза. Снимок показывает притупление в реберно-диафрагмальном угле или разделение по границам воздух-жидкость. Если пациент не может быть расположен в вертикальном положении, рентгенограмма лежачего положения может выявить верхушечные укупорки жидкости, окружающей верхние полюса легких. Боковая внелегочная плотность может свидетельствовать о жидкости в плевральной полости.
- Ультразвуковая эхография
Используется в некоторых травматологических центрах при начальной оценке гемоторакса. Даже с использованием рентгенографии грудной клетки и спиральной КТ некоторые травмы могут остаться незамеченными. В частности, у пациентов с проникающими травмами грудной клетки могут определяться серьезные травмы сердца и выпот в перикард, которые клинически порой трудно определить.
- Компьютерная томография
Грудная КТ играет определенную роль в оценке патологического состояния, особенно, если результаты рентгенографии неоднозначны или недостаточны.
Методы лечения, прогноз и возможные осложнения
При подозрении на внутриплевральное кровотечение в первую очередь должна быть выполнена рентгенография грудной клетки, желательно в вертикальном положении пациента. После подтверждения диагноза необходимо выполнить ряд неотложных хирургических процедур, поскольку кровь в плевральной полости может служить причиной геморрагического шока и дыхательной недостаточности. Кровь должна быть эффективно эвакуирована, чтобы предотвратить осложнения типа фиброторакса и эмпиемы.
Открытая хирургия на плевральной полости проводится незамедлительно
- Если объем дренированной крови из плевральной полости составил более 1000 мл крови.
- Продолжение кровотечения из груди, происходящее со скоростью 150-200 мл/ч в течение 2-4 часов.
- Как правило, необходимо переливание крови.
Поздние осложнения гемоторакса, в том числе остаточный тромбоз и сдавливание легких, требуют дополнительной хирургической обработки.
В дальнейшей терапии возможно применение ряда методов
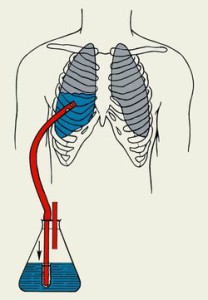
- Торакотомия Она является процедурой выбора для хирургического исследования грудной клетки, когда развивается массивный гемоторакс или наблюдается постоянное кровотечение. Во время хирургической разведки источник кровотечения находится под контролем.
- Внутриплевральный фибринолиз в виде помещения фибринолитических агентов выступает в целях эвакуации остаточных последствий гемоторакса в случаях, при которых начальное дренирование плевральной полости является недостаточным.
Что может стать осложнением гемоторакса?
- Отек легких после эвакуации крови из плевральной полости
Является редким осложнением. Сопутствующим фактором в развитии проблемы может стать гиповолемия.
- Эмпиема
Может развиваться, если сгусток крови становится вторично инфицированным. Это может произойти из сочетанных повреждений легких или от внешних источников, таких как проникающие объекты, вызвавшие первоначальную травму.
- Фиброторакс и сдавливание легких
Может развиваться, если осаждение фибрина происходит в запекшейся массе крови. Это может привести к постоянному ателектазу и снижению легочной функции. Процедура декортикации может быть необходима, чтобы разрешить расширение легких и уменьшить риск развития эмпиемы.
В настоящее время прогноз для пациентов, перенесших гемоторакс, благоприятный. Смертность, связанная с травматическим гемотораксом, напрямую связана с характером и тяжестью травмы. Заболеваемость также связана с этими факторами и рисками развития эмпиемы и фиброторакса. Эмпиема происходит приблизительно в 5 % случаев, а фиброторакс — примерно в 1 % случаев.
Краткосрочные и долгосрочные результаты для пациентов с нетравматическим гемотораксом непосредственно связаны с основной причиной гемоторакса.
Источник
 Гемоторакс – это кровоизлияние в плевральную полость. В основном гемоторакс наступает из-за повреждений органов и стенок грудной клетки, причем может возникнуть как при открытых, так и при закрытых травмах.
Гемоторакс – это кровоизлияние в плевральную полость. В основном гемоторакс наступает из-за повреждений органов и стенок грудной клетки, причем может возникнуть как при открытых, так и при закрытых травмах.
Оглавление:
1. Причины возникновения и механизмы развития
2. Признаки гемоторакса
3. Осложнения кровоизлияния в плевральную полость
4. Диагностика
5. Неотложная помощь и лечение гемоторакса
6. Профилактика
7. Прогноз
Причины возникновения и механизмы развития
В зависимости от причины возникновения гемоторакс бывает:
- травматический – из-за ранения грудной клетки;
- патологический – из-за патологического процесса, который развился в стенке или органах грудной клетки;
- ятрогенный – как последствие врачебных вмешательств;
- спонтанный – при нем кровь изливается в плевральную полость самопроизвольно, причины этого явления не установлены.
Ятрогенный гемоторакс фактически является разновидностью травматического. Чаще всего он возникает:
- после оперативных вмешательств – из-за слишком обширной вынужденной травматизации тканей, или если кровотечение не было остановлено должным образом;
- во время плевральной пункции или торакоцентеза, если они были выполнены с техническими ошибками, или же существовали факторы, усложняющие проведение;
- в момент введения катетера в центральный венозный сосуд.

Отдельно выделяют следующие формы гемоторакса:
- свернувшийся – наблюдается после оперативных вмешательств, когда пациенту по показаниям проводят коагулянтную терапию (она направлена на повышение сворачиваемости крови – в частности, чтобы предупредить кровотечение). Из-за приема коагулянтов кровяные выделения, которые попали в плевральную полость, сворачиваются быстрее, чем при обычном гемотораксе;
- пневмогемоторакс – в плевральной полости накапливаются одновременно кровь и воздух. Наблюдается при травматическом разрыве легкого, расплавлении очага туберкулеза и ранении грудной клетки острым массивным предметом.
По факту присоединения инфекционного агента выделяют такие формы гемоторакса, как:
- неинфицированная;
- инфицированная. Часто наблюдается при свернувшемся гемотораксе, когда происходит быстрое «оседание» инфекции на внутриплевральный сгусток крови, а это, в свою очередь, провоцирует последующий гнойный процесс – пиоторакс (гной в плевральной полости) или эмпиему плевры (гнойное разлитое поражение плевральных листов).
Список наиболее частых причин гемоторакса выглядит так:
-
 ранения груди – чаще всего огнестрельные, ножевые, компрессионные (если грудную клетку придавил тяжелый массивный предмет);
ранения груди – чаще всего огнестрельные, ножевые, компрессионные (если грудную клетку придавил тяжелый массивный предмет); - переломы ребер (в результате несчастного случая или слишком интенсивной легочно-сердечной реанимации);
- аневризма аорты;
- легочный туберкулез;
- злокачественные новообразования грудной стенки или органов грудной клетки (легких, плевры или органов средостения), особенно на стадии распада;
- абсцесс легкого;
- ухудшение сворачивающих свойств крови (наступает при коагулопатии, геморрагическом диатезе и так далее).
Непосредственная причина возникновения гемоторакса – нарушение целостности стенки сосудов:
- грудной клетки;
- легкого.
Реже кровоизлияние происходит из-за травматизации сосудов органов средостения – вилочковой железы (или жировой клетчатки, которая ее замещает), той части аорты, которая находится снаружи сердечной сорочки, трахеи, пищевода, лимфатических путей, кровеносных сосудов и нервных структур. Они частично прикрыты легкими, которые при действии травмирующего фактора в основном принимают удар на себя.
Гемоторакс чаще бывает односторонний. Двустороннее поражение случается из-за выраженного травматизирующего фактора:
- на производстве (при падении с высоты);
- при несчастных случаях (в ДТП);
- во время стихийных бедствий (из-за обвалов домов);
- во время военных действий;
- при занятиях спортом (особенно силовыми методами).
Двусторонний гемоторакс в 90-95% случаев означает выраженный. К нему приводит повреждение:
- межреберных артерий;
- аорты;
- полой вены.
В этих случаях количество крови, излившейся в плевральную полость, может достигнуть двух литров и больше. Сначала кровь заполняет диафрагмальные карманы, но так как пространство плевральной полости довольно узкое, то оно заполняется быстро, кровь начинает сдавливать одно или оба легких, из-за чего те не могут нормально расправляться.
Признаки гемоторакса
Небольшое кровоизлияние в плевральную полость клинически может не проявляться. Это случается:
- при невыраженных патологических состояниях грудной стенки и органов грудной полости, когда были повреждены мелкие сосуды, и через некоторое кровотечение самопроизвольно остановилось;
- из-за более выраженной симптоматики того патологического процесса, который привел к развитию гемоторакса и своими признаками заглушает признаки кровоизлияния.
Выраженный гемоторакс проявляется:
- клиническими симптомами со стороны органов дыхания;
- общими признаками со стороны всего организма.
Признаки со стороны органов дыхания:
-
 ощущение сдавливания и тяжести в грудной клетке. Оно может уменьшиться, если пациент ложится на пораженную сторону или же старается занять полу-сидячее положение, при котором кровяные выделения стекают в нижние участки плевральной полости, их давление на ткани легкого ослабевает;
ощущение сдавливания и тяжести в грудной клетке. Оно может уменьшиться, если пациент ложится на пораженную сторону или же старается занять полу-сидячее положение, при котором кровяные выделения стекают в нижние участки плевральной полости, их давление на ткани легкого ослабевает; - одышка (частое поверхностное дыхание);
- невозможность сделать вдох полной грудью;
- чувство нехватки воздуха (из-за выключения из акта дыхания сжатых кровью сегментов легкого);
- учащение дыхания (чтобы компенсировать чувство нехватки воздуха);
- синюшный оттенок кожных покровов и видимых слизистых оболочек. Он более выражен и появляется гораздо быстрее, чем при гидротораксе, аналогичному по объему излившейся в плевральную полость жидкости, так как причиной его будет не только ухудшение вентиляции сдавленного легкого, но и кровотечение;
- на более поздних этапах из-за присоединения инфекции – повышение температуры тела сначала до субфебрильных цифр (37,0-37,3 градусов по Цельсию), затем более высоких, если развился гнойный процесс в виде пиоторакса или эмпиемы плевры.
Общие признаки острой кровопотери, которые проявляются при гемотораксе:
- бледность а затем синюшность кожных покровов и видимых слизистых оболочек (в случае, если сдавление легкого проявляется ранее, чем последствия кровотечения, бледность может не наблюдаться, сразу фиксируется цианоз);
- усиленное потоотделение, пот на ощупь холодный;
- изменения гемодинамики (показателей, характеризующих движение крови по сосудам) – учащение сердцебиения и пульса, гипотония.
Двусторонний пневмоторакс расценивают как крайне неблагоприятное состояние. Даже если в обе плевральные полость изначально излилось небольшое количество крови, кровотечение может повториться и быть более выраженным, из-за чего излившейся кровью будут поджаты оба легких, а это приведет к декомпенсации дыхания. При массивном двухстороннем гемотораксе летальный исход может наступить буквально через несколько минут от его возникновения.
Осложнения кровоизлияния в плевральную полость
Бывают:
- ранние;
- поздние.
К ранним относятся:
- острая кровопотеря;
- компрессия (сдавливание) легких кровью, что приводит к острой дыхательной недостаточности;
- присоединение инфекции и ее «оседание» на кровяном сгустке, который становится прекрасной питательной средой для микроорганизмов, вследствие чего наступают гнойные осложнения – пиоторакс или эмпиема плевры. Инфицирование кровяных выделений при гемотораксе расценивается как очень неблагоприятный фактор.
Поздние осложнения – это:
- образование спаек в плевральной полости, из-за которого может затрудняться движение диафрагмы. В ряде случаев образование спаек может привести к массивному зарастанию просвета плевральной полости;
- дыхательная недостаточность, которая чаще всего наступает из-за спаечного процесса в плевральной полости.
Степень выраженности осложнений зависит от того, каким выраженным было кровотечение в плевральную полость. При гемотораксе различают четыре степени кровотечения:
-
 малая – потеря крови составила до пол-литра, кровь скопилась в синусах (карманах) плевральной полости;
малая – потеря крови составила до пол-литра, кровь скопилась в синусах (карманах) плевральной полости; - средняя – в плевральную полость излилось до полутора литра крови, ее уровень определяется ниже четвертого ребра;
- субтотальная – кровопотеря достигает двух литров, уровень крови может доходить до второго ребра;
- тотальная – потеряно более двух литров крови, она полностью заполнила плевральную полость и давит на легкое со всех сторон.
Небольшое, но продолжающееся кровотечение во многих случаях бывает более опасным, чем более выраженное, но остановившееся. В этом плане выделяют два вида гемоторакса:
- со стабильным течением;
- с нарастающим течением.
Диагностика
В диагностике гемоторакса опираются на симптомы – как проявления со стороны органов дыхания, так и признаки кровотечения. Но так как небольшое кровоизлияние в плевральную полость клинически может не проявляться, для уточнения диагноза используют дополнительные методы диагностики:
- инструментальные;
- лабораторные.
В свою очередь инструментальные методы бывают:
- неинвазивные (без внедрения в плевральную полость);
- инвазивные (с внедрением).
Для постановки диагноза гемоторакса наиболее информативны следующие неинвазивные методы инструментального обследования больного:
- рентгеноскопия и –графия органов грудной клетки (в первом случае их осматривают на экране рентген-аппарата, во втором – делают рентгенологический снимок);
- ультразвуковое сканирование плевральной полости;
- томография – компьютерная и магнитно-резонансная;
- бронхоскопия с проведением биопсии (забором тканей для их последующего микроскопического исследования).
Самый доступный метод – рентгеноскопия и -графия органов грудной полости. При гемотораксе на экране или снимке можно увидеть горизонтальный уровень жидкости в плевральной полости (в ряде случаев – увеличивающееся ее количество при продолжающемся кровотечении). Клинические симптомы кровотечения помогут подтвердить, что эта жидкость является кровью.
К инвазивным методам относятся:
- плевральная пункция – грудную стенку и покрывающий ее изнутри плевральный листок прокалывают иглой, насаженной на шприц, и делают отсасывающие движения, чтобы удостовериться, что в плевральной полости имеется кровянистое содержимое;
- торакоцентез – принцип и задачи те же, что и при выполнении плевральной пункции, но для прокола грудной стенки используют более толстое, чем игла, приспособление – троакар, который представляет собой трубку с острым стилетом внутри. При прокалывании троакаром грудной стенки получается отверстие с большим диаметром, чем при пункции обычной иглой, через него уже можно вводить в плевральную полость дренажные трубки;
- торакоскопия – введение торакоскопа в плевральную полость, с помощью которого можно выявить источник кровотечения;
- реже – диагностическая торакотомия, ее выполняют, если с помощью других методов диагностики невозможно установить источник кровотечения в плевральную полость (например, при выраженном гемотораксе). Зачастую диагностическая торакотомия одним осмотром не заканчивается – найдя источник кровотечения, торакальные хирурги дальше проводят операцию с целью купирования кровотечения.
В диагностике гемоторакса используют такие лабораторные методы, как:
-
 общий анализ крови – по его изменениям (в частности, снижении количества эритроцитов и гемоглобина) можно судить о выраженности кровопотери;
общий анализ крови – по его изменениям (в частности, снижении количества эритроцитов и гемоглобина) можно судить о выраженности кровопотери; - проба Петрова – с ее помощью выявляют снижение прозрачности крови, излившейся в плевральную полость, что свидетельствует об инфицировании кровяного содержимого;
- проба Ривилуа-Грегуара – благодаря ей определяют признаки сворачивания крови из плевральной полости, что поможет выявить свернувшийся гемоторакс;
- цитологическое исследование мокроты под микроскопом – оно поможет идентифицировать заболевание, которое могло спровоцировать кровяные выделения в плевральную полость.
Неотложная помощь и лечение гемоторакса
Лечебные мероприятия при гемотораксе разделяются на:
- оказание первой помощи;
- лечение в условиях стационара.
При подозрении на гемоторакс в качестве первой помощи следует провести такие действия:
- вызвать бригаду скорой помощи;
- придать пострадавшему положение с приподнятой головой;
- к пострадавшей части грудной клетки (например, месте ранения или месте, на которое упал пострадавший) положить холодный предмет – лед, холодную воду в любой емкости (если под рукой нет подходящего пластикового пакета, воду можно налить в стеклянную банку).
Лечение больного с гемотораксом в условиях стационара разделяется на:
- консервативное;
- инвазивное.
Инвазивные методы лечения, в свою очередь, разделяются на:
- пункционные;
- оперативные.
Консервативная терапия направлена на:
-
 остановку кровотечения (вводят кровеостанавливающие препараты);
остановку кровотечения (вводят кровеостанавливающие препараты); - возобновление объема циркулирующей крови, который уменьшился в результате кровотечения в плевральную полость (в кровеносное русло вводят цельную кровь и ее компоненты – свежезамороженную плазму, эритроцитарную м?