Причины маточного кровотечения пубертатного периода
Маточное кровотечение пубертатного периода (МКПП). Причины и диагностика
Маточное кровотечение пубертатного периода (МКПП) часто возникает у девушек в течение первых 2 лет после менархе. Термином «маточное кровотечение пубертатного периода (МКПП)» обозначают избыточное, продолжительное или нерегулярное кровотечение при отсутствии структурных повреждений матки. В исследовании, оценивающем особенности менструального цикла более чем у 5000 подростков, нерегулярные менструации встречались у 43% в течение первого года после менархе и у 20% — через 6 лет.
Таким образом, у большинства подростков в конечном итоге устанавливается нормальный менструальный цикл, но по результатам самого длительного из опубликованных исследований у 5% продолжаются тяжелые эпизоды ановуляторных кровотечений в течение всей жизни.
Этиология маточного кровотечения пубертатного периода (МКПП)
Самой частой причиной маточного кровотечения пубертатного периода (МКПП) у подростков бывает ановуляторный цикл. Такие циклы возникают, прежде всего, как результат незрелости взаимодействия звеньев гипоталамо-гипофизарно-яичниковой системы. Постоянное влияние на эндометрий эстрогенов, не сбалансированных прогестероном, приводит к нарушениям его отделения. Кровотечение происходит нерегулярно и часто сопровождается болевыми ощущениями. Количество выделений варьирует от незначительных до обильных, приводящих к развитию постгеморрагической анемии.
Маточное кровотечение пубертатного периода (МКПП) — диагноз исключения, поэтому сначала следует рассмотреть другие возможные причины вагинального кровотечения. В большинстве случаев причина ановуляторного цикла у подростков остается невыясненной. Ановуляции с развитием маточного кровотечения пубертатного периода (МКПП) могут способствовать хронические заболевания, такие как цирроз печени или почечная недостаточность. К другим возможным причинам ановуляции относятся нарушения пищевого поведения, изменения массы тела, интенсивные занятия спортом.

В связи с тем что собрать репродуктивный анамнез у подростка бывает достаточно трудно, необходимо исключать несостоявшийся выкидыш. Местные причины тоже возможны, и если, например, лейомиомы встречаются редко, то цервициты — более часто и могут проявляться вагинальным кровотечением.
Подростки, предъявляющие жалобы на овуляторные маточное кровотечение пубертатного периода (МКПП) (меноррагию), должны быть обследованы на предмет нарушений свертывания крови. В одном из ретроспективных исследований первичный дефект коагуляции был выявлен у 19% пациенток, госпитализированных по неотложным показаниям с острой меноррагией. Распространенность нарушений свертывания достигла 50% в группе девушек с избыточным кровотечением во время менархе. В более новом исследовании процент выявленных коагулопатий был даже выше, если кровотечения развивалось еще до менархе.
Только у 3% пациенток, госпитализированных по поводу меноррагии, в рамках этого исследования была диагностирована коагулопатия. С другой стороны, у пациенток, госпитализированных по поводу гематологических заболеваний, требующих проведения химиотерапии, может развиться профузное вагинальное кровотечение.
Диагностика маточного кровотечения пубертатного периода (МКПП)
Необходимо составить детальный календарь менструаций, в котором должны быть данные о продолжительности и степени выраженности симптоматики. Особое внимание следует уделить анамнезу, особенно наличию гематологических заболеваний и приему препаратов, способных вызвать тромбоцитопению. Нужно поискать симптомы, указывающие на заболевание щитовидной железы, избыточный синтез андрогенов и пролактиному. Необходимо тщательно собрать репродуктивный анамнез.
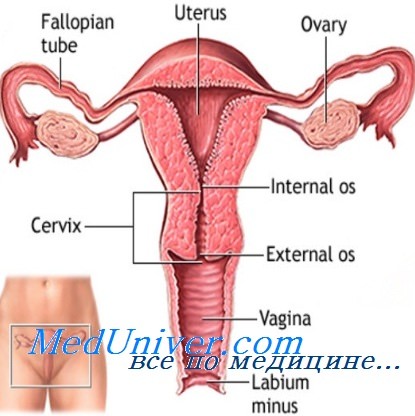
Некоторые детали репродуктивного анамнеза, собранного у подростка, могут оказаться неточными. С учетом этого необходимо широко использовать культуральное исследование мазков с шейки матки на возбудители заболеваний, передаваемых половым путем, и анализ мочи на беременность. Даже при невозможности проведения бимануального исследования осмотр наружных гениталий может дать ценные сведения об интенсивности вагинального кровотечения и наличии признаков эстрогенизации и/или андрогенизации. Вагинальное/ректальное исследование поможет составить представление о размерах матки.
При общем осмотре следует также обратить внимание на изменения кожи, такие как гирсутизм и негроидный акандоз (acanthosis nigricans).
Первоначальное лабораторное исследование у подростков с вагинальным кровотечением включает тест на беременность и развернутый анализ крови с определением количества тромбоцитов. Развернутый анализ крови призван определить степень тяжести кровотечения и необходимость оказания экстренной помощи. Кроме этого, с его помощью можно исключить ряд серьезных болезней системы крови. При подозрении на нарушение свертываемости исследуют время свертывания, протромбиновое время, активированное частичное тромбопластиновое время и проводят скрининг на болезнь Виллебранда. Проводят обследование на эндокринную патологию: болезни щитовидной железы и аденомы гипофиза.
Дифференциальная диагностика при маточном кровотечении пубертатного периода:
• Патология беременности.
• Нарушения свертывания крови.
• Хронические заболевания.
• ЗППП.
• Эндокринные расстройства.
• Побочные эффекты лекарственных препаратов.
• Локальная гинекологическая патология
— Также рекомендуем «Лечение маточного кровотечения пубертатного периода (МКПП). Лекарства»
Оглавление темы «Гинекологические проблемы подростков»:
- Нарушения менструального цикла у подростков. Причины и лечение дисменореи
- Синдром поликистозных яичников (СПКЯ). Причины и диагностика
- Лечение синдрома поликистозных яичников (СПКЯ). Лекарства
- Маточное кровотечение пубертатного периода (МКПП). Причины и диагностика
- Лечение маточного кровотечения пубертатного периода (МКПП). Лекарства
- Аменорея без задержки полового развития. Заращение девственной плевы
- Аменорея при синдроме нечувствительности к андрогенам. Диагностика и лечение
- Расстройства пищевого поведения как причина аменореи. Диагностика и лечение
- Перекрут яичника. Причина и диагностика
- Лечение перекрута яичника. Рецидивы
Источник
Глава 6. МАТОЧНЫЕ КРОВОТЕЧЕНИЯ ПУБЕРТАТНОГО ПЕРИОДА
Маточные
кровотечения пубертатного периода (МКПП) — патологические кровотечения,
обусловленные отклонениями отторжения эндометрия у девочек-подростков с
нарушениями циклической продукции стероидньгх гормонов с момента первой
менструации до 18 лет. МКПП составляют 20- 30% среди всех
гинекологических заболеваний детского возраста.
Этиология и патогенез. В
основе МКПП лежит нарушение циклического функционирования
гипоталамо-гипофизарно-яичниковой системы. В результате изменяется ритм
секреции рилизинг-гормонов, ФСГ и ЛГ, нарушается фолликулогенез в
яичниках и, как следствие, происходит маточное кровотечение.
На
фоне дисгормональных изменений в яичнике начинаются рост и созревание
нескольких фолликулов, которые подвергаются атрезии. В процессе их роста
в организме наблюдается относительная гиперэстрогения, т.е.
уровень эстрогенов не превышает нормальные показатели, однако желтое
тело отсутствует, поэтому матка находится под влиянием только
эстрогенов. Гормональная дисфункция может также приводить к персистенции
одного фолликула, в связи с чем желтое тело не образуется. При этом
уровень эстрогенов, оказывающих действие на эндометрий, существенно выше
нормы — абсолютная гиперэстрогения.
Нередко
в яичниках образуются фолликулярные кисты (82,6%), реже — кисты желтого
тела (17,4%). Вне зависимости от относительной или абсолютной
гиперэстрогении слизистая оболочка матки своевременно (в дни
менструаций) не отторгается и подвергается гиперпластической
трансформации — развивается железисто-кистозная гиперплазия. В слизистой
оболочке отсутствует фаза секреции, ее чрезмерное разрастание приводит к
нарушению питания и отторжению. Отторжение может сопровождаться
обильным кровотечением или растягиваться во времени.
При рецидивирующих МКПП возможна атипическая гиперплазия.
Нарушению
гормональной регуляции у девочек с МКПП способствуют психический и
физический стресс, переутомление, неблагоприятные бытовые условия,
гиповитаминозы, дисфункция щитовидной железы и(или) коры надпочечников.
Большое значение в развитии МКПП имеют как острые, так и хронические
инфекционные заболевания (корь, коклюш, ветряная оспа, эпидемический
паротит, краснуха, острые респираторные вирусные инфекции и особенно
частые ангины, хронический тонзиллит). Кроме того, могут иметь значение
осложнения у матери во время бере-
менности, родов, инфекционные заболевания родителей, искусственное вскармливание.
Клиническая картина заключается
в появлении кровяных выделений из половых путей после задержки
менструаций на срок от 14-16 дней до 1,5-6 мес. Подобные нарушения
менструального цикла иногда появляются сразу после менархе, иногда в
течение первых 2 лет. У 1/3 девочек они могут
повторяться. Кровотечение может быть обильным и приводить к анемии,
слабости, головокружению. Если подобное кровотечение продолжается
несколько дней, вторично может наступить нарушение свертываемости крови
по типу ДВС-синдрома, и тогда кровотечение еще больше усиливается. У
некоторых больных кровотечение может быть умеренным, не сопровождаться
анемией, но продолжаться 10-15 дней и более.
МКПП не зависят от соответствия календарного и костного возраста, а также от развития вторичных половых признаков.
Диагностика МКПП осуществляется после гемостаза на основании определения уровня и характера изменений в репродуктивной системе.
Диагностика
основывается на данных анамнеза (задержка менструаций) и появлении
кровяных выделений из половых путей. Наличие анемии и состояние
свертывающей системы крови определяют при лабораторном исследовании
(клинический анализ крови, коагулограмма, включая число тромбоцитов,
активированное частичное тромбопластическое время, время кровотечения и
время свертывания; биохимический анализ крови). В сыворотке крови
определяют уровень гормонов (ФСГ, ЛГ, пролактин, эстрогены, прогестерон,
кортизол, тестостерон, ТТГ, Т3, Т4), проводят
тесты функциональной диагностики. Целесообразна консультация
специалистов — невролога, эндокринолога, офтальмолога (состояние
глазного дна, определение цветовых полей зрения). В межменструальном
промежутке рекомендуется измерять базальную температуру. При однофазном
менструальном цикле базальная температура монотонная.
Для
оценки состояния яичников и эндометрия проводят УЗИ, при ненарушенной
девственной плеве — с использованием ректального датчика.
У
живущих половой жизнью методом выбора является применение влагалищного
датчика. На эхограмме у пациенток с МКПП выявляется незначительная
тенденция к увеличению объема яичников в период между кровотечениями.
Клинико-эхографические признаки персистирующего фолликула: эхонегативное
образование округлой формы диаметром от 2 до 5 см, с четкими контурами в
одном или обоих яичниках.
После
остановки кровотечения необходимо по возможности более точно выяснить
преимущественное поражение регулирующей системы репродукции. С этой
целью оценивают развитие вторичных половых признаков и костный возраст,
физическое развитие, применяют рентгенографию черепа с проекцией
турецкого седла; ЭхоЭГ, ЭЭГ; по показаниям — КТ или МРТ (для исключения
опухоли гипофиза); эхографию надпочечников и щитовидной железы.
УЗИ,
особенно с допплерометрией, целесообразно проводить в динамике, так как
при этом можно визуализировать атретические и персистирую-щие
фолликулы, зрелый фолликул, овуляцию, образование желтого тела.
Дифференциальная диагностика МКПП
проводится прежде всего с начавшимся и неполным абортом, который легко
исключить с помощью УЗИ. Маточные кровотечения в пубертатном периоде не
только функциональные; они могут быть и симптомами других заболеваний.
Одно из первых мест занимает идиопатическая аутоиммунная
тромбоцитопеническая пурпура (болезнь Верльгофа). Образующиеся в
организме аутоантитела против тромбоцитов разрушают важнейшие факторы
гемокоагуляции и вызывают кровотечения. Эта врожденная патология
протекает с периодами ремиссии и ухудшения. Девушки с болезнью Верльгофа
уже с раннего детства страдают носовыми кровотечениями, кровоточивостью
при порезах и ушибах, после экстракции зубов. Первая же менструация у
больных с болезнью Верльгофа переходит в кровотечение, что служит
дифференциально-диагностическим признаком. На коже больных, как правило,
видны множественные кровоподтеки, петехии. Установлению диагноза
болезни Верльгофа помогают анамнез и внешний вид больных. Диагноз
уточняют на основании исследований крови: уменьшение числа тромбоцитов
<70-100 г/л, увеличение времени свертывания крови, длительность
кровотечения, изменение показателей коагулограммы. Иногда определяется
не только тромбоцитопения (пониженное число тромбоцитов), но и
тромбастения (функциональная неполноценность тромбоцитов). При выявлении
болезни Верльгофа и других заболеваний крови лечение осуществляется
совместно с гематологами. Используемые при этом большие дозы
дексаметазона могут приводить к аменорее на период лечения.
МКПП
могут быть результатом воспалительных изменений внутренних половых
органов, в том числе туберкулезного поражения эндометрия, рака шейки и
тела матки (редко).
Лечение маточных
кровотечений проводят в 2 этапа. На 1-м этапе осуществляется гемостаз,
на 2-м — терапия, направленная на профилактику рецидивов кровотечения и
регуляцию менструального цикла.
При
выборе метода гемостаза необходимо учитывать общее состояние больной и
величину кровопотери. Пациенткам с невыраженной анемиза-цией (уровень Hb
>100 г/л, показатель гематокрита >30%) и отсутствием по данным
УЗИ гиперплазии эндометрия проводится симптоматическая гемостатическая
терапия. Назначают сокращающие матку средства: оксито-цин,
кровоостанавливающие препараты (этамзилат, транексамовая кислота,
Аскорутин♠). Хороший гемостатический эффект дает сочетание
указанной терапии с физиотерапией — применяемых синусоидальных
модулированных токов на область шейных симпатических узлов (по 2
процедуры в день в течение 3-5 дней), а также с иглорефлексотерапией или
электропун-ктурой.
При
неэффективности симптоматической гемостатической терапии проводится
гормональный гемостаз монофазными комбинированными эстроген-гестагенными
препаратами (ригевидон*, марвелон*, регулон*
и др.), которые назначают по 1 таблетке каждый час (не более 5
таблеток). Кровотечение прекращается, как правило, в течение 1 сут.
Затем дозу постепенно снижают до 1 таблетки в день. Курс лечения
продолжают в течение 10 дней (короткий курс) или 21 дня.
Менструальноподобные выделения
после прекращения приема эстроген-гестагенов бывают умеренными и заканчиваются в течение 5-6 дней.
При
длительном и обильном кровотечении, когда имеются симптомы анемии и
гиповолемии, слабость, головокружение, при уровне Hb <70 г/л и
гематокрите <20% показан хирургический гемостаз — раздельное
диагностическое выскабливание под контролем гистероскопии с тщательным
гистологическим исследованием соскоба. Во избежание разрывов девственную
плеву обкалывают 0,25% раствором прокаина с 64 ЕД гиалуронида-зы
(лидаза*). Пациенткам с нарушением свертывающей системы крови
раздельное диагностическое выскабливание не проводится. Гемостаз
осуществляют комбинированными эстроген-гестагенными препаратами, при
необходимости (по рекомендации гематологов) — в сочетании с
глюкокор-тикостероидами.
Одновременно
с консервативным или хирургическим лечением необходимо проводить
полноценную антианемическую терапию: препараты железа (мальтофер♠, фенюльс♠ внутрь, венофер♠ внутривенно); цианокобала-мин (витамин В12♠) с фолиевой кислотой; пиридоксин (витамин В6♠) внутрь, аскорбиновая кислота (витамин С♠), рутозид (рутин♠).
В крайнем случае (уровень Hb <70 г/л, гематокрит <25%) переливают
компоненты крови — свежезамороженную плазму и эритроцитную массу.
С
целью профилактики рецидивов кровотечения после полного гемостаза на
фоне симптоматического и гемостатического лечения целесообразно
проведение циклической витаминотерапии: в течение 3 мес с 5-го по 15-й
день цикла назначают фолиевую кислоту — по 1 таблетке 3 раза в день,
глютаминовую кислоту — по 1 таблетке 3 раза в день, пиридок-син — 5%
раствор по 1 мл внутримышечно, витамин Е — по 300 мг через день, а с
16-го по 25-й день цикла — аскорбиновую кислоту — по 0,05 г 2-3 раза в
день, тиамин (витамин В1♠) — 5% раствор по 1 мл
внутримышечно. Для регуляции менструальной функции используют также
эндоназальный электрофорез лития, пиридоксина, прокаина, электросон.
Профилактика кровотечения после гормонального гемостаза заключается в
приеме монофазных комбинированных эстроген-гестагенных препаратов
(новинет*, мерсилон*, логест*, джес*) — по 1 таблетке, начиная с 1-го дня менструального цикла (в течение 21 дня), либо гестагенов — дидрогестерон (дюфа-стон*)
по 10-20 мг в день с 16-го по 25-й день в течение 2-3 мес с последующей
циклической витаминотерапией. Больным с гиперпластическими процессами
эндометрия после выскабливания, как и после гормонального гемостаза,
следует проводить профилактику рецидивов. Для этого назначают
эстроген-гестагенные препараты или чистые гестагены (в зависимости от
изменений в яичнике — атрезия или персистенция фолликула). Большое
значение имеют меры общего оздоровления, закаливание, полноценное
питание, санация очагов инфекции.
Правильная
и своевременная терапия и профилактика рецидивов МКПП способствуют
циклическому функционированию всех отделов репродуктивной системы.
Контрольные вопросы
1. Дайте определение МКПП.
2. Какова этиология МКПП?
3. Каков патогенез МКПП?
4. С чем проводится дифференциальная диагностика МКПП?
5. Изложите основные принципы лечения МКПП.
6. В чем заключается профилактика рецидивов маточных кровотечений?
Источник

