При поликистозе яичников могут быть кровотечения
Маточные кровотечения при синдроме поликистозных яичников (СПКЯ)
Наиболее распространенные причины хронической ановуляции объединяются в комплекс симптомов, характеризующих СПКЯ. Это гетерогенное эндокринное и метаболическое расстройство, возникающее у 6-10% женщин репродуктивного возраста. Этот синдром диагностируют, когда у женщины без каких-либо предшествующих состояний обнаруживают два из трех следующих критериев:
• олигоовуляцию или ановуляцию;
• гиперандрогению и/или гиперандрогенемию;
• поликистоз яичников.
У таких женщин концентрация эстрогена в течение менструального цикла соответствует норме, а синтез прогестерона бывает ановуляторным.
Синдром поликистозных яичников (СПКЯ) зачастую является результатом резистентности к инсулину. В современном представлении инсулинорезистентность часто связана с ожирением. В то же время не у всех женщин с синдромом поликистозных яичников (СПКЯ) наблюдается ожирение и резистентность к инсулину. Такая резистентность — характерный, но не обязательный симптом синдрома поликистозных яичников (СПКЯ).
Интересен механизм влияния инсулинорезистентности на развитие синдрома поликистозных яичников (СПКЯ). Инсулин повышает синтез андрогенов обоими яичниками (в первую очередь — андростендиона и тестостерона) и надпочечниками (в первую очередь — дигидроэпиандростерона). В яичниках инсулин способствует увеличению секреции андрогенов клетками theca под влиянием ЛГ и клетками стромы яичников. Такой избыток андрогенов способствует развитию гирсутизма и прибавке массы тела, характерных для женщин с синдромом поликистозных яичников (СПКЯ).
Эти андрогены путем периферической ароматизации в мышечной и жировой тканях могут быть преобразованы в эстрогены (в первую очередь эстрон), которые, воздействуя на гипофиз, приводят к повышению секреции ЛГ. Последний, в свою очередь, стимулирует повышение секреции яичниками андрогенов, взаимодействующих с инсулином. Считают, что описанное взаимодействие с положительной обратной связью — распространенная причина синдрома поликистозных яичников (СПКЯ).
Правильность такой интерпретации подтверждается тем, что у многих пациенток с излишней массой тела снижение массы тела или применение средств, повышающих чувствительность к инсулину (например, метформина), одновременно понижают резистентность к инсулину и восстанавливают нормальные овуляторные циклы.
У некоторых женщин причиной олигоовуляции или ановуляции являются системные заболевания, которые клинически трудно отличить от синдрома поликистозных яичников (СПКЯ). Хотя некоторые из них можно выявить с помощью соответствующих анализов, не все они поддаются лечению, обеспечивающему полное исчезновение симптомов, свойственных синдрому поликистозных яичников (СПКЯ).
Состояния, приводящие к возникновению симптомов, свойственных синдрому поликистозных яичников (СПКЯ), можно подразделить на две группы.
• Первая группа включает состояния, вызывающие гиперандрогенемию, которая в свою очередь может привести к нарушениям овуляции и развитию клинической картины, сходной с синдромом поликистозных яичников (СПКЯ). К этим причинам относят проявившуюся во взрослом возрасте ВГН, синдром Кушинга и болезнь Кушинга, андроген-секретирующие новообразования надпочечников или яичников.
Если симптомы СПКЯ появляются одновременно с менархе, следует подозревать ВГН. Когда у женщины с нормально протекавшим менструальным циклом неожиданно и быстро манифестируют гиперандрогения и нарушение овуляции, следует подозревать возникновение болезни или синдрома Кушинга либо андроген-секретирующую опухоль.
• Вторая группа состоит из любых системных состояний, способных нарушать овуляцию. Гипотиреоз и гиперпролактинемия — сравнительно частые состояния, которые могут не проявляться другими симптомами, кроме нарушения процесса овуляции. Анализы крови могут выявить эти расстройства в начальной стадии диагностики при подозрении на СПКЯ.
Кроме того, любое серьезное соматическое заболевание (особенно почечная недостаточность, хронические заболевания печени) может привести к нарушению овуляции. Оба этих соматических расстройства способны вызывать нарушения гемостаза. Кроме аномальных маточных кровотечений (AMК) и овуляторной дисфункции, у женщин с серьезными соматическими заболеваниями обнаруживают и другие выраженные симптомы.
— Также рекомендуем «Маточное кровотечение при атрофии эндометрия. Причины»
Оглавление темы «Маточные кровотечения»:
- Профилактика преждевременной яичниковой недостаточности (ПЯН). Рекомендации
- Возможность беременности при преждевременной яичниковой недостаточности (ПЯН). Гормональная терапия
- Аномальное маточное кровотечение (АМК). Определение
- Маточное кровотечение при беременности и инфекции. Причины
- Маточное кровотечение при новообразованиях матки. Рак и полипы
- Гормональные контрацептивы как причина маточного кровотечения. Гормональная терапия
- Ановуляция как причина маточного кровотечения. Ановуляторные кровотечения
- Маточные кровотечения при синдроме поликистозных яичников (СПКЯ)
- Маточное кровотечение при атрофии эндометрия. Причины
- Маточное кровотечение при коагулопатиях. Нарушения свертывания крови у женщин
Источник
Skip to content
На чтение 3 мин. Просмотров 790
Кровотечение при кисте яичника возникает достаточно часто. Способствуют этому разные причины, в том числе и гормональные сбои, вызванные ростом этого новообразования. Киста представляет собой полость, заполненную жидким содержимым. Для выявления причины кровотечения проводят обследование. Для лечения используют консервативные и хирургические методики.
Может ли кровить киста
При кисте яичника кровотечение может возникать:
- При нарушении целостности оболочек новообразования. Это опасное осложнение, при котором содержимое опухоли изливается в брюшную полость. Это приводит к развитию перитонита, поэтому пациентка нуждается в медицинской помощи.
- При быстром увеличении размера кистозного образования. В таком случае появляются кровянистые влагалищные выделения. Они не зависят от фазы менструального цикла. Кровотечение и дисфункция яичников, вызванная ростом кисты, неразрывно связаны. Выделения при поликистозе яичников нередко приобретают обильный характер, превращаясь в фолликулярные кровотечения.
- Если киста имеет геморрагический характер. Кровоточить эта опухоль начинает при появлении в ее составе злокачественных клеток. Не менее опасными являются эндометриоидные образования. Они имеют сложную структуру и характеризуются склонностью к спонтанному разрыву.
Как остановить
Для остановки крови при кисте яичника применяют следующие консервативные методики:
- Введение гемостатиков. Дицинон или аминокапроновая кислота быстро останавливают кровотечение. Этот метод является временной мерой, используемой при подготовке к операции.
- Применение препаратов, повышающих свертываемость крови. Лекарственные средства используются при длительных межменструальных кровотечениях. Назначают их после проведения коагулограммы. При частом применении таких таблеток повышается риск возникновения тромбоза.
- Введение компонентов плазмы. Используется при выраженной кровопотере для стабилизации состояния пациентки.
- Введение гормонов, вызывающих сокращения матки. Капельницы с окситоцином ставятся при обильных менструациях и ациклических кровотечениях, вызванных ростом кисты.
- Прием препаратов железа. Частые кровотечения сопровождаются развитием анемии. Железосодержащие средства (Фенюльс, Феррумлек) помогают повысить уровень гемоглобина.
- Гормональная терапия. Применяются гормоны, замедляющие развитие кистозного образования и уменьшающие объем кровянистых выделений (гестагены, андрогены). Препарат подбирается в зависимости от типа кисты, возраста пациентки и общего состояния организма.
При разрыве новообразования применяются лапароскопические операции. Порядок выполнения вмешательства включает следующие этапы:
Как часто Вы сдаете анализ крови?
- постановку общего наркоза;
- обеспечение доступа к брюшной полости (в области пупка делаются небольшие разрезы);
- введение эндоскопа с подсветкой и хирургических инструментов;
- заполнение брюшной полости стерильным газом (облегчает отделение яичника от окружающих тканей и органов);
- введение в полость кисты раствора, способствующего склеиванию оболочек образования;
- аспирацию (кистозное содержимое откачивают из брюшной полости, после чего проводят промывание антисептическими растворами);
- наложение швов и стерильной повязки.
Лапароскопия отличается коротким восстановительным периодом и высокой эффективностью. Недостатком этого метода является высокий риск повреждения окружающих тканей. При выполнении проколов травмируются крупные сосуды, что приводит к развитию кровотечения. Другим методом лечения кисты яичника считается полостная операция. Выполняется она следующим образом:
- на брюшной стенке делают длинный разрез;
- поврежденный яичник отделяют от окружающих тканей, кистозную полость ушивают (для этого применяются кетгутовые нити);
- жидкость из брюшной полости откачивают.
Лапаротомия является травматичной операцией, поэтому при наличии небольших опухолей проводится редко. Вмешательство показано при разрыве гигантских образований, сопровождающемся излитием большого количества жидкости и появлением обильных кровотечений. После операции женщина находится в стационаре, ей вводят обезболивающие и антибактериальные средства. В первые месяцы запрещаются любые физические нагрузки.
Читайте также:
- Лопнул сосуд на пальце руки причины
- Аномальные маточные кровотечения
- Как лечить появление сгустков крови в кале у взрослого человека и почему может быть стул женщин (мужчин) с кровавыми следами без боли
- Как остановить кровь из губы и что делать когда кровоточат (трескаются)
САМОЛЕЧЕНИЕ ОПАСНО ДЛЯ ВАШЕГО ЗДОРОВЬЯ
Источник
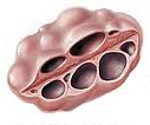
Поликистоз яичников – это увеличение гонад за счёт кистозной атрезии фолликулов. Является одним из признаков синдрома поликистоза яичников и нередко употребляется как синоним данной патологии. Другие симптомы заболевания включают нарушения менструальной и репродуктивной функции, признаки вирилизации, ожирение. Диагноз основывается на данных анамнеза, результатах общего и гинекологического осмотра, ультрасонографии, гормонального анализа. Лечение комплексное, включает коррекцию обменно-эндокринных нарушений, клиновидную резекцию или каутеризацию яичников.
Общие сведения
Термин «поликистоз яичников» может трактоваться как УЗ-признак, поликистозные изменения гонад, наблюдающиеся в норме или при ряде патологий, или как конкретное заболевание – синдром поликистозных яичников (СПКЯ, СПЯ, склерополикистоз). Его историческое название – синдром Штейна-Левенталя, по имени чикагских гинекологов, наиболее чётко описавших симптомы классической формы болезни в 1935 году. Поликистоз обнаруживается при УЗИ в 16-30 лет, частота встречаемости составляет до 54% среди женщин фертильного возраста. Склерополикистоз регистрируется у 5-20% женщин.
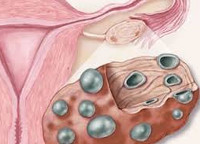
Поликистоз яичников
Причины
Распространённые причины бессимптомного преходящего поликистоза яичников (мультифолликулярных гонад), являющегося нормой, – стресс, физическая нагрузка, приём гормональных контрацептивов. Провоцирующие факторы вторичных поликистозов, возникших на фоне известных заболеваний, различны и связаны с механизмом развития этих патологий. Этиология СПЯ изучена слабо. Предполагается, что в 80% причины имеют врождённый характер, в 20% – приобретённый. Возможные факторы риска:
- Экзогенные: инфекционно-воспалительные заболевания, перенесённые в детском и пубертатном возрасте (хронический тонзиллит, детские инфекции, хронические воспаления внутренних половых органов), ЧМТ (сотрясения головного мозга, ушибы, контузии), затяжное психоэмоциональное напряжение (информационный стресс, повышенная учебная нагрузка).
- Эндогенные: неблагоприятное воздействие на плод (андрогенов, эпигенетических факторов, последствия патологического течения беременности или родов), низкий вес при рождении, врождённый генетически обусловленный дефект ферментативных систем гонад.
Особая роль отводится наследственной предрасположенности. Известны случаи семейного склерополикистоза. Высока вероятность патологии у женщин, чьи матери или сёстры страдают этим заболеванием. Генетический риск рождения дочери со склонностью к СПЯ у больной матери усугубляется ввиду ещё одной причины – плод развивается при избытке тестостерона. Фактором риска наследования по мужской линии является раннее облысение у кровных родственников-мужчин.
Патогенез
Поликистоз яичников характеризуется накоплением незрелых фолликулов ввиду ановуляции. При случайных ановуляторных циклах такие «кисты» со временем рассасываются без последствий, при регулярных провоцируют развитие патологии. Патогенез СПКЯ до настоящего времени не выяснен, на этот счёт существует несколько теорий. Первичный дефект механизма обратной связи может исходить из гипоталамо-гипофизарной системы, яичников, надпочечников.
Десинхронизация функций эндокринных желёз приводит к повышенному синтезу гонадами андрогенов без их дальнейшей ароматизации в эстрадиол, отсутствию овуляции (как следствие, к бесплодию), дефициту прогестерона, поликистозному изменению фолликулов, утолщению овариальной капсулы. Андростендиол ароматизируется жировой тканью и надпочечниками в эстрон, возникает относительная гиперэстрогения, ведущая к гиперплазии эндометрия.
В крови повышается уровень свободного тестостерона, результатом гиперандрогении является вирилизация. Развившаяся вследствие инсулинорезистентности гипергликемия усугубляет дисбаланс, способствуя усилению синтеза овариальных андрогенов, нарушению связывания тестостерона, что ещё больше повышает уровень этого гормона и эстрона.
Классификация
По происхождению поликистоз яичников классифицируется как первичный (СПКЯ) и вторичный (сопутствующий известным нозологическим формам). Склерополикистоз разделяют на две формы – с ожирением и с нормальной или сниженной массой тела. Кроме того, выделяют 4 фенотипа СПЯ, в основе которых лежат симптомы, являющиеся критериями диагностики (ESНRE/ASRМ, 2007):
- Фенотип A (классический). Сочетание гиперандрогении с ановуляцией, поликистозом. Частота встречаемости 54%.
- Фенотип B (ановуляторный). С гиперандрогенией, овуляторной дисфункцией, без поликистоза. Распространённость 29%.
- Фенотип C (овуляторный). Гиперандрогения и поликистоз. Частота встречаемости 9%.
- Фенотип D (неандрогенный). Ановуляция и поликистоз. Встречаемость 8%.
Симптомы поликистоза яичников
Преходящие кистозные изменения обычно протекают без внешних признаков. При склерополикистозе симптомы могут проявляться с менархе, реже – на фоне установившегося цикла. У 85% женщин отмечаются менструальные нарушения: сначала пройоменорея чередуется с опсоменореей, ациклическими кровотечениями, регистрируется гипо- и олигоменорея. Затем интервалы между кровотечениями удлиняются, развивается гипоменструальный синдром и аменорея.
Спустя несколько лет после начала месячных возникает гирсутизм, кожные симптомы гиперандрогении: себорея, акне. У 30-40% пациенток формируется ожирение. Стойкая ановуляция приводит к бесплодию. У 10-15% больных может наступать спонтанная беременность, которая чаще всего заканчивается невынашиванием. Могут наблюдаться такие симптомы, как галакторея, психоэмоциональные и вегето-сосудистые расстройства, сходные с климактерическим синдромом.
Осложнения
Наиболее грозным осложнением нелеченного склерополикистоза является гормонозависимый эндометриальный рак, развивающийся у 19-25% больных. К другим отдалённым последствиям относятся различные виды цереброваскулярной недостаточности (риск повышается в 2,8-3,4 раза), толерантность к глюкозе, возникающая у 40% пациенток после 40 лет и прогрессирующая у половины из них до сахарного диабета второго типа на протяжении шести лет.
Для больных репродуктивного возраста характерны акушерские осложнения – гестационный сахарный диабет, преэклампсия, преждевременные роды (риск этих патологий возрастает втрое, вчетверо и вдвое соответственно). Втрое повышается риск перинатальной смертности. К осложнениям нередко приводят некоторые методы лечения заболевания: после индукции овуляции развивается синдром гиперстимуляции яичников, оперативное вмешательство влечёт за собой трубно-перитонеальное бесплодие.
Диагностика
Поликистоз яичников как морфологическое изменение является не диагнозом, а признаком возможной патологии. Диагноз устанавливается гинекологом при участии врача ультразвуковой диагностики, эндокринолога. Об СПКЯ свидетельствуют следующие симптомы (обязательно наличие как минимум двух): лабораторные или визуальные признаки гиперандрогении; олиго- или ановуляция; поликистозные изменения . Методы диагностики включают:
- Клинический осмотр. При беседе с пациенткой, общем осмотре склерополикистоз можно предположить по жалобам на нарушение менструального цикла и бесплодие, наличию СПЯ у близких родственниц, повышенному индексу массы тела, вирилизации (гирсутизму, гипертрихозу, жирной, склонной к угревой сыпи коже). При гинекологическом исследовании – по увеличенным яичникам.
- Ультрасонография. При трансвагинальном УЗИ яичников поликистоз характеризуется увеличенным (свыше 9-10 кубических см.) объёмом гонад; расположенными под утолщённой капсулой увеличенными (2-10 мм) атретическими фолликулами (более 10) без доминантного; гиперплазированной (до четверти от общего объёма) стромой. Фолликулометрия выявляет менее 6 овуляций за год.
- Лабораторные исследования. При андрогенемии анализ гормонов подтверждает повышение уровня лютеинизирующего гормона и его соотношения к фолликулостимулирующему (более 2,5), повышение индекса свободного тестостерона. О сопутствующей инсулинорезистентности косвенно свидетельствуют результаты биохимического анализа крови – повышение триглицеридов, снижение ЛПВП, гипергликемия.
Дополнительно назначается биохимический анализ крови, гистероскопия с биопсией эндометрия, УЗИ надпочечников, щитовидной железы, рентгенография или МРТ турецкого седла. Некоторые клиницисты рекомендуют отличать поликистоз по данным УЗИ от мультифолликулярных яичников, характеризующихся меньшим размером «кист», неизменённой капсулой и стромой, нормальным объёмом и эхогенной структурой гонад. Такие изменения часто являются вариантом нормы.
Первичный поликистоз яичников следует дифференцировать с вторичным, наиболее частыми причинами которого являются врождённые патологии (адреногенитальный синдром, врождённая гиперплазия коры надпочечников), нейрообменно-эндокринный синдром, болезнь Иценко-Кушинга, а также вирилизирующие опухоли яичников и надпочечников. Для исключения опухолевого процесса может потребоваться консультирование онкогинеколога, онкоуролога.
Лечение поликистоза яичников
Выбор лечебной тактики зависит от причины, вызвавшей данное состояние, и имеющейся симптоматики. Поликистоз яичников, не проявляющийся какими-либо расстройствами, не требует лечения. При вторичном поликистозе назначается коррекция нарушений, обусловленных основным заболеванием. Лечебные мероприятия при СПКЯ определяются клинической картиной патологии.
Консервативная терапия
Лечение СПКЯ включает несколько этапов, направлено на нормализацию метаболических нарушений, восстановление овуляторного цикла и генеративной функции, устранение гиперпластических процессов эндометрия и проявлений гиперандрогении. В первую очередь проводится лечение метаболического синдрома и эндометриальной гиперплазии (при их наличии), затем, если пациентка желает иметь детей, приступают к индукции овуляции.
- Коррекция метаболических нарушений. Всем больным с ожирением рекомендуется модификация образа жизни – физические нагрузки, диета с ограничением острых и солёных блюд, жидкости – до 1,5 л в сутки. Калорийность дневного рациона до 2 000 ккал, 52% калорий должно приходиться на углеводы, 16% – на белки, 32% – на жиры, две трети последних – ненасыщенные. При инсулинорезистентности, гиперинсулинемии назначают инсулинсенситизаторы.
- Терапия гиперплазии эндометрия. При ожирении, рецидивирующих гиперпластических процессах, аденомиозе предпочтительно использование гестагенов, при нормальной массе тела и первично выявленной гиперплазии – эстроген-гестагенов. Препараты могут назначаться в циклическом или непрерывном режиме. Аденомиоз также лечат аналогами гонадолиберина.
- Лечение бесплодия. Не самый эффективный, но наиболее безопасный метод – применение эстроген-прогестиновых препаратов («ребаунд-эффект» после их отмены может привести к овуляции). При ановуляторном бесплодии индукция овуляции осуществляется кломифеном, летрозолом, в случае их неэффективности – гонадотропными средствами. Для наступления беременности могут применяться технологии ЭКО.
- Лечение гирсутизма и акне. Для устранения внешних проявлений гиперандрогении используются гормональные контрацептивы (орально, в виде пластырей или вагинальных колец) спиронолактон. Предпочтение отдаётся комбинированным гормональным препаратам без андрогенного действия или с антиандрогенным эффектом. Для повышения косметического эффекта применяется лазерная и фотоэпиляция.
Хирургическое лечение
В большинстве случаев восстановить менструальную и детородную функцию способно лишь хирургическое лечение. Вмешательства на яичниках осуществляются лапароскопическим доступом, что минимизирует риск спаечного процесса. Оперативное лечение при рецидивирующих гиперплазиях эндометрия также назначается женщинам, не планирующим беременность.
- Дриллинг яичников. Деструкция точечным электродом гиперплазированной стромы. Применяется для стимуляции овуляции при небольшом увеличении гонад. Включает различные методики – электро-, лазер-, диатермокаутеризацию. Недостаток метода – относительная краткосрочность лечебного эффекта.
- Клиновидная резекция. Иссечение клиновидного участка, включающего корковый и мозговидный слои. Выполняется с целью индукции овуляции при выраженном увеличении яичников или для предупреждения рецидивов эндометриальной гиперплазии. Недостаток – снижение овариального резерва, возможна ранняя или преждевременная менопауза.
Об успешности хирургического вмешательства свидетельствует восстановление овуляторной функции в первые недели после операции. Если овуляция не происходит в течение двух-трёх циклов, проводится её медикаментозная стимуляция. Беременность обычно наступает в течение 6-12 месяцев. Вероятность благоприятного исхода уменьшается прямо пропорционально времени с момента операции.
Предупреждение рецидива
Существующие методы лечения синдрома поликистозных яичников чаще всего не позволяют добиться стойкого излечения. Причиной является невозможность устранения основных патогенетических звеньев болезни. Симптомы и структурные овариальные изменения возобновляются в течение пяти лет после хирургического вмешательства, что обуславливает необходимость поддерживающего лечения.
Для регуляции менструального цикла, предупреждения эндометриальной гиперплазии, гирсутизма и гиперандрогенной дерматопатии на постоянной основе вплоть до менопаузы пациенткам назначают комбинированные гормональные контрацептивы или гестагены во вторую фазу цикла. Такая тактика также способствует сохранению репродуктивной функции у части больных.
Прогноз и профилактика
При поликистозе яичников прогноз для жизни благоприятный при отсутствии злокачественной трансформации эндометрия. Прогноз реализации репродуктивной функции зависит от того, насколько рано было начато лечение, какие причины лежат в основе патологии. Так, лечение бесплодия наиболее эффективно при отсутствии вирильного и метаболического синдрома, выраженных гипоталамо-гипофизарных нарушений.
Первичная и вторичная профилактика поликистоза яичников заключается в борьбе с ожирением, своевременном выявлении и коррекции гипоталамо-гипофизарной, надпочечниковой, овариальной дисфункции. Женщины, страдающие СПКЯ, входят в группу высокого риска развития рака тела матки, поэтому подлежат диспансерному наблюдению, включающему контрольные исследования (УЗИ, гистероскопию, при необходимости – лечебно-диагностический кюретаж эндометрия).
Источник


