При мастопатии грудь увеличивается
Красивая женская грудь – предмет волнующей гордости прекрасной половины человечества. Однако внешняя безупречность может сопровождаться внутренними патологиями: когда маленькие проблемы молочной железы перерастают в нечто небезобидное и угрожающее. Поэтому врачи-маммологи не устают повторять – женщина должна обращать внимание на любые сигналы, которые посылает ей этот неотделимый от ее женского естества орган. И не следует дожидаться, когда эти сигналы станут невыносимо болезненными.
Одним из распространенных патологических состояний молочной железы является мастопатия. Более чем 60% современных женщин рано или поздно сталкиваются с этим диагнозом. Причем столь серьезный показатель данное состояние приобрело за последние 100 лет. Ранее женщины жаловались на болезненные ощущения в груди гораздо реже. С чем это связано?
Причины мастопатии
Начнем собственно с определения. Мастопатия – это патологическое гормонозависимое состояние молочных желез женщины, сопровождающееся разрастанием железистой ткани. Несмотря на «удаленность» от репродуктивных «очагов», молочные железы самым непосредственным образом зависимы от процессов, происходящих в матке, яичниках и других репродуктивных органах, оказывающих прямое действие на состояние половой системы женщины. Наиболее влиятельны в этом смысле яичники, которые продуцируют эстрогены, прогестероны и андрогены – самые «женские» гормоны. Любой сбой в работе яичников приводит к гормональному дисбалансу, который «бьет» по органам репродуктивной системы, что проявляется в виде патологических разрастаний тканей органов – эндометрия матки, яичников, железистой ткани груди, наконец. Такие разрастания и являются проявлениями мастопатии. Гормональный сбой в работе яичников – лишь одна из причин мастопатии. Она может проявляться также как признак плохой работы печени, почек (надпочечников), даже гипофиза (этот орган продуцирует пролактин – гормон, стимулирующий производство молока; если стимуляция происходит вне вскармливания младенца – грудь отреагирует на нее увеличением, нагрубанием, болезненностью).
Все описанные гормональные сбои – результат радикального изменения сексуального образа жизни женщины. Сдвинувшийся срок рождения первого ребенка, резкое уменьшение количества беременностей и детей (на смену которым, пришли, увы, аборты), периода выкармливания младенцев (а то и полный отказ от естественного вскармливания) – все это причины мастопатии. До 20 века женщина была практически весь период фертильности либо беременна, либо вскармливала детей грудью в течение продолжительного периода, заставляя тем самым организм работать на формирование естественного здорового гормонального фона. Современная женщина не может позволить себе подобный образ жизни. Она предохраняется от беременностей (в том числе – и оральными контрацептивами, которые могут усугубить ситуацию при самостоятельном применении), подавляя репродуктивную функцию и освобождая от работы соответствующие органы, которые и реагируют на подобную незанятость «гормональным беспределом».
Виды мастопатии
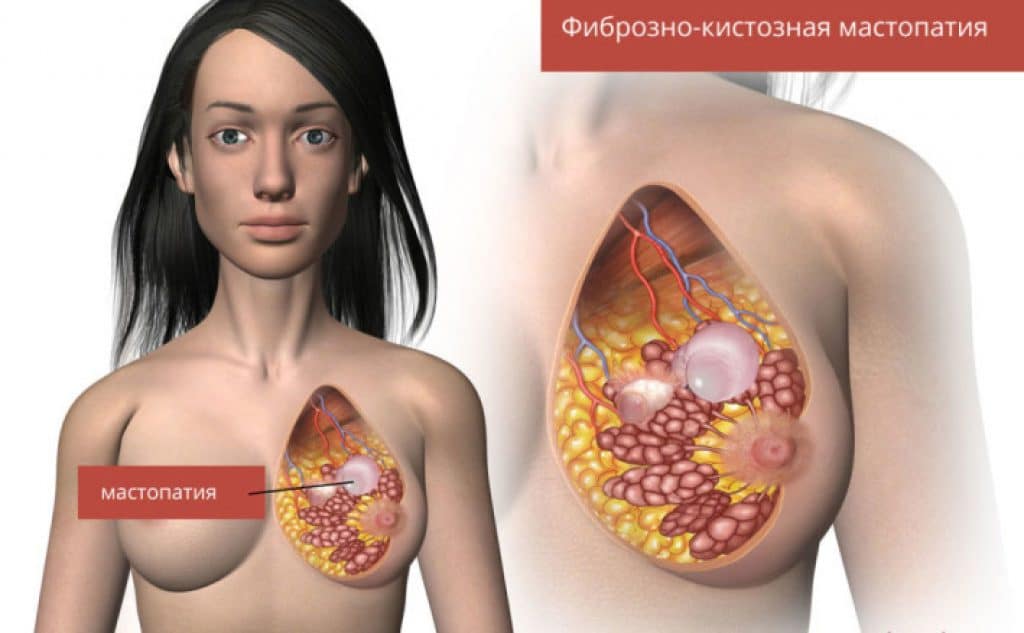
Итак, грубо говоря, мастопатия – это разрастание тканей груди с образованием доброкачественных опухолей. Эти разрастания могут ощущаться тактильно, в зависимости от вида мастопатии. Последние определяются стадией заболевания.
Таблица 1. Виды мастопатии
Проявления диффузной мастопатии – не меньший повод обратиться к маммологу, чем ощущения, сопровождающие узловую или фиброзно-кистозную мастопатии. Своевременное распознание заболевания на самом раннем этапе может быть успешно пролечено консервативно. Это предотвратит операцию, которая неизбежна на фиброзно-кистозной стадии. Ведь даже если опухоль доброкачественная, ее иссечение – это наркоз и ограничения на период реабилитационного периода; в случае же перерождения доброкачественных образований в злокачественные, последствием непролеченной вовремя мастопатии в лучшем случае станет изнурительная борьба с болезнью в течение долгих лет, потеря части или одной из желез, химиотерапия и пр. Худший же исход, казалось бы, когда-то всего лишь неприятных ощущений в груди, может быть летальным. Вот почему маммологи не перестают повторять – самое действенное лекарство от рака груди – его профилактика.
Диагностика мастопатии
Окончательный диагноз «мастопатия» женщине может поставить только врач-маммолог. Впрочем, в случаях с узловой или фиброзно-кистозной мастопатией женщине будет многое очевидно уже до того, как диагноз будет прописан в медицинской карте, регулярные, постепенно усиливающиеся боли, состояние груди сообщат со всей очевидностью, что происходит «что-то не то».
Диагностика мастопатии включает в себя ряд методов: первичный осмотр, пальпация, маммографическое исследование, ультразвуковая диагностика железистой ткани груди. Исследование проводится в положении стоя (пациентка стоит с поднятыми руками), затем – лежа (на кушетке). Обращается внимание на внешний вид органа, признаки асиметричности, увеличения одного из органов, расположение и состояние сосков, выделения из них, цвет ареолы, состояние прилежащих к железам областей (подмышечных впадин, ключиц, шеи, состояние лимфоузлов в этих зонах).
Если врач видит недостаточной внешнюю диагностику, он использует методы УЗИ или рентгенографии. Последняя называется маммографией и уступает в своих возможностях более современному УЗИ, которое позволят разглядеть довольно мелкие, в 1–2 мм, образования. К тому же, УЗИ совершенно безвредно для организма пациентки и может проводиться несколько раз без угрозы для здоровья, не имеет ограничений в виде возраста пациентки и ее текущего состояния (маммография недопустима для пациенток младше 35, кормящих и беременных женщин).
В случае если эти первичные мероприятия дали положительный результат и обнаружены патологические изменения в тканях груди, врач берет пункцию узлового или фиброзного образования и заказывает цитологию извлеченного материала. Это исследование расставляет окончательные точки над «i» в установке диагноза «мастопатия», с установлением степени заболевания и способов лечения.
Самодиагностика мастопатии
Темой отдельного разговора в случае мастопатии является самодиагностика. Если к маммологу в профилактических целях женщина попадает в самом оптимистичном случае один раз в год, то самостоятельно изучать свою грудь она может хоть каждый день. Однако перспективным видится все-таки делать это не так часто, а именно – один раз в месяц на 7-9 день цикла. Последнее условие весьма важно: в различные дни менструального месяца состояние груди женщины может значительно отличаться, в особенности – если грудь чутко откликается на гормональные процессы в организме. Поэтому истинными будут только результаты, показывающие динамику развития мастопатии (если таковая имеется) именно в первые дни после месячных, когда гормоны затихают, лишняя жидкость покидает грудь и она менее напряжена и более послушна для пальпации.
Для самодиагностики необходимо большое зеркало и хорошее освещение. Зеркало покажет асимметрию, цвет сосков, состояние венозной сетки. Нужно аккуратно сдавить сосок и проверить, нет ли из него каких бы то ни было выделений секрета. Затем необходимо поднять руку, завести ладонь за спину и противоположной рукой исследовать грудь круговым движением по часовой стрелке от соска к периферии груди. Поменять руки и проделать те же манипуляции с противоположной грудью. Любые неестественные ощущения под кожей, боль, неприятные ощущения, должны стать предметом дальнейшего профессионального исследования.
Профилактика мастопатии
Итак, свести неприятные последствия мастопатии к минимуму можно, если не пускать процесс образования патологических тканей в груди на самотек. Грудь сообщает о себе девочкам в начале полового созревания естественной болью в период активизации железы. Далее женщина привыкает жить с этой регулярной болью, которая будет сопровождать ее и в периоды беременности, установления кормления и другие. Таким образом формируется внутренний стереотип – болезненность молочной железы груди – это нормально. Отнюдь! Боль – это сигнал организма, к которому всегда следует относиться с предельным вниманием. Идеальным является поведение матери, которая объясняет дочери-подростку, помимо прочего, что происходит с ее грудью и о необходимости следить за ней ежемесячно – подобная привычка может серьезно повысить качество жизни девушки в будущем.
Что касается профилактики мастопатии в целом, напомним, что здоровое сексуальное поведение – один из серьезных факторов защиты от этого состояния. Регулярная половая жизнь, рождение 2–3 детей с максимально длительным периодом грудного вскармливания (которое подавляет активность яичников и производство новых яйцеклеток, сопровождающихся выбросом гормонов), иными словами – уменьшение количества менструаций в течение периода фертильности – все это серьезно снижает риски мастопатии.
Источник
Приветствуем на нашей страничке каждого путника, бредущего по путям Интернета. Мы рады, что вы заглянули на наш сайт. Сегодня мы говорим о красоте женской груди. И о том, может ли мечтать женщина с мастопатией об улучшении форм бюста с помощью аугментационной маммопластики. Присоединяйтесь к беседе, и по прочтении статьи вы узнаете ответ.
Пластика груди и фиброзно-кистозная болезнь

Каждая женщина хочет чувствовать себя прекрасной и желанной, иметь пышный подтянутый бюст. Для кого-то не проблема сделать пластику груди, а кто-то не знает может ли позволить себе чудо хирургии. Причиной тому нарушение состояния здоровья, называемое мастопатией или кистозно-фиброзной болезнью.
Многие консервативные методы (массаж и любые процедуры, стимулирующие приток крови к тканям железы) недоступны для женщин, страдающих этим недугом. Возможно ли оперативное увеличение груди при мастопатии? Этот вопрос волнует тысячи женщин. Ведь каждая третья по статистике знакома с одной из форм данной болезни.
Если эта тема актуальна и для вас, мы рады улучшить ваш настрой. Мастопатия в общем случае не является противопоказанием для маммопластики, в том числе аугментационной.
Можно ли сделать операцию вам? Точный, достоверный ответ без консультации маммолога не возможен. Лишь после того, как этот специалист дает «добро» на оперативное вмешательство, пластический хирург оценивает свои навыки, ваше состояние, и говорит уверенное «да».

Если заветное «да» прозвучало, помните, эндопротезирование — не повод прекращать лечение мастопатии. Заболевание носит хронический характер, и требует постоянного врачебного контроля.
Единственное же реальное неудобство, связанное с протезированием, поджидает вас на приеме у УЗИ-диагноста. В ряде случаев наличие эндопротеза снижает достоверность информации, полученной при ультразвуковом обследовании.
Немного о мастопатии
Мастопатия — это собирательное название нескольких видов патологии железистой ткани груди, связанных с ее разрастание:
- с преобладанием кистозных образований;
- с активным фиброзированием;
- с ростом собственно железистых тканей.
Патология носит доброкачественный характер. Выделяют формы:
- узелковую (при образованиях фиброзного характера размером от горошины до грецкого ореха);
- диффузную.
Действия врача: его согласие вас оперировать, выбор типа доступа к месту имплантации и ряд других его решений будут зависеть от формы вашей болезни.
Протезировать или нет?
При диагнозе фиброзно-кистозная мастопатия на начальном этапе специалисты посоветуют пролечить болезнь. Конечно, пролеченная мастопатия, это не излеченное заболевание. Но в большинстве случаев после проведения курса лечения операция становится возможной. В этом случае действия хирурга могут быть следующими:
- при единичном и небольшом фиброзном очаге (до 1 см) хирург может ничего не делать для его удаления, лишь введет импланты;
- при достаточно крупных очагах (от 1-1,5 см) их могут удалить в процессе операции.
Если врач не обладает навыками удаления кист либо есть какие-то технические трудности при совмещении вмешательства по удалению фиброзного узла и имплантации, маммопластика может проводиться в два этапа:
- удаление кисты;
- имплантация эндопротеза.

При больших размерах опухоли с преобладанием фиброзной ткани шанс на получение хорошего результата после операции, как и на проведение собственно операции ниже. Соединительнотканные разрастания мало эластичны. Это затрудняет введения протеза.
Увеличивается ли риск озлакачествления фиброзно-кистозной опухоли при имплантации?
До недавних пор считалось, что силиконовая грудь — это гигантский шаг к раку молочной железы, особенно если имплантация была проведена при диффузной мастопатии. Сегодня производители современных эндопротезов уверяют, что такой опасности нет. Силикон:
- не попадает в ткани железы, при сохранении целостности капсулы;
- не диффундирует и не абсорбируется при ее разрыве;
- не проникает в молоко, если женщина забеременела после имплантации
То есть риск для женщины и ее возможного потомства при внедрении имплантов минимален. А вот если увеличивать грудь с доступом через ареолу, то при мастопатии возрастает риск фиброзирования довольно больших участков железистой ткани. Этот метод получения доступа к месту имплантации протеза травматичен для железы, а ее рубцевание — это и есть фиброзный процесс.
 Делать ли пластику груди с эндопротезированием при мастопатии решать вам. Но мы надеемся, что эта статья помогла принять правильное, адекватное ситуации решение каждой из наших читательниц, заинтересованных в изменениях параметров бюста. Независимо оттого, страдают ли они от фиброзно-кистозной болезни или нет.
Делать ли пластику груди с эндопротезированием при мастопатии решать вам. Но мы надеемся, что эта статья помогла принять правильное, адекватное ситуации решение каждой из наших читательниц, заинтересованных в изменениях параметров бюста. Независимо оттого, страдают ли они от фиброзно-кистозной болезни или нет.
Мы же прощаемся до новых статей. Читайте наши новости, делитесь ими с друзьями.
Источник