При легочном кровотечении фбс проводится
Легочное кровотечение принято разделять
на гемоптоэ (массивное откашливание
крови) и гемофтиз (кровохарканье). Причины
гемоптоэ: туберкулез, острые и хронические
легочные нагноения, злокачественные
образования. Причины гемофтиза: ХОБЛ,
пневмонии, кисты. Пороки развития,
заболевания сердечно-сосудистой системы,
осложнения легочного кровотечения –
асфиксия.
Кровохарканье − отделении
с мокротой за сутки до 50 мл крови.
Массивным принято считать легочное
кровотечение объемом более 240-600 мл в
течение 24-48 ч.Массивное
кровотечение представляет непосредственную
угрозу для жизни больного вследствие
нарушения системной гемодинамики и/или
развития ОДН. При массивном кровотечении
госпитализировать больного в торакальную
хирургию.
Выделяют три степени легочного
кровотечения:
I степень – объем кровопотери за сутки
до 300 мл;
II степень – объем кровопотери за сутки
300–700 мл;
III степень – объем кровопотери за сутки
>700 мл.
Ориентировочная оценка кровопотери
проводится по табл. 10 (см. ниже)
А.В.Иванов и соавт. (1997) выделяют 5 основных
клинических вариантов развития и течения
легочного кровотечения.
асфиктическое — молниеносное развитие
гипоксии, гиперкапнии в результате
тотальной гемообтурации и гемоаспирации
в трахеобронхиальное дерево. Смерть
больных наступает, как правило, в течение
нескольких минут.непрерывное, волнообразно продолжающееся
кровотечение при котором интенсивность
поступления крови в трахеобронхиальное
дерево и легочную ткань на протяжении
времени значительно колеблется, создавая
полную иллюзию его прекращения, часто
сопровождается развитием аспирационной
пневмонии.легочное кровотечение начинается с
кровохарканья и на протяжении одних
или нескольких суток медленно, но
неуклонно нарастает, сопровождается
развитием аспирационной пневмонии.состоявшееся (закончившееся) кровотечение
при бронхоскопии кровь либо вообще
отсутствует, либо определяются ее
следы. Наиболее достоверным признаком
закончившегося кровотечения является
полное отсутствие следов крови в момент
выполнения повторной бронхоскопии
через 1 сутки.рецидивирующее повторный эпизод
кровотечния в любой промежуток времени
после полного и окончательного
прекращения предыдущего кровотечения.
Диагностика. Наиболее информативными
методами диагностики являются
рентгенологические методы исследования
– ренгеноскопия, рентгенография, при
необходимости – КТ.
Для уточнения источника кровотечения
используют бронхоскопию, бронхогра-фию,
ангиопульмонографию или селективную
ангиографию бронхиальных артерий.
В диагностическом планенеобходимо
провести дифференциальную диагностику
между легочным и желудочно-кишечным
кровотечением.
Таблица
8. Дифференциальный диагноз между
легочным кровотечением и кровавой
рвотой
Признаки | Кровохарканье (кровь | Кровавая |
Выделение | Кровь | Кровь |
Цвет | Алая, | Тёмно-красная |
рН | Щелочная | Кислая |
Консистенция | Пенистая, | Крайне |
Мелена | Если | Мелена |
Анамнез | Заболевания | Язвенная |
Длительность | Кровохарканье | Рвота |
Пример диагноза
Основной Ds:
Центральный рак правого легкого T3N2M1.
Осложнение: Легочное
кровотечение III
ст, геморрагический шок
Лечение
Общие мероприятия.
Необходима срочная
госпитализация больного в отделение
интенсивной терапии, где должен
проводиться непрерывный мониторинг
ЧСС и АД, насыщения артериальной крови
кислородом (SaO2
в норме более
90 %). Пациенту необходим покой; если
установлен источник кровотечения, то
больной должен лежать на стороне
источника; назначают седативные
препараты. Противокашлевые средства
противопоказаны.При нарушении
гемодинамики проводят трансфузию
растворов и компо-нентов крови, при
нарастании ОДН показаны кислородотерапия
или ИВЛ. В тех случаях, когда легочное
кровотечение ассоциировано с обострением
воспалительного процесса в легких,
назначают антибиотики.Возможно применение
вазопрессина внутривенно в виде болюса
в дозе 20 ед. с последующим непрерывным
введением со скоростью 0,2 ед/мин в
течение 36 ч. Большее значение придается
инвазивным процедурам и хирургическим
вмешательствам.Как правило, поиск
источника кровотечения начинают с
проведения фибробронхоскопии. Источник
кровотечения при фибробронхоскопии
выявляют в 90 % случаев при продолжающемся
кровотечении и в 50 % — после прекращения
кровотечения. Во время ФБС возможно
проведение интубации главного бронха
непораженного легкого для предотвращения
аспирации крови и обеспечения вентиляции.
В экстренных ситуациях проводят
тампонаду главного бронха пораженной
стороны катетером с баллончиком (типа
Фогарти), выполняют эндобронхиальные
инстилляции раствором адреналина через
ирригационный катетер. Эффективен
лаваж кровоточащего сегмента холодным
физ. раствором, растворами фибриногена
или тромбина.Одним из современных
эффективных методов диагностики и
лечения легочного кровотечения является
селективная
артериография
с последующей эмболизацией
бронхиальных
артерий. Данная процедура проводится
только во время кровотечения или не
позже чем через 6-12 ч после его остановки.
В качестве материалов для эмболизации
применяют желатиновую губку,
поливинилалкоголь.Наиболее эффективным
методом терапии при массивном кровотечении
считается резекция кровоточащего
сегмента легких. Однако выполнение
оперативного вмешательства часто
невозможно у больных с тяжелыми
хроническими заболеваниями легких,
так как кровотечение развивается на
фоне значительного ограничения
вентиляционного резерва. Если
прогнозируемый ОФВ1
после операции составит менее 800 мл,
оперативное вмешательство не проводят.
Соседние файлы в папке metodichki
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
 Среди осложнений, возникающих при заболеваниях и повреждениях органов дыхания, легочное кровотечение (ЛК) относится к числу наиболее тяжелых и опасных. Под термином ЛК понимают излияние крови в просвет трахеобронхиального дерева в результате той или иной патологии легких.
Среди осложнений, возникающих при заболеваниях и повреждениях органов дыхания, легочное кровотечение (ЛК) относится к числу наиболее тяжелых и опасных. Под термином ЛК понимают излияние крови в просвет трахеобронхиального дерева в результате той или иной патологии легких.
До середины XX столетия существовал выжидательный принцип, основанный на консервативной тактике ведения пациентов с ЛК (Стручков В.И. и соавт., 1960). С появлением более современного анестезиологического и хирургического оснащения во второй половине XX века стали придерживаться активной хирургической тактики (Григорян А.В. и соавт., 1996; Стручков В.И. и соавт., 1982).
Учитывая наличие посредственных результатов экстренных операций при ЛК в 70-80-х годах, была внедрена активно-выжидательная тактика. Она основана на принципе пробного консервативного лечения — попытке создания условий для формирования и фиксации тромба в дефекте сосуда. В ее комплекс входят: искусственная управляемая гипотония, коррекция факторов свертывания крови и фибринолиза, эндобронхиальные и эндоваскулярные методы гемостаза.
Несмотря на наличие различных современных алгоритмов диагностики и лечения летальность при ЛК остается высокой, что свидетельствует об актуальности данной проблемы.
Распространенность и этиология
Частота ЛК составляет 1-4% от числа всех кровотечений у пациентов, госпитализированных в многопрофильные стационары. Еще в середине XX века ЛК в основном встречались у больных с деструктивными формами туберкулеза, абсцессом, гангреной и распадающимся раком легкого. В настоящее время среди причин развития ЛК преобладают новообразования легких, инфекционные специфические и неспецифические, грибковые и паразитарные заболевания легких, сердечно-сосудистые заболевания, повреждения груди.
Необходимо отметить, что среди всех причин ЛК наиболее частой, особенно у лиц старших возрастных групп и курящих, являются новообразования легких. На втором месте по частоте причин ЛК стоят повреждения и хронические неспецифические заболевания легких. Частота ушиба легкого при закрытой травме груди по некоторым данным достигает 90%. Частота ЛК при этом виде повреждения составляет 49,1%.
Несмотря на современное развитие науки и техники, летальность при ЛК остается довольно высокой и может достигать 40-80%, при этом основной причиной смерти является не острая кровопотеря, а асфиксия вследствие аспирации крови.
Патогенез
В основе патогенеза ЛК лежат морфологические, гемодинамические и коагулопатические факторы. Морфологические факторы включают в себя совокупность процессов, ведущих к снижению эластичности стенки сосудистых сплетений в очагах хронического воспаления и пневмосклероза.
Значительное повышение давления в малом круге кровообращения, приводящее к разрыву патологически измененной стенки сосуда, относят к гемодинамическим факторам развития ЛК.
Наличие у пациентов коагулопатии приводит к активации фибринолитических факторов, что препятствует образованию плотного сгустка в области дефекта сосуда и провоцирует частые рецидивы ЛК. При онкологических заболеваниях легких причиной кровотечения, как правило, является аррозия сосуда, вовлеченного в опухолевый процесс. При травме груди ЛК развивается вследствие механического повреждения целостности сосуда.
Таким образом, интенсивность ЛК в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Классификация
Известно несколько классификаций ЛК, все они отражают количественные критерии кровопотери и реакцию организма на нее. В зависимости от суточного объема кровопотери и кратности рецидива ЛК делят на 3 степени:
- I степень кровотечения — потеря ≤300 мл в сутки крови с кашлем: однократное (скрытое, явное) и многократное ЛК (скрытое, явное);
- II степень кровотечения — кровопотеря ≤700 мл в сутки: однократное (со снижением артериального давления (АД) и гемоглобина и без снижения) и многократное ЛК (со снижением АД и гемоглобина и без снижения);
- III степень кровотечения — кровопотеря >700 мл в сутки. При массивном ЛК учитывается кратность повторения эпизодов выделения крови, изменения АД, лейкоцитарной формулы крови.
При молниеносном — обильное кровотечение (>500 мл), происходящее в течение короткого промежутка времени.
Существует также трехстепенная классификация ЛК, отражающая темп кровопотери (Григорьев Е.Г., 1990):
- I степень — кровохарканье (Iа — 50 мл в сутки; I6 — 50-200 мл в сутки; Iв — 200-500 мл в сутки),
- II степень — массивное ЛК (IIа — 30-200 мл в час; IIб — 200-500 мл в час),
- III степень — профузное ЛК (IIIа — 100 мл одномоментно, IIIб — >100 мл одномоментно + обструкция трахеобронхиального дерева, асфиксия).
По варианту развития и течения ЛК делят на асфиктическое, непрерывное или ложно рецидивирующее, нарастающее кровохаркание, состоявшееся или закончившееся кровотечение и рецидивирующее кровотечение.
Перельман М.И. выделял 4 варианта течения ЛК: малое (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое ЛК (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения в объеме более 500 мл, происходящие в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и смертельному исходу.
Классификация, отражающая эндоскопические критерии оценки интенсивности ЛК, имеет 3 степени: I степень кровотечения — в просвете одного долевого или сегментарного бронха видна жидкая кровь или сгустки. Для II степени характерно наличие крови во всех бронхах одного легкого с преобладанием ее в том или ином участке, при III — в бронхах обоих легких визуализируется жидкая кровь и сгустки.
Диагностика
Комплекс диагностических мероприятий при ЛК, помимо тщательно собранного анамнеза и проведения полного физикального обследования, включает в себя целый ряд инструментальных диагностических исследований.
Из всех известных методов диагностики наиболее информативным, доступным и объективным при ЛК является фибробронхоскопия (ФБС). В зависимости от интенсивности кровотечения диагностическая ФБС проводится как под местной анестезией, так и под общим обезболиванием, в ряде случаев проводят исследование с использованием ригидного бронхоскопа.
Еще в 1972 г. Lemuan и Finay, применив ФБС у больных с ЛК неясной этиологии при нормальной рентгенологической картине, установили причину его возникновения в 73% случаев. Информативность диагностической ФБС, осуществляемой после прекращения ЛК, не превышает 40%, тогда как при продолжающемся кровотечении информативность ФБС может достигать 98%.
Помимо общепринятого эндоскопического признака в виде интенсивного поступления алой крови из долевого бронха, к признакам продолжающегося ЛК относятся: формирование дорожки крови из сегментарного или долевого бронха, в том числе из-под выполняющего их тромба, наличие выполняющего долевой бронх тромба со следами крови в ниже- и вышележащих отделах бронхиального дерева.
Посегментарную локализацию кровотечения удается установить только на фоне продолжающегося кровотечения. Для определения источника кровотечения Smiddy и Elliot (1973) применили последовательный посегментарный лаваж бронхиального дерева «ледяным» изотоническим раствором хлорида натрия во время ФБС. Используя этот метод, они обнаружили источник кровотечения у 93% пациентов.
Дифференциальная диагностика
При ЛК следует определить, является ли кровотечение истинным или ложным. Истинное ЛК характеризуется выделением пенистой алой крови из просвета трахеобронхиального дерева, которое сопровождается кашлем.
При ложном (псевдокровохарканье) — кровотечение не связано с кашлем, кровь может попадать в трахею и бронхи из носоглотки, десен, пищевода и желудка. Кровотечение из полости носа характеризуется сплевыванием или срыгиванием крови, которая стекает по задней стенке глотки.
Кровотечение из варикозно-расширенных вен пищевода и язвенные желудочно-кишечные кровотечения сопровождаются рвотой темной или алой кровью со сгустками, или содержимым типа «кофейной гущи», кашель при этом отсутствует.
Эндоскопическое лечение
Основной задачей эндоскопического лечения пациентов с ЛК является обеспечение гемостаза для предотвращения аспирации крови и вентиляционных нарушений.
В зависимости от степени ЛК используют следующие лечебные эндоскопические вмешательства: санационная бронхоскопия, электрокоагуляция и окклюзия бронхов.
Гемостатический бронхиальный лаваж показан больным с продолжающимся, рецидивирующим и осложненным ЛК. При обнаружении источника ЛК проводят инстилляции вазоконстрикторов. При выявлении косвенных признаков кровотечения — промывание просвета бронхов охлажденным раствором хлорида натрия. При неэффективности этих методов прибегают к обтурации «кровоточащего» бронха на сегментарном или долевом уровне.
При наличии ЛК III степени и массивном ЛК применяют эндоскопическую тампонаду «кровоточащего» бронха баллоном типа «Фогарти» или обтуратором из поролоновой губки, при этом диаметр поролонового обтуратора должен в 3 раза превышать диаметр бронха. Это временные меры, направленные на устранение жизнеугрожающего состояния и стабилизацию больного для подготовки его к хирургическому лечению.
Эффективность временной окклюзии бронха по данным различных авторов достигает 80%. Несмотря на эффективность применения поролонового обтуратора, возникают осложнения в виде гнойного эндобронхита и деструкции в ателектазированном участке легкого в 57,1% наблюдений.
В последнее время для остановки ЛК все чаще используют эндобронхиальный клапан, эффективность применения которого составляет более 90%. Клапанная бронхоблокация является малоинвазивным, немедикаментозным методом остановки ЛК. Принципиальным отличием клапанной бронхоблокации является сочетание механической обтурации с гиповентиляцией (ателектазом) блокированного участка легкого и сохранением дренажной функции блокированного бронха, что уменьшает риск развития гнойных осложнений.
При наличии массивного продолжающегося ЛК и отсутствии условий для обтурации бронха тем или иным обтуратором должна выполняться эндобронхиальная интубация с заведением интубационной трубки в просвет бронха интактного легкого.
В настоящее время имеется несколько модификаций клапанных бронхиальных обтураторов различных производителей с более удобной системой доставки, которые применяют при лечении пациентов с эмфиземой легкого. Литературных данных о применении этих обтураторов при ЛК в настоящее время нет.
Заключение
Легочное кровотечение — тяжелое осложнение ряда заболеваний и повреждений легких с высоким показателем летальности. Фибробронхоскопия является методом верификации источника кровотечения. Все известные классификации легочных кровотечений отражают примерный объем кровопотери и тяжесть состояния пациента.
В настоящее время все эндоскопические методы лечения легочного кровотечения направлены на механическую остановку кровотечения независимо от этиологии и патогенеза процесса. Однако алгоритм диагностики и лечения, основанный на эндоскопических критериях легочного кровотечения, до сих пор не разработан. Своевременная верификация источника и интенсивности легочного кровотечения с применением современных эндоскопических методов гемостаза позволила бы избежать аспирационных гнойных осложнений и улучшить прогноз при легочном кровотечении.
А.М. Гасанов, Ш.Н. Даниелян, А.В. Миронов, В.И. Бабаян, М.Б. Буданова
2015 г.
Источник
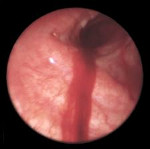
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Легочное кровотечение
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Источник


