Предлежание плаценты какое кровотечение
Предлежание плаценты (ПП) — это неправильное прикрепление плаценты в матке, когда она расположена в области нижнего маточного сегмента над внутренним зевом, частично или полностью перекрывает его и находится ниже предлежащей части плода (т.е. на пути рождающегося плода).
Эпидемиология
Частота ПП составляет 0,2—0,6%.
Материнская смертность при ПП колеблется от 0 до 0,9%. Основная причина смерти — шок и кровотечение. Материнская заболеваемость составляет 23%. Преждевременные роды встречаются в 20% случаев. Перинатальная смертность остается высокой и варьирует от 17 до 26%. Она обусловлена недоношенностью и функциональной незрелостью плода, а также его внутриутробным страданием. Связи гибели плода с числом эпизодов кровотечений на протяжении гестации не выявлено, но имеется четкая зависимость от величины кровопотери.
Классификация
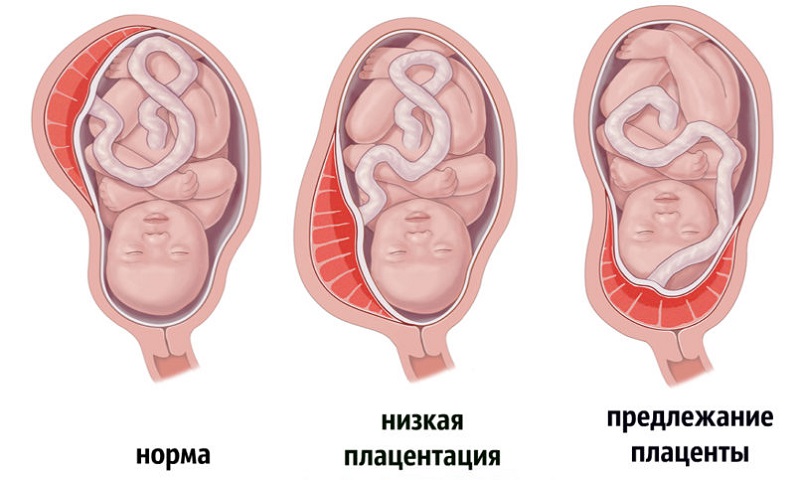
В России используется следующая классификация предлежаний плаценты:
■ центральное предлежание — внутренний зев перекрыт плацентой, плодные оболочки при влагалищном исследовании в пределах зева не определяются;
■ боковое предлежание — предлежат части плаценты в пределах внутреннего зева, при влагалищном исследовании определяются рядом с дольками плаценты плодные оболочки, обычно шероховатые;
■ краевое предлежание — нижний край плаценты находится у краев внутреннего зева, в пределах зева находятся лишь плодные оболочки;
■ низкое прикрепление плаценты — плацентарная площадка находится в нижнем сегменте матки, но нижний ее край на 7—8 см не доходит до внутреннего зева.
Зарубежные авторы обычно используют следующую классификацию:
■ полное предлежание плаценты — внутренний зев полностью перекрыт плацентой;
■ частичное предлежание плаценты — внутренний зев частично перекрыт плацентой;
■ краевое предлежание плаценты —
край плаценты располагается у края внутреннего зева;
■ низкое прикрепление плаценты — плацента имплантируется в нижнем сегменте матки, но край плаценты не достигает внутреннего зева.
Этиология и патогенез
Специфическая причина ПП неизвестна. Основной причиной ПП считают наличие дистрофических изменений слизистой оболочки матки. При этом оплодотворенная яйцеклетка (зигота) не может имплантироваться в измененную слизистую оболочку дна и тела матки и спускается книзу.
К предрасполагающим факторам относятся воспалительные процессы (хронический эндометрит), большое число родов в анамнезе, перенесенные аборты, послеабортные и послеродовые септические заболевания, миома матки, деформация полости матки (рубцы после кесарева сечения и других операций, аномалии развития матки), экстракорпоральное оплодотворение (ЭКО) и перенос эмбриона, беременность после стимуляции овуляции, прием наркотиков, пожилой возраст первородящих, дисфункция яичников и коры надпочечников и др.
Предложено несколько теорий, объясняющих механизм развития ПП. Согласно одной из них, ПП возникает вследствие первичной имплантации оплодотворенного яйца в область перешейка — так называемая первичная истмическая плацента. Возможно возникновение и так называемой вторичной истмической плаценты, когда она первично формируется в теле матки, близко к перешейку, а затем распространяется и на перешеек.
Значительно чаще она образуется из так называемой placenta capsularis. При этом сохраняется часть ворсин, расположенных в области decidua capsularis, в результате чего образуется не гладкий хорион, а ветвистый.
Клинические признаки и симптомы
Клиническая картина ПП до появления кровотечения крайне скудная. Отмечаются высокое стояние предлежащей части плода, неустойчивое его положение, часто косое или поперечное положение, тазовое предлежание, часто имеются симптомы угрозы прерывания беременности, гипотрофия плода.
Основным клиническим симптомом при ПП является кровотечение. Кровотечение имеет свои особенности: отсутствие болевого синдрома — безболезненное кровотечение, частое повторное возникновение и прогрессирующая анемизация беременной. Маточное кровотечение в случае ПП наиболее часто возникает при сроке беременности 30— 35 недель.
Диагноз и рекомендуемые клинические исследования
Диагностика ПП основывается на клинических данных. Основным симптомом является кровотечение алой кровью.
При подготовке к операции (для кесарева сечения) следует произвести осмотр шейки матки с помощью влагалищных зеркал и влагалищное исследование. При осмотре с помощью зеркал обнаруживают кровотечение из цервикального канала. При влагалищном исследовании за внутренним зевом определяют ткань плаценты, шероховатые оболочки.
Для уточнения диагноза используют УЗИ, допплерометрию, магнитно-резонансную томографию (МРТ).
Часто ПП диагностируют до появления клинической картины по данным УЗИ.
Дифференциальный диагноз
Дифференциальную диагностику ПП проводят с преждевременной отслойкой нормально расположенной плаценты, разрывом краевого синуса плаценты, разрывом пуповинных сосудов при их оболочечном прикреплении, разрывом матки, эрозией шейки матки.
Клинические рекомендации
Выбор метода терапии при ПП зависит от ряда обстоятельств, в т.ч. от времени возникновения кровотечения (во время беременности, в родах), скорости и величины кровопотери, общего состояния беременной (роженицы), состояния родовых путей (степени раскрытия шейки матки), вида ПП, срока беременности, положения плода и др.
Тактика ведения беременности
Если ПП выявлено при УЗИ в ранние сроки беременности и кровяные выделения отсутствуют, то возможно наблюдение беременной в амбулаторных условиях. При наличии кровяных выделений показано лечение в условиях стационара. Проводят терапию, направленную на снятие возбудимости матки, укрепление сосудистой стенки:
Дротаверин, 2% р-р, в/м 2 мл 3 р/сут, до нормализации тонуса матки и прекращения кровяных выделений
+
Магния лактат/пиридоксина гидрохлорид внутрь 2 табл. 2 р/сут, до нормализации тонуса матки и прекращения кровяных выделений
+
Этамзилат в/м 2 мл 2—3 р/сут, до нормализации тонуса матки и прекращения кровяных выделений.
При сроке беременности больше 16 недель возможно назначение токолитиков:
Гексопреналин в/в капельно (со скоростью 0,075—0,3 мкг/мин) 0,005 мг в 500 мл 0,9% р-ра натрия хлорида или 500 мл 5% р-ра декстрозы, до угнетения сокращений матки, затем внутрь 0,5 мг 4—8 р/сут, несколько нед или
Фенотерол в/в капельно (15—20 капель/ мин) 0,5 мг в 500 мл 0,9% р-ра натрия хлорида или 500 мл 5% р-ра декстрозы, до угнетения сокращений матки, затем внутрь 5 мг 4—8 р/сут, несколько нед.
При недоношенной беременности с целью профилактики респираторного дистресс-синдрома плода показано введение больших доз ГКС:
Дексаметазон в/м 4 мг 2 р/сут, 2—3 сут или внутрь 2 мг 4 р/сут в 1-е сут, затем 2 мг 3 р/сут во
2- е сут, затем 2 мг 2 р/сут на 3- и сут.
Тактика ведения родов (выбор метода родоразрешения)
При центральном, боковом и краевом ПП без кровотечения показано родоразрешение кесаревым сечением в плановом порядке при сроке 37 недель.
При выраженном кровотечении независимо от степени ПП показано родоразрешение кесаревым сечением на любом сроке беременности. Если плацента прикрепляется на передней стенке в области нижнего сегмента матки, то методом выбора является корпоральное кесарево сечение. Поперечный разрез на матке в нижнем сегменте можно использовать в том случае, если плацента локализуется на задней стенке матки.
При краевом ПП можно использовать выжидательную тактику до спонтанного начала родовой деятельности; в родах показано раннее вскрытие плодного пузыря.
При низком ПП и в отсутствие кровотечения роды обычно проводят через естественные родовые пути.
При кесаревом сечении по поводу ПП с гемостатической целью показано введение бесцитратной плазмы, при выраженной кровопотере — эритроцитарной массы; кроме того, применяют другие гемостатические средства:
Аминометилбензойная кислота в/в 50—100 мг или в/м 100 мг, затем доза и способ введения подбираются индивидуально по результатам терапии
+
Апротинин в/в капельно 1 млн КИЕ(Калликреинкининовые ингибиторные единицы) или 700 000. АтрЕ(Антитрипсиновые единицы. 1 АтрЕ = 1,33 КИЕ.), затем 140 000. АтрЕ с интервалом в 1ч (доза зависит от конкретного ЛС), до остановки кровотечения
+
Кальция глюконат в/м или в/в 5—10 мл 1 р/сут, до остановки кровотечения
+
Этамзилат в/м 250 мг 3 р/сут до остановки кровотечения.
Терапия в послеоперационном периоде
В раннем послеоперационном периоде для профилактики кровотечения показано введение утеротонических средств:
Метилэргометрин, 0,02% р-р, в/в 2 мл, однократно
+
Окситоцин в/в капельно 5 ЕД в 500 мл 0,9% р-ра натрия хлорида, однократно.
Ввиду значительной опасности развития гнойно-воспалительных заболеваний
в послеоперационном периоде показано введение антибиотиков широкого спектра действия:
Цефазолин в/м 1 г 3—4 р/сут, 5—7 сут или
Цефотаксим в/м 1 г 3—4 р/сут, 5—7 сут.
Оценка эффективности лечения
Лечение эффективно в случае, если удалось остановить кровотечение, а также сохранить жизнь и здоровье матери и плода.
Осложнения и побочные эффекты лечения
Кровотечение при ПП требует неотложной помощи, все действия необходимо производить быстро и четко.
При позднем начале лечения и проведении неадекватной гемостатической и кровезамещающей терапии велика опасность развития ДВС-синдрома, что увеличивает опасность для жизни матери и плода.
Ошибки и необоснованные назначения
Наиболее часто встречается неадекватная гемостатическая и кровезамещающая терапия.
Прогноз
Прогноз зависит от срока беременности и своевременности оказания помощи.
При проведении кесарева сечения у женщин с ПП отмечается повышенная кровопотеря.
Вследствие недостаточного развития децидуальной оболочки в области нижнего сегмента матки часто возникает плотное прикрепление, а иногда и истинное приращение предлежащей плаценты.
У женщин с истинным приращением плаценты показано удаление матки.
В.И. Кулаков, В.Н. Серов
Опубликовал Константин Моканов
Источник
/О беременности/Беременность/Наблюдение беременности. Здоровье

- Плацента – новый орган беременной
- Расположение плаценты: сверху, сбоку, снизу
- Почему возникает предлежание плаценты
- Как проявляется предлежание плаценты
- Развитие беременности при предлежании плаценты
- Предлежание плаценты. Что делать?
- Как рожать с предлежанием плаценты
- Как избежать предлежания плаценты
В норме плацента крепится в верхней части матки и, когда ребенок рождается, еще некоторое время остается внутри, снабжая малыша кислородом и позволяя спокойно сделать первый вдох. Однако иногда плацента оказывается не на месте – она частично или полностью перекрывает «выход» из матки и, соответственно, ребенок никак не может покинуть «свой дом» первым. Осложнение редкое, но, увы, не экзотическое.
Как же протекают беременность и роды при предлежании плаценты?
Плацента – новый орган беременной
Многие будущие мамы с волнением ожидают рождения малыша, отслеживая его рост по неделям и даже по дням. Но мало кто задумывается, что вместе с малышом внутри женщины появляется и развивается уникальный новый орган – плацента. И орган, между прочим, немаленький – весит целых полкило! Если же говорить о ее функциях, то становится понятно, что не «целых», а «всего» полкило.
Во-первых, она позволяет забрать из крови матери воду, электролиты, питательные и минеральные вещества, витамины, а главное – кислород. Но при этом кровь мамы и малыша не смешивается – не чудо ли?
Во-вторых, удалить из организма малыша все лишнее, в первую очередь – углекислый газ, ведь малыш дышит, хоть и не делает вдохов и выдохов.
В-третьих, плацента вырабатывает (или способствует выработке) различных гормонов: в их числе и хорионический гонадотропин, и прогестерон, пролактин, и эстрогены, и это еще далеко не полный список.
Наконец, плацента – это своеобразный «сторож», забирающий из крови матери полезные вещества (например, некоторые антитела, которые обеспечивают ребенку иммунную защиту с рождения) и не пропускающий вредные.
” Здоровая плацента, которая растет и развивается вместе с ребенком, это залог его здоровья и благополучия. Но она может пострадать, если окажется «в ненужном месте, в ненужное время».
Расположение плаценты: сверху, сбоку, снизу
Наилучшее место расположения плаценты – вверху (там, где располагается дно матки) на задней стенке (сторона матки, «обращенная» к позвоночнику). Почему?
Во время роста матка растягивается спереди и книзу – там ее стенка становится тоньше, кровоснабжение, соответственно, хуже. Передняя стенка матки более уязвима – случайное падение или удар могут прийтись прямо по плаценте, в то время сзади она надежно защищена телом матки и околоплодными водами. Но самое главное, стенка матки растягивается, а вот плацента – не столь эластична. Если она расположена спереди и снизу, то плацента просто «не успевает» за стенкой матки, и постоянно «открепляется».
Чем ниже расположена плацента (особенно если речь идет о передней стенке), тем более она уязвима. Если от ее края до шейки матки остается 5-6 сантиметров, то говорят о низкой плацентации – состоянии, требующем особого внимания врачей и самой беременной.
” Однако бывает, что плацента располагается так низко, что частично или полностью закрывает цервикальный канал – «проход» в шейке матки, который должен приоткрыться во время родов.
Если роды будут проходить естественным образом, то первой «родится» плацента. В этот момент прекратится кровоснабжение ребенка, еще нерожденному малышу в буквальном смысле «перекроют кислород». Шансы на выживание при естественных родах – минимальны.
” К счастью, это достаточно редкое осложнение – встречается не чаще 1% от общего числа родов. И только в 20 случаях всех предлежаний наблюдается полное предлежание, когда плацента полностью перекрывает область внутреннего зева.
Почему возникает предлежание плаценты
Когда оплодотворенная яйцеклетка попадает из маточной трубы в тело матки, она естественным образом оказывается в самом ее верху, где и находятся выходы из труб. Обычно прикрепление плодного яйца к стенке матки происходит немедленно, именно поэтому плацента в большинстве случаев оказывается закрепленной сверху, у дна матки.
” Если прикрепление по каким-то причинам не произошло, плодное яйцо под действием силы тяжести опускается все ниже и ниже, пока, наконец, не «отыщет» место, где может закрепиться. Иногда благоприятный участок отыскивается только у внутреннего зева матки – именно там и начинает расти плацента.
Но почему прикрепление не происходит там, где предусмотрено природой? Причина в повреждении внутреннего слоя эндометрия. Это может быть следствием:
воспаления;
операции (аборта, кесарева сечения, удаления новообразований или вросшей плаценты во время предыдущих родов);
новообразований (например, миомы матки)
эндометриоза;
пороков развития матки;
многоплодной беременности.
” Предлежание плаценты редко встречается при первой беременности, однако чем больше у женщины беременностей, тем выше вероятность осложнения.
Как проявляется предлежание плаценты
Расположенная столь неудачным образом, плацента постоянно «отрывается» от растягивающихся стенок матки. Поэтому у таких беременных часты маточные кровотечения. Порой они начинаются уже в первом триместре, а на второй половине срока – практически всегда. Любые сокращения матки (в том числе тренировочные схватки) провоцируют их усиление.
” После частичной отслойки плаценты кровоточит насыщенная кровеносными сосудами стенка матки. У эмбриона, как мы уже упоминали, независимая система кровообращения, и он кровь не теряет. Однако его развития страдает из-за ухудшения снабжения кислородом и питательными веществами.
Также факторами, провоцирующими кровотечение могут быть:
кашель или чихание, провоцирующие напряжение брюшной стенки;
напряжение при дефекации, особенно при запорах;
любая физическая нагрузка, затрагивающая мышцы пресса;
интимная близость;
гинекологический осмотр;
баня, сауна и горячая ванна.
Болевых ощущений при этом обычно не возникает, часто кровотечение начинается и заканчивается внезапно для самой беременной. Оно может быть как скудным (мажущие кровянистые выделения), так и пугающе обильным.
Развитие беременности при предлежании плаценты
Положение плаценты может меняться в ходе беременности. Ведь это живой действующий орган, у которого одни участки могут отмирать, другие, напротив, разрастаться. К тому же стенка матки может растянуться ниже плаценты, и она, таким образом, поднимется. Важно, чтобы врач контролировал ее положение – обычно это делается при помощи УЗИ на 12-16й, 20-22й и 36-й неделях беременности, но при необходимости врач может проводить исследование и чаще.
” С точки зрения миграции плаценты благоприятно как раз ее расположение на передней стенке матки: она растягивается сильнее и, соответственно, больше вероятность, что и плацента поднимется.
Если же предлежание плаценты сохраняется, то будущей маме это грозит анемией – организму во время беременности и так приходится увеличивать объем циркулирующей крови (примерно на литр), и если необходимо компенсировать еще и регулярную кровопотерю, то уровень гемоглобина может упасть до критического. У малыша, соответственно, возникает гипоксия, которая замедляет его развитие и негативно сказывается на развитии мозга малыша.
Но самое опасное – это, конечно, отслойки плаценты. Чем больше площадь, отделившаяся от стенки матки, тем хуже снабжение малыша кислородом и питательными веществами. В крайнем случае это может привести к внутриутробной гибели плода.
” Если отслоилось не более четверти площади плаценты, то прогноз для ребенка относительно благоприятен. Отслойка более 1/3 площади плаценты чаще всего приводит к гибели плода.
Приблизительно у каждой третьей беременности с предлежанием плаценты наблюдается пониженное артериальное давление.
Предлежание плаценты. Что делать?
Лежать! Это, конечно, некоторое преувеличение, но все же главное правило для беременной с предлежанием плаценты – максимальный покой. Никаких физических и эмоциональных нагрузок (стресс тоже может вызвать спазм матки) и никакой интимной жизни. Тем не менее, если нет регулярных обильных кровотечений, в первой половине беременности женщина может оставаться дома и заниматься несложными бытовыми вещами.
Начиная с 24-й недели беременных с предлежанием плаценты, особенно полным, госпитализируют. Что ждет беременную в стационаре?
Постельный режим. Даже при отсутствии кровотечения его соблюдение жизненно важно для здоровья малыша.
Лечение, направленное на предотвращение любых сокращения матки. Периодические спазмы – это совершенно нормальное явление, а в конце беременности они и вовсе необходимы: так организм готовится к родам. Однако для предлежащей плаценты они губительны.
Лечение анемии и проявлений плацентарной недостаточности. Необходимо компенсировать маме и ребенку нехватку кислорода и питательных веществ, возникающих из-за постоянных отслоек плаценты.
” В стационаре беременность стараются по возможности продлить до 37-38 недель.
Как рожать с предлежанием плаценты
Увы, при полном предлежании плаценты возможность естественных родов совершенно исключена. Ведь чтобы освободить путь ребенку, плацента должна полностью отделиться и выйти из матки. А как только он отделится, ребенок лишится кислорода и рефлекторно попытается вдохнуть – попросту утонет во внутриутробной жидкости. Вот почему беременных не выписывают из стационара, даже если у них нет кровотечений. Внезапно начавшееся кровотечение, падение артериального давления, критические показатели гемоглобина – все это прямые показания к экстренному кесареву сечению.
Также кесарево сечение выполняют при наличии рубцов на матке, многоплодной беременности и неправильном положении плода, что особенно часто встречается при предлежании плаценты.
” При неполном (краевом) предлежании плаценты акушер-гинеколог действует «по ситуации». Основным ориентиром становится наличие кровотечения.
Если ребенок расположен правильно, кровотечения нет или оно небольшое, шейка матки готова к раскрытию, то производится вскрытие плодного пузыря. Ребенок опускается и прижимает своей головой плаценту к стенке матки, не давая ей отслоиться. Одновременно малыш давит на шейку матки, заставляя ее раскрываться быстрее. Ели кровотечение не только не останавливается, но даже усиливается, проводится экстренная операция.
” Естественные роды при неполном предлежании плаценты возможно, но в реальности проходят не более чем в 25-20% случаев. Слишком много благоприятных обстоятельств должно сойтись: и правильное расположение ребенка, и прекращение кровотечения под давлением плода, и высокая степень зрелости шейки матки, и активная родовая деятельность.
Еще одна проблема родов с предлежанием плаценты, это… отделение последа после рождения ребенка! Казалось бы, в чем проблема – плацента и так норовила отслоиться на протяжении 9 месяцев. Однако матка после родов сокращается неравномерно. Сильнее всего – верхний отдел, где находится дно матки. А растянутый нижний сокращается гораздо дольше и слабее. Поэтому, во-первых, участки плаценты, которые не отделились в ходе потуг, потом отделяются с большим трудом. А во-вторых, после ее отделения возникают обильные маточные кровотечения, поскольку слабые спазмы «не пережимают» мелкие кровеносные сосуды.
Как избежать предлежания плаценты
Вероятно, если вы только задумались о предстоящей беременности, вам хочется избежать такого неприятного осложнения, как предлежание плаценты. Для этого нужно:
избегать прерывания беременности, особенно медицинских абортов (на сроке до 12 недель), отдавая предпочтение другим способом контрацепции;
вовремя и до конца лечить любые воспалительные заболевания репродуктивных органов;
при наличии гормональных нарушений следовать всем рекомендациям гинеколога-эндокринолога.
К счастью, даже полное предлежание плаценты — не приговор. Акушеры помогут вам выносить и родить здорового ребенка, главное – спокойствие и точное соблюдение всех врачебных рекомендаций!
21.08.2018
Подготовила Анна Первушина


Жанна (Гость)
Здравствуйте! как у вас прошли роды с третьим ребенком? У меня тоже предлежание, очень волнуюсь
Здравствуйте,у меня полное предлежание плаценты,короткая шейка 2,8 и миома 7,8 мм.Срок 27 недель.Переехали в Дагестан.Здесь врачи боюсь не смогут мне помочь.Сама я москвичка,хочу полететь туда,Можно ли мне лететь с таким диагнозом 2,5 часов?
Добрый день! Могут ли подтекать околоплодные воды при полном предлежании плаценты?
Здраствуйте! У меня на третьем ребёнка было предлежание плоцента теперь на четвёртого беременна что мне делать это не опасно?
Источник


