Помощь при легочных носовых желудочных кишечных кровотечениях
Я помощь при желудочном кровотечении
Симптомы:
· Рвота алой кровью или в виде кофейной гущи
· Черные, дегтеобразные каловые массы
Симптомы желудочно-кишечного кровотечения.
- общие симптомы острого малокровия (слабость, бледность, шум в ушах, потливость, тахикардия);
- тошнота;
- головокружение, мелькание мушек в глазах, вплоть до потери сознания;
- частый жидкий стул с окрашиванием кала в черный цвет дегтеобразной консистенции – при кровотечении из верхних отделов желудочно-кишечного тракта (не путать с окрашиванием стула в темный цвет после блюд со свеклой или приема активированного угля); алая кровь – при кровотечениях из конечных отделов толстой кишки и из прямой кишки;
- кровавая рвота или рвота содержимым цвета кофейной гущи (вследствие химического взаимодействия гемоглобина крови с соляной кислотой желудочного сока);
- как правило, усиления болей в области пищевода, желудка или кишечника при кровотечениях вследствие заболеваний желудочно-кишечного тракта, не отмечается; при механических повреждениях – имеет место болевой синдром.
Помощь:
· Придать горизонтальное положение
· Приложить холод
· Не давать ни пить, ни есть
· Госпитализация
Первая помощь при желудочно-кишечном кровотечении.
- Срочно вызвать «Скорую помощь».
- Создать больному покой.
- Уложить больного в положение с приподнятыми на 10-15º ногами.
- Положить на живот пузырь со льдом.
Для подтверждения правильности своих действий уточнить, страдает ли больной язвенной болезнью, была ли накануне многочисленная рвота или одно из перечисленных заболеваний, при которых могут встречаться желудочно-кишечные кровотечения.
Если больной потерял сознание, но у него сохраняются пульс и дыхание, наблюдать за основными функциями – контролировать пульс и дыхание.
При остановке кровообращения и (или) сердечной деятельности, начинать реанимационные мероприятия – искусственное дыхание и непрямой массаж сердца (см).
Я помощь при носовом кровотечении
Кровотечение из носа может быть вызвано травмами слизистой оболочки в области носовой перегородки в ее передненижней части, некоторыми общими заболеваниями, такими как повышенное артериальное давление, болезни крови и др. Кровотечение из носа может быть послеоперационным. В этих случаях кровь, вытекающая из носа, будет ярко-красного цвета.
Если же кровотечение из носа вызвано переломом костей черепа, из носа будет вытекать кровянистая жидкость. (Смесь мозговой жидкости с кровью)
Опасность кровотечения из носа заключается в том, что из-за обилия сосудов в этой зоне, оно может быть достаточно сильным.
При обильном кровотечении кровь не только вытекает наружу, но затекает через носоглотку в полость рта, частично выплевывается и отхаркивается пострадавшим, а частично заглатывается. Попадание крови в ротовую полость при определенных обстоятельствах может создать угрозу дыхательным путям со всеми вытекающими отсюда последствиями.
Обильное носовое кровотечение ведет к появлению симптомов острой кровопотери (бледность, головокружение, жажда, учащенный пульс, снижение артериального давления).
Выделяют 3 степени тяжести кровотечения:
· До 500
· 500-1000
· Более 1000
Первая помощь при кровотечении из носа
1. Усадить пострадавшего с наклоном вперед. В этом случае кровь не будет затекать в ротовую полость и создавать угрозу дыхательным путям.
2. Попросить пострадавшего дышать через рот и зажать нос в области хрящей.
3. Попросить пострадавшего не говорить, не глотать, не кашлять, не плевать, не шмыгать носом.
4. Дать пострадавшему чистый платок или кусок чистой ткани.
5. Через 10 минут разжать нос, если кровотечение продолжается, зажать снова.
6. Если кровотечение продолжается более 30 минут, доставить пострадавшего в больницу в вышеуказанной позе.
7. Если кровотечение остановилось, оставить пострадавшего в наклоненной вперед позе и очистить лицо от крови.
8. Посоветовать пострадавшему отдохнуть некоторое время, не сморкаться и не напрягаться физически, чтобы кровотечение не возобновилось вновь.
Источник
Желудочно-кишечные кровотечения. Неотложная помощь при желудочко-кишечных кровотечениях.Причины желудочно-кишечных кровотечений многочисленны и разнообразны. Анамнез заболевания: возраст, какие лекарственные средства и продукты питания принимал (аспирин, НПВП, препараты железа, активированный уголь, шпинат). Наиболее частые причины желудочно-кишечных кровотечений
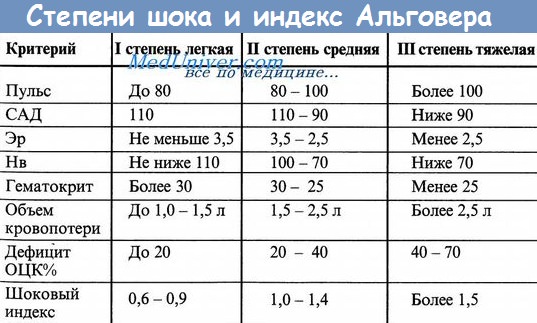
Рвотные массы и стул: количество, цвет (кофейной гущи для верхнего отдела ЖКТ), состав. Стул — цвет (черный — мелена, каштанового оттенка — гематохез, ярко красная кровь). Важным признаком желудочного кровотечения (наряду с общими симптомами острого малокровия является кровавая рвота. Кровавая рвота наступает обычно не сразу после начала кровотечения, а лишь при переполнении желудка кровью. При Листанном желудочном кровотечении выделение крови сопровождается рвотными движениями; в излившейся крови, как правило обнаруживаются остатки пищи; выделившаяся кровь обычно темного цвета (иногда темно-бурого), со сгустками. Однако при обильных кровотечениях кровь может быть и алого цвета, так как не успевает подвергнуться действию желудочного сока. Помимо рвоты, при желудочном кровотечении появляется (обычно на 2 сутки) черный стул, жидкий, кашицеобразный; клейкие испражнения со зловонным запахом. Дополнительные методы обследования при желудочко-кишечных кровотечениях.Пальцевое ректальное исследование — опухоль прямой кишки, геморрой, осложненный кровотечением, анальная трещина. В случае гематохезии проводят проктосигмоидо- или колоноскопию. ФГДС наиболее чувствительное и специфичное исследование для определения источника кровотечения из верхнего отдела ЖКТ; оно выявляет очевидный или потенциальный источник кровотечения более чем в 80% случаев. Критерии степени тяжести кровотечения Неотложные меры при кровотечениях из органов ЖКТОбщая гемостатическая консервативная терапия. Средства, обладающие гемостатическим и ангиопротективными свойствами: Остальные мероприятия по ведению и лечению этой группы больных находится в компетенции хирургов. Учебное видео — шоковый индекс Альговера, степени кровопотери и анемииСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. — Также рекомендуем «Кровь в моче — гематурия. Неотложная помощь при кровотечениях.» Оглавление темы «Неотложная помощь и тактика в терапии.»: |
Источник
Приветствуем на канале НетГастриту.
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы Вы найдете необходимую форму. Спасибо за внимание.
Когда возникает желудочное кровотечение, признаки его распознать довольно легко. Главное в этой ситуации – адекватно принимать решения и грамотно оказать первую помощь, поскольку при обильной кровопотере дорога каждая минута.
В этом случае не стоит сложа руки дожидаться приезда медиков: необходимо попытаться остановить или хотя бы уменьшить интенсивность кровопотери.
Даже если кровотечение в желудке не сильное, нужно также предоставить человеку минимальную помощь и обратиться к врачу.
Первая помощь при желудочном кровотечении
Если есть подозрение на кровоизлияние в желудок у взрослых, в первую очередь нужно обеспечить покой. Оптимальное положение – лежа на спине, на твердой поверхности. Если человек теряет сознание, нужно следить за тем, чтобы во время рвоты массы не попали в органы дыхания.
При рвоте алой кровью нужно немедленно звонить в скорую. Рвота гущей указывает на более медленной потере крови. Но попытаться остановить кровотечение необходимо в обоих случаях.
Для этого на область живота положить холод. Контакт со льдом – не дольше 20 минут, затем нужно сделать перерыв, чтобы не вызвать обморожение.
Ни в коем случае нельзя давать пищу и воду. Если пациент в сознании и очень просит пить, стоит дать ему пососать лед: холод вызовет спазм сосудов и уменьшит кровопотерю, при этом не будет большого количества воды в желудке.
Как остановить кровотечение в домашних условиях? При остром состоянии можно только замедлить скорость кровопотери и помочь человеку продержаться до приезда медиков. Следует помнить, что доврачебная помощь может как спасти человека, так и навредить.
Нельзя заставлять человека двигаться. Транспортировать можно только на носилках, опустив голову ниже ног. В таком положении можно уложить пациента до приезда скорой, подложив под ноги подушку или свернутое полотенце. приток крови к голове поможет избежать потери сознания.
Медицинские препараты принимать не желательно. Только в остром состоянии можно дать 30-50 мл аминокапроновой кислоты, 2-3 измельченный таблетки Дицинона или пару ложек хлористого кальция.
Применять желательно что-то одно, поскольку все три препарата повышают свертываемость крови, и передозировка приведет к образованию тромбов. Нужно записать название, дозировку и примерное время приема, чтобы передать эти данные медикам.
Диагностика
При легкой и иногда при средней степени кровотечения пациент проходит лечение амбулаторно. В остром состоянии показана госпитализация. Только в условиях стационара медики смогут оказать быструю и квалифицированную помощь, которая поможет спасти человеку жизнь.
Амбулаторным лечением занимается гатсроэнтеролог. Острое состояние купирует хирург. Если кровотечение и боль локализованы в области прямой кишки, нужна консультация проктолога. В зависимости от результатов предварительного обследования может потребоваться консультация гематолога или онколога.
Выяснить, почему идет кровь из слизистой желудка и кишечника, а также оценить состояние пациента помогут:
- ФГДС. Этот метод позволяет врачу увидеть степень поражения. Также во время процедуры можно ввести адреналин для быстрого предотвращения кровопотери.
- Анализ кала на скрытую кровь применяется при внутреннем кишечном кровотечении. Он позволяет определить наличие примесей крови даже в том случае, если объем суточной потери составляет 15 мл.
- Общий анализ крови. Его расшифровка поможет выявить наличие воспаления, оценить свертываемость и выявить анемию.
- При необходимости проводится анализ рвотных масс.
- Рентген и КТ желудка или кишечника.
Лечение желудочного и кишечного кровотечения
Чем лечить пациента – выбирает врач после тщательного обследования.
В условиях стационара обычно назначают:
- Средства для повышения свертываемости.
- Препараты для восполнения объема крови.
- Ингибиторы протонной помпы.
- Эндоскопические операции (прижигание, сшивание, лигирование сосуда).
- Хирургическая перевязка сосудов, резекция поврежденной части желудка или кишечника.
Последствия и осложнения
Чем больше объем кровопотери, тем опаснее последствия. Острое кровотечение может привести к геморрагическому шоку и быстрой смерти. Потеря небольших объемов приводит к развитию стойкой анемии.
Если вовремя не выявить причину, по которой возникло внутрикишечное кровоизлияние, можно запустить болезнь до той стадии, когда врачи будут бессильны.
Поэтому первое, что нужно делать при кровотечениях ЖКТ – обращаться к врачу. Внутренние кровотечения опасны тем, что сложно оценить масштаб потери крови и вероятность определенных осложнений.
Видео — Аптечка. Внутреннее кровотечение
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта.
Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Источник
Первоочередные лечебные мероприятия
Как и при любом неотложном состоянии, немедленное проведение реанимационных мероприятий может иметь приоритет перед сбором анамнеза, объективным исследованием и диагностикой. Больные с профузным кровотечением из верхних отделов желудочно-кишечного тракта могут требовать определенных мероприятий, направленных на предупреждение аспирации крови. Любому больному со значительным гастроинтестинальным кровотечением следует дать кислород; кардиомониторинг в таких случаях обычно показан. Замещение объема начинают с введения кристаллоидных растворов через внутривенный катетер большого диаметра.
Дополнительное применение ВПШБ может быть весьма полезным, особенно на догоспитальном этапе. Решение о переливании крови основывается прежде всего на клинических данных об уменьшении объема циркулирующей крови или о продолжении кровотечения и в меньшей степени — начальных показателях гематокрита. Факторы свертывания замещаются по мере надобности. Больным с гипотензией показана установка мочевого катетера.
У всех больных с массивным желудочно-кишечным кровотечением, независимо от предполагаемой локализации его источника устанавливается назогастральный катетер. Присутствие алой крови в прямой кишке (при ректальном исследовании) часто имеет необъяснимое происхождение при массивном кровотечении из верхних отделов желудочно-кишечного тракта. Следует также помнить, что негативный желудочный аспират не исключает происхождения кровотечения из верхних отделов желудочно-кишечного тракта и может быть обусловлен периодическим кровотечением, пилорическим спазмом или отеком, препятствующим рефлюксу из двенадцатиперстной кишки. Стандартное исследование желудочного содержимого с помощью гваяковой смолы может дать ложноотрицательные результаты при низких значениях рН в желудке.
Если при назогастральной интубации обнаруживаются алая кровь или сгустки крови, осуществляется лаваж желудка. Для его эффективности необходимо использовать широкопросветный зонд (обычно пероральный). Для промывания предпочтителен физиологический раствор комнатной температуры, так как охлажденные растворы, не обладая особыми преимуществами, имеют (теоретически) ряд недостатков. Добавление левартеренола к лаважной жидкости также не имеет доказанных преимуществ. Следует избегать чрезмерного отсасывания содержимого желудка, так как это может привести к эрозии желудка, что спутает картину при последующей эндоскопии.
Лечебные мероприятия второй очереди
Эндоскопия
Эндоскопия верхних отделов желудочно-кишечного тракта является наиболее точным из доступных методов оценки источника кровотечения этой локализации, а в последние годы предоставляет и наиболее значительные преимущества в лечении гастродуоденального кровотечения. Экстренное использование эндоскопии остается противоречивым, так как в клинических исследованиях не было показано снижения смертности в результате применения этого метода.
Однако связанное с эндоскопией улучшение диагностики делает возможным более целенаправленное проведение лечения. Больные с высоким риском повторного кровотечения (например, те, у кого при исследовании определяется кровоточащий сосуд или свежая кровь в кратере язвы) могут быть выявлены с помощью данного метода.
Эндоскоп все чаще используется для выполнения тех или иных терапевтических манипуляций. Предпринимаются попытки удаления кровоточащих участков с помощью биполярных электродов, прижигания нагревающими зондами и воздействия лазерных лучей. Предполагалось, что эндоскопическая склеротерапия варикозно-расширенных вен пищевода сократит продолжительность госпитализации подобных больных и количество переливаемой им крови по сравнению с больными, у которых было проведено портокавальное шунтирование.
Однако у больных, получивших эндоскопическую склеротерапию, чаще возникали повторные кровотечения, общая продолжительность госпитализации в связи с этим увеличилась и возросло суммарное количество переливаемой им крови (по сравнению с больными, леченными хирургическим методом).
Проктоскопия часто бывает диагностически информативной у больных с аноректальным источником кровотечений. При подозрении на аноректальную локализацию источника (например, геморроидальные узлы) больной должен быть тщательно обследован с целью выявления значительной кровопотери или более опасного проксимального источника кровотечения, маскирующегося геморроидальным кровотечением.
При других формах желудочно-кишечного кровотечения в нижних отделах пищеварительного тракта диагностически информативными могут быть сигмоидоскопия и колоноскопия, особенно в отношении выявления дивертикулеза или ангиодисплазии. Однако эндоскопия в подобных ситуациях часто бывает невыполнимой, поскольку истекающая кровь закрывает поле зрения. В таких случаях целесообразно обильное промывание непосредственно перед проведением колоноскопии.
Лекарственная терапия
Для контроля гастроинтестинального кровотечения применяется внутривенное или внутриартериальное введение вазопрессина. Внутривенная инфузия по своей эффективности не уступает внутриартериальной, но она легче в выполнении.
Внутривенное применение вазопрессина наиболее широко изучено при лечении кровотечения из варикозно-расширенных вен пищевода. Описаны инфузии вазопрессина со скоростью 0,1—0,9 ЕД/мин; побочные эффекты при этом наблюдаются часто. Описаны такие побочные реакции, как гипертензия, сердечные аритмии, ишемия миокарда и других внутренних органов, снижение минутного объема и гангрена вследствие местной инфильтрации препаратом. По предварительным сообщениям, одновременное применение вазопрессина и нитроглицерина значительно снижает частоту побочных эффектов. Использование вазопрессина в настоящее время следует рассматривать лишь как дополнение к более надежным и определенным методам лечения.
Для предупреждения повторных кровотечений из расширенных вен пищевода был предложен пропранолол. Однако его контролируемые испытания дали противоречивые результаты. Его использование при неотложном лечении кровотечения из варикозно-расширенных вен пищевода противопоказано ввиду отрицательного инотропного и хронотропного действия препарата.
Эффект гистамин-2-антагонистов при остром кровотечении из верхних отделов желудочно-кишечного тракта весьма сомнителен. Результаты многочисленных исследований, которые являются скорее предварительными, нежели заключительными, свидетельствуют о снижении частоты повторных кровотечений, хирургических вмешательств и смертельных исходов.
Баллонная тампонада
Баллонная тампонада с помощью зонда Sengstaken—Blakemore или его модификаций имеет определенный терапевтический эффект и дает предварительную диагностическую информацию. Она позволяет контролировать подтвержденное кровотечение из расширенных вен у 40—80 % больных. Этот зонд имеет желудочный и пищеводный баллоны, а также (в зависимости от варианта) желудочное и(или) пищеводное аспирационное отверстия. Первым раздувается желудочный баллон. Если кровотечение не останавливается, то раздувается пищеводный баллон, при этом используется манометр для контроля давления в пищеводе, которое не должно превышать 40—50 мм рт.ст.
Предполагается рентгенологическое подтверждение правильного расположения баллонов. Баллон должен оставаться на месте в течение 24 ч после прекращения кровотечения. Некоторые авторы рекомендуют спускать пищеводный баллон на 30—60 мин каждые 8 ч для предупреждения изъязвления слизистой оболочки.
Как и терапия вазопрессином, баллонная тампонада часто ассоциируется с побочными реакциями (нередко тяжелыми). В числе этих реакций отмечаются изъязвление слизистой оболочки, разрыв желудка или пищевода, асфиксия из-за смещения баллонов, сдавление трахеи вследствие раздувания баллона и аспирационная пневмония. Некоторые авторы рекомендуют предварительную эндотрахеальную интубацию для профилактики легочных осложнений. Ввиду высокой частоты побочных реакций баллонная тампонада, вероятно, должна рассматриваться как вспомогательная или временная процедура, дополняющая более радикальное вмешательство — склеротерапию или операцию.
Хирургическое вмешательство
Больным, не отвечающим на заместительную терапию или продолжающим терять кровь, несмотря на медикаментозное лечение, показано экстренное хирургическое вмешательство. Хирургическая консультация также вполне целесообразна, если больной поступает в стационар по поводу неконтролируемого повторного желудочно-кишечного кровотечения.
Д. Т. Овертон
Опубликовал Константин Моканов
Источник