Помощь при кровотечениях паренхиматозных органов
Паренхиматозное кровотечение, как правило, сопровождается большой кровопотерей и не остановится без экстренной операции. Рассмотрим основные особенности данного вида кровопотери.
Паренхиматозные органы
Особенность паренхиматозных органов в том, что они имеют «мясистую» и обильно кровоснабжаемую паренхиму. Это обусловлено их функциональным предназначением – очистка крови и удаление из нее продуктов обмена.
К паренхиматозным органам относят:
- печень (участвует в переработке вредных веществ, принимая кровь по воротной вене);
- почки (выделяют продукты обмена с образуемой ими мочой);
- легкие (в них происходит газообмен и выделение углекислого газа в атмосферу);
- селезенка (разрушает отработавшие клетки крови и участвует в ее депонировании).

На рисунке видна особенность структуры паренхимы печени
Паренхиматозные органы состоят из нежной ткани и обильно кровоснабжаются. Даже незначительная их травма может привести к внутреннему кровотечению.
Причины паренхиматозного кровотечения
- На первом месте, конечно же, стоит травма. Неважно, был ли это удар в живот, падение с высоты, ДТП или что-то другое. Несильного удара в область печени или селезенки достаточно для надрыва капсулы, последствием которого станет кровотечение в брюшную полость.
- Различные заболевания паренхиматозных органов (гемангиома печени).
- Инфекции (туберкулез легких, паразитарные поражения).
- Онкология (как доброкачественные, так и злокачественные опухоли могут спровоцировать паренхиматозное кровотечение).
Усугубляют ситуацию врожденные и приобретенные проблемы со свертывающей системой крови.
Механизм кровопотери и изменения в организме
Кровотечение – это истечение крови из сосуда во внешнюю среду или внутренние полости организма. Пропитывание кровью окружающих тканей называется кровоизлиянием. Полость, образовавшаяся в ткани и заполненная кровью – гематома.
При травме, разрыве кисты или некрозе опухоли раневая поверхность начинает обильно кровоточить. Самостоятельно такое кровотечение не остановится. Структурная особенность паренхимы такова, что стенки сосудов сращены со стромой и не спадаются.
Кровь истекает из сосудистого русла через дефект. На первых порах кровопотеря может быть незамеченной, так как крови мы не видим, а общие жалобы могут соответствовать большому количеству других заболеваний. Постепенная кровопотеря приводит к анемии.
В результате снижения в крови эритроцитов и гемоглобина страдают внутренние органы, в том числе мозг и сердце, от гипоксии. При обильной кровопотере развивается геморрагический шок. Это тяжелое осложнение сильного кровотечения, при этом происходит значительное снижение давления с развитием в последующем полиорганной недостаточности. Быстрая кровопотеря может привести к остановке сердца и смерти.
Как заподозрить
Признаки паренхиматозного кровотечения могут быть стерты, замаскированы под другие заболевания. Кровотечение из паренхимы печени, почек, легких, селезенки может иметь свои особенности. Общие же симптомы – это признаки острой кровопотери. Прежде всего будут беспокоить слабость, головокружение, возможна потеря сознания. Кожа становится бледной, холодной. Если попытаться определить пульс на предплечье, то он будет очень плохо прощупываться, так называемый «нитевидный пульс». Сердце будет учащенно биться. Артериальное давление будет снижено, причем может и не определяться вовсе.

При подозрении на шок проверьте пульс
Особенности для каждого паренхиматозного органа
Наравне с общими признаками скрытой кровопотери, для каждого паренхиматозного органа могут наблюдаться свои симптомы.
Печень
Находится в правом подреберье. Как правило, повреждению в большей степени подвержена печень людей, страдающих гепатитом, злоупотребляющих алкоголем, переболевших малярией. Все эти состояния приводят к ее увеличению и перерастяжению капсулы. В результате травмы – «где слабо, там и рвется». При травме печени кровь истекает в брюшную полость. Наравне с кровью, туда попадает и желчь, что провоцирует развитие желчного перитонита впоследствии. Преобладает болевой синдром, явления шока и внутреннего кровотечения. Возможно развитие подкапсульной гематомы с последующим разрывом.
Почки
Травма почки может возникнуть от довольно сильного воздействия. Кровотечение может сопровождаться выраженными болями в пояснице и шоком. Характерным признаком может быть макрогематурия – окрашивание мочи в красный цвет. При наличии онкологического процесса возможна длительная хроническая кровопотеря, приводящая к развитию тяжелой анемии.
Легкие
Легочное кровотечение также является паренхиматозным. Оно может быть вызвано травмой, онкологией, туберкулезом. Клинически может проявляться дыхательной недостаточностью. Кровь может скапливаться в плевральной полости, тем самым сдавливая легкое.

Кровохарканье – один из признаков легочного кровотечения
Селезенка
Селезенка депонирует кровь. При ее травме может развиться угрожающая жизни кровопотеря. Как и в печени, в селезенке также могут образовываться подкапсульные разрывы. Такого рода повреждение может ввести в заблуждение. Клиника острой кровопотери разовьется не после полученной травмы, а через несколько дней, когда под давлением распирающей изнутри крови капсула лопнет. Травма селезенки, к сожалению, не редкое явление и в детском возрасте.
Как заподозрить внутреннее кровотечение, какие принять меры
Что должно насторожить:
- анамнез (наличие травмы живота, грудной клетки, поясницы);
- визуальный осмотр (наличие гематом, кровоподтеков, ссадин на коже грудной клетки, живота, перелом одного или нескольких ребер);
- жалобы (на боль в зоне предполагаемого кровотечения, резкую слабость);
- внешний вид (бледная кожа, холодный пот, заостренные черты лица);
- клиника (сердцебиение и низкое давление).

В стационаре для диагностики травмы живота делают УЗИ брюшной полости
Первая помощь при подозрении на внутреннее кровотечение заключается в как можно более быстрой доставке больного в хирургический стационар. Такие способы остановки кровотечений, как жгут, давящая повязка, здесь не действуют. Только хирург в условиях операционной может оказать действительную помощь и эффективно остановить кровотечение.
До приезда скорой:
- положить пострадавшего горизонтально с приподнятыми ногами;
- положить холод на область предполагаемого кровотечения.
Скорая помощь транспортирует больного в стационар, а также введет специальные кровоостанавливающие препараты (этамзилат, викасол, аминокапроновая кислота).
Остановки кровотечения от этих мер не произойдет, но может немного снизиться кровопотеря. Также врачи скорой помощи начнут инфузию физиологического раствора в вену для поддержания падающего артериального давления.

Положение тела при падении давления
Хирургическое лечение
Главная помощь больному оказывается в операционной. С диагностической целью предварительно берут анализы, делают УЗИ брюшной полости, рентген легких. Далее проводят экстренную операцию. При сомнительных данных диагностических методов могут начать с диагностической лапароскопии.
Способы остановки паренхиматозного кровотечения:
- гемостатические губки;
- подшивание сальника;
- резекция части органа;
- электрокоагуляция поверхности и сосудов;
- эмболизация питающего сосуда.
- специальные сложные швы.
Параллельно с операцией и после нее проводится переливание крови, солевых растворов. Интенсивная терапия направлена на предотвращение развития ДВС-синдрома и полиорганной недостаточности.
Паренхиматозное кровотечение – угроза для жизни и здоровья. Серьезное кровотечение, которое может быть нераспознано, и привести к большой кровопотере, самостоятельно не прекратится. Требует неотложной хирургической помощи. Важно очень настороженно относиться к описанным выше признакам и незамедлительно обратиться за медицинской помощью. В данной ситуации счет идет на часы, даже не на дни.
Источник
Паренхиматозным является кровотечение, при котором кровь не выделяется наружу, а вследствие повреждения внутренних органов или при некоторых их патологиях истекает во внутренние полости организма (брюшную, плевральную).
Виды кровотечений
Кровотечением считается истечение крови из сосудов. Чаще всего его причиной становится их повреждение. Это может быть следствием травмы (что бывает чаще всего) или последствиями патологических изменений в организме. Такое «расплавление» сосудов можно наблюдать при туберкулезе, онкологических состояниях, язвах внутренних органов.
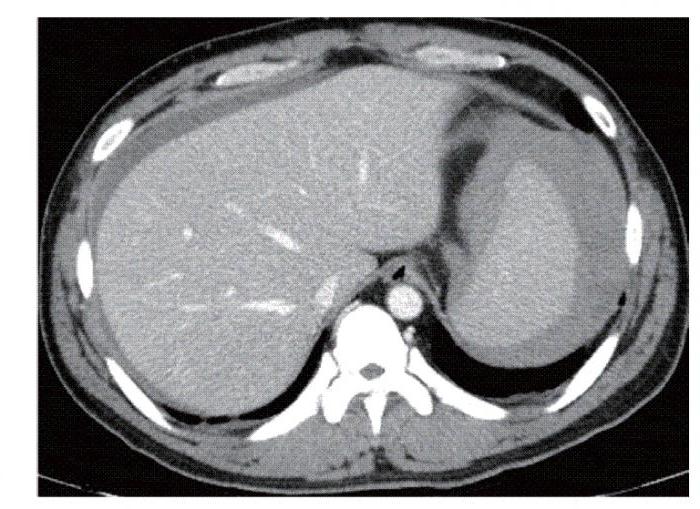
Кровотечения принято разделять на наружные, когда кровь из поврежденного сосуда изливается наружу через рану или естественные отверстия, и внутренние. В этом случае кровь скапливается в полостях. Выделяют следующие виды наружных кровотечений:
- капиллярные — возникают вследствие поверхностных повреждений, кровь выделяется в небольших количествах, по каплям;
- венозные — происходит вследствие более глубоких повреждений (резанные, колотые раны) при этом вытекает большое количество крови темно-красного цвета;
- артериальное — причиной становятся глубокие повреждения при которых повреждается стенка артерий, при этом кровь изливается пульсирующей струей и имеет ярко-алый цвет;
- смешанные кровотечения также могут возникать при глубоких повреждениях, при этом в ране кровоточат одновременно и артерии, и вены.
Внутренние кровотечения
Внутренние кровотечения тоже можно классифицировать по локализации процесса. При ударах и повреждениях грудной клетки может возникнуть кровотечение, при котором кровь изливается в плевральную полость. В этом случае она, скапливаясь там, сдавливает легкие. Внешне это проявляется затруднением дыхания и нарастающей одышкой.
Кровотечение в брюшной полости может стать следствием заболеваний органов, располагающихся в ней, у женщин его виной может быть внематочная беременность, но чаще всего причиной внутреннего кровотечения в брюшной полости становится тупая травма живота, которая сопровождается разрывом печени или селезенки. В этом случае говорят, что кровотечение паренхиматозное. Кроме того, при подобном кровотечении кровь может не только изливаться в брюшную полость, но и накапливаться в толще тканей, пропитывая их.
Что такое паренхима
Паренхима — это ткань, которая является основой многих внутренних органов. Анатомически она сформирована в зависимости от задачи органа эпителиальной, нервной, мышечной, миелоидной или лимфоидной тканью. Паренхиматозными органами считаются печень, селезенка, почки, различные железы и даже головной мозг. Особенностью этих органов является то, что в каждом из них паренхимой формируется специализированные конструкции, позволяющие выполнять органу его функции. В печени это ее дольки, в почках — нефроны, в селезенке — фолликулы. Помимо паренхимы, в строении таких органов выделяют строму — соединительнотканную основу, которая выполняет опорную и трофическую функции. При повреждении мельчайших кровеносных сосудов (капилляров), снабжающих эти органы, и возникает паренхиматозное кровотечение. Часто его наличие трудно диагностировать и поэтому к тому времени, когда начинают оказывать помощь, возможна большая потеря крови. Именно поэтому своевременная диагностика и остановка паренхиматозного кровотечения является приоритетной задачей хирурга.
Причины паренхиматозных кровотечений
Первое место среди причин безоговорочно занимает травма. Независимо от того, что стало ее причиной — транспортное происшествие, удар или падение с высоты, — даже незначительного воздействия может быть достаточно для того, чтобы началось паренхиматозное кровотечение. Это связано с тем, что довольно даже небольшого надрыва капсулы органа (а она, как правило, является очень нежной), как кровеносные сосуды, питающие паренхиму и потому находящиеся здесь в большом количестве, повреждаются и кровь начинает изливаться в полость тела.
Помимо травм, вызывать паренхиматозное кровотечение могут следующие патологии:
- опухоли, как злокачественные, так и доброкачественные;
- инфекции (туберкулез);
- патологии паренхиматозных органов (гемангиома);
- паразитарные поражения;
- патологии свертывающей системы крови.
Механизм кровопотери
Следствием кровотечения в организме может стать кровоизлияние (в этом случае изливающаяся кровь пропитывает окружающие ткани) или гематома. Тогда в ткани образуется полость, заполненная кровью. При паренхиматозном кровотечении возможны оба этих варианта. Опасность состоит в том, что сосуды, питающие паренхиму, по своему строению не спадаются, а значит, кровотечение будет продолжаться. Даже если оно будет неинтенсивным, то все равно симптомы анемии будут нарастать, как следствие, органы и головной мозг будут страдать от гипоксии. При значительной кровопотере развивается геморрагический шок – тяжелое состояние, при котором значительно снижается артериальное давление и прогрессируют признаки полиорганной недостаточности.
Признаки паренхиматозного кровотечения
Несмотря на явную опасность для жизни пациента, такое кровотечение не всегда удается выявить сразу. Часто бывает, что кровопотеря происходит в течение некоторого времени, практически не влияя на общее самочувствие. Паренхиматозное кровотечение на ранних этапах можно заподозрить по общей слабости, сонливости, головокружениям. Больной испытывает жажду, «мушки» и потемнение в глазах, холодный пот. Возможны обмороки. О степени кровопотери можно судить по таким факторам, как пульс, артериальное давление и другим объективным признакам.
При незначительной кровопотере возможно небольшое понижение давления и учащение пульса (до 80–90 ударов в минуту). В некоторых случаях она вообще проходит без явных признаков, что создает еще большую опасность, так как паренхиматозное кровотечение не может прекратиться самостоятельно.
Для кровопотери средней степени характерно повышение частоты пульса до 100 ударов в минуту и выше и снижение показателей систолического давления ниже 90 мм рт. ст. также отмечается учащенное дыхание, бледность кожных покровов, холодный липкий пот, холодные конечности, сухость во рту, выраженная слабость, апатия, адинамия, заторможенность сознания.
В случае тяжелой кровопотери систолическое давление снижается ниже 80 мм, а частота пульса может превышать 110 ударов в минуту. Дыхание поверхностное, сильно учащено, наблюдпется зевота, патологическая сонливость, тремор рук, снижение количества выделяемой мочи, резкая бледность, мраморность кожи, заторможенность или спутанность сознания, мучительная жажда, цианоз конечностей, акроцианоз.

Кровопотери, угрожающие жизни
Массивные внутренние кровотечения характеризуются снижением давления до 60 и учащением пульса до 140–160 ударов в минуту. Дыхание Чейна-Стокса (дыхательные движения сначала углубляются и учащаются, но на 5-7 вдохе их интенсивность начинает снижаться, после чего наступает пауза). Сознание спутано или отсутствует, бред, кожные покровы резко бледные, иногда с сероватым оттенком. Черты лица заостряются, глаза западают.
Смертельная кровопотеря (как правило, она составляет треть от объема, то есть 1,5–2 литра) сопровождается развитием коматозного состояния. В этом случае давление снижается ниже 60 мм или не определяется совсем, пульсовые сокращения урежаются до 2–10 ударов, наблюдаются судороги, агональное дыхание, зрачки расширены, кожа сухая, «мраморная». Как правило, такое состояние является необратимым — неизбежно наступает агония, а затем смерть.
Паренхиматозное кровотечение – первая помощь
Все прекрасно знают, что очень часто своевременно оказанная первая помощь может спасти больному жизнь. К сожалению, этого нельзя сказать про внутреннее кровотечение. Паренхиматозное кровотечение невозможно остановить или уменьшить подручными средствами, самое главное, что можно сделать для пострадавшего – это как можно скорее доставить его в хирургический стационар, то есть вызвать скорую помощь.
Чтобы состояние больного не ухудшилось, до ее приезда вы можете оказать следующую помощь при паренхиматозном кровотечении:
- придать пострадавшему горизонтальное положение, с приподнятыми ногами в том случае, если возможно кровоизлияние в брюшную полость, или полусидячее положение при подозрении на гемоторакс;
- на область предполагаемого кровотечения поместить холод.
Обратите внимание! Больным с симптомами внутреннего кровотечения категорически запрещается греть больную область, провоцировать рвоту или делать клизмы и давать лекарственные средства, которые стимулируют сердечную деятельность.
Лечение
На сегодняшний день единственный способ остановки паренхиматозного кровотечения – это хирургическое вмешательство. Как правило, это происходит во время экстренной операции, перед которой проводят лабораторные исследования, оценивающие гематокрит, уровень гемоглобина и эритроцитов, делают УЗИ брюшной полости, рентген.
Существует несколько способов остановки паренхиматозного кровотечения. Это:
- резекция органа;
- подсушивание сальника;
- электрокоагуляция сосудов;
- ушивание сосудов;
- эмболизация питающего сосуда;
- использование гемостатических губок.
Наряду с остановкой кровотечения, важнейшей задачей является возмещение кровопотери, восстановление объема циркулирующей жидкости и улучшение микроциркуляции. С этой целью проводят переливание крови, плазмо- и кровезаменителей, а также ведение 5% раствора глюкозы, физраствора.
Источник
На чтение 5 мин. Просмотров 1.3k.
Живот в человеческом теле — самая незащищенная область, повреждения в этой зоне происходят часто, особенно в детском возрасте. Большая часть из них не несет угрозы и не требует медицинской помощи. Но некоторые травмы приводят к появлению кровотечений. Паренхиматозное кровотечение — это одна из распространенных причин госпитализации. Если своевременно не обнаружить и не остановить его, это приведет к развитию осложнений вплоть до смертельного исхода.
Причины
Основные причины развития внутреннего кровотечения:
- Травмирование сосудов и органов.
- Вирусные заболевания, которые нарушают целостность тканей, например, туберкулез.
- Злокачественные опухоли на последней стадии прогрессирования вызывают кровотечения паренхиматозных органов при распаде новообразования.
- Доброкачественные опухоли при условии их разрыва.
Кроме этих факторов, для каждого отдельного органа существуют свои наиболее частые причины:
- Повреждение легких наблюдается при переломе ребер. Поэтому при подозрении на перелом ребер строго запрещено тугое бинтование. Кроме того, кровотечение в легких происходит при туберкулезе и онкологических заболеваниях. Основными симптомами кровотечения в этом органе являются кровохарканье, пониженное артериальное давление и одышка.
- Печеночное кровотечение в основном случается при сквозном ранении и тупой травме живота. Намного реже происходит при заражении паразитами. Отличается стремительным развитием перитонита, острым болевым синдромом и геморрагическим шоком.
- Селезенка. Повреждениям этого органа больше подвержены дети. В основном первично начинается кровотечение под капсулу. Только через несколько суток от переполнения происходит разрыв капсулы, и накопленная кровь попадает в полость.
- Кровоизлияние в почках наблюдается при сильных ударах и сдавливании, а также разрыве кист. Кровопотеря сопровождается появлением крови в моче и острыми болезненными ощущениями.
Как проявляется
Несмотря на высокую опасность для здоровья человека, кровотечение не всегда получается обнаружить сразу. Часто происходит так, что кровопотеря какое-то время не влияет на общее состояние больного. Признаки паренхиматозного кровотечения на раннем этапе прогрессирования:
Как часто Вы сдаете анализ крови?
- Слабость.
- Сонливость.
- Частые головокружения.
- Сильная жажда.
- Потемнение в глазах.
- Потливость.
- Обмороки.
О степени тяжести кровоизлияния можно узнать по таким критериям, как пульс, артериальное давление:
- При незначительной кровопотере наблюдается небольшое понижение давления и учащение пульса. В редких случаях оно развивается без каких-либо симптомов, что создает большую опасность для больного, так как внутреннее кровотечение самостоятельно не остановится.
- Для кровоизлияния средней тяжести характерно увеличение частоты пульса до 110 ударов в минуту и понижение уровня систолического давления ниже 85 мм рт. ст. Кроме этого, у людей появляется сухость в ротовой полости, общая слабость, апатия, адинамия, спутанность сознания, бледность кожи, образование холодного липкого пота.
- В случае тяжелой кровопотери систолическое давление опускается ниже 80 мм рт. ст., а частота пульса превышает 115 уд/мин. Также у пострадавшего появляется патологическая сонливость, тремор конечностей, мраморность кожи, учащенное дыхание, изнуряющая жажда, цианоз и акроцианоз.
- Массивное паренхиматозное кровоизлияние отличается падением кровяного давления до 60 мм рт. ст. и учащением пульса до 160 уд/мин. Человек начинает тяжело дышать, у него бледнеют кожные покровы, в редких случаях с сероватым оттенком. Черты лица заостряются, глаза западают.
- Смертельная кровопотеря сопровождается появлением коматозного состояния. В подобном случае давление становится ниже 60 мм рт. ст. или не определяется, пульс сокращается до 10 уд/мин, появляются судороги в конечностях, агональное дыхание, расширение зрачков, сухость кожного покрова. В основном такое состояние является необратимым — через некоторое время у пациента начинается агония, после которой он умирает.
Как остановить кровотечение
Существует несколько способов остановки кровотечения из паренхиматозных органов:
- С помощью специальной гемостатической губки.
- Путем подшивания сальника или удаления поврежденной части органа.
- Электрическая коагуляция.
- Применение кровоостанавливающих препаратов (Викасол, Этамзилат).
Первая помощь
Если у человека наблюдаются симптомы, которые указывают на паренхиматозное кровотечение, то его срочно нужно доставить в больницу. Стандартные методы остановки крови, к которым можно отнести наложение повязки или жгута, в таком случае бесполезны. Помощь человеку может оказать только хирург, так как нет способов остановки паренхиматозного кровотечения в домашних условиях. Но при этом существует несколько рекомендаций, что нужно делать, когда у человека развилось внутреннее кровотечение. Первая помощь оказывается в следующем порядке:
- Сначала нужно позвонить в скорую помощь и максимально точно описать состояние человека.
- Необходимо уложить больного на горизонтальную поверхность, например землю, ноги при этом должны быть приподняты.
- На предполагаемое место кровотечения нужно приложить лед.
Хирургическое лечение
Хирургический является основным способом остановить кровь при внутреннем кровотечении. После обследования пациента (рентгенография, УЗИ брюшной полости) делается срочная операция. При появлении сомнительных результатов анализов хирург может начать лапароскопическую диагностику. Методы остановки кровоизлияния:
- Ушивание сальника.
- Использование гемостатических губок.
- Наложение сложных швов на поврежденную ткань.
- Эмболизация питающего сосуда.
- Удаление пораженной части органа.
- Электрокоагуляция сосудов.
Одновременно с хирургической операцией больному делают переливание донорской крови и введение солевых растворов. Главная задача хирурга заключается в предотвращении прогрессирования полиорганной недостаточности и ДВС-синдрома, при котором нарушается свертываемость крови.
Чем опасно
При попадании крови в полости внутренних органов нарушается их функция. Если при этом сжимаются сосуды, начинается отмирание тканей. Кровь, которое долгое время находится в полостях органов, является благоприятной средой для размножения бактерий и развития микроорганизмов.
Если пострадавшему своевременно не оказать медицинскую помощь и не восстановить кровопотерю, существует высокий риск летального исхода. Организм обескровливается, из-за чего ухудшается работа сердца и головного мозга.
Читайте также:
- Кровоизлияние в мозг у новорожденных последствия
- Как лечить появление сгустков крови в кале у взрослого человека и почему может быть стул женщин (мужчин) с кровавыми следами без боли
- Как остановить кровь из губы и что делать когда кровоточат (трескаются)
- Инструкция по правильному применению таблеток Транексам при маточном кровотечении и сколько дней можно пить
Источник

