Острый ларингит и бронхит
Часть 3.
Часть 2: «Насморк и кашель. Если малыш заболел»
Часть 1: «Высокая температура. Если малыш заболел»
В этой статье мы завершаем разговор на тему «Если малыш заболел».
 Говоря о кашле, мы не можем не коснуться двух достаточно опасных форм острого респираторного заболевания: острый ларингит и острый обструктивный бронхит. Эти формы респираторной инфекции чаще всего встречаются у детей раннего возраста (до 3-5 лет), вызываются различными группами респираторных вирусов (грипп, парагрипп, аденовирусы, риновирусы, респираторно-синцитиальный вирус и др.)
Говоря о кашле, мы не можем не коснуться двух достаточно опасных форм острого респираторного заболевания: острый ларингит и острый обструктивный бронхит. Эти формы респираторной инфекции чаще всего встречаются у детей раннего возраста (до 3-5 лет), вызываются различными группами респираторных вирусов (грипп, парагрипп, аденовирусы, риновирусы, респираторно-синцитиальный вирус и др.)
При ларингите воспалительный процесс охватывает гортань и подсвязочное пространство, а при обструктивном бронхите поражаются бронхи мелкого и мельчайшего калибра. В результате воспалительного процесса возникает отек слизистой оболочки и усиливается продукция вязкой слизи (густого секрета). Все эти процессы создают препятствия при прохождении воздушной струи: при ларингите — на вдохе, а при обструктивном бронхите — преимущественно на выдохе. Оба этих заболевания легче возникают у детей, склонных к аллергии, у детей с лимфатической аномалией конституции, с увеличенным тимусом — вилочковой железой, у детей, перенесших гипоксию во время беременности и родов.
Для ларингита с проявлением стеноза гортани (крупа) характерен грубый, приступообразный кашель (его называют «лающим»), осиплость голоса. Постепенно может проявиться одышка (вначале- на физическую нагрузку, в качестве которой может быть сосание у грудного ребенка, плач, возбуждение, любая двигательная активность; а впоследствии одышка может возникать и в покое). Важный отличительный признак ларингита со стенозом гортани: ребенку трудно сделать вдох (инспираторная одышка). При этом может западать яремная ямка, надключичные области, межреберные промежутки (западение или втяжение на вдохе).
Для обструктивнго бронхита характерен кашель сухой, приступообразный, иногда шумное «свистящее» дыхание, одышка с затрудненным выдохом. Если внимательно осмотреть грудную клетку ребенка, то можно заметить западение межреберных мышц, эпигастральной области, передней брюшной стенки преимущественно на выдохе (экспираторная одышка).
Осложнения в виде ларингита со стенозом гортани или обструктивного бронхита обычно появляются не в дебюте заболевания, а через несколько дней после его начала, когда температура нормализуется или почти нормализуется, но возможно и стремительное начало буквально за несколько часов.
Порядок оказания помощи
Правила оказания помощи ребенку с ларингитом и обструктивным бронхитом следующие:
- Успокоить ребенка, дать жаропонижающее средство по возрасту (см. предыдущую беседу), обеспечить частое дробное питье теплого чая, физраствора, морса, минеральной воды без газа в теплом виде и т. д.
- Ингаляции с теплым физиологическим раствором желательно через небулайзер (буквально через каждые 2 часа)
- При ларингите и особенно при начинающемся стенозе гортани (появление одышки при малейшей физической нагрузке) необходимо проводить ингаляции с пульмикортом на физрастворе. Алгоритм действия таков: первая ингаляция — пульмикорт 500-1000 мкг на 2 мл физраствора; через 30 минут-час вторая ингаляция в той же дозировке. Если у вашего ребенка был ларингит со стенозом хотя бы раз в жизни, в домашней аптечке обязательно должен быть пульмикорт, и необходимо начать ингаляции не дожидаясь прихода врача.
- Важно обеспечить свободное носовое дыхание (туалет носа и закапать сосудосуживающие капли по возрасту).
- При подозрении на обструктивный бронхит проводят ингаляции с беродуалом (от 6-8 до 10-15 капель по возрасту на 2 мл физраствора) через небулайзер. Кратность ингаляций следующая: первый час -три ингаляции с интервалом 20 минут, а затем ингаляции проводят каждые 4-6 часов, включая ночное время. Для разжижения слизи и улучшения ее эвакуации проводят ингаляции с лазолваном на физрастворе.
- Очень важно после каждой ингаляции, чтобы ребенок принимал так называемое постуральное положение (голова ниже таза) и откашливал мокроту. С этой целью можно проводить перкуссионный массаж грудной клетки, вибромассаж, маленьким детям надавливать на корень языка (не до рвоты), отсасывать слизь. Ребенка постарше нужно доброжелательно принуждать кашлять, делая это вместе с ним и помогая ему откашливать мокроту.
При подозрении на ларингит или обструктивный бронхит необходимо обратиться за квалифицированной медицинской помощью как можно быстрее.
Антибиотики: давать или не давать
Очень часто при лечении ребенка с признаками ОРЗ возникает вопрос: давать или не давать антибиотики, а если давать, то как скоро от начала заболевания?
В наших предыдущих беседах мы уже выяснили, что большинство острых респираторных заболеваний вызывается вирусами, и поэтому антибиотики в первые 2-3 дня заболевания, пока не присоединится бактериальная инфекция, противопоказаны. Но есть состояния, когда антибиотики необходимы с первого дня и даже с первых часов заболевания.
Антибиотики показаны при:
- ангине (налеты на миндалинах, при этом необходимо взять мазок с миндалин на дифтерию);
- остром отите у детей до 2-х лет, и очень часто у более старших детей;
- остром синусите, аденоидите (желто-зеленые густые выделения из носа или стекание желтых, зеленых слизистых выделений по задней стенке глотки);
- остром лимфадените;
- подозрении на пневмонию (обязательно подтверждать рентгеновским снимком);
- при бронхите с желтой мокротой после 3-х дней лечения могут быть назначены антибиотики.
Вопрос о целесообразности назначения антибиотиков должен решать врач после тщательного осмотра больного, а иногда и после трактовки общего анализа крови и данных рентгеновского исследования. Необходимо помнить, что назначение антибиотиков должно быть всегда обоснованным и взвешенным, иначе антибиотики принесут гораздо больше вреда, чем пользы.
Мицкевич Светлана Эдуардовна, врач-педиатр, к.м.н.
Источник
Острые респираторные заболевания все чаще появляются в прохладное время года. Чтобы не ощутить негативных последствий данных патологий, важно проводить своевременное лечение и правильно ставить диагноз. Хороший специалист сумеет отличить ларингит от бронхита и назначить пациенту эффективную терапию. Существуют определенные сходства и отличия у этих болезней, и грамотные методы лечения.
Причины развития ларингита и бронхита
Ларингит и бронхит имеют такие общие причины возникновения:
- проникновение вирусов;
- присоединение бактериальной инфекции.
Как попадают вирусы в организм человека
Ларингит способен развиться на фоне длительного перенапряжения голосовых связок, а бронхит — в результате переохлаждения. Воспалительные процессы в бронхах может спровоцировать вдыхание слишком запыленного или перенасыщенного токсическими веществами воздуха. Но воздействие инфекции извне наиболее чаще становится причиной возникновения данных заболеваний, чем другие факторы.
Лечение ларингитов дает успешные результаты быстрее, чем при бронхитах.
Общая симптоматика ларингитов и бронхитов
Симптоматика – это то, что больше всего объединяет ларингит и бронхит. Из-за схожести проявлений даже хорошие специалисты не сразу могут дифференцировать два этих заболевания, из-за чего проводится некорректное лечение, а болезнь переходит в запущенную стадию.
К основным симптомам можно отнести следующие:
- кашель;
- сопутствующие аллергические реакции;
- общая слабость и недомогание;
- повышение температуры тела.
При этих двух заболеваниях поражаются разные отделы дыхательного тракта. При ларингите патологический процесс протекает в области гортани и подсвязочном пространстве. При бронхитах отмечается поражение бронхов. Воспалению могут подвергаться как крупные фрагменты бронхиального дерева, так и мельчайшие бронхиолы.
Отличия между заболеваниями
Хотя оба заболевания выражаются нарушением дыхания, есть значительное отличие ларингита от бронхита, на которое должен обратить внимание хороший врач, назначая пациенту лечение. Чтобы яснее увидеть разницу между данными болезнями, стоит рассмотреть симптомы каждой патологии в отдельности.

Лечение может назначить только специалист
Отличительные особенности ларингита
Уникальный признак ларингита, который практически никогда не присутствует при других заболеваниях органов дыхательной системы – осиплость или полная потеря голоса. Пациент может жаловаться на першение в горле, хрипоту, чувство пересыхания в глотке и боль.
При лечении детей врачи должны как можно скорее обнаружить патологию, так как ларингит способен привести к хроническому стенозу гортани и длительному нарушению дыхания.
Хотя кашель – это симптом и ларингита, и бронхита, при этих заболеваниях, он имеет свои особенности. При ларингитах кашель имеет такие характеристики:
- сухой;
- приступообразный;
- лающий;
- грубый.
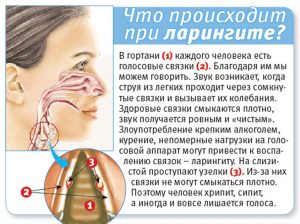
Что происходит в организме при ларингите
Во время ларингита при кашле не происходит выделения мокроты. Приступы доставляют мучительный дискомфорт и не приносят облегчения. Голос становится только более хриплым.
Пациенты с ларингитом страдают от развития одышки. В начале заболевания она возникает только при выполнении каких-либо физических упражнений. По мере прогрессирования патологии нехватку воздуха человек ощущает в состоянии полного покоя.
Больше всего трудностей ощущается на вдохе. Детям при ларингите трудно полностью наполнить орган кислородом. Из-за этого можно заметить, как во время вдоха западают межреберные впадины, яремная ямка и участки тела в области ключицы.
Отличительные особенности бронхита
Один из методов, чтобы определить, что у пациента, ларингит или обструктивный бронхит: необходимо предложить ему сделать глубокий вдох и выдох. Если дискомфорт возник в момент вдоха – диагноз «ларингит», а если при выдохе – «бронхит».
При развитии воспалительного процесса в слизистой оболочке бронхиального дерева, запускается активная выработка секрета. В итоге в бронхах скапливает густая вязкая мокрота. Это мешает свободному прохождению потока воздуха, что и чувствует пациент в момент полного выдоха.
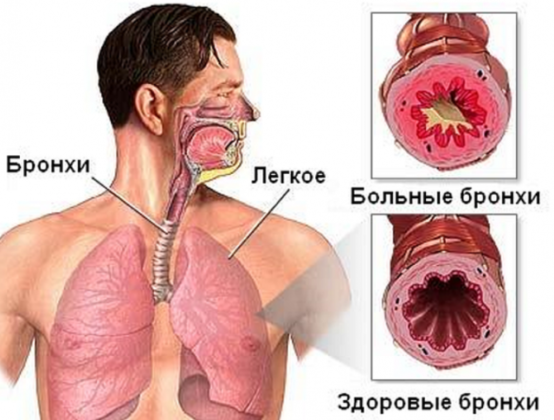
Особенные признаки кашля, характерные для бронхитов:
- приступы исходят из груди;
- сопровождаются громким звуком;
- при аускультации можно услышать влажные хрипы;
- приступы усиливаются в часы ночного отдыха;
- развивается жесткое дыхание.
В самом начале течения бронхита еще до начала терапии кашель бывает сухим, как и при ларингите. Буквально за несколько дней в бронхах вырабатывается достаточно слизи и начинает выделяться мокрота.
Если при бронхите изменяется цвет мокроты или она становится зеленоватого или желтоватого оттенка, врач может предположить бактериальное происхождение заболевания. При выделении прозрачной слизи можно судить о вирусной инфекции, если же выделяется белая мокрота, необходимо провести анализ для выявления микотического (грибкового) поражения.
Для бронхита характерны такие симптомы:
- затрудненность дыхания;
- наличие хрипов;
- повышение температуры до некритических отметок.
При развитии обстуктивной формы бронхита самочувствие пациента ухудшается. Это происходит на фоне полной или частичной непроходимости отдельных дыхательных путей. Дыхание становится шумным, свистящим. При лечении детей можно увидеть, что в области грудной клетки есть области западения мышц.
Основные методы и принципы лечения
Чтобы подобрать эффективную терапию, важно не только правильно поставить диагноз, но и определить причину, вызвавшую патологию. И ларингит, и бронхит чаще всего имеют инфекционное происхождение. Но так как в патологический процесс вовлекаются разные участки дыхательного тракта, подход при лечении каждого заболевания должен быть разным.
Нюансы терапии ларингита
В большинстве случаев ларингит провоцируют вирусные возбудители. Болезнь развивается как осложнение после перенесенного гриппа или парагриппа. Значит, в основу терапии должны лечь противовирусные препараты. Так как полностью уничтожить вирус, как правило, невозможно, важно укреплять естественную защиту организма, принимая иммуномодуляторы и общеукрепляющие комплексы.

Спазмолитики
Для уменьшения отечности и болевых ощущений в гортани следует принимать спазмолитики. При лечении детей врач включит в комплекс медикаментов антигистаминные препараты.
Нельзя отказываться от местного лечения. Применение спреев для орошения глотки быстро снимает раздражение и облегчает дыхание. Если у пациента повышается температура, можно принять жаропонижающие средства. Но не стоит этого делать, если температура ниже 38,3.
Если лабораторным путем доказано присутствие бактериального возбудителя, терапия будет включать антибиотики. Но такие препараты ни в коем случае нельзя назначать себе самостоятельно.
Пациент должен соблюдать такие рекомендации:
- говорить как можно меньше;
- пить много воды;
- находиться в чистом помещении с влажным воздухом.
При лечении ларингитов противопоказано применение горячих ингаляций или компрессов.
Нюансы терапии бронхита
При лечении бронхита пациенты должны строго соблюдать постельный режим и обеспечить себя обильным теплым питьем.
Лабораторные анализы позволят определить:
- наличие бактерий в мокроте;
- присутствие иммуноглобулинов Е в крови.
Если доказано бактериальное происхождение бронхита, врач подберет подходящий антибиотик. Лечение будет включать антигистаминные препараты, если в крови обнаружится иммуноглобулин Е. Это будет подтверждением кашля аллергического происхождения. Важно исключить и предотвратить развитие бронхиальной астмы.
При лечении кашля применяются муколитики и отхаркивающие препараты. В качестве вспомогательной терапии можно использовать народные рецепты. При значительном повышении температуры применяют жаропонижающие медикаменты.
Особенности лечения у детей
Важно понимать, что бронхит может осложняться ларингитом, и наоборот. При появлении у детей симптомов, напоминающих одно из этих заболеваний, необходимо как можно скорее обратиться к врачу за консультацией.
При ларингитах и появлении риска развития стеноза гортани, необходимо проводить холодные ингаляции с помощью небулайзера препаратом Пульмикорт от 500 до 1000 мг на 2 мл физраствора. Это скорая помощь, которая поможет сохранить нормальное дыхание до обращения к врачу.
При бронхитах детям рекомендуется в качестве вспомогательной терапии давать теплое молоко с медом и маслом, сок черной редьки. Но не стоит пренебрегать медикаментозным лечением, назначенным лечащим врачом.
Грамотное лечение болезней дыхательных путей защитит организм от возможных осложнений и поможет быстро вернуться к полноценной активной жизни.
Видео по теме: Ларингит
Источник
Дочь за полтора месяца перенесла острый ларингит и дважды — острый обструктивный бронхит. Расскажите об этих заболеваниях. Может ли ребенок «перерасти» их? Как предупреждать рецидивы? Сколько продолжать терапию анафероном? Правда ли, что ларингит и бронхит влияют на результат пробы Манту?
Валентина, Пинск.
Острый обструктивный бронхит характеризуется симптомами обструктивного синдрома и дыхательной недостаточности; часто встречается у 2–3-летних пациентов. Возбудители заболевания — рино-, энтеро-, адено- и респираторно-синцитиальный вирусы, микоплазменная инфекция.
В основе обструкции — спазм бронхов, избыточная продукция слизи и отек слизистой последних, приводящие к нарушению проходимости бронхиального дерева.
К заболеванию предрасположены дети, часто болеющие ОРВИ (ослабление местной защиты бронхиального дерева создает условия для размножения вирусов), а также с патологией поджелудочной железы (вследствие снижения синтеза и выделения ферментов, участвующих в разжижении слизи).
Острый обструктивный бронхит может быть проявлением иммунодефицитных состояний, глистной инвазии, патологии носоглотки, аспирационного синдрома, анемии, рахита, дисбиоза кишечника, псевдоаллергических реакций со стороны слизистой респираторного тракта, когда на фоне ОРВИ образуется много медиаторов воспаления.
Способен принимать рецидивирующее течение и трансформироваться в бронхиальную астму. В основе профилактики рецидивов — исключение перечисленных причин заболевания.
Обструктивному синдрому присущи одышка, затруднение выдоха, раздувание крыльев носа, втяжение межреберных промежутков. Кашель сухой, малопродуктивный; температура умеренно повышенная. Наблюдается общее вздутие грудной клетки. При аускультации на фоне дыхания с удлиненным выдохом выслушиваются сухие свистящие и мелкопузырчатые влажные хрипы. Газовый состав крови снижается не резко; гематологические сдвиги характерны для вирусной инфекции. Рентгенологически определяется усиление легочного рисунка. Обструкция уменьшается в течение 2—3 дней, но удлиненный выдох сохраняется 7—10 дней, при аспирационном синдроме и рахите — дольше.
Лечение острого обструктивного бронхита начинают с применения селективных b-адреномиметиков (сальбутамола, беродуала и др.). Если через 30 мин. нет эффекта, назначают повторную дозу. При отсутствии результата еще через 30 мин. — вводят внутривенно или внутримышечно гормональные препараты (дексаметазон, преднизолон). Далее — поддерживающее лечение с помощью медикаментов, давших эффект.
Антибактериальная терапия — по показаниям; противокашлевые лекарственные средства не выписывают. При вязкой мокроте рекомендованы амброксол, лазолван, анавикс; пациентам с отягощенным аллергоанамнезом — антигистаминные препараты.
Вибромассаж и позиционный дренаж (со 2-го дня болезни) улучшают удаление мокроты и уменьшают выраженность обструктивного синдрома. Полезны ингаляции с физраствором.
«Лай» теплым морсом запивай
Острый ларингит — воспаление слизистой оболочки гортани, часто наблюдается как проявление ОРВИ. Вызывается вирусами гриппа, парагриппа, респираторно-синцитиальными и аденовирусами; бактериями, а также механическими и химическими раздражителями; не исключен аллергический фактор.
Заболевание характеризуется осиплостью голоса, кашлем, сначала — сухим, «лающим», а позже — способным переходить во влажный со скудным отделением мокроты. Обычно на 5-й день наступает выздоровление.
Нередко острый ларингит приводит к сужению просвета гортани — ложному крупу, при котором воспалительный процесс локализуется в подсвязочном пространстве; как правило, наблюдается у детей с 6 месяцев до 3 лет. Ложный круп возникает в 1–2-й дни ОРВИ, начинается с изменения голоса, «лающего» кашля, затрудненного вдоха, шумного дыхания; температура может повышаться до 39°С.
Лечение острого ларингита, как и обструктивного бронхита, направлено на уничтожение возбудителя и нормализацию функций бронхиального дерева.
Больной должен находиться в хорошо проветриваемом помещении с высокой влажностью воздуха, получать обильное питье в виде теплого чая, морса, компота из сухофруктов, негазированной щелочной минеральной воды.
В качестве этиотропной терапии врач с учетом возраста пациента определяет схему приема противовирусных препаратов (интерферона человеческого лейкоцитарного сухого, виферона, анаферона, циклоферона) и устанавливает продолжительность лечения.
Для купирования лихорадки, кашля, насморка используется симптоматическая терапия. В 1–2-й дни заболевания при сухом надсадном кашле назначают противокашлевые лекарственные средства, затем при вязкой, трудноотделяемой мокроте — муколитики, массаж и дренаж грудной клетки, ингаляции, дыхательную гимнастику. При аллергической природе патологии рекомендованы антигистаминные препараты, при ложном крупе — гормональные. Антибиотики выписывают по показаниям.
С возрастом дети реже переносят острый ларингит и обструктивный бронхит. Заболевания в большинстве случаев не влияют на результат пробы Манту, чувствительной к туберкулину.
Подготовила к печати Елена НАУМЧИК, «МВ».
Профилактика рецидивов острого ларингита и обструктивного бронхита:
- защита ребенка от переохлаждений и перегреваний (одежда по сезону, сухая обувь, ношение головного убора);
- закаливание;
- сбалансированное питание, богатое витаминами и микроэлементами;
- соблюдение режима дня, включающего полноценный сон и прогулки на свежем воздухе;
- рациональное чередование нагрузок (физических, умственных) с отдыхом;
- проветривание и поддержание комфортного температурного режима в помещении, ношение медицинских масок, если в семье кто-то простыл;
- в период вспышек простудных заболеваний — минимум пребывания в общественных местах, поездок в транспорте.
Редкий случай
От перемены мест — синдром Картагенера
В пульмонологическое отделение Брестской детской областной больницы госпитализирован с клиникой обструктивного бронхита 8-летний мальчик из Лунинецкого района. После рентгенологического исследования выяснилось, что бронхит — не основное заболевание, а симптом.
У ребенка синдром Картагенера — врожденный наследственный порок развития с триадой симптомов: обратным расположением органов (легких и органов брюшной полости, правосторонним нахождением сердца), хроническими бронхолегочной патологией и риносинуситом. Наследуется по аутосомно-рецессивному типу, вероятность проявления дефектного гена у носителей составляет 50%.
Первое подробное описание синдрома представлено в 1933 г. швейцарским терапевтом М. Картагенером, сообщившим данные о семейных случаях патологии. В ее основе — дефект мерцательного эпителия дыхательных путей, препятствующий нормальному движению ресничек, что нарушает мукоцилиарный транспорт — один из основных механизмов самоочищения бронхов. В результате в организме скапливается мокрота.
Позже было установлено, что неподвижность ресничек выявляется также у людей без обратного расположения внутренних органов, а у части пациентов с синдромом Картагенера имеются подвижные реснички, которым свойственны патологические асинхронность и ускоренное колебание.
Обычно симптомы проявляются в раннем возрасте. После повторных ОРВИ, бронхитов и пневмоний определяются признаки хронического бронхолегочного процесса. В легких (преимущественно — в нижних отделах) выслушиваются разнокалиберные влажные и сухие хрипы. В периоды обострения повышается температура, ухудшается общее состояние, нарастают симптомы интоксикации; носовое дыхание затруднено, появляются гнойные выделения из носа.
В основе лечения — антибактериальная терапия (в период обострения; курс — 2–4 недели) и регулярное поддержание дренажной функции бронхов (постуральный дренаж, массаж грудной клетки, ингаляции муколитиков). Рекомендованы также средства, повышающие общую резистентность организма и местный иммунитет.
Прогноз зависит от распространенности бронхолегочного процесса, частоты обострений, тяжести заболевания; при адекватном систематическом лечении — относительно благоприятный.
Ольга МАРЗАН, зав. пульмонологическим отделением Брестской детской областной больницы
Источник

