Острые легочные кровотечения при туберкулезе
Кровохарканье всегда является грозным симптомом многих заболеваний и требует нередко экстренных лечебных мероприятий. Причины кровохарканья всегда разнообразны, и по патогенетическому признаку можно лишь схематически разделить кровохарканья на следующие группы:
1) псевдокровохарканье;
2) кровохарканье без заболевания легких;
3) кровохарканье при нетуберкулезных заболеваниях легких;
4) кровохарканье при туберкулезе легких.
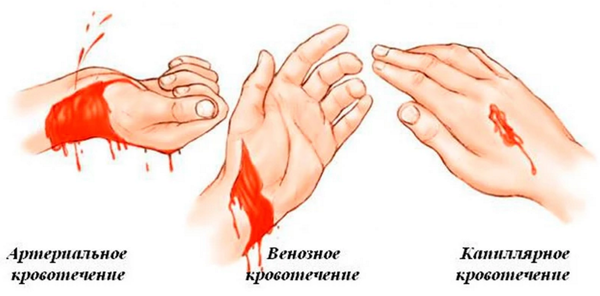
В зависимости от количества выделенной крови различают кровотечения: малые (100мл), средние (500мл), профузные (свыше 500мл).
Как ни многочисленны причины кровохарканий и легочных кровотечений, все же наиболее часто эти осложнения наблюдаются у больных туберкулезом. Кровохарканье у больных туберкулезом может быть при всякой форме процесса в легких и при любой степени его развития. Оно может быть первым симптомом туберкулеза, появляющимся еще до того, как современными методами диагностики удается определить локализацию процесса. Кровохарканье сопровождает развившийся легочный туберкулез в острой фазе и при хроническом течении болезни и бывает также после заживления участков деструкции, как при всяком другом пневмосклеротическом процессе. Кровохарканье может появляться как признак обострения туберкулеза после длительного, иногда многолетнего интервала после первой вспышки, сопровождать терминальные фазы туберкулеза, и, наконец, легочные крове течения могут быть непосредственной причиной смерти больного туберкулезом.
При туберкулезе легких кровохарканье может быть следствием токсического влияния микобактерии туберкулеза на стенки капиллярных сосудов, специфических изменений в сосудах легкого и патологического развития сосудов в фиброзно измененной легочной ткани.
Кровохарканье может происходить вследствие выхода из русла крови всех ингредиентов ее через неповрежденную стенку кровеносного сосуда (per diapedesin). Наиболее часто такое кровохарканье наблюдается при начальных формах туберкулеза, при свежих очаговых изменениях с перифокальной зоной вокруг, при инфильтратах и пневмонических фор мах туберкулеза, когда нет еще деструкции легочной ткани.
Такой же механизм кровохарканья может быть и при хронических, далеко зашедших формах легочного туберкуле в период обострения, если кровохарканье возникает из участков легкого, занятых перифокальным воспалением.
У больных фиброзно-кавернозным туберкулезом кровохарканья и легочные кровотечения большей частью возникают вследствие разрушения стенки кровеносного сосуда (per rexin). Развитие туберкулезного процесса в стенке кровеносного сосуда с последующим разрушением его вызывает обильное легочное кровотечение. Количество излившейся крови зависит от диаметра сосуда, быстроты образования и прочности тромба. Перфорация кровеносного сосуда, расположенного в стенке каверны, а иногда проходящего через каверну в виде трабекулы, вызывает часто обильное легочное кровотечение с последующей аспирацией крови в ниже лежащие отделы легкого или в противоположное легкое.
Потеря крови имеет меньшее значение, чем последствия легочного кровотечения. Причиной смерти при кровотечениях, как правило, является не кровопотеря, а асфиксия вследствие заполнения воздухоносных путей кровью.
При старых цирротических формах туберкулеза в участках обширного и массивного развития соединительной ткани на месте воспалительного или деструктивного процесса происходят деформация кровеносных сосудов и образование капиллярных аневризм. Разрушение этих аневризматических образований может быть причиной частого кровохарканья. Хотя выделение крови в подобных случаях происходит per rexin, потеря крови при этом незначительна.
Кровохарканью у больных туберкулезом способствуют гипо- и авитаминозы, физическое перенапряжение, нервные и психические травмы, ведущие к внезапным и резким изменениям функции сердечно-сосудистой системы.
Легочное кровотечение при туберкулезе следует отличать от кровотечений при других бронхолегочных заболеваний — абсцессе, гангрене и инфаркте легкого, деструктивной пневмонии, бронхоэктазах, доброкачественных и злокачественных опухолях, кистах, легочном эндометриозе, грибковых и паразитарных болезнях легких и дыхательных путей и ряде других заболеваний: стенозе митрального клапана, ревматическом васкулите, прорыве в бронх аневризмы аорты.
Легочное кровотечение чаще наблюдается у мужчин среднего и пожилого возраста. Оно начинается с кровохарканья или возникает внезапно, на фоне хорошего состояния. Кровь при легочном кровотечении пенистая, не свертывается.
При легочном кровотечении необходимо установить характер основного патологического процесса и определить источник кровотечения. Эта диагностика бывает иногда весьма непростой даже при использовании сложных рентгенологических и эндоскопических методов.
При выяснении анамнеза обращают внимание на болезни легких, сердца, крови. Получаемая от больного, его родственников или наблюдавших его врачей информация может иметь важное диагностическое значение. При легочном кровотечении в отличие от кровотечений из желудка или пищевода кровь выделяется с кашлем.
Терапия кровохарканья должна быть этиологической, т.е. направленной на устранение причин этого симптома, но поскольку приходится нередко проводить лечебные мероприятия по жизненным показаниям, то мы не можем отказываться и от терапии симптоматической.
При кровохарканьях и кровотечениях у больных туберкулезом можно применять искусственный пневмоторакс, различные гемостатические средства, в том числе уменьшающие проницаемость сосудов легкого, повышающие свертываемость крови и способствующие уменьшению кровенаполнения легких. При повторяющихся кровотечениях у больных кавернозным или фиброзно-кавернозным туберкулезом может быть применено хирургическое лечение, в том числе резекция лег кого.
Применение искусственного пневмоторакса является эффективным методом для прекращения кровохарканья и лечения туберкулезного процесса. Необходимость обязательного знания врачом в этих случаях точной локализации процесса, а также владения техникой наложения пневмоторакса ограничивает применение этого метода в порядке скорой помощи. Искусственный пневмоторакс больным с кровохарканьем накладывают в стационаре. Врач, впервые видящий больно го, не в состоянии точно определить место и даже сторону источника легочного кровотечения. Физикальным исследованием можно определить лишь наличие влажных звучных хрипов в легком, однако хрипы могут быть обнаружены не толь ко в месте кровотечения, но значительно чаще в участках аспирации крови, причем не всегда на стороне кровотечения, а иногда и в противоположном легком. В дополнение к физикальному исследованию необходимо перед наложением пневмоторакса рентгенологическое обследование больного. При ошибочном наложении пневмоторакса на стороне, противоположной источнику кровотечения, компрессия здорового легкого повысит кровенаполнение больного легкого и вызовет усиление кровотечения.
Введением больших доз газа (1000 см 3) в плевральную полость можно создать компрессионный пневмоторакс и прекратить легочное кровотечение.
Из средств, уменьшающих проницаемость стенки капиллярных сосудов и повышающих свертываемость крови, шире кое применение имеет при кровохарканьях хлорид кальция. Он тормозит воспалительно-аллергические процессы и как активатор тромбокиназы повышает свертываемость крови. Наиболее часто назначаемый 10% хлорид кальция может быть заменен 10% раствором глюконата кальция, которые можно применять не только внутривенно, но и внутримышечно. Обычное внутривенное введение хлорида кальция можно комбинировать с аутогемотерапией, т.е. применять аутогемо-кальциотрансфузию. После введения хлорида кальция шприц через ту же иглу набирают кровь, которую тотчас же вводят обратно в вену. Такая трансфузия может быть произведена несколько раз (2-3 раза). Необходимо внимательно следить за появлением признаков свертывания крови шприце, чтобы не вводить в вену свернувшуюся кровь. Ауто-гемокальциотрансфузия, по нашим наблюдениям, более эффективна, чем внутривенное введение только хлорида кальция.
С целью понижения проницаемости стенки капиллярного сосуда применяется аскорбиновая кислота (витамин С) в инъекциях по 500 мг 1-2 раза в день.
Антигеморрагический витамин К (каротин) эффективен при кровохарканье, связанном с гипопротромбинемией. Суточная доза витамина К (10 мг) вводится внутримышечно (1 мл 1 % раствора).
Для повышения свертываемости крови можно применять желатин — 25-30 мл 10% раствора подкожно. С той же целью, но значительно реже следует прибегать к введению нормальной лошадиной или противодифтерийной сыворотки (30-50 мл). Применение сывороток как протеинотерапии может вызвать обострение туберкулезного процесса.
Для прекращения кровохарканья и легочных кровотечений рекомендуют трансфузию крови в небольших количествах — по 80-100 мл крови одноименной группы или крови универсального донора.
Широко применяется как гемостатическое средство под кожное введение кислорода (500-800 мл). Метод легко доступен, технически прост, не имеет противопоказаний и может быть применен в домашней и амбулаторной обстановке как при туберкулезном, так и при нетуберкулезном кровохарканье. Кислород под кожу вводят через иглу при помощи аппарата для искусственного пневмоторакса, а при отсутствии последнего можно вводить кислород непосредственно из подушки. Предполагают, что при подкожном введении кислорода изменяются физико-химические свойства крови, в результате чего повышается ее свертываемость.
Переходя к средствам, способствующим перераспределению крови между малым и большим кругом кровообращения, прежде всего мы считаем необходимым упомянуть фармакологические препараты, назначение которых не рекомендуется при лечении легочных кровотечений. Спорынья, стиптицин, гидрастис, эрготин, адреналин не должны применяться при кровохарканье. Уменьшая кровенаполнение сосудов большого круга кровообращения, они способствуют переполнению кровью легкого и создают условия для усиления кровохарканья. Не рекомендуется также применение морфина. Морфин, подавляя кашлевые рефлексы, способствует аспирации крови и развитию аспирационных пневмоний. Роль перечисленных выше медикаментозных средств при кровохарканье отрицательная.
Источник
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
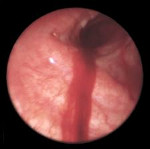
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Источник