Острые гастродуоденальные кровотечения тактика
Сегодня проблема терапии гастродуоденального кровотечения в хирургии является одной из самых важных, так как выступает тяжелым осложнением язвенной болезни и диагностируется у 20 % пациентов с данным заболеванием. В современной медицине недостаточно разработана тактика лечения пациентов с данной патологией. К тому же используемые методы эндоскопического гемостаза небезопасны, недостаточно эффективны и надежны, в результате этого существует высокий риск развития смертельного исхода человека до и после оперативного вмешательства. У мужчин данная патология встречается в три раза чаще, чем у женщин.
Описание проблемы
Гастродуоденальное кровотечение – опасная болезнь, при которой кровь из пораженного патологическим процессом участка (желудка или двенадцатиперстной кишки) или поврежденного сосуда попадает в просвет ЖКТ. Такое опасное явление может наблюдаться при развитии язвенной болезни, синдроме Крона, острых кишечных инфекциях, патологиях поджелудочной железы и желчного пузыря, а также заболеваниях крови. При этом кровотечение может образоваться на разных участках тракта, начиная с верхнего отдела пищевода и заканчивая прямой кишкой. Но чаще всего (60 % случаев) источником кровотечений выступают желудок и двенадцатиперстная кишка.
Язвенные гастродуоденальные кровотечения всегда являются опасными симптомами и состоянием, что провоцирует угрозу жизни пациента, возникновение летального исхода. Поэтому рекомендуется внимательно изучить причины развития и клиническую картину заболевания, чтобы при проявлении первых признаков незамедлительно обратиться в медицинское учреждение.
Причины развития заболевания
В 70 % случаев острые гастродуоденальные кровотечения развиваются в результате язвенной болезни двенадцатиперстной кишки и желудка, эрозивного гастрита. С одинаковой частотой патология формируется из-за раковой опухоли или варикозного расширения вен в желудке в результате синдрома гипертензии. Редко заболевание наблюдается при патологиях кровеносной системы, травмах, синдроме Рендю-Ослера и прочих.
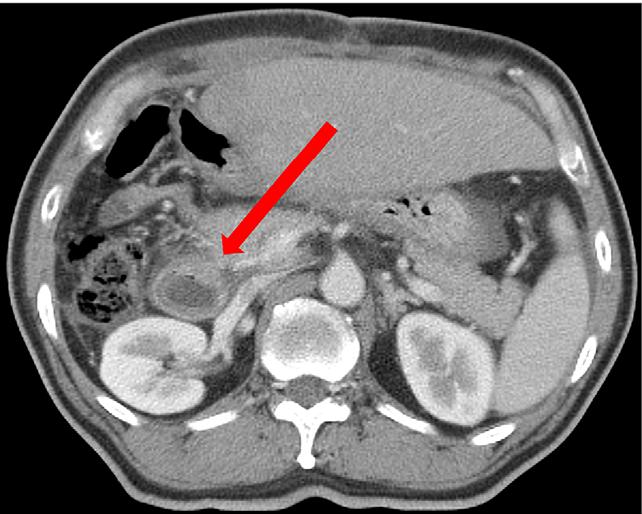
В медицине существует более восьмидесяти причин развития данного заболевания. Их условно подразделяют на три большие группы:
- Заболевания желудка и двенадцатиперстной кишки. Главным симптомом при язвенной болезни является скрытое кровотечение, а обширные язвенные гастродуоденальные кровотечения выступают осложнением данной болезни. Возникновение такой патологии нередко провоцируется сильными физическими нагрузками в период обострения основного заболевания, стрессами, курением и употреблением алкоголя, лечением болезни препаратами, что содержат ацетилсалициловую кислоту. Кровотечения могут развиваться в результате язвенной болезни различного происхождения, распадающейся злокачественной опухоли, эрозивных гастритов, дуоденитов, а также при травмах живота, сильной рвоте, варикозном расширении желудочных вен, сердечной недостаточности.
- Заболевания сердечно-сосудистой системы. В некоторых случаях острые гастродуоденальные кровотечения возникают вследствие инфаркта миокарда, болезни Рандю-Ослера, периартериита, септического эндокардита, васкулита и цинге.
- Заболевания крови. Патология может возникнуть в результате тромбодитоений, передозировки антикоагулянтов, апластической анемии, врожденных патологий кровеносной системы.
В группу риска входят:
- Люди пожилого возраста.
- Лица, употребляющие НПВП, антикоагулянты и глюкокортикостероиды длительный период времени.
- Злоупотребляющие никотином и алкоголем.
Симптомы и признаки болезни
В некоторых случаях патология носит скрытый характер. При кровоточивости пораженных слизистых оболочек крови наблюдается очень мало, обычно ее можно обнаружить только при исследовании кала. В таких случаях преобладает симптоматика основной болезни, например язвы или гастрита. Но бывает и так, что патология не проявляет признаков, поэтому обнаружение крови в кале при анализе выступает главным симптомом заболеваний органов ЖКТ.
Большую опасность представляет хроническое гастродуоденальное кровотечение, которое протекает длительный период времени, провоцируя развитие анемии. Опасность таких явлений в том, что они могут имитировать симптоматику многих иных заболеваний, которые не имеют отношения к ЖКТ.
Самыми типичными проявлениями патологии выступают выделения крови с рвотой или испражнениями (черный кал) и острая сосудистая недостаточность. При этом у пациента наблюдается слабость, обморочное состояние, бледность кожи, нарушение зрения и слуха, падение кровяного давления, тахикардия, одышка, учащенное сердцебиение. Симптоматика усиливается при принятии человеком вертикального положения тела. В некоторых случаях патология развивается настолько быстро, что смерть может наступить от шока раньше, чем проявится симптоматика.
Симптомы при венозном кровотечении
В результате варикозного расширения вен возможно развитие кровотечения. В этом случае цвет крови при рвоте будет измененным из-за взаимодействия гемоглобина с соляной кислотой. При таком взаимодействии образуется солянокислый гематин коричневого цвета, поэтому рвотные массы будут напоминать кофейную гущу. В случае отсутствия в желудочном соке соляной кислоты рвотные массы будут содержать примесь неизмененной алой крови.
Кровотечения из двенадцатиперстной кишки
Гастродуоденальное кровотечение из двенадцатиперстной кишки или иных отделов кишечника проявляет симптомы в виде черного дегтеобразного кала (мелены). Такое явление наблюдается в результате формирования из гемоглобина сернистого железа под влиянием пищеварительных ферментов, которые воздействуют на кровь при ее передвижении по кишечнику. Мелена может наблюдаться и по причине того, что не вся кровь вышла наружу вместе с рвотными массами, а часть ее попала в кишечник. Иногда обильные кровотечения, которые возникают в верхних отделах кишечника, стремительно по нему перемещаются, поэтому у человека могут быть испражнения кровью в неизмененном ее виде.
Степени тяжести патологии
В медицине выделяют несколько степеней тяжести патологии в зависимости от величины кровопотери:
- Легкая степень, при которой наблюдается незначительная потеря крови (около полулитра). Состояние пациента удовлетворительное, наблюдается умеренная тахикардия, кровяное давление находится в пределах нормы.
- Средняя степень тяжести характеризуется умеренной кровопотерей, при которой человек теряет от семисот до одного литра крови. У пациента наблюдается вялость, головокружение, тошнота, снижение кровяного давления, бледность кожи, тахикардия, обморок.
- Тяжелая степень обуславливается обильной потерей крови – около полутора литров. В данном случае кожный покров становится бледным, наблюдается холодный пот, жажда, человек постоянно зевает, пульс увеличивается, а кровяное давление падает.
- Крайне тяжелая кровопотеря, при которой человек теряет около двух литров крови. Состояние пациента очень тяжелое, происходит длительная потеря сознания, пульс и артериальное давление нельзя определить.
Диагностические мероприятия
В хирургии постоянно разрабатываются пути оптимизации диагностики и лечения гастродуоденальных кровотечений. Большое значение здесь имеет определение клинических стадий заболевания и степень активности кровотечения. Комплексный подход к проблеме дает возможность выбрать более эффективные методы лечения пациентов.
При госпитализации пострадавшего диагностические мероприятия начинаются с оценки степени тяжести потери крови, затем проводится эзофагогастроскопия. Но ее проведение часто усугубляет положение пациента, так как провоцируется образование новых разрывов, позывов к рвоте или увеличение уже имеющего разрыва. Поэтому процедуру выполняют после введения препаратов против рвоты и внутривенного введения небольшой дозировки анестезии для расслабления человека.
Всегда диагностика гастродуоденальных кровотечений должна преследовать несколько целей:
- Установление точной локализации кровотечения. При подтверждении кровотечения из пищеварительного тракта пациента переводят в хирургическое отделение и проводят дальнейшую диагностику.
- Определение продолжительности данной патологии.
- Выявление причины болезни и степени ее проявления.
- Дифференциация патологии с инфарктом миокарда, легочным кровотечением и прочими заболеваниями, имеющими схожую симптоматику.
Затем тактика при гастродуоденальных кровотечениях сводится к тому, что врач назначает следующие исследования:
- Лабораторные анализы крови и мочи.
- ФГДС, что дает возможность определить источник и характер кровотечения.
- Радионуклидное исследование.
- Колоноскопия.
- ЭКГ.
- Зондовая проба, которая предполагает длительное промывание желудка чистой водой. Если не удается достичь чистой воды, это говорит о непрекращающемся кровотечении.
Правильно разработанная и проведенная оптимизация диагностики и лечения гастродуоденальных кровотечений дает возможность снизить риск развития рецидивов и спасти жизнь человека. При обнаружении патологии проводится незамедлительное ее устранение. При проявлении признаков патологии нельзя заниматься самолечением, необходимо в срочном порядке обратиться в медицинское учреждение для прохождения обследования и остановки кровотечения.
Терапия заболевания
Лечение гастродуоденального кровотечения будет зависеть от состояния пациента, эндоскопической картины, степени кровопотери, ее длительности, расположения источника патологии, а также возраста человека. Госпитализировать пациента в хирургическое отделение необходимо на носилках.
Тактика терапии обязательно включает эндоскопический гемостаз при гастродуоденальных кровотечениях для остановки потери крови и профилактики рецидива. Затем проводится интенсивное лечение, что направлено на стабилизацию состояния человека, коррекция гемодинамических показателей и хирургическое вмешательство. Наибольший риск развития рецидива (94 %) приходится на первые четыре дня после остановки кровотечения. В это время врач должен осуществлять контроль над пациентом, предотвращать развитие кровотечения.
Обычно рецидив патологии возникает в 30 % случаев. Поэтому разумно выполнять повторную эндоскопию через сутки после первичной процедуры. Такой подход дает возможность снизить риск развития летального исхода в несколько раз.
Дооперационное лечение
До оперативного вмешательства проводят следующие мероприятия:
- Экстренно госпитализируют пациента в отделение хирургии на носилках.
- Проводят комплексную гемостатическую терапию. Пациент при этом должен соблюдать постельный режим, ему проводят промывание желудка, вводят зонд Блекмура, по которому в желудок будет поступать адреналин или норадреналин.
- Проводят лечебную эндоскопию путем обкалывания язвы раствором адреналина, а также электрокоагуляцию, лазерную коагуляцию, прошивание сосуда клипсой из металла.
- Вводят искусственный эмбол через бедренную артерию с целью эмболизации сосуда, что кровоточит.
Хирургическое лечение гастродуоденального кровотечения
Показаниями к экстренным операциям выступают:
- Кровотечения, что не останавливаются.
- Сильная потеря крови.
- Большой риск развития рецидива патологии.
Плановое оперативное вмешательство обычно проводится на вторые сутки после остановки кровотечения. Подготовка к операции должна включать в себя комплекс консервативных лечебных мероприятий. Главными задачами хирургического лечения выступают: достижение гемостаза, ликвидация причины кровотечений, резекция желудка или ваготомия двенадцатиперстной кишки.
В тяжелых случаях гастродуоденальных кровотечений хирургия предполагает проведение иссечения кровоточащего участка на передней стенке органа, а на задней стенке его прошивают. При ваготомии дополнительно проводят пилоропластику. В случае кровотечения из вен желудка или пищевода их прошивают со стороны эпителия при помощи специальных щипцов. При злокачественных опухолях или метастазах прибегают к паллиативной резекции.
При гастродуоденальном кровотечении по назначению врача необходимо придерживаться специальной диеты, проводить профилактику стрессовых язв. Врач может назначить антациды, ингибиторы протеиновой помпы и прочие препараты для предупреждения развития кровотечений в будущем.
Послеоперационный период
После операции осуществляется лечение в зависимости от степени кровопотери, объема хирургического вмешательства и наличия сопутствующих патологий. Пациенты должны соблюдать в течение пяти дней постельный режим. В этот период им проводят переливание плазмы крови, вводят протеин и альбумин, глюкозу, витамин С и прочие препараты. Также проводят противоязвенное лечение под наблюдением гастроэнтеролога при помощи таких препаратов, как «Амоксициллин» и «Метронидазол». Назначает врач и антибактериальные препараты для предупреждения развития инфекционных процессов. При гастродуоденальных кровотечениях клинические рекомендации направлены на соблюдение диеты Мейленграхта.

Реабилитация
В период реабилитации пациенты должны соблюдать щадящую диету и умеренные физические нагрузки на протяжении восьми месяцев после оперативного вмешательства. Для тех, кто был прооперирован по поводу гастродуоденальных кровотечений, рекомендации сводятся к прохождению контрольных обследований каждые полгода. Необходимо проводить лечение, направленное на предупреждение развития рецидивов. При осложнении язвенной болезни решается вопрос о плановом хирургическом вмешательстве.
Прогноз
Среди факторов, которые оказывают влияние на риск развития кровотечений, выделяют возраст пациентов, наличие сопутствующих патологий, тяжесть кровопотери, размер язвы и ее месторасположение. Многие медики утверждают, что риск развития кровотечений высокий у людей, которым больше шестидесяти лет. Неблагоприятный прогноз будет при возникновении коллапса у человека перед поступлением в медицинское учреждение, а также развитие анемии.
Профилактика
С целью предупреждения развития кровотечений рекомендуется проводить своевременное лечение язвенной болезни и прочих патологий, которые могут их спровоцировать. Такие пациенты должны находиться под наблюдением гастроэнтеролога. Обычно обострение заболеваний наблюдается осенью и весной, поэтому в это время рекомендуется проходить плановые обследования, сдавать необходимые анализы. Со временем такие процедуры можно проводить один раз в год.
При отсутствии рецидивов патологии на протяжении двух лет непрерывного лечения терапия назначается один раз в два года в течение одного месяца. Такой подход позволяет снизить риск развития кровотечений до минимума.

Также необходимо постоянно следить за состоянием ЖКТ, применять лечебные диеты № 1 и № 5. Это даст возможность постепенно уменьшить степень термического, механического и химического щажения эпителия желудка и кишечника.
Гастродуоденальные кровотечения являются опасными состояниями, что провоцируют возникновение летального исхода. Современная медицина сегодня владеет недостаточно разработанными методами лечения пациентов с таким заболеванием. Все эти методы являются недостаточно эффективными, поэтому риск развития летального исхода существует всегда. Для предупреждения развития патологии необходимо соблюдать все назначения и рекомендации медиков, вести здоровый образ жизни и исключить вредные привычки. Комплексный подход к данной проблеме поможет решить трудные задачи, поставленные перед хирургами во время терапии такой опасной патологии.
Источник
Все
больные с желудочно-кишечными
кровотечениями подлежат госпитализации
в хирургический стационар независимо
от степени тяжести кровотечения,
общего состояния, причины, обусловившей
возникновение кровотечения.
При
поступлении необходимо выполнять ФГС
как можно раньше от момента поступления.
Перед ФГС при необходимости следует
тщательно отмыть желудок ледяной
водой зондом максимального диаметра,
ибо сгустки крови в желудке мешают
осмотру слизистой оболочки и могут быть
ошибочно приняты за опухоль. Запрещается
возврат больного для отмывания желудка
из эндоскопического кабинета назад
в приемный покой или в отделение. При
выявлении эндоскопистом продолжающегося
кровотечения об этом необходимо лично
поставить в известность дежурного
хирурга для избежания лишних транспортировок
больного и потерь драгоценного
времени.
Противопоказания
к ФГС: острый
инфаркт миокарда, острое нарушение
мозгового кровообращения, агональное
состояние.
При
наличии технических возможностей,
необходима хотя бы временная остановка
кровотечения при выполнении ФГС:
1)
электростимуляция кровоточащего сосуда,
участка слизистой;
клепирование
или лигирование кровоточащего сосуда;обкалывание
адреналином или 70° спиртом на растворе
новокаина вокруг зоны кровотечения;распыление
пленкообразующих веществ — ферракрил,
трансалеча и др.;местная
гипотермия — хлорэтил, углекислый газ;аргоноплазменная
коагуляция.
Консервативная терапия
Полный
физический и психический покой (то есть
строгий постельный режим) — 5 суток после
полной остановки кровотечения. Все
лечебные и диагностические процедуры,
транспортировки должны проводиться
больному в положении лежа.Локальная
гипотермия желудка с помощью пузырей
со льдом.Диета
Мейленграхта с первых суток поступления
в стационар при избрании консервативной
тактики ведения больного.Очищение
кишечника от крови — сифонные клизмы
до «чистой воды» с первых суток после
поступления больного в стационар до
появления стула коричневого цвета.Местное
воздействие на кровоточащий участок
— прием антацидов (альмагель по 1 столовой
ложке 6 раз в сутки или его аналоги).
6.
Парентеральное введение препаратов:
а) раствор
кваматела 20 мг внутривенно 2 раза в сутки
в течение 3-х суток, затем перейти на
прием per
os
кваматела 40 мг в сутки (или его аналоги
— Н-блокаторы или Н2-блокаторы).
б) этамзилат
натрий 12,5% — 2,0 внутримышечно 4 раза в
сутки (или дицинон 2% — 2,0);
в) платифиллин
0,2%-1,0 подкожно 2 раза в сутки;
7.
Восполнение ОЦК — инфузионная терапия
в зависимости от объема кровопотери
(полиглюкин, реополиглюкин, желатиноль,
растворы глюкозы, солевые растворы).
Переливание эритромассы, плазмы,
перфторана показано только при кровопотере
тяжелой степени (дефицит ОЦК более 30%,
Нв крови ниже 50 г/л).
Показания к операции и метод оперативного вмешательства
Язвенная
болезнь желудка и двенадцатиперстной
кишки, осложненная кровотечением.
Признана
активно-индивидуализированная тактика,
которая определяется с учетом данных
ФГС и оценки тяжести состояния больного.
Экстренные
операции производятся у больных с
профузным, продолжающемся кровотечением
сразу же при поступлении больного в
стационар., то есть больной с продолжающимся
кровотечением должен быть подан из
эндоскопического кабинета (или
приемного отделения) сразу в операционную.
Экстренная
операция также показана при любом
рецидиве кровотечения, в том числе
легкой степени, возникшем несмотря на
проводимое консервативное лечение,
во время пребывания больного в стационаре.
Срочные
операции выполняются в течение первых
4-6 часов пребывания больного в стационаре
после короткого периода интенсивной
предоперационной подготовки по
следующим клинико-эндоскопическим
критериям:
Эндоскопические
критерии:
Гемостаз
считать неустойчивым,когда:
в дне язвы четко определяется тромбированный
сосуд с тромбом красного, коричневого
или вишневого цвета; наличие рыхлого
или пульсирующего сгустка крови; наличие
свежей крови, содержимого цвета
«кофейной гущи» в желудке или
двенадцатиперстной кишке; тромб или
сгусток смывается струйкой воды.
Гемостаз
считать устойчивым,когда:
отсутствует свежая кровь, содержимое
цвета «кофейной гущи» в желудке или
двенадцатиперстной кишке; дно язвы
покрыто фибрином белого или грязно-серого
цвета; наличие плотно фиксированного
тромба белого цвета; в дне язвы гемосидерин;
тромб не смывается струйкой воды и не
удаляется при механическом воздействии.
Клинические
критерии: возраст
пациента, язвенные кровотечения в
анамнезе, тяжесть кровопотери,
давность от начала кровотечения, характер
сопутствующих заболеваний, характер
проводимой консервативной терапии.
Анатомо-морфологические
критерии:
локализация язвы, размеры, состояние
краев язвы.
Высокий
риск рецидива кровотечения:
кровотечение тяжелой и средней степени
тяжести; эндоскопически — признаки
неустойчивого гемостаза; возраст
пациентов от 30 до 60 лет и старше;
перенесенные ранее обострения язвенной
болезни, осложненные кровотечением;
хронические пенетрирующие язвы; особенно
задней стенки двенадцатиперстной кишки
и малой кривизны; размеры язвы 1 см и
более; кровотечение с давностью до 2-х
суток.
Низкий
риск развития рецидива кровотечения
в больнице: кровотечение легкой и средней
степени тяжести с давностью свыше 2-х
суток, признаки эндоскопически устойчивого
гемостаза; локализация язвы на передней
стенке двенадцатиперстной кишки; возраст
больных до 30 лет; отсутствие язвенного
анамнеза.
Таким
образом, срочная операция показана
больным с тяжелой и со средней степенью
кровопотери при давности кровотечения
до 2-х суток и признаками неустойчивого
гемостаза, а также больным, которые по
разным причинам отказались от
экстренной операции. Всем остальным
больным показана консервативная терапия
по вышеописанным принципам.
Для
исключения рецидива кровотечения нужно
установить постоянный зонд в желудок
или выполнить повторную ФГС.
Операция
в плановом порядке после полной остановки
кровотечения показана при незажившей
язве и при наличии других осложнений
(пенетрация, стеноз) через 18-21 день.
Наиболее
оптимальной операцией при кровотечении
из язвы желудка признана резекция
желудка с сохранением пилорического
жома. При невозможности ее выполнения,
показана резекция по Бильрот-I.
Операция иссечения язвы должна быть
признана порочной (так как по времени
ее выполнения она нисколько не короче,
зато приводит к частым осложнениям в
послеоперационном периоде и именно
из-за этого и гибели больного, а не из-за
тяжести его состояния при поступлении).
Операция
— гастротомия — прошивание язвы должна
выполняться в исключительно редких
случаях при наличии тяжелой сопутствующей
патологии.
При
кровотечении из язвы двенадцатиперстной
кишки наиболее оптимальной операцией
признана стволовая ваготомия в сочетании
с пилоропластикой по Гейнеке-Микуличу
с иссечением язвы или выведением ее за
контур двенадцатиперстной кишки
(экстерриторизацией).
При
невозможности ее выполнения (огромные,
каллезные язвы, пенетрация в соседние
органы) показана резекция желудка по
Гофмейстер-Финстереру или при низких
язвах на «У»-образно выключенной петле
с ушиванием культи двенадцатиперстной
кишки по Е.М.Благитко. Резекция желудка
«на выключение» не обеспечивает
гемостаза и поэтому запрещена.
При
выполнении любых операций показана
установка назоеюнального зонда (на 30
см ниже связки Трейтца) для последующего
раннего кормления (со 2-х суток). В
послеоперационном периоде показана
антибактериальная терапия, анальгетики,
инфузионная терапия, прозерин, витамин
В12,сифонные
клизмы до «чистой воды» с первых суток
после операции, электростимуляция
кишечника. Вставать можно со 2-3 суток
после операции. На 12-14 сутки после
операции обязательна контрольная
рентгеноскопия желудка.
Кровотечение
при раке желудка
Ведущее
место в диагностике рака имеет ФГС, ибо
при ней кроме детального осмотра
опухоли, установления ее размеров,
возможна гистологическая верификация.
Следует помнить, что за опухоль может
быть принят сгусток крови в желудке.
Не
всегда кровотечения свидетельствуют
о запущенности рака. Вопрос о радикальности
операции и ее объеме может решиться
только во время операции.
Всем
больным, поступающим в стационар с
кровотечением при раке желудка,
назначается консервативная гемостатическая
терапия в полном объеме (см. — язвенная
болезнь). Если кровотечение удалось
остановить, то проводится обследование,
позволяющее уточнить диагноз,
распространенность процесса, наличие
метастазов (УЗИ, рентгенография легких,
рентгеноскопия желудка, лапароскопия).
При
продолжающемся кровотечении больного
следует оперировать. Только при прямых
противопоказаниях (резко выраженная
легочно-сердечная недостаточность,
наличие отдаленных метастазов и при
наличии гистологического подтверждения
рака!) от операции следует отказаться
и продолжить консервативную терапию.
Если
во время операции опухоль признана
нерезектабельной, имеются отдаленные
метастазы, то операцию следует закончить
прошиванием кровоточащего участка,
по возможности — прошиванием тканей
вокруг опухоли, перевязкой левой
желудочной артерии. В ряде случаев
(небольшая опухоль при наличии
отдаленных метастазов) допустима
паллиативная резекция желудка.
При
резектабельной опухоли — выполняется
радикальная операция по онкологическим
принципам.
Синдром
Маллори-Вейсса
Кровотечение,
как правило, артериальное. Тяжесть
кровотечения зависит от количества,
протяженности и глубины разрывов стенки
желудка, характера и калибра поврежденного
сосуда.
Основной
метод диагностики — ФГС. При выполнении
ФГС при продолжающемся кровотечении
показана эндоскопическая остановка
кровотечения, гемостатическая и
дезинтоксикационная терапия.
Операция
показана при продолжающемся кровотечении
при кровопотере средней и тяжелой
степени при безуспешности эндоскопической
его остановки.
Объем
операции — гастротомия, прошивание
разрывов слизистой отдельными
узловыми или П-образными, или Z-образными
швами нерассасывающими
нитями. Целесообразно предварительно
захватить кровоточащие сосуды зажимами
и перевязать их. Ушивать разрывы следует
с нижнего их угла. Если прошивание
оказывается неэффективным, прибегают
к перевязке левой желудочной артерии
(операция Стойка).
В
послеоперационном периоде основное
внимание уделяют ликвидации анемии,
борьбе с парезом кишечника, профилактике
и лечению алкогольного делирия и
печеночной недостаточности, так как
высока угроза развития делирия.
Эрозивный
гастрит
Гастрит
является причиной кровотечений у 5-30%
больных со всеми кровотечениями.
Наиболее частая причина его возникновения
— употребление алкоголя. Чаще всего
диагноз геморрагического гастрита
ставится путем исключения других
заболеваний. Патогномоничных симптомов
нет. Основной метод диагностики — ФГС.
Кровотечение при геморрагическом
гастрите капиллярное (слизистая оболочка
«плачет» кровью).
Лечение
при геморрагическом гастрите консервативное
(см. — язвенная болезнь). Показана
эндоскопическая остановка кровотечения,
в том числе повторная.
Пептическая
язва анастомоза желудка, приводящей и
отводящей петель тонкой кишки.
Большое
значение имеет тщательный сбор анамнеза
о сроках и объеме выполненных операций,
характере и продолжительности болевого
синдрома.
Диагноз
уточняется при ФГС — необходимо
осматривать не только анастомоз, но
и отводящую, и приводящую петлю тощей
кишки.
Начинают
лечение с консервативных мероприятий
(см. — язвенная болезнь), делая упор
на максимальные дозы Н-блокаторов.
При
остановленном кровотечении после
купировании анемии показано дообследование
— рентгеноскопия желудка (размеры культи
желудка, ширина анастомоза, начало
эвакуации, ее окончание, ширина отводящей
петли и пассаж по ней, наличие заброса
бариевой взвеси в приводящую петлю
и время задержки в ней, наличие грыжи
пищеводного отверстия диафрагмы),
анализ желудочного сока (через 2 суток
после отмены всех Н2 Н-блокаторов,
антацидов и спазмалитиков), дуоденальное
зондирование.
После
купирования анемии больного целесообразно
перевести для дообследования в
специализированный хирургический
стационар.
Оперативное
лечение
при поступлении показано только при
продолжающемся кровотечении. Минимальный
объем — гастротомия, прошивание
кровоточащего сосуда в дне язвы, при
наличии технических возможностей —
стволовая ваготомия.
Соседние файлы в папке attachments
- #
- #
- #
- #
- #
22.05.20153.41 Mб24Стандарты хир.помощи Екатеринбург 2009.rtf
- #
Источник

