Острое кровотечение у детей
Симптомы желудочно-кишечного кровотечения у ребенка
Симптомы желудочно-кишечного кровотечения зависят от его источника и количества потерянной крови.
- Рвота с кровью. Кровь в рвоте может быть:
- неизмененной (при кровотечениях из желудка, варикозно расширенных вен пищевода, из эрозий (поверхностных дефектов слизистой оболочки) пищевода);
- измененной (при взаимодействии с соляной кислотой желудка кровь приобретает коричневый цвет). Характерна рвота « по типу кофейной гущи» (коричневого цвета): при кровотечении из язв желудка или двенадцатиперстной кишки, при синдроме Меллори-Вейсса – кровотечении из разрывов слизистой желудка.
При кровотечении из нижних отделов ЖКТ рвота не характерна.
- Стул с кровью. Кровь в стуле также может быть:
- неизмененной (при одномоментной кровопотере более 100 мл при кровотечении из язвы желудка или двенадцатиперстной кишки, а также из нижних отделов желудочно-кишечного тракта);
- измененной (при длительном кровотечении из верхних отделов желудочно-кишечного тракта). Через 4-6 часов от начала кровотечения возникает дегтеобразный стул черного цвета (мелена). При скрытом язвенном кровотечении мелена может являться единственным симптомом кровотечения. Если источник кровотечения располагается в желудке, тонкой или начальных отделах толстой кишки, то кровь обычно равномерно перемешана с каловыми массами, при кровотечении из прямой кишки она располагается отдельными сгустками на фоне неизмененного кала.
Общие симптомы кровопотери:
- слабость;
- головокружение;
- « мушки» перед глазами;
- бледность;
- холодный пот.
Выраженность данных симптомов зависит от объема кровопотери и может варьироваться от легкого недомогания и головокружения (при резкой перемене положения тела) до глубокого обморока и комы (стойкая потеря сознания).
При хроническом кровотечении наблюдаются признаки анемии (малокровия):
- бледность кожных покровов и слизистых оболочек;
- ухудшение общего самочувствия;
- слабость;
- повышенная утомляемость;
- снижение работоспособности.
Формы желудочно-кишечного кровотечения у ребенка
Различают:
- острое и хроническое кровотечение;
- явное и скрытое кровотечение;
- однократное и рецидивирующее (повторяющееся) кровотечение.
В зависимости от источника кровотечения выделяют несколько форм заболевания.
- Кровотечение из верхних отделов желудочно-кишечного тракта:
- пищеводное;
- желудочное;
- дуоденальное (из двенадцатиперстной кишки).
- Кровотечение из нижних отделов желудочно-кишечного тракта:
- энтеральное (тонкокишечное);
- толстокишечное;
- ректальное (прямокишечное).
По тяжести кровопотеря может быть:
- легкой степени тяжести;
- средней степени тяжести;
- тяжелой.
Причины желудочно-кишечного кровотечения у ребенка
Причинами желудочно-кишечного кровотечения чаще всего становятся:
- у новорожденных — геморрагическая болезнь новорожденных (заболевание, связанное с дефицитом витамина К в организме и несовершенством свертывающей системы (отвечающей за остановку кровотечения) младенца);
- у детей 1-3 лет — инвагинация кишки (вид кишечной непроходимости, причиной которого является внедрение одной части кишечника в просвет другой), дивертикул Меккеля (врожденное мешкообразное выпячивание стенки кишки), грыжа пищеводного отверстия диафрагмы (частичное проникновение желудка через пищеводное отверстие диафрагмы в грудную полость);
- у детей дошкольного возраста – полипоз толстой кишки (возникновение в толстой кишке множественных полипов – образований на слизистой оболочке) – наследственное заболевание;
- у детей старшего возраста – варикозное расширение вен пищевода и желудка (расширение поверхностных вен с истончением их стенок), язвенная болезнь желудка и двенадцатиперстной кишки, эрозивный гастрит (воспаление слизистой желудка с образованием поверхностных дефектов);
- в любом возрасте — инфекционные поражения желудочно-кишечного тракта (дизентерия — инфекционное заболевание, вызываемое бактерией шигеллой; сальмонеллез — инфекционное заболевание, вызываемое бактерией сальмонелой; другие кишечные инфекции), травмы и инородные тела желудочно-кишечного тракта.
Имитировать симптомы желудочно-кишечного кровотечения могут также:
- носовые кровотечения;
- кровотечения из слизистой полости рта, сопровождающиеся заглатыванием большого количества крови;
- заглатывание крови ребенком, находящимся на грудном вскармливании, если у матери возникли трещины сосков (при этом внешне не наблюдается выраженного кровотечения из трещин, однако ребенок может проглотить достаточное количество крови, чтобы появилось характерное окрашивание каловых масс).
При появлении признаков желудочно-кишечного кровотечения ребенку необходима срочная госпитализация в стационар для выяснения источника кровотечения и оказания квалифицированной помощи.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика желудочно-кишечного кровотечения у ребенка
Диагноз желудочно-кишечного кровотечения устанавливается на основании:
- анализа анамнеза заболевания и жалоб (когда возникли симптомы заболевания, с чем пациент связывает их появление и развитие);
- анамнеза жизни (перенесенные заболевания, вредные привычки, наследственность);
- клинического осмотра. Помимо общего осмотра, при желудочно-кишечном кровотечении необходим ректальный осмотр (осмотр прямой кишки). Он помогает выявить характерные изменения окраски кала, а при кровотечении из анальной трещины или геморроидальных узлов — обнаружить источник кровотечения;
- общего анализа крови – помогает выявить снижение количества эритроцитов и гемоглобина, характерные для кровотечения;
- анализа кала на скрытую кровь – помогает обнаружить следы крови в кале, если количество потерянной крови было недостаточным для изменения его окраски;
- анализа крови на тромбоциты (при кровотечении, связанном с нарушением свертываемости крови);
- коагулограммы (анализ крови, отражающий скорость и качество процесса свертывания крови);
- эндоскопического исследования. При кровотечении из верхних отделов желудочно-кишечного тракта необходимо проведение ФЭГДС (фиброэзофагогастродуоденоскопии).
Это исследование проводится с помощью аппарата эндоскопа, который вводится в ротовую полость пациента под контролем зрения врача.
При эндоскопическом исследовании, кроме обнаружения источника кровотечения, возможно проведение лечебных процедур, направленных на остановку кровотечения, — коагуляции (прижигание) или клипирования (наложение металлических скобок) поврежденных сосудов (источников кровотечения).
Если источник кровотечения располагается в толстой кишке, применяется ректороманоскопия (инструментальное исследование прямой и сигмовидной кишки) или колоноскопия (эндоскопическое исследование толстой кишки с помощью колоноскопа – аппарата, с помощью которого изучается слизистая оболочка толстого кишечника), которые также могут быть как диагностическими, так и лечебными процедурами.
Лечение желудочно-кишечного кровотечения у ребенка
Лечение желудочно-кишечного кровотечения включает в себя:
- строгий постельный режим, физический и эмоциональный покой для предотвращения возобновления или усиления кровотечения;
- облегчение состояния больного. Если возможно, на область источника кровотечения нужно положить пузырь со льдом (при кровотечении из язвы желудка – на верхнюю половину живота, из язвы двенадцатиперстной кишки – на правую боковую область живота);
- обнаружение источника кровотечения, которое, как правило, достигается с помощью эндоскопических методов диагностики (ФЭГДС, колоноскопии). При кровотечении из варикозно расширенных вен пищевода эндоскопическая коагуляция (прижигание источника кровотечения) не применима, используется зонд Блекмора (резиновая трубка, которая проводится в пищевод и желудок. На ней имеются балонообразные расширения, которые после установки зонда наполняются воздухом и механически пережимают расширенные кровоточащие вены);
- восполнение объема потерянной крови при помощи внутривенного введения кровезамещающих растворов. При большой кровопотере необходимо переливание компонентов донорской крови;
- внутривенное и внутримышечное введение гемостатических (кровеостанавливающих) препаратов;
- внутривенное и внутримышечное введение препаратов железа для коррекции анемии (малокровия);
- оперативное вмешательство (хирургическая остановка кровотечения) – требуется иногда, при неэффективности медикаментозного лечения.
Осложнения и последствия желудочно-кишечного кровотечения у ребенка
Желудочно-кишечное кровотечение может привести к таким тяжелым осложнениям, как:
- геморрагический шок (тяжелое состояние, связанное с массивной кровопотерей);
- анемия (малокровие);
- острая почечная недостаточность (тяжелое нарушение функции почек);
- полиорганная недостаточность (тяжелая неспецифическая стресс-реакция организма, развивающаяся как конечная стадия большинства острых заболеваний и травм).
Несвоевременное обращение к специалисту при первых признаках желудочно-кишечного кровотечения или попытки самолечения могут привести к серьезным последствиям или даже летальному исходу.
Профилактика желудочно-кишечного кровотечения у ребенка
- Профилактика заболеваний, которые могут стать причиной возникновения желудочно-кишечного кровотечения.
- Регулярный осмотр специалистом (с целью раннего выявления заболеваний).
- Своевременное и адекватное лечение заболеваний, которые могут привести к желудочно-кишечному кровотечению.
- Прием противоязвенных препаратов (при наличии язвенной болезни).
Источник
Специалистам / Методические пособия / Методические пособия (статья)
Первая помощь при кровотечениях у детей
Статья |
22-05-2018, 15:36
|
 Кровотечения у детейКровотечение возникает в результате нарушения целостности кровеносного сосуда. Кровотечения бывают первичные (возникают непосредственно после повреждения сосуда) и вторичные (через некоторое время после остановки кровотечения).
Кровотечения у детейКровотечение возникает в результате нарушения целостности кровеносного сосуда. Кровотечения бывают первичные (возникают непосредственно после повреждения сосуда) и вторичные (через некоторое время после остановки кровотечения).
Виды кровотечения и способы его остановки
Виды кровотечения
Артериальное кровотечение характеризуется интенсивной пульсирующей кровяной струей алого (ярко красного) цвета (кровь в артериях насыщена кислородом), высота которой меняется с каждой пульсовой волной.
Венозное кровотечение характеризуется равномерным вытеканием крови бурого (темно-красного) цвета (в венозной крови малое содержание кислорода и большое содержание углекислоты).
Капиллярное кровотечение, как правило, является смешанным, поскольку повреждены мелкие артерии и вены.
Паренхиматозное кровотечение возникает при повреждениях легких, печени, почек и селезенки. По признакам кровотечение похоже на капиллярное, однако гораздо опаснее, поскольку в этих органах кровеносные сосуды не спадаются.
В зависимости от места повреждения кровотечения делят на внутренние (кровоизлияние происходит в полости, ткани, органы) и наружные (из поврежденного сосуда кровь вытекает наружу). При внутренних кровотечениях кровь может изливаться в брюшную и грудную полости, полость сустава, околосердечной сумки и др). Также кровотечения могут возникать и из разных полостей: носовой полости, легких, желудка, женских половых органов, мочевыводящих путей, заднего прохода. Случаются и скрытые кровотечения, которые обнаруживаются с помощью лабораторных исследований.
У детей часто наблюдаются спонтанные носовые кровотечения при разных инфекционных заболеваниях (грипп, ОРВЗ, рожистое воспаление, брюшной тиф, корь, скарлатина, дифтерия и др) и заболеваниях органов кроветворения (анемия, геморрагические диатезы, гемофилия и др).
В детском возрасте кровопотери переносятся тяжело, так как у детей недостаточно развиты компенсаторные возможности организма. Например, для 1-летнего ребенка кровопотеря в объеме 200 мл представляет серьезную опасность. А быстрая потеря 1/3 общего количества циркулирующей крови представляет для ребенка смертельную опасность.
В большинстве случаев причиной смертности при кровотечениях у детей является резкое снижение количества жидкости в сосудах, что приводит к значительному снижению кровяного давления, а также острому дефициту кислорода и питательных компонентов в миокарде (сердечной мышце) и головном мозге.
Первая помощь при кровотечениях
В случае возникновения кровотечения очень важно предпринять все необходимые меры для его временной остановки, пока больному не будет оказана квалифицированная медицинская помощь. Такие меры носят характер неотложной помощи, которая должна оказываться на месте.
Для временной остановки кровотечения можно применять разные способы:
— прижатие места кровотечения давящей повязкой: на место кровотечения накладывается стерильная марля (предварительно сложенная несколько раз), на которую кладут слой ваты и туго закрепляется круговым бинтованием (вместо стерильного материала можно использовать чистый кусок ткани);
— приподнятое положение поврежденной конечности помогает остановить венозное кровотечение за счет снижения кровенаполнения;
— пальцевое прижатие главных (магистральных) артериальных стволов непосредственно к близлежащей кости (например, сонную артерию следует прижимать к поперечным отросткам шейных позвонков или к внутреннему краю грудино-ключично-сосцевидной мышцы); проводится в случае повреждения крупных сосудов;
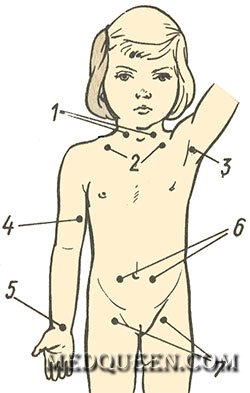
Пальцевое прижатие в местах главных артериальных стволов
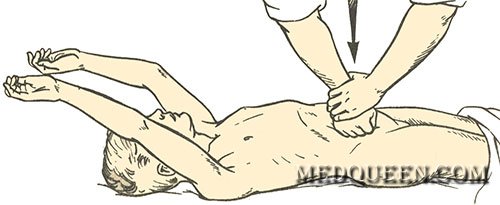
Прижатие брюшной аорты
— максимальное сгибание или переразгибание в суставах поврежденной конечности (например, при повреждении подключичной или подкрыльцовой артерии оба локтя с согнутыми предплечьями отводят назад и фиксируют повязкой);
— круговое перетягивание жгутом поврежденной конечности выше места кровотечения (например, жгутом Эсмарха или закруткой). Жгут Эсмарха накладывают поверх одежды (или какого-то куска ткани), чтобы не повредить кожу, перед наложением жгут нужно растянуть, сделать 2-3 оборота вокруг поврежденной конечности, с некоторой силой сдавливая мягкие ткани. Затем концы жгута закрепляют с помощью крючка или цепочки (или просто связывают их узлом). Отметим, что при накладывании жгута первый тер должен быть самым тугим. При правильном наложении жгута прекращается кровотечение и исчезает периферический пульс на поврежденной конечности. Сразу после наложения жгута необходимо сделать запись, в котором указывается точное время его наложения (запись можно сделать прямо на конечности, одежде, прикрепленном листе бумаги и др). Жгут можно накладывать не более чем на 2 часа, затем, если больного не удалось доставить в медицинское учреждение, жгут ослабляют на некоторое время;
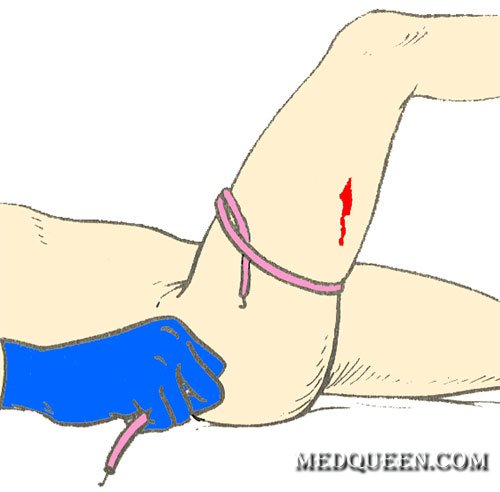
Наложение жгута Эсмарха
— томпонада заключается в введении в полость раны стерильного тампона (длинной стерильной марлевой повязки), таким образом заполняя всю полость раны, поверх накладывается обычная ватно-марлевая повязка.
Источник
Патологические кровотечения у детей: причины, диагностикаГемостаз подразумевает свёртывание крови в нормальных условиях. Он происходит через систему сложных, строго контролируемых взаимодействий, с участием клеточных и плазменных факторов. Существует пять основных компонентов гемостаза: Диагностический подход патологических кровотечений у детейДефекты в факторах свёртывания крови, аномальное число тромбоцитов, функции или нарушения в фибринолитическом пути связаны с увеличением риска кровотечений. Наоборот, нарушения функции естественных ингибиторов коагуляции (например, протеина С) или в стенке сосудов (например, повреждение от сосудистых катетеров) связаны с тромбозом. В некоторых случаях как про-, так и антикоагулянтные нарушения могут происходить в одно и то же время, как это наблюдается при ДВС. Диагностическое обследование младенца или ребёнка на предмет возможных патологических кровотечений:
Полезные клинические признаки при оценке патологических кровотечений: • Семейный анамнез: • История кровотечений: • Картина кровотечения: Наиболее полезные первоначальные скрининговые исследования: Показатель «время кровотечения» больше не используется для исследования нарушений тромбоцитов, поскольку обладает низкой достоверностью. Он был замещён тестами in vitro функции тромбоцитов на анализаторе функции тромбоцитов, которые могут проводиться на образце периферической крови. У новорождённых уровни всех факторов свёртывания крови, за исключением фактора VIII и фибриногена, ниже, чем у младенцев, рождённых в срок, а у недоношенных младенцев — ещё ниже. Поэтому результаты необходимо сравнивать с нормальными значениями у младенцев аналогичного гестационного и постнатального срока. Принимая это во внимание и в связи с тем что у новорождённых сложно получить качественные образцы, иногда бывает необходимо исключить наследственный дефицит фактора свёртывания крови путём исследования коагуляции у обоих родителей. Основные приобретённые нарушения коагуляции у детей являются вторичными по отношению: Витамин К необходим для продукции активных форм факторов II, VII, IX, X и протеинов С и S. Поэтому дефицит витамина К приводит к снижению уровней всех этих факторов. Основными клиническими последствиями этого являются пролонгированное ПВ и увеличение риска кровотечения. Дефицит витамина К у детей может возникать вследствие: — Также рекомендуем «Гемофилия у детей: диагностика, лечение» Оглавление темы «Заболевания крови детей»:
|
Источник



