Остаточная мастопатия что это
Фиброзно-кистозная мастопатия – одна из часто встречающихся патологий женских молочных желез. Причина возникновения – гормональный дисбаланс. Часто после основного лечения возникают остаточные проявления фиброзно-кистозной мастопатии (ФКМ). Своевременная диагностика и терапия заболевания, а также меры профилактики помогут избежать осложнений.
Причины болезни
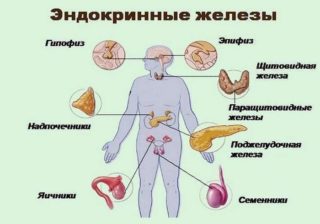
Нарушение работы эндокринной системы является провоцирующим фактором возникновения патологии молочных желез
Патология на ранних стадиях не представляет опасности и легко устранима. Но после лечения у 25% женщин могут наблюдаться остаточные проявления ФКМ. Основанием для развития болезни служит нарушение в организме соотношения гормонов эстрогена и прогестерона.
Предрасполагающими факторами к возникновению дисбаланса являются:
- раннее половое созревание;
- воздействие гормонов на структуру грудных желез при позднем климаксе;
- принудительное прерывание беременности, которое сопровождается резким падением активности гормонов;
- отсутствие беременности, а с ним и невозможность грудного кормления;
- хронические заболевания мочеполовых органов;
- нарушение работы эндокринной системы.
Толчком к расстройству гормонального фона могут служить постоянные стрессовые ситуации. Избыток пролактина в крови приводит к набуханию молочной железы перед месячными, что предопределяет появление мастопатии.
У женщин в постклимактерический период часто развивается инволютивный фиброз. Увеличивается размер груди, изменяется ее форма. Инволюция молочных желез связана с возрастной перестройкой организма. Поэтому фиброзно-жировая мастопатия не является патологией.
Симптомы ФКМ
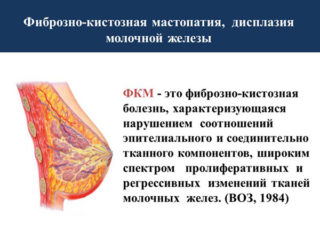 Фиброзно-кистозная мастопатия проявляется у 70% женщин детородного периода. Это доброкачественное образование, при котором в молочной железе происходит нарушение баланса эпителиального и соединительного компонента. Опасность возрастает если имеются другие сопутствующие женские болезни. У пациенток из группы риска вероятность возникновение рака молочной железы увеличивается в 3–5 раз.
Фиброзно-кистозная мастопатия проявляется у 70% женщин детородного периода. Это доброкачественное образование, при котором в молочной железе происходит нарушение баланса эпителиального и соединительного компонента. Опасность возрастает если имеются другие сопутствующие женские болезни. У пациенток из группы риска вероятность возникновение рака молочной железы увеличивается в 3–5 раз.
ФКМ чаще образуется в верхнем наружном квадранте груди, в обеих молочных железах. Прощупываются зернистые уплотнения. Также это могут быть эластичные, мелкие или крупные формирования без четких границ. Они бывают единичными или многочисленными, могут поражать одну или обе груди. Перед и после менструаций грудь увеличивается, наблюдается изменение лимфоузлов.
В начале заболевания женщина не чувствует никаких изменений или дискомфорта. Со временем появляются болезненные ощущения. Они могут носить постоянный характер или возникать при ощупывании груди. Боль отдает в плечо или подмышечную впадину, усиливаясь перед менструацией. Далее боль начинает беспокоить постоянно. На сосках возникают трещины, появляются обильные выделения.
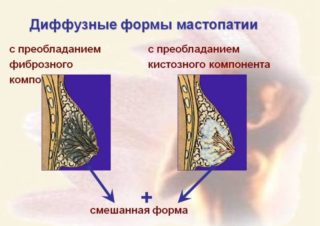 Диффузная мастопатия – это проявление гиперплазии молочной железы. Иногда болезнь протекает бессимптомно. Проявляется в виде небольших участков узлов и тяжей. Смешанный тип ДФКМ (диффузная фиброзно-кистозная мастопатия) приводит к разрастанию соединительных тканей и клеточных компонентов. Требуется контроль над онкологическим состоянием, комплексное обследование, биопсия тканей.
Диффузная мастопатия – это проявление гиперплазии молочной железы. Иногда болезнь протекает бессимптомно. Проявляется в виде небольших участков узлов и тяжей. Смешанный тип ДФКМ (диффузная фиброзно-кистозная мастопатия) приводит к разрастанию соединительных тканей и клеточных компонентов. Требуется контроль над онкологическим состоянием, комплексное обследование, биопсия тканей.
Диффузная патология имеет несколько форм:
- аденоматоз – разрастание железистой ткани;
- развитие кист;
- фиброз;
- смешанный тип – фиброаденоматоз.
Узловая или очаговая форма протекает агрессивно. При таком состоянии повышается риск развития рака. Боль и набухание желез возникает перед месячными. Структура железы становится неоднородной. Обнаруживаются участки фиброзного и кистозного характера. Из сосков выделяется жидкость молочного цвета с прожилками крови. Подмышечные и грудные лимфатические узлы увеличиваются.
Диагностика заболевания
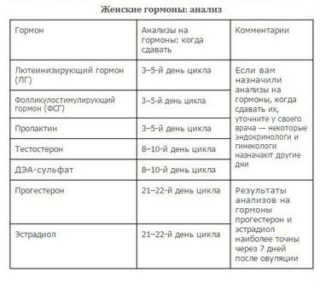
Когда нужно сдавать анализы на гормоны
ФКМ имеет три стадии – начальную, умеренную и выраженную. На первом этапе женщина чувствует себя здоровой. Заболевание диагностируется при умеренной стадии, когда образовываются кисты, опухоли, узлы. Уплотнения разрастаются и давят на протоки желез, вызывая боль. Эта стадия поддается медикаментозному лечению. При выраженной форме опухоль видна невооруженным глазом.
Так как вначале заболевание редко себя проявляет, женщинам необходимо регулярно проходить обследование. Особенно это касается группы риска, у которой есть остаточные проявления фиброаденоматоза, лиц после 35 лет. Осмотр проводят в первой фазе менструального цикла.
Собрав анамнез, врач проводит визуальный осмотр и пальпацию грудных желез в положении лежа и стоя, осматривает подмышечные и надключичные лимфатические узлы. Проверяет состояние сосков на предмет наличия выделений.
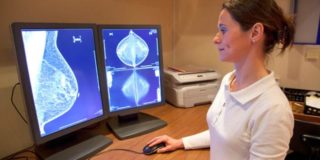
Маммография позволяет увидеть очень маленькие новообразования, которые невозможно определить при пальпации
Женщина сдает ряд анализов и проходит инструментальную диагностику:
- анализ на уровень гормонов;
- биохимическое исследование крови;
- маммография позволяет увидеть маленькое уплотнение, которое еще не пальпируется;
- УЗИ грудных желез проводят беременным и кормящим;
- если обнаружен подозрительный узел, делают биопсию тканей.
Для уточнения диагноза доктор может дополнительно назначить МРТ, цифровую и лазерную маммографию. При необходимости исследуют молочные протоки, полостные образования.
Лечение и возможные осложнения

Для стимуляции иммунитета назначается витамин Е
Заболевание имеет различные формы и может перетекать из одного вида в другой. Для выбора метода терапии необходимо полное обследование, устранение причин гормональных нарушений, восстановление работы нервной системы.
Лечение ФКМ проводится гормональными средствами или препаратами негормонального состава. Для стимуляции иммунитета назначают большие дозы витаминов с преобладанием витамина Е, для поддержания работы печени – гомеопатические препараты.
Остаточная мастопатия подразумевает, что после проведенного лечения возникли осложнения и вновь появились симптомы. После прохождения курса терапии и отмены препаратов признаки болезни могут возвратиться. В этом случае повторная консервативная терапия бесполезна.
Хирургическое вмешательство показано при узловой форме. Также операцию делают при сопутствующих тяжелых заболеваниях, когда нельзя долгое время принимать медикаментозные препараты.
Остаточные явления ДФКМ могут возникнуть даже после оперативного вмешательства. Такое осложнение опасно развитием рака молочной железы.
Профилактика ФКМ
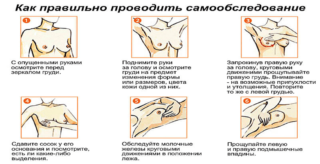 Одним из методов профилактической диагностики является самоосмотр груди. Эта несложная манипуляция позволит выявить изменение структуры тканей, обнаружить уплотнение в органе. Каждая женщина должна уметь проводить самообследование.
Одним из методов профилактической диагностики является самоосмотр груди. Эта несложная манипуляция позволит выявить изменение структуры тканей, обнаружить уплотнение в органе. Каждая женщина должна уметь проводить самообследование.
Делать это лучше в один и тот же день цикла, так как на протяжении месяца состояние грудных желез может изменяться. Обследование проводят стоя перед зеркалом. Важно запомнить форму, размер, цвет кожи груди и сосков. Оценить, насколько симметричны железы при наклонах, движении. В лежачем положении обследовать, нет ли уплотнений, участков с грубой кожей, выделений из сосков.

Для поддержания здоровья необходимо придерживаться сбалансированного питания
Для поддержания здоровья следует выполнять посильные и необходимые меры профилактики:
- беречь грудь от травм;
- носить качественное и удобное белье;
- отказаться от пагубных привычек, придерживаться правил здорового питания;
- помнить о вреде абортов;
- следовать принципам грудного вскармливания.
Самоосмотр выполняют один раз в месяц. Это дает определенные ощущения и понимание того, как может изменяться ткань молочной железы. При малейшем подозрении на неестественные ощущения или появление уплотнений следует обратиться к своему доктору.
Источник
2 августа 201837210 тыс.
Заболевания молочных желез – тема неизменно актуальная, острая и проблематичная. Вместе с тем, у самих пациенток (не говоря уже о мужьях и других родственниках-неспециалистах) зачастую выявляются самые смутные, очень далекие от реальности представления о том, что происходит в молочной железе в норме и патологии. Отсюда формулировки жалоб вроде такой: «Доктор, у меня это… мастит, наверное. Мастопа́тия, словом. Короче, в грудях чо-то болит».
Патологию молочных желез можно условно разделить на три большие группы: воспалительные процессы, или маститы, заболевания невоспалительного характера, или мастопатии (в медицине произносят с ударением на предпоследний слог: мастопати́я), и злокачественные опухолевые процессы, в просторечье известные как рак груди.
Мастопатия, таким образом, представляет собой группу патологических процессов в молочной железе. Эти заболевания разнородны в этиопатогенетическом и клиническом аспектах, но общим свойством является отсутствие первичного очага воспаления как главного симптома. Кроме того, данный диагноз всегда предполагает ту или иную гиперплазию, пролиферацию, доброкачественную опухоль, – словом, аномальное разрастание тех или иных тканей в железе.
Мастопатия может развиться в любом возрасте, однако наиболее подверженной категорией являются женщины сексуально-активного и репродуктивного возраста, т.е. 18-45 лет. Абсолютная частота встречаемости достигает в общей популяции, по некоторым оценкам, 40% женщин, а доля мастопатии среди всех регистрируемых заболеваний молочных желез – 45%.
Причины
Этиопатогенез мастопатии в одних источниках определяется как вполне понятный и достаточно изученный, в других – как не до конца ясный и подлежащий дальнейшему изучению.
Первая точка зрения основана на результатах многочисленных исследований, посвященных механизмам гормональной регуляции гистологического состава молочных желез. Известна, в частности, роль эстрогенов (женских половых гормонов), продуцируемых преимущественно в первой фазе менструального цикла, и прогестогенов, вырабатываемых во второй фазе (в частности, «гормона беременности» прогестерона). Кроме того, имеет значение концентрация пролактина, отвечающего за секрецию материнского молока: избыток этого гормона, обусловленный различными причинами, может наблюдаться вне периодов гестации и лактации.
Соответственно, развитие мастопатии связано с гормональными дисбалансами: стойкое преобладание одной гормональной группы и/или дефицит другой провоцирует непропорциональный, чрезмерный рост железистых или соединительных тканей. Отсюда и определение «дисгормональная мастопатия». Однако специалисты допускают возможность существования и других, негормональных причин развития мастопатии, пока неизвестных или слабо изученных.
Основные факторы риска: отсутствие в анамнезе родов, достаточно продолжительного грудного вскармливания и регулярной половой жизни; отягощенная по мастопатии наследственность; неоднократные аборты; неблагоприятное психологическое состояние (т.н. ситуация хронического стресса); экологические вредности; саморазрушительные привычки. Кроме того, практически у всех женщин с мастопатиями обнаруживаются какие-либо иные гинекологические или соматические заболевания (эндометриоз, доброкачественные неоплазии матки, сахарный диабет, ожирение, болезни печени и т.д.), а также эндокринные расстройства (в частности, гипо- или гипертиреоз).
Симптоматика
В определениях ВОЗ, международных и национальных маммологических организаций мастопатия чаще всего описывается как фиброзно-кистозная болезнь. Действительно, основным проявлением является разрастание волокнистой соединительной ткани (фиброз) с образованием узелков, тяжей, а также мелких или более крупных (до 3 см в диаметре) заполненных жидкостью полостей, или кист. Однако мастопатия вообще – это любая диспропорция между эпителиальной и фиброзной тканями. Другими словами, может преобладать гиперплазия железистой, паренхиматозной ткани, или же пролиферативный процесс может идти с разрастанием различных тканей одновременно. В клинической маммологии и гинекологии мастопатии разделяют на узловые (узелковые, узелково-кистозные мастопатии, локальный фиброаденоматоз, папилломы протоков и т.п.) и диффузные (рассеянные, распространенные, генерализованные, обычно двусторонние – напр., склерозирующие аденозы). Столь же справедливо считать узловую мастопатию начальной стадией мастопатии диффузной, встречаемость которой существенно возрастает с возрастом (особенно после 40-45 лет).
Основным симптомом мастопатии является боль в груди. Болевой синдром по характеру и выраженности варьирует очень широко: от едва ощутимого дискомфорта до невозможности прикоснуться к железе. Боли описываются пациентками как тянущие, острые, тупые, ноющие и т.д. Нередко боль иррадиирует в смежные зоны (в подмышечную впадину, руку, под лопатку и т.д.). В начальных стадиях процесса боли появляются только перед очередной менструацией, но по мере прогрессирования мастопатии болевой синдром становится все более стойким. Ощущения боли обусловлены, во-первых, механическим давлением растущих узелков на нервные окончания, во-вторых, застойными явлениями в кровеносных сосудах, что приводит к отеку тканей и, опять же, к раздражению нервных окончаний.
Учитывая описанные выше особенности этиопатогенеза, достаточно типичным и закономерным можно считать также некоторое увеличение объема груди.
К прочим наиболее характерным для мастопатии симптомам относится ощутимое уплотнение и утяжеление молочной железы, – в специальной литературе этот феномен описывается несколько странным, с филологической точки зрения, словом «нагрубание», – а также прозрачными, зеленовато-коричневыми, белыми, реже кровянистыми выделениями из соска при надавливании. Следует помнить, что любые выделения такого рода, обнаруживаемые вне периодов беременности и грудного вскармливания, являются однозначной и срочной причиной для визита к «своему» гинекологу или, лучше, сразу к маммологу.
Диагностика
Предварительный диагноз устанавливается клинически и пальпаторно, с учетом всех имеющих значение анамнестических сведений и результатов визуального осмотра. Для уточнения диагноза применяют такие инструментальные исследования, как рентген-контрастная маммография, УЗИ, термография, пункционная тонкоигольная аспирационная биопсия (ТАБ под УЗИ-контролем) и др. Консультация онколога почти всегда необходима и обязательна, принимая во внимание высокий риск малигнизации – весьма значима вероятность запуска роста злокачественной опухоли на фоне прогрессирующей мастопатии.
Лечение
Терапевтические схемы при мастопатии вырабатываются в строго индивидуальном порядке, и ни одна такая схема не может считаться универсальной. Следует понимать, что не только мастопатия, но и любые другие гистологические дисбалансы на сегодняшний день поддаются лечению плохо или вообще являются неизлечимыми.
Тем не менее, в большинстве случаев, особенно при своевременном обращении за помощью на ранних стадиях, удается добиться существенного терапевтического успеха. Прежде всего отметим, что нормализация образа жизни и отказ от вредных привычек, а также соблюдение врачебных предписаний касательно рациона и режима потребления жидкости, – все это является таким же эффективным компонентом лечения, как и любые другие назначения, и идет на пользу не только состоянию молочных желез. Другим важным компонентом выступает витаминотерапия (обычно необходим продолжительный прием витаминов групп Е, А и В).
Этиопатогенетическим лечением дисгормональной мастопатии следует считать терапию гормонами, которая должна быть точно рассчитана с учетом всех диагностических и анамнестических данных (в зависимости от особенностей конкретного случая, в разных сочетаниях применяются гестагены, антиэстрогены, ингибиторы секреции пролактина, андрогены). Симптоматически назначаются анальгезирующие, противовоспалительные, мочегонные и другие средства.
Источник
Мастопати́я (др.-греч. μαστός «грудь» + πάθος «страдание, болезнь»; англ. fibrocystic mastopathy, fibrocystic breast changes), фибро́зно-кисто́зная боле́знь — заболевание молочной железы, характеризующееся патологическим разрастанием её тканей, болью, а иногда и патологической секрецией.
Мастопатия известна более ста лет и до сих пор остаётся самым распространённым заболеванием молочной железы.
Общие понятия[править | править код]
Основная роль в возникновении мастопатии принадлежит дефициту прогестерона и повышению уровня эстрогенов с развитием гиперэстрогении, приводящей к разрастанию эпителия альвеол, протоков, соединительной ткани. Определенную роль может играть повышенная продукция пролактина, регулирующего рост, развитие и функциональное состояние молочных желез.
Выделяют два вида мастопатии — диффузную и узловую. Заболевание начинается с разрастания соединительной ткани, при этом образуются мелкие просовидные узелки и тяжи (диффузная форма). При дальнейшем развитии болезни в ткани молочной железы образуются плотные узлы размером от горошины до грецкого ореха (узловая форма). Диффузная форма может быть с преобладанием кистозного, фиброзного или железистого компонента, а также смешанной формы (фиброзно-кистозная болезнь). Любая патология молочной железы может способствовать или служить предрасполагающим фактором развития рака. Поэтому важна своевременная диагностика патологии молочных желез, которая основывается на оценке жалоб и ваших ощущений, осмотре молочных желез, их пальпации, УЗИ, пункции узловых образований, кист и подозрительных участков и цитологическом исследовании пунктата при взятии отпечатков секрета из сосков, маммографии. Маммологическое обследование должно проводиться всем женщинам, обратившимся к гинекологу. Также всем женщинам после 45 лет рекомендуется регулярно проходить осмотры у маммолога.
Диагностика[править | править код]
Самый простой, доступный, а зачастую и самый эффективный способ обнаружить какие-либо изменения в груди — провести самостоятельный осмотр молочных желез. В Европе, Америке и других развитых странах самостоятельный осмотр груди является обычной и необходимой частью контроля состояния своего здоровья. С приёмами самообследования груди можно познакомиться в любой женской консультации, поликлинике. Оно включает в себя осмотр молочных желез в зеркале и их ощупывание в положении стоя и лежа.
Основными методами объективной оценки состояния молочных желез является УЗИ и маммография, взаимодополняющие друг друга. УЗИ безопасно, позволяет проводить динамическое исследование, лишено возрастных ограничений, позволяет обследовать беременных и кормящих женщин. Однако при диагностике опухолей менее 1 см диагностическая эффективность низкая. Маммография (методика рентгенологического исследования молочных желез) позволяет своевременно распознать патологические изменения. Метод простой, безопасный для обследуемых, отличается высокой диагностической эффективностью. В настоящее время в мире принято проводить маммографическое исследование женщинам, начиная с 35 лет 1 раз в 2 года, при отсутствии показаний для более частого обследования, а женщинам старше 50 лет — 1 раз в год. УЗИ и маммография проводятся на 6—12 день менструального цикла (при отсутствии менструаций — в любой день).
При наличии узловых образований, подозрительных на опухоль участков, необходима биопсия молочной железы с последующим цитологическим исследованием полученных клеток ткани железы. Цитологическому исследованию подлежат также выделения из сосков.
Лечение[править | править код]
Мастопатия, в большинстве случаев, не вызывает беспокойства у женщин, особенно до 30 лет. Но со временем она прогрессирует. Исходя из этого, настоятельно рекомендуется всем женщинам, у которых есть подозрение на мастопатию (по результатам самоосмотра или при наличии характерных симптомов), как можно раньше обратиться к врачу. Своевременно начатое лечение мастопатии позволяет добиться хороших результатов.
Лечение мастопатии подбирается строго индивидуально в зависимости от её формы, наличия гинекологических заболеваний, гормонального статусa. Оно направлено нa уменьшение фиброзной ткани и кист в молочной железе, нормализацию уровня гормонов в крови, ликвидацию эндокринных заболеваний и воспалительных заболеваний органов половой системы, устранение болевого синдромa, нормализация работы печени, почек, центральной нервной системы. Лечение может длиться годами.
Категорически запрещается курение и алкоголь.
Консервативному лечению мастопатии подлежат женщины с диффузными формами заболевания, a также после оперативного лечения узловой мастопатии. С этой целью в настоящее время используют как гормональные, так и негормональные методы. Эффективность каждого из методов зависит от индивидуальных особенностей течения заболевания и множествa других факторов.
Гормональная терапия[править | править код]
Назначение гормональной терапии должно быть строго обосновано, выполняется только врачом после определённой программы обследования. Поэтому самолечение недопустимо. Спектр гормональных препаратов, используемых для лечения мастопатии широк — от низкодозированных оральных контрацептивов и aналогов половых гормонов до их aгонистов и aнтагонистов. Системная гормональная терапия при мастопатии на практике применяется крайне редко, в особых случаях.
Образ жизни[править | править код]
Некоторые авторы[кто?] полагают что, при фиброзно-кистозных заболеваниях противопоказаны: физиопроцедуры, посещение бани, солнечный и искусственный загар.
Кроме того, рекомендуется вести здоровый образ жизни: исключить aлкоголь, курение, правильно питаться и много двигаться, заниматься физкультурой, посещать бассейн, спать не менее 8 часов, избегать стрессов.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
Ссылки[править | править код]
- Fibrocystic breast disease
См. также[править | править код]
- Мастит
- Рак молочной железы
- Фиброаденома
- Физиологическая мастопатия новорождённых
Источник


