Остановка кровотечения при ранении сердца
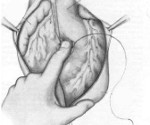
Ранения сердца — группа повреждений перикарда, кардиальной мышцы, клапанной, проводящей систем в результате воздействия механических факторов (ножевых и огнестрельных ранений, медицинских манипуляций). Проявляются болью, бледностью, цианозом, обморочным состоянием, падением АД. Могут осложниться тампонадой, массивной кровопотерей, фатальными нарушениями ритма. Диагностика патологии проводится с помощью Эхо-КГ, ЭКГ, пункции перикарда, рентгенографии. Лечение только хирургическое — прямой доступ к сердцу с ушиванием раны, ревизией грудной клетки.
Общие сведения
Ранения сердца представляют собой серьезную проблему современного здравоохранения из-за значительного распространения оружия, особенно огнестрельного. В мирное время такие повреждения составляют около 10% (из них последствия воздействия пуль, дроби — 3%) от всех проникающих травм грудной клетки. На ранения левого желудочка приходится 43%, правого — 35%, правого предсердия — 6%, левого — 4%. Повреждения в двух и более локациях отмечаются в 11% случаев. Летальность на догоспитальном этапе колеблется от 15 до 40%, на госпитальном (во время оперативного вмешательства или в послеоперационном периоде) — до 25%. Вариативность показателей определяется уровнем развития системы здравоохранения в регионе.
Ранения сердца
Причины
Наиболее частым этиологическим фактором травматических повреждений миокарда является прямое механическое воздействие на область груди тупых, острых предметов, снарядов, осколков, пуль. Также ранения сердца могут развиваться вследствие медицинских вмешательств, проводимых на открытом сердце или эндоваскулярно. Основные группы причин:
- Физические факторы. Открытые повреждения встречаются при ножевых, огнестрельных ранениях. Закрытые являются результатом воздействия на каркас грудной клетки тупых предметов при транспортных, производственных травмах, природных и техногенных катастрофах, драках, криминальных нападениях. Они сопровождаются переломами грудины, ребер, отломки которых оставляют слепые или сквозные дефекты миокарда.
- Ятрогенные причины. Ранения кардиальных структур могут наблюдаться при операциях и манипуляциях в области средостения, особенно переднего: пульмонэктомии, плевральной, перикардиальной пункции, замене клапанов, трансплантации органов. При несоблюдении техники проведения процедур возможно воздействие изнутри, например, фрагментами зондов, использующихся при ангиографии, ангиопластике и стентировании коронарных сосудов, металлическими проводниками, элементами шовного материала.
Патогенез
Ранения сердца запускают комплекс патологических реакций, главным образом развивающихся вследствие поступления крови в полость перикарда. Излитие крови в перикардиальную сумку нарушает нормальное функционирование миокарда, уменьшает амплитуду и силу сокращений вплоть до асистолии. Одновременно происходит сдавление венечных сосудов, что существенно ухудшает снабжение сердечной мышцы кислородом и питательными веществами. Длительная тампонада обычно заканчивается гибелью кардиомиоцитов, некротическими изменениями в ткани. Компрессия полых и легочных вен снижает поступление крови в предсердия, аорты и легочного ствола — в желудочки, что отрицательно сказывается на циркуляции по малому и большому кругам кровообращения, уменьшает выброс, приводя к острой либо подострой сердечной недостаточности.
Дополнительными причинами нарушения системной гемодинамики могут стать кровь и воздух в плевральной полости, которые способны сместить средостение, вызвать перегиб сосудистого пучка. Повреждение межжелудочковой перегородки провоцирует нефизиологический ток крови внутри сердца, что повышает нагрузку на желудочки. Нарушение структурной целостности проводящей системы негативно влияет на проведение возбуждающего импульса, что потенцирует атриовентрикулярные блокады различной степени, фибрилляции. При тяжелых ранениях часто развивается травматический, гиповолемический шок вследствие массивной кровопотери, гипоксии тканей, чрезмерного раздражения нервных окончаний в плевре и перикарде, прогрессирующего торможения центральной нервной системы с угнетением дыхательного и сосудодвигательного центров.
Классификация
Номенклатура ранений сердца базируется на характере повреждения, его последствиях для кардиальных структур. Согласно общей систематизации травм все поражения делят на открытые (с нарушением целостности кожных покровов) и закрытые (с сохранением целостности кожи). В клинической практике выделяют следующие группы ранений:
- Изолированные повреждения сердца. Включают единичные и множественные непроникающие, проникающие, сквозные раны непосредственно органа. Могут сопровождаться гемотораксом, гемоперикардом, гемопневмотораксом. Возможно поражение как миокарда, так и коронарных сосудов, перегородки сердца, проводящей системы, клапанного аппарата.
- Сочетанные повреждения. Ранения сердца сочетаются с травмами других органов, что значительно ухудшает прогноз и повышает вероятность развития полиорганной недостаточности. Вместе с кардиальными структурами могут поражаться органы грудной полости (легкие, бронхиальное дерево, пищевод, диафрагма), брюшной полости (печень, желудок, кишечник, почки), магистральные сосуды, кости, суставы и пр.
Симптомы
Пациенты, доставляемые в стационар с проникающими ранениями груди, обычно находятся в тяжелом, часто бессознательном состоянии и каких-либо жалоб предъявить не могут. В отдельных случаях механические повреждения кардиальных структур протекают со стертой клинической картиной, в течение достаточно долгого времени практически ничего, кроме наружной раны, не указывает на ранение сердца. Больные чувствуют себя удовлетворительно, способны передвигаться без посторонней помощи при сохраняющемся высоком риске развития смертельных осложнений. Массивная кровопотеря наблюдается сравнительно редко.
При закрытых травмах (последствия медицинских манипуляций, повреждение костным отломком) симптоматика, наблюдаемая у пациентов, не позволяет однозначно говорить о наличии либо отсутствии повреждения миокарда. Возможно побледнение и цианоз кожи, особенно дистальных отделов конечностей, холодный пот, нарушения сознания. При сохраненном сознании больные испытывают отчетливое чувство страха, «близкой смерти», предъявляют жалобы на выраженную слабость, головокружение, частое глубокое дыхание, кашель. По мере прогрессирования тампонады сердца усиливаются явления дыхательной недостаточности, падает артериальное давление.
Осложнения
Самым частым негативным последствием подобных ранений является тампонада, сопровождающаяся нарушением сокращений миокарда, в том числе – до полного прекращения деятельности органа. Компрессия коронарных сосудов может привести к инфаркту. Повреждение сосудистого пучка, нисходящей части аорты осложняется массивной кровопотерей, развитием шоковых состояний, которые значительно ухудшают прогноз. Поражение проводящей системы провоцирует блокады проведения импульса, нарушения возбудимости и сократимости миокарда вплоть до фибрилляции желудочков.
Диагностика
Заподозрить ранение сердца можно по локализации повреждения в «опасной зоне» — в проекции органа на грудную клетку. При отсутствии раны патологию предполагают при общем тяжелом состоянии пациента, бледности, спутанности сознания, набухании шейных вен. Отмечаются прогрессирующие нарушения деятельности сердечно-сосудистой системы: падение артериального давления, парадоксальный пульс. При аускультации возможна регистрация глухих тонов, «шума мельничного колеса». Поскольку ранения сердца являются жизнеугрожающими состояниями, зачастую не оставляющими времени на детальное обследование, инструментальные методы используются только при стабильной гемодинамике. Применяются:
- Ультразвуковое исследование. Высокочувствительная, высокоспецифичная методика для оценки тяжести повреждений внутрисердечных структур, диагностики тампонады. Позволяет выявить кровь в перикардиальной сумке, нарушения внутрисердечной гемодинамики, определить локализацию раны. При неоднозначных результатах УЗИ возможно проведение чреспищеводного Эхо-КГ.
- Электрокардиография. Имеет большую диагностическую ценность на этапе обнаружения тампонады. При излитии крови в околосердечную сумку наблюдается снижение амплитуды зубцов на ЭКГ, монофазный характер комплекса QRST с последующим уменьшением интервала S-T, появлением отрицательного Т. Кардиограмма также назначается для определения признаков блокады, начинающего инфаркта миокарда.
- Перикардиоцентез. Пункция перикарда проводится после Эхо-КГ, осуществляется для определения характера жидкости в перикардиальной полости, дифференцировки крови от геморрагического выпота, экссудата при перикардите, ревматизме. Методика помогает уменьшить давление и нагрузку на сердце.
- Рентгенография грудной клетки. Может производиться для выявления тампонады. На рентгенограммах определяется плотная увеличенная кардиальная тень колоколообразной конфигурации, сниженная пульсация камер. Данный метод имеет ценность при уточнении диагноза.
При открытых ранениях объем повреждений сердца и соседних органов устанавливают во время ревизии. Дифференциальная диагностика осуществляется при закрытом характере повреждений, проводится с заболеваниями, сопровождающимися болью в кардиальной области: стенокардией, инфарктом миокарда, расслаивающей аневризмой аорты. В ряде случаев требуется различение патологии с перикардитом, плевритом и пневмонией с поражением листков перикарда. Необходимо исключить состояния с возможной иррадиацией боли в грудную клетку: почечную колику, приступ острого панкреатита, прободение язвы желудка.
Лечение ранений сердца
При подозрении на кардиальную травму с возможной тампонадой требуется экстренная госпитализация. Во время транспортировки оповещаются хирургические бригады, готовится все необходимое для торакотомии. Непосредственно в машине скорой помощи больному дают кислород, при необходимости проводят искусственную вентиляцию легких, переливание плазмы, эритроцитарной массы, физиологического раствора. При невозможности быстрой транспортировки для предупреждения остановки сердца осуществляют повторные пункции перикарда с интервалом 15-20 минут.
Лечение ранений только хирургическое. Выполняется вскрытие грудной клетки, ушивание дефекта миокарда с одновременным устранением тампонады. В настоящее время наиболее эффективным считается переднебоковая торакотомия в четвертом или пятом межреберьях. Этот доступ обеспечивает необходимые условия для ревизии внутренних органов. Параллельно производятся мероприятия по восстановлению объема циркулирующей крови, устранению ацидоза, поддержанию коронарного кровотока.
Рану сердца обнаруживают по пульсирующей струе крови, на время ушивания закрывают пальцем. При крупных повреждениях можно использовать катетер с наполняемой воздухом камерой. На этапе восстановления анатомической целостности применяют атравматические иглы, накладывают швы без излишнего натяжения. При остановке сердца, фибрилляции желудочков проводят прямой массаж сердца, внутрисердечно вводят адреналин, осуществляют дефибрилляцию. На заключительном этапе операции выполняют ревизию грудной полости, ушивание других ран, осмотр диафрагмы, установку дренажей.
Основными задачами послеоперационного периода являются восстановление объема крови, стимуляция эритропоэза, сохранение физиологического уровня системной и кардиальной гемодинамики, возобновление нормального периферического кровообращения, поддержание функций других органов, предупреждение инфицирования. Осуществляют переливания крови и кровезаменителей, назначают инфузионную терапию, антибиотикотерапию, контролируют жизненные показатели. Длительность стационарного лечения зависит от характера и тяжести ранения, может варьироваться от 2-х недель до 2-х месяцев.
Прогноз и профилактика
Выживаемость пациентов, своевременно доставленных в клинику с невыраженной или начинающейся тампонадой, составляет около 70%, при значительном субперикардиальном кровотечении, наличии сообщения с грудной клеткой и внешней средой — 10%. Ранения нескольких камер сердца ухудшают прогноз. Специфическая профилактика отсутствует. Необходимо соблюдать правила дорожного движения, техники безопасности на производстве, при обращении с огнестрельным, холодным оружием. Инвазивные медицинские манипуляции должны производиться квалифицированным персоналом в соответствии с установленными алгоритмами.
Источник
Содержание:
- Чем грозит кровопотеря
- Виды кровотечений
- Остановка кровотечения
- Первая помощь
- Наложение жгута
- Тромбообразование
- Внутренние кровотечение
Связь между кровью и жизнью люди заметили в далекой древности. «Кровь — это сок особенного свойства», — устами Мефистофеля говорил Гете, который был, кстати сказать, не из последних естествоиспытателей своего времени.
Чем грозит кровопотеря
Во время Великой Отечественной войны треть (а по некоторым данным — половина) погибших на поле боя умерли от кровопотери. И в наше время несвоевременная остановка кровотечения — одна из основных причин гибели в дорожно-транспортных происшествиях. А времени для оказания помощи отпущено не так уж много. При ранении крупных артерий — сонной или бедренной — человек может погибнуть от кровопотери в течение 10-15 минут.
Кровопотеря в объеме до 500 мл обычно не вызывает существенных нарушений в жизнедеятельности, на этом этапе компенсаторных возможностей организма оказывается достаточно. Но потеря 1 литра крови уже приводит к тяжелым расстройствам кровообращения, а кровопотеря объемом 2 литра и больше представляет реальную угрозу жизни. Впрочем, эти цифры условны. Тяжесть поражения зависит от исходного состояния пострадавшего — холод, голод и усталость ухудшают прогноз. Дети и старики тяжелее переносят кровопотерю, чем молодые люди, мужчины — тяжелее, чем женщины. Сочетание болевого шока и кровопотери значительно усугубляет состояние пострадавшего. Имеет значение и скорость кровопотери. При повреждении крупных сосудов, когда кровь теряется очень быстро, смерть порой наступает при потере 1 литра крови и даже меньше, так как в таких случаях компенсаторные механизмы не успевают включиться.
Виды кровотечений
Кровотечения разделяют на капиллярные, венозные, артериальные и смешанные, а также внутренние и наружные. Многие из читателей, вероятно, со школьных лет помнят, что при венозных кровотечениях кровь темного цвета и течет струей, а при артериальных — алая и бьет фонтаном, и в первом случае надо накладывать давящую повязку, а во втором — жгут. На самом деле все это не совсем так. Во-первых, в реальности кровотечения обычно смешанные, во-вторых, и при ранении вены кровь может брызгать фонтаном и наоборот, в-третьих, способ остановки кровотечения зависит прежде всего от его интенсивности. И артериальные кровотечения можно остановить давящей повязкой, если речь идет про артерии небольшого калибра, и венозные порой требуют наложения жгута.
Остановка кровотечения
Методы остановки кровотечений в свою очередь разделяют на механические, химические и термические. Кроме того, различают постоянную и временную остановку кровотечения. На догоспитальном этапе возможна по сути только временная остановка кровотечения, что предполагает оказание в дальнейшем квалифицированной медицинской помощи.
Химическими методами на догоспитальном этапе можно остановить только капиллярные кровотечения. Смысл метода заключается в использовании веществ, усиливающих свертываемость крови — например серебро, свинец. Опасные бритвы ушли в прошлое, и все реже в аптеках встречается ляписный карандаш для бритья — в его состав входят соли серебра, и он неплохо останавливает кровотечение из мелких порезов. При кровоточащих ссадинах и поверхностных ранках используется свинцовая примочка.
Обладает кровоостанавливающим свойством и перекись водорода. Ею смачивают тампоны для остановки носового кровотечения или тампонады раны, с ее помощью останавливают капиллярные кровотечения.
Из аптечных средств применяется также коллагеновая гемостатическая губка, она быстро и эффективно останавливает небольшие кровотечения.
По своему опыту отнесу к химическим средствам остановки кровотечения еще и такое «средство», как газетная бумага. Многократно проверенно — она останавливает кровотечение значительно лучше, чем любая другая. Раньше я относила это на счет свинца типографской краски, но, насколько я знаю, свинец давно уже не используется, а газетная бумага все равно помогает.
Термический метод применяют в основном в ходе операции — это электротермокоагуляция, прижигание небольших сосудов в ходе операции. Во внебольничных условиях, в быту, мы прибегаем к этому способу, когда прикладываем к небольшим повреждениям снег или опускаем раненую руку в очень холодную воду. Не следует злоупотреблять этим и применять холод дольше 10 минут, чтобы не получить вдобавок к ране еще и нарушения кровотока в мелких сосудах.
Основным же методом остановки кровотечений из крупных сосудов — как временно, так и постоянно — является механический.
Первая помощь
Самое первое, что можно сделать при кровотечении — это очень простой прием под названием «возвышенное положение конечности». Если поднять руку или ногу выше уровня сердца, то давление в венах заметно снизится, и венозное, а тем более капиллярное кровотечение ослабеет. К сожалению, при артериальных кровотечениях это практически не помогает. Обычно этот способ используется как временный, особенно при самопомощи — чтобы дать себе время собраться с мыслями и вспомнить, что делать дальше.
Простой и довольно эффективный способ остановки кровотечения — давящая повязка. Внешне она выглядит как обычная бинтовая повязка. Разница в том, что при ее выполнении каждый оборот бинта накладывается со значительным усилием, «внатяг». При всей его простоте этот метод довольно эффективен, особенно при венозных кровотечениях. Но надо помнить, что слишком тугое наложение давящей повязки может быть опасно. Если ниже повязки конечность багровеет, увеличивается в объеме, возникает чувство распирания и пульсирующая боль — надо ее несколько ослабить.
Наиболее эффективный и при том безопасный способ остановки артериального кровотечения — это пальцевое прижатие. При этом способе надо пальцем прижать артерию в точке пульса выше места ранения. Височную артерию прижимают над ухом, сонную — на шее, бедренную — в паховой складке. Иногда удается прижать артерию непосредственно в ране. Основными недостатками этого метода являются трудоемкость (прижимать надо сильно) и трудность при транспортировке. Так что реально этот способ применяют в течение нескольких минут — перед наложением давящей повязки или жгута, например.
Близок по механизму к пальцевому прижатию такой прием, как максимальное сгибание конечности. Он применяется при ранении руки ниже локтя или ноги ниже колена. При этом конечность сильно сгибают в суставе и фиксируют в таком положении повязкой. Эффективность этого приема повышается, если в локтевой сгиб или подколенную ямку соответственно заложить тампон из ткани. Перед проведением максимального сгибания надо убедиться в отсутствии переломов.
При глубоких колотых ранах можно попытаться остановить кровотечение путем тугой тампонады. Для этого надо бинт буквально набивать в рану на всю глубину, до самого дна, причем заталкивать в рану с усилием, чтобы создать давление, способное остановить ток крови. Повязки, наложенные поверх раны, в таких случаях совершенно бесполезны. Видела однажды, как истек кровью молодой человек с колотой раной подключичной артерии. Фельдшер «скорой» воткнул тампон в рану, как пробку в бутылку, и кровь сочилась из-под него, полностью пропитав теплую куртку…
Наложение жгута
И, наконец, о наложении жгута. Почему-то именно это лучше всего запоминается людям после школьных уроков анатомии или автокурсов. Между тем жгут как наименее физиологичный из всех методов должен быть крайней мерой, должен использоваться только при неэффективности всех других методов. Разумеется, если кровь хлещет из раны, как вода из крана, нет смысла пытаться наложить давящую повязку, но в целом на догоспитальном этапе жгут накладывается неоправданно часто — причем зачастую неправильно. А между тем неправильно наложенный жгут чреват серьезными осложнениями, вплоть до паралича или гангрены конечности.
Технику наложения жгута подробно описывать нет необходимости. Жгут представляет из себя резиновую полосу, которую сильно растягивают, внатяг накладывают в 2-3 оборота на конечности выше раны и закрепляют. Во внебольничных условиях в качестве жгута можно использовать, например, резиновый катетер или трубку от тонометра, а при отсутствии подходящего материала сделать закрутку из бинта, веревки или полоски ткани. Жгут травмирует кожу и мягкие ткани, сдавливает нервы и нарушает кровообращение в пораженной конечности, поэтому надо хорошо помнить следующие правила:
- Жгут нельзя накладывать на голую кожу. Если по каким-либо причинам нельзя наложить его на одежду, то следует подложить под него хотя бы бинт или платок.
- Жгут нельзя закрывать одеждой, он должен быть виден. Дело в том, что на разных этапах помощь пострадавшему могут оказывать разные люди, и про жгут, скрытый под рукавом или штаниной, могут просто не знать или забыть.
- Жгут нельзя накладывать надолго. Раньше считалось, что жгут можно оставлять на 2 часа (а зимой, в мороз, на 1 час). Сейчас эти сроки уже не считаются безопасными. Настоятельно не рекомендуется оставлять жгут дольше, чем на 1 час. При этом каждые 20-30 минут надо на 5-10 минут ослаблять его. Если в момент снятия жгута возобновляется кровотечение, то на эти несколько минут надо применить другой метод (как правило, пальцевое прижатие). Если же после снятия жгута кровотечения не отмечается, то и накладывать повторно его не надо. В таком случае на рану следует наложить давящую повязку. При каждом наложении жгута следует подкладывать под него записку с указанием точного времени, чтобы не забыть, когда он был наложен.
- Жгут не следует затягивать слишком сильно. Если кровотечение остановилось — все, сильнее натягивать (или закручивать) не следует. Однако и недостаточно сильно затянутый жгут опасен — он может усилить кровотечение за счет того, что приток крови по артерии сохранится, а венозный отток прервется, и давление в сосудах станет выше.
- Жгут не накладывают на предплечье, кисть и голень. В этих местах кровеносные сосуды находятся между костными образованиями, и сдавить их жгутом невозможно. При ранении в этих местах и необходимости использовать жгут его накладывают на плечо или бедро.
Однажды я столкнулась с ситуацией, когда в походе туристы наложили раненому жгут с нарушением практически всех этих правил. Включая самое первое — о том, что жгут надо накладывать в крайнем случае. От серьезных осложнений парня спасло только то, что друзья еще и не затянули его толком…
Тромбообразование
Надо помнить, что независимо от того, какой метод остановки кровотечения был использован, в организме происходят процессы тромбообразования, которые должны сами по себе привести к закупорке поврежденных сосудов. Чтобы не повредить образующийся тромб и не сместить его с места, раненую конечность рекомендуют обездвижить. Наиболее эффективно в этом смысле наложение шины. Идеально, если есть возможность воспользоваться надувной шиной, она заодно и кровотечение уменьшит за счет сдавления сосудов. Но обычно приходится обходиться импровизированной шиной из подручных материалов. И, конечно, пострадавшего следует доставить к врачу. Даже если кровотечение уже остановилось, все равно наблюдение хирурга необходимо. Дело в том, что однажды прекратившееся кровотечение может возобновиться — это так называемые вторичные кровотечения. Такое происходит из-за разрушения или смещения тромба или из-за его расплавления при нагноении раны.
Внутренние кровотечение
И под конец пара слов о внутренних кровотечениях. Проявляются они кровохарканием, кровавой рвотой, кровью в стуле, кровянистыми выделениями из влагалища. Следует помнить про то, что кровь под воздействием соляной кислоты желудка принимает черный цвет, и признаками кровотечения могут быть также черная рвота (так называемая «кофейная гуща»), жидкий черный стул. Вообще-то говоря, остановить внутреннее кровотечение на догоспитальном этапе невозможно. В таких случаях следует незамедлительно вызывать «скорую». А до приезда врачей надо обеспечить больному покой, по возможности уложить. При кровохаркании или кровавой рвоте надо дать больному пить мелкими глотками очень холодную воду, глотать маленькие кусочки льда. Можно положить лед на область грудины при кровохаркании, в левое подреберье при кровавой рвоте, на область заднего прохода при обильном геморроидальном кровотечении, на низ живота при влагалищных выделениях. Слишком тугой пояс следует ослабить.
Многим людям свойственно пугаться вида крови. К тому же у пролитой крови есть такая особенность — ее всегда кажется больше, чем есть, 200-300 мл крови на одежде и на полу зрительно производят впечатление «кровавых луж». Но если не впадать в панику, а действовать четко и быстро, то в большинстве случаев помочь не так уж и сложно.
Источник


