Остановка кровотечения из ран черепа
Оглавление темы «Крыловидно-небная ямка. Операции на голове. Трепанация черепа»:
1. Крыловидно-небная ямка. Топография крыловидно-небной ямки. Стенки крыловидно-небной ямки. Окологлоточное пространство. Заглоточное пространство.
2. Боковое окологлоточное пространство. Топография окологлоточного пространства. Стенки окологлоточного пространства.
3. Операции на голове. Закрытые черепно-мозговые травмы. Трепанационное отверстие. Техника выполнения отверстия в голове. Как сделать отверстие в голове?
4. Раны свода черепа. Первичная хирургическая обработка проникающих ран свода черепа. Операция при ране на голове.
5. Костно-пластическая трепанация черепа. Показания для трепанации черепа. Методика выполнения трепанации черепа.
6. Резекционная трепанация черепа. Показания для резекционной трепанации черепа. Декомпрессивная трепанация черепа. Техника декомпрессионной трепанации черепа.
7. Гнойный паротит. Операция при остром гнойном паротите. Техника операции при паротите.
Раны свода черепа. Первичная хирургическая обработка проникающих ран свода черепа. Операция при ране на голове.
Проникающими ранами свода черепа называются раны мягких тканей, кости и твёрдой мозговой оболочки. Если мозговая оболочка не повреждена, даже обширные раны остальных слоев относятся к непроникающим.
Цель операции при ране на голове — остановка кровотечения, удаление инородных тел и костных отломков, предупреждение развития инфекции в мягких тканях, в костях и в полости черепа, а также предотвращение повреждения мозга, пролабирующего в рану при травматическом отеке.
Волосы вокруг раны тщательно сбривают по направлению от краев раны к периферии. Кожу обрабатывают настойкой йода. Скальпелем экономно иссекают размозженные края раны, отступая от краев раны на 0,5-1 см. Разрезы проводят так, чтобы форма раны приближалась к линейной или эллипсовидной, а рана имела радиальное направление. В таком случае края раны легче свести без натяжения, а их кровоснабжение нарушается минимально.
Для временной остановки (или уменьшения) кровотечения пальцами прижимают края раны к кости, а затем, последовательно ослабляя давление пальцев, кровоточащие сосуды пережимают кровоостанавливающими зажимами Бильрота или типа «москит» с последующей коагуляцией или прошиванием тонким кетгутом.
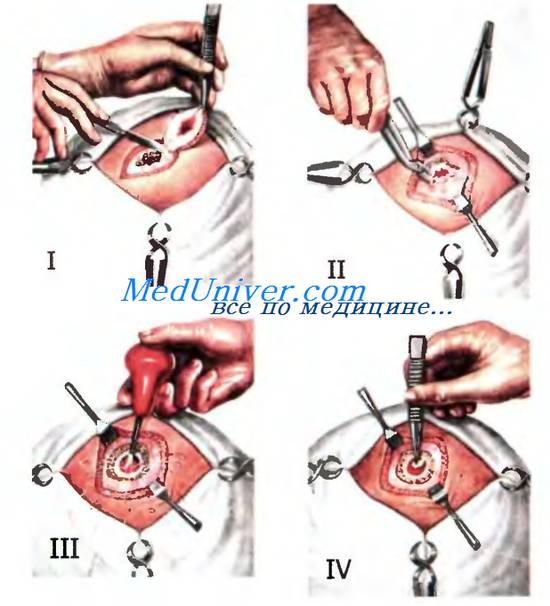
Рис. Первичная хирургическая обработка проникающих ран свода черепа
I — экономное иссечение мягких тканей; II — расширение костного отверстия кусачками Люэра; III — удаление повреждённых участков мозговой ткани струёй изотонического раствора хлорида натрия; IV — извлечение пинцетом костного отломка.
Крючками или небольшим ранорасширителем растягивают края раны мягких тканей. Удаляют свободно лежащие костные отломки, а связанные надкостницей с неповреждёнными участками кости сохраняют, чтобы после обработки уложить их на место. Обильное кровоснабжение мягких тканей и костей свода черепа обеспечивает их последующее приживление. Если отверстие костной раны мало и не даёт возможности осмотреть рану твёрдой мозговой оболочки до пределов неповреждённой ткани, то костными кусачками Люэра скусывают края кости. Сначала скусывают наружную пластинку, а затем внутреннюю. Через трепанационный дефект удаляют осколки внутренней пластинки, которые могут оказаться под краями трепанационного отверстия (рис. 5.35).
Такое расширение отверстия костной раны или пробного фрезевого отверстия называют резекционной трепанацией черепа. После неё в кости черепа остаётся дефект, который в последующем необходимо закрыть. Для этого предложено множество способов краниопластики.
Остановку кровотечения из диплоических вен производят несколькими способами. Для этого или втирают в губчатую часть кости специальный костный воск, или с помощью кусачек Люэра сдавливают наружную и внутреннюю пластинки кости, ломая таким образом трабекулы. К срезу кости прикладывают марлевые тампоны, смоченные горячим изотоническим раствором хлорида натрия. Кровотечение из поврежденных эмиссарных вен останавливают втиранием воска в костное отверстие, для обнаружения которого отслаивают надкостницу.
После остановки кровотечения отверстие постепенно расширяют до неповрежденной твердой мозговой оболочки. Если твердая мозговая оболочка не повреждена и хорошо пульсирует, ее не следует рассекать. Напряжённая, непульсирующая твёрдая мозговая оболочка тёмно-синего цвета свидетельствует о субдуральной гематоме. Твёрдую мозговую оболочку крестообразно рассекают. Кровь отсасывают, разрушенную мозговую ткань, поверхностно расположенные костные отломки и остатки крови осторожно смывают струёй тёплого изотонического раствора хлорида натрия, который затем отсасывают.
Отыскивают источник кровотечения (чаще всего это средние менингеальные сосуды или повреждённый синус твёрдой мозговой оболочки). Кровотечение из артерии и её ветвей останавливают, прошивая артерию вместе с твёрдой мозговой оболочкой. Так же обрабатывают среднюю менингеальную вену.
Повреждение стенки синуса твёрдой мозговой оболочки — очень серьёзное и опасное осложнение. Оптимальным способом является сосудистый шов на линейную рану синуса или пластика его стенки наружным листком твёрдой мозговой оболочки с фиксацией сосудистым швом. Однако технически это сделать бывает трудно. Более просты, но и менее надёжны способы искусственного тромбирова-ния синуса кусочком мышцы или пучком коллагеновых волокон с расчётом на последующую реканализацию. Чаще, однако, тромб перекрывает кровоток, как и в случае прошивания синуса лигатурой, что ведёт к более или менее выраженному отёку мозга. Чем ближе к confluens sinuum произведена перевязка, тем хуже прогноз.
После остановки кровотечения и тщательной очистки раны края рассеченной твердой мозговой оболочки укладывают на поверхность раны мозга, но не зашивают ее для декомпрессии в случае отека мозга и повышения внутричерепного давления. На мягкие ткани свода черепа накладывают частые швы, чтобы предотвратить ликворею.
— Также рекомендуем «Костно-пластическая трепанация черепа. Показания для трепанации черепа. Методика выполнения трепанации черепа.»
Источник
Черепно-мозговые раны делят на две группы: непроникающие (без повреждения твердой оболочки головного мозга и внутричерепных гематом) и проникающие (с нарушением целостности твердой оболочки головного мозга).
Для непроникающих черепно-мозговых ранений характерно образование гематомы в результате лимфо- и кровотечения в подкожную жировую клетчатку. Из-за альвеолярного строения последней подкожные гематомы резко выпячивают кожу. Они очень эластичны (при пальпации их форма незначительно изменяется и быстро восстанавливается), имеют четкие контуры, не распространяются на прилегающие участки. Гематомы, возникающие под апоневротическим шлемом, мягкие (при пальпации остаются вмятины), не имеют четких границ, легко распространяются на всю поверхность свода. Поднадкостничные гематомы мягкие. Контуры таких гематом совпадают с границами кости, так как в местах швов надкостница сращена с костью. Нагноение гематом опасно в связи с риском проникновения инфекции в полость черепа через эмиссарные вены.
Ранения мягких покровов головы сопровождаются сильным кровотечением, так как их артерии и вены растянуты соединительнотканными перемычками, сращенными с их адвентицией. В случае нарушения целостности сосуды зияют и кровоточат. Эта особенность обусловливает также риск воздушной эмболии из-за засасывания воздуха в открытые просветы сосудов. Если рану не зашить во время первичной обработки, то через 5—6 дней в результате фиброза мышц и апоневроза стянуть края раны не удается.
Сроки ПХО черепно-мозговых ран могут превышать такие при ранениях другой локализации, поскольку мягкие ткани черепа более устойчивы к проникновению инфекции. Хирургическая обработка черепно-мозговых ран проведенная на протяжении первых 3 суток, относится к ранней ПХО, на протяжении 4—6 суток — к отсроченной ПХО, а после 6 суток — к поздней ПХО. Противопоказаниями к операции являются крайне тяжелое ранение мозга со значительным разрушением мозгового вещества и повреждением крупных сосудов, а также развитие шока.
Обезболивание. Местная комбинированная проводниковая и инфильтрационная анестезия, наркоз.
Техника операции. Непроникающие ранения. Края раны мягких покровов черепа иссекают послойно на ширину 0,3—0,5 см дугообразным разрезом с учетом расположения магистральных сосудов и нервов. Если надкостница и кость, лежащая под ней, не повреждены, их сохраняют. Из раны удаляют нежизнеспособные мягкие ткани, сгустки крови, инородные тела. После этого ее промывают 3 % раствором перекиси водорода и антисептическими растворами. При переломах осторожно удаляют свободно лежащие костные обломки. Фрагменты кости, связанные с надкостницей, не удаляют. Дефект кости с помощью кусачек расширяют и выравнивают его края. Проводят гемостаз. Если твердая оболочка головного мозга не повреждена и нет субдуральной гематомы, ее не разрезают. Если же твердая оболочка головного мозга напряжена, не пульсирует и сквозь нее просматривается гематома, нужно отсосать гематому через иглу. В случае свертывания крови в твердой оболочке делают линейный или крестообразный разрез, а свернувшуюся кровь вымывают струей изотонического раствора натрия хлорида или удаляют марлевым шариком. Сосуд перевязывают или клипируют. Твердую оболочку наглухо зашивают.
Проникающие ранения. Из дефекта твердой оболочки головного мозга удаляют костные обломки, бережно иссекают края. Раневой канал в мозговом веществе опорожняют, повышая внутричерепное давление благодаря сдавлению яремных вен, и промывают его струей асептического раствора. Для выявления в ране костных обломков или других инородных тел очень осторожно выполняют зондирование раны с помошью легкого зонда или кончиком пальца. Если инородное тело удалить из раневого канала не удается, применяют пассивную тактику. Проводят гемостаз. Твердую оболочку зашивают шелковыми узловыми или непрерывными швами. Большие дефекты твердой оболочки головного мозга закрывают лоскутом расслоенной твердой оболочки, другие виды трансплантатов и эксплантаты не применяются.
Способы закрытия костного дефекта:
Аутопластика участком кортикального слоя кости. На своде черепа рядом с дефектом разрезают надкостницу и выкраивают лоскут. С помощью долота сбивают наружную пластинку кости, расположенную под выкроенным лоскутом надкостницы. Отворачивают надкостнично-костную пластинку, перемещают ее на костный дефект и закрепляют швами к надкостнице. Кожный лоскут пришивают на место.
Аутопластика с использованием свободного костного трансплантата. Кусок ребра нужной длины резектируют с сохранением надкостницы на наружной его поверхности. Костный дефект черепа освобождают от рубца, пластинку ребра вкладывают в дефект надкостницей наружу. Для концов ребра создают соответствующие углубления на краях дефекта с временно смещенной надкостницей. Через надкостницу швами закрепляют костный трансплантат.
Эксплантация с использованием пластинок из полимеров и акриловых смол. Вырезают рубцы и выравнивают края костного дефекта. Из пластмассы возле операционного стола готовят пластинку соответствующих формы и размеров с учетом кривизны костей черепа.
Во время операций с раскрытием полости черепа в нее вводят приточно-отточную систему (гипотензия мозга, дренаж), а в субдуральное пространство — воздух (профилактика спаек, усиление выработки спинномозговой жидкости).
Способы остановки кровотечения при черепно-мозговых ранениях. Для остановки кровотечения из сосудов мягких тканей свода черепа на них накладывают кровоостанавливающие зажимы, после чего — прошивные лигатуры или применяют электрокоагуляцию. В случае сильных кровотечений в области свода черепа во время ПХО ран для остановки кровотечения накладывают обкатывающие швы по Гейденгайну—Гаккеру. По указанной методике операционное поле обкалывают непрерывным обвивным швом. При этом игу проводят к кости, вовлекая в шов все мягкие ткани с сосудами. Иглу с толстой шелковой нитью выводят на расстоянии 1,5—2 см от места ее вкалывания, а следующее вкалывание выполняют с таким расчетом, чтобы захватить предыдущий шов. Обкалывающий шов снимают на 8—10-й день.
Кровотечение из вен губчатого слоя костей и эмиссарных вен останавливают, прижав тампон, пропитанный 3 % раствором перекиси водорода, или втирая восковую пасту в поверхность кровоточащей кости.
Для остановки кровотечения из сосуда твердой оболочки головного мозга оба его конца прошивают и перевязывают или накладывают клипсы.
Кровотечение из сосудов головного мозга останавливают путем коагуляции поврежденных сосудов. Для остановки кровотечения из крупной артерии на оба ее конца накладывают клипсы; если кровоточит крупная вена, се перевязывают лигатурой.
Метод остановки кровотечения из пазух твердой оболочки головного мозга выбирают в зависимости от характера ранения. Так, при незначительных или средней степени повреждениях верхней стенки пазух чаше всего применяется биологическая тампонада дефекта кусочком мышцы или подшивается мышца к дефекту. Сначала кусочек мышцы прижимают пальцем в области ранения пазухи. Если кровотечение не прекращается, рекомендуют подшить кусочек мышцы к твердой оболочке головного мозга несколькими узловыми швами. При незначительных повреждениях наружной стенки венозной пазухи кровотечение останавливают, зашивая рану отдельными узловыми швами.
Если повреждены латеральные стенки пазухи, прибегают к тугой тампонаде ее просвета марлевыми турундами. Длинные марлевые ленты укладывают над кровоточащим местом. Тампоны вводят с обеих сторон от места повреждения пазухи, вкладывая их между внутренней пластинкой кости черепа и твердой оболочкой головного мозга, что позволяет прижать верхнюю стенку пазухи к нижней. Это способствует ее сужению и образованию тромба в месте сжимания. Турунды вытягивают через 12—14 дней.
В некоторых случаях рану пазухи удается закрыть лоскутом, выкроенным из наружной пластинки твердой оболочки головного мозга по Бурденко. Накладывать сосудистый шов на пазуху можно лишь при небольших линейных разрывах ее верхней стенки.
При значительном разрушении стенки венозной пазухи и невозможности зашить место повреждения прибегают к перевязыванию пазухи. Прижав указательным пальцем или тампоном видимый дефект, достигают временного гемостаза. После этого дефект в кости быстро расширяют с помошью кусачек с таким расчетом. чтобы пазуха была открыта на большом протяжении. Отступив от срединной линии на 1,5—2 см, твердую оболочку головного мозга надрезают с обеих сторон параллельно пазухе. Через эти разрезы иглой проводят две лигатуры на глубину 5 см и перевязывают пазуху впереди и сзади места разрыва. После этого перевязывают все вены, которые впадают в поврежденную область пазухи.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
КРОВОТЕЧЕНИЕ ПРИ НЕПРОНИКАЮЩИХ РАНЕНИЯХ
Для непроникающих черепно-мозговых ранений характерны гематомы («шишки»), образующиеся вследствие лимфореи и кровотечения в подкожную клетчатку. Из-за ячеистого строения мягких тканей головы гематомы представляют собой чётко локализованные выпячивающиеся образования, так как мягкие ткани не позволяют распространяться жидкости по плоскости. Также гематомы могут быть расположены под сухожильным шлемом {galea aponeurotica) или поднадкостнично. У детей поднадкостничные гематомы ограничены пределами кости, так как в местах швов надкостница сращена с костью. Опасно нагноение гематом в связи с возможностью проникновения инфекции в полость черепа. Анатомический путь такого переноса связан с выпускниками, или эмиссарными венами (w. emissariae).
КРОВОТЕЧЕНИЕ ПРИ РАНЕНИЯХ МЯГКИХ ПОКРОВОВ
Ранения мягких покровов головы сопровождаются сильным кровотечением, так как артерии и вены покровов как бы растянуты соединительнотканными тяжами, сращёнными с их адвентицией. При нарушении целостности сосуды зияют и сильно кровоточат. Эта анатомическая особенность определяет и опасность воздушной эмболии — засасывания воздуха в
496 «• ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о- Глава 6
открытые просветы сосудов. Если рану мягких тканей не зашить сразу при первичной обработке, через 5—6 дней вследствие фиброза мышц апоневроза стянуть рану не удаётся.
В силу особенностей хода сосудистых стволов и нервных ветвей разрезы мягких тканей черепа проводят в радиальном направлении. Однако и такое направление разреза не исключает обильного кровотечения из перерезанных анастомозов, не спадающихся вследствие анатомических особенностей. Поэтому перед сколько-нибудь значительным разрезом необходима предварительная остановка кровотечения.
Наложение обкалывающих швов
Вольф рекомендовал для уменьшения кровотечения временное обкалывание обеих главных артерий головы: поверхностной височной (a. temporalis superficialis) и затылочной (a. occipitalis). Наложение непрерывных обкалывающих швов в области операционной раны предложил Хайденхайн, а Хаккер позже модифицировал этот шов (рис. 6-7).
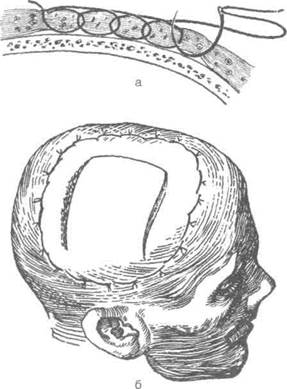
Рис 6-7. Обкалывающие швы. а— по Хайденхайну, 6 — по Хаккеру. (Из: Краткий курс оперативной хирургии с топографической анатомией / Под ред. В.Н. Шевкуненко. — Л., 1951.)
Техника. Область предполагаемого операционного поля обкалывают непрерывным обвиЛ ным швом взахлёстку или окаймляют предшЯ лагаемый разрез двумя рядами швов -I наружным и внутренним (по отношению ж разрезу). При этом иглу проводят до косм включая таким образом в петлю шва все мяг-1 кие ткани с заложенными в них сосудами. Ига I с толстой шёлковой нитью выводят на раса» янии 1,5—2 см от места вкола, а следующий вкол производят с таким расчётом, чтобы заш ватить предыдущий шов. Обкалывающий шон обычно снимают на 8—10-й день.
Хаккер предложил накладывать узловой шом по такому же принципу, но только в одинрщ! кнаружи от предполагаемой линии разреза. При | этом первый и последний швь/ должны захо-1 дить за начало и конец разреза.
Надо иметь в виду, что при стягивании шва I Хаккера или Хайденхайна происходит значительное сужение операционного поля, поэто- ! му обкалывание следует проводить, отступив ! приблизительно 3 см кнаружи от предполагаемой линии разреза.
КРОВОТЕЧЕНИЕ ИЗ СОСУДОВ ТВЁРДОЙ ОБОЛОЧКИ ГОЛОВНОГО МОЗГА
Кровотечение из сосудов твёрдой оболочки головного мозга останавливают прошиванием и лигированием обоих концов повреждённого сосуда или наложением клипс. Клипирование повреждённых сосудов твёрдой оболочки головного мозга возможно только со стороны рассечённых её краёв, причём клипсами зажимают сосуд вместе с твёрдой оболочкой головного мозга (рис. 6-8).
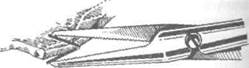

Рис. 6-8. Схема клипирования сосудов твёрдой оболочки головного мозга.(Из: Угрюмое В.М., Васкин И.С, Абра-кое Л.В. Оперативная нейрохирургия. —Л., 1959.)
Коагуляция сосудов твёрдой оболочки головного мозга нежелательна, так как при коагуляции оболочка мгновенно деформируется (сморщивается), что препятствует в дальнейшем её заживлению. Прошивают сосуды твёрдой оболочки головного мозга тонкой круглой иглой, захватывая при этом всю толщу оболочки в пределах диаметра повреждённого сосуда (рис. 6-9).
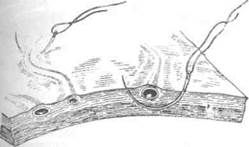
Рис, 6-9. Схема прошивания (обкалывания) сосудовтвёрдой оболочки головного мозга.(Из: Угрюмое В.М., ВасшнИ.С, Абрамов Л.В. Оперативная нейрохирургия. —
Л., 1959.)
При продвижении иглы нужно следить за тем, чтобы не повредить иглой подлежащие мозговые сосуды и ткань головного мозга.
КРОВОТЕЧЕНИЕ ИЗ АРАХНОИДАЛЫНЫХ ГРАНУЛЯЦИЙ
Кровотечение из арахноидальных грануляций всегда бывает значительным и даже опасным ввиду трудности гемостаза. Лучше всего в этих случаях быстро осушить рану, а кровоточащую поверхность обильно покрыть кусочками гемостатической губки.
КРОВОТЕЧЕНИЕ ИЗ СОСУДОВ ГОЛОВНОГО МОЗГА
Кровотечение из сосудов головного мозга обычно останавливают методом коагуляции повреждённых сосудов. Если повреждена крупная артерия в глубине раны, кровотечение ос-!танавливают наложением клипс на оба конца повреждённого сосуда. Особенно коварно кровотечение из вен головного мозга, впадающих в синус. Если вена крупная, оба её конца I лучше перевязать шёлковой лигатурой. Кли-пирование таких вен менее надёжно, так как
Оперативная хирургия головы -О 497
клипсы иногда незаметно срываются во время операции, что приводит к возобновлению кровотечения.
КРОВОТЕЧЕНИЕ ИЗ СИНУСОВ
При проникающих ранениях черепа иногда возникает опасное кровотечение из верхнего сагиттального, реже — из поперечного синуса. В зависимости от характера ранения синуса применяют различные способы остановки кровотечения. Сначала необходимо проведение первичной хирургической обработки черепно-мозговой раны. Для этого делают достаточно широкое трепанационное отверстие в кости (диаметром 5—7 см), чтобы были видны неповреждённые участки синуса.
Источник

