Остановка кровотечения из паренхиматозных органов
На чтение 5 мин. Просмотров 1.3k.
Живот в человеческом теле — самая незащищенная область, повреждения в этой зоне происходят часто, особенно в детском возрасте. Большая часть из них не несет угрозы и не требует медицинской помощи. Но некоторые травмы приводят к появлению кровотечений. Паренхиматозное кровотечение — это одна из распространенных причин госпитализации. Если своевременно не обнаружить и не остановить его, это приведет к развитию осложнений вплоть до смертельного исхода.
Причины
Основные причины развития внутреннего кровотечения:
- Травмирование сосудов и органов.
- Вирусные заболевания, которые нарушают целостность тканей, например, туберкулез.
- Злокачественные опухоли на последней стадии прогрессирования вызывают кровотечения паренхиматозных органов при распаде новообразования.
- Доброкачественные опухоли при условии их разрыва.
Кроме этих факторов, для каждого отдельного органа существуют свои наиболее частые причины:
- Повреждение легких наблюдается при переломе ребер. Поэтому при подозрении на перелом ребер строго запрещено тугое бинтование. Кроме того, кровотечение в легких происходит при туберкулезе и онкологических заболеваниях. Основными симптомами кровотечения в этом органе являются кровохарканье, пониженное артериальное давление и одышка.
- Печеночное кровотечение в основном случается при сквозном ранении и тупой травме живота. Намного реже происходит при заражении паразитами. Отличается стремительным развитием перитонита, острым болевым синдромом и геморрагическим шоком.
- Селезенка. Повреждениям этого органа больше подвержены дети. В основном первично начинается кровотечение под капсулу. Только через несколько суток от переполнения происходит разрыв капсулы, и накопленная кровь попадает в полость.
- Кровоизлияние в почках наблюдается при сильных ударах и сдавливании, а также разрыве кист. Кровопотеря сопровождается появлением крови в моче и острыми болезненными ощущениями.
Как проявляется
Несмотря на высокую опасность для здоровья человека, кровотечение не всегда получается обнаружить сразу. Часто происходит так, что кровопотеря какое-то время не влияет на общее состояние больного. Признаки паренхиматозного кровотечения на раннем этапе прогрессирования:
Как часто Вы сдаете анализ крови?
- Слабость.
- Сонливость.
- Частые головокружения.
- Сильная жажда.
- Потемнение в глазах.
- Потливость.
- Обмороки.
О степени тяжести кровоизлияния можно узнать по таким критериям, как пульс, артериальное давление:
- При незначительной кровопотере наблюдается небольшое понижение давления и учащение пульса. В редких случаях оно развивается без каких-либо симптомов, что создает большую опасность для больного, так как внутреннее кровотечение самостоятельно не остановится.
- Для кровоизлияния средней тяжести характерно увеличение частоты пульса до 110 ударов в минуту и понижение уровня систолического давления ниже 85 мм рт. ст. Кроме этого, у людей появляется сухость в ротовой полости, общая слабость, апатия, адинамия, спутанность сознания, бледность кожи, образование холодного липкого пота.
- В случае тяжелой кровопотери систолическое давление опускается ниже 80 мм рт. ст., а частота пульса превышает 115 уд/мин. Также у пострадавшего появляется патологическая сонливость, тремор конечностей, мраморность кожи, учащенное дыхание, изнуряющая жажда, цианоз и акроцианоз.
- Массивное паренхиматозное кровоизлияние отличается падением кровяного давления до 60 мм рт. ст. и учащением пульса до 160 уд/мин. Человек начинает тяжело дышать, у него бледнеют кожные покровы, в редких случаях с сероватым оттенком. Черты лица заостряются, глаза западают.
- Смертельная кровопотеря сопровождается появлением коматозного состояния. В подобном случае давление становится ниже 60 мм рт. ст. или не определяется, пульс сокращается до 10 уд/мин, появляются судороги в конечностях, агональное дыхание, расширение зрачков, сухость кожного покрова. В основном такое состояние является необратимым — через некоторое время у пациента начинается агония, после которой он умирает.
Как остановить кровотечение
Существует несколько способов остановки кровотечения из паренхиматозных органов:
- С помощью специальной гемостатической губки.
- Путем подшивания сальника или удаления поврежденной части органа.
- Электрическая коагуляция.
- Применение кровоостанавливающих препаратов (Викасол, Этамзилат).
Первая помощь
Если у человека наблюдаются симптомы, которые указывают на паренхиматозное кровотечение, то его срочно нужно доставить в больницу. Стандартные методы остановки крови, к которым можно отнести наложение повязки или жгута, в таком случае бесполезны. Помощь человеку может оказать только хирург, так как нет способов остановки паренхиматозного кровотечения в домашних условиях. Но при этом существует несколько рекомендаций, что нужно делать, когда у человека развилось внутреннее кровотечение. Первая помощь оказывается в следующем порядке:
- Сначала нужно позвонить в скорую помощь и максимально точно описать состояние человека.
- Необходимо уложить больного на горизонтальную поверхность, например землю, ноги при этом должны быть приподняты.
- На предполагаемое место кровотечения нужно приложить лед.
Хирургическое лечение
Хирургический является основным способом остановить кровь при внутреннем кровотечении. После обследования пациента (рентгенография, УЗИ брюшной полости) делается срочная операция. При появлении сомнительных результатов анализов хирург может начать лапароскопическую диагностику. Методы остановки кровоизлияния:
- Ушивание сальника.
- Использование гемостатических губок.
- Наложение сложных швов на поврежденную ткань.
- Эмболизация питающего сосуда.
- Удаление пораженной части органа.
- Электрокоагуляция сосудов.
Одновременно с хирургической операцией больному делают переливание донорской крови и введение солевых растворов. Главная задача хирурга заключается в предотвращении прогрессирования полиорганной недостаточности и ДВС-синдрома, при котором нарушается свертываемость крови.
Чем опасно
При попадании крови в полости внутренних органов нарушается их функция. Если при этом сжимаются сосуды, начинается отмирание тканей. Кровь, которое долгое время находится в полостях органов, является благоприятной средой для размножения бактерий и развития микроорганизмов.
Если пострадавшему своевременно не оказать медицинскую помощь и не восстановить кровопотерю, существует высокий риск летального исхода. Организм обескровливается, из-за чего ухудшается работа сердца и головного мозга.
Читайте также:
- Кровоизлияние в мозг у новорожденных последствия
- Как лечить появление сгустков крови в кале у взрослого человека и почему может быть стул женщин (мужчин) с кровавыми следами без боли
- Как остановить кровь из губы и что делать когда кровоточат (трескаются)
- Инструкция по правильному применению таблеток Транексам при маточном кровотечении и сколько дней можно пить
Источник
Паренхиматозное кровотечение, как правило, сопровождается большой кровопотерей и не остановится без экстренной операции. Рассмотрим основные особенности данного вида кровопотери.
Паренхиматозные органы
Особенность паренхиматозных органов в том, что они имеют «мясистую» и обильно кровоснабжаемую паренхиму. Это обусловлено их функциональным предназначением – очистка крови и удаление из нее продуктов обмена.
К паренхиматозным органам относят:
- печень (участвует в переработке вредных веществ, принимая кровь по воротной вене);
- почки (выделяют продукты обмена с образуемой ими мочой);
- легкие (в них происходит газообмен и выделение углекислого газа в атмосферу);
- селезенка (разрушает отработавшие клетки крови и участвует в ее депонировании).

На рисунке видна особенность структуры паренхимы печени
Паренхиматозные органы состоят из нежной ткани и обильно кровоснабжаются. Даже незначительная их травма может привести к внутреннему кровотечению.
Причины паренхиматозного кровотечения
- На первом месте, конечно же, стоит травма. Неважно, был ли это удар в живот, падение с высоты, ДТП или что-то другое. Несильного удара в область печени или селезенки достаточно для надрыва капсулы, последствием которого станет кровотечение в брюшную полость.
- Различные заболевания паренхиматозных органов (гемангиома печени).
- Инфекции (туберкулез легких, паразитарные поражения).
- Онкология (как доброкачественные, так и злокачественные опухоли могут спровоцировать паренхиматозное кровотечение).
Усугубляют ситуацию врожденные и приобретенные проблемы со свертывающей системой крови.
Механизм кровопотери и изменения в организме
Кровотечение – это истечение крови из сосуда во внешнюю среду или внутренние полости организма. Пропитывание кровью окружающих тканей называется кровоизлиянием. Полость, образовавшаяся в ткани и заполненная кровью – гематома.
При травме, разрыве кисты или некрозе опухоли раневая поверхность начинает обильно кровоточить. Самостоятельно такое кровотечение не остановится. Структурная особенность паренхимы такова, что стенки сосудов сращены со стромой и не спадаются.
Кровь истекает из сосудистого русла через дефект. На первых порах кровопотеря может быть незамеченной, так как крови мы не видим, а общие жалобы могут соответствовать большому количеству других заболеваний. Постепенная кровопотеря приводит к анемии.
В результате снижения в крови эритроцитов и гемоглобина страдают внутренние органы, в том числе мозг и сердце, от гипоксии. При обильной кровопотере развивается геморрагический шок. Это тяжелое осложнение сильного кровотечения, при этом происходит значительное снижение давления с развитием в последующем полиорганной недостаточности. Быстрая кровопотеря может привести к остановке сердца и смерти.
Как заподозрить
Признаки паренхиматозного кровотечения могут быть стерты, замаскированы под другие заболевания. Кровотечение из паренхимы печени, почек, легких, селезенки может иметь свои особенности. Общие же симптомы – это признаки острой кровопотери. Прежде всего будут беспокоить слабость, головокружение, возможна потеря сознания. Кожа становится бледной, холодной. Если попытаться определить пульс на предплечье, то он будет очень плохо прощупываться, так называемый «нитевидный пульс». Сердце будет учащенно биться. Артериальное давление будет снижено, причем может и не определяться вовсе.

При подозрении на шок проверьте пульс
Особенности для каждого паренхиматозного органа
Наравне с общими признаками скрытой кровопотери, для каждого паренхиматозного органа могут наблюдаться свои симптомы.
Печень
Находится в правом подреберье. Как правило, повреждению в большей степени подвержена печень людей, страдающих гепатитом, злоупотребляющих алкоголем, переболевших малярией. Все эти состояния приводят к ее увеличению и перерастяжению капсулы. В результате травмы – «где слабо, там и рвется». При травме печени кровь истекает в брюшную полость. Наравне с кровью, туда попадает и желчь, что провоцирует развитие желчного перитонита впоследствии. Преобладает болевой синдром, явления шока и внутреннего кровотечения. Возможно развитие подкапсульной гематомы с последующим разрывом.
Почки
Травма почки может возникнуть от довольно сильного воздействия. Кровотечение может сопровождаться выраженными болями в пояснице и шоком. Характерным признаком может быть макрогематурия – окрашивание мочи в красный цвет. При наличии онкологического процесса возможна длительная хроническая кровопотеря, приводящая к развитию тяжелой анемии.
Легкие
Легочное кровотечение также является паренхиматозным. Оно может быть вызвано травмой, онкологией, туберкулезом. Клинически может проявляться дыхательной недостаточностью. Кровь может скапливаться в плевральной полости, тем самым сдавливая легкое.

Кровохарканье – один из признаков легочного кровотечения
Селезенка
Селезенка депонирует кровь. При ее травме может развиться угрожающая жизни кровопотеря. Как и в печени, в селезенке также могут образовываться подкапсульные разрывы. Такого рода повреждение может ввести в заблуждение. Клиника острой кровопотери разовьется не после полученной травмы, а через несколько дней, когда под давлением распирающей изнутри крови капсула лопнет. Травма селезенки, к сожалению, не редкое явление и в детском возрасте.
Как заподозрить внутреннее кровотечение, какие принять меры
Что должно насторожить:
- анамнез (наличие травмы живота, грудной клетки, поясницы);
- визуальный осмотр (наличие гематом, кровоподтеков, ссадин на коже грудной клетки, живота, перелом одного или нескольких ребер);
- жалобы (на боль в зоне предполагаемого кровотечения, резкую слабость);
- внешний вид (бледная кожа, холодный пот, заостренные черты лица);
- клиника (сердцебиение и низкое давление).

В стационаре для диагностики травмы живота делают УЗИ брюшной полости
Первая помощь при подозрении на внутреннее кровотечение заключается в как можно более быстрой доставке больного в хирургический стационар. Такие способы остановки кровотечений, как жгут, давящая повязка, здесь не действуют. Только хирург в условиях операционной может оказать действительную помощь и эффективно остановить кровотечение.
До приезда скорой:
- положить пострадавшего горизонтально с приподнятыми ногами;
- положить холод на область предполагаемого кровотечения.
Скорая помощь транспортирует больного в стационар, а также введет специальные кровоостанавливающие препараты (этамзилат, викасол, аминокапроновая кислота).
Остановки кровотечения от этих мер не произойдет, но может немного снизиться кровопотеря. Также врачи скорой помощи начнут инфузию физиологического раствора в вену для поддержания падающего артериального давления.

Положение тела при падении давления
Хирургическое лечение
Главная помощь больному оказывается в операционной. С диагностической целью предварительно берут анализы, делают УЗИ брюшной полости, рентген легких. Далее проводят экстренную операцию. При сомнительных данных диагностических методов могут начать с диагностической лапароскопии.
Способы остановки паренхиматозного кровотечения:
- гемостатические губки;
- подшивание сальника;
- резекция части органа;
- электрокоагуляция поверхности и сосудов;
- эмболизация питающего сосуда.
- специальные сложные швы.
Параллельно с операцией и после нее проводится переливание крови, солевых растворов. Интенсивная терапия направлена на предотвращение развития ДВС-синдрома и полиорганной недостаточности.
Паренхиматозное кровотечение – угроза для жизни и здоровья. Серьезное кровотечение, которое может быть нераспознано, и привести к большой кровопотере, самостоятельно не прекратится. Требует неотложной хирургической помощи. Важно очень настороженно относиться к описанным выше признакам и незамедлительно обратиться за медицинской помощью. В данной ситуации счет идет на часы, даже не на дни.
Источник
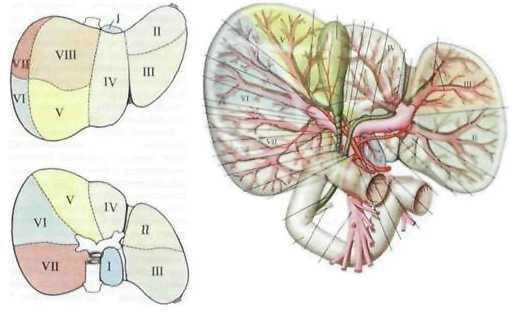
■ Доля,
сектор, сегмент —
участок печени, имеющий до некоторой
степени обособленные: артерию, ветвь
воротной вены,
желчный отток, инервацию и лимф о-отток.
•
ПоКЮНЕО:
2
доли (правая и левая) 5
секторов
S
сегментов
С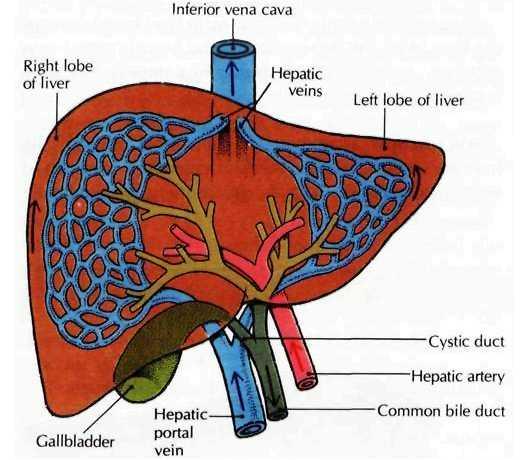 ОСУДЫ
ОСУДЫ
ПЕЧЕНИ
• A.
hepatica
propria
(ветвь a.
hepatica
conmnmis)
у ворот печени делится на аа. hepaticae
sinistra
et
dextra.
От последней
отходит
a.
cystic а.
V.
poita
образуется из слияния v.
mesenteiica
supeiior
и v.
lienalis
и делится у ворот печени на правый и
левый ствол
(единственная
вена, имеющая и притоки, и ветви).V.
mnbilicalis
(находится в lig.
teres
hepatis)
впадает в левый ствол v.
porta.
облитерирована вблизи пупочного кольца.
• W.
paramnbilicales
находятся в lig.
teres
hepatis.
впадают в v.
poita,
несут кровь от передней брюшной
стенки.
!• Отток
крови идет по w.
hepaticae.
которые впадают в v.
cava
iirf.
по заднему краю печени.
• Отток
крови от желчных путей идет в v.
poitae.
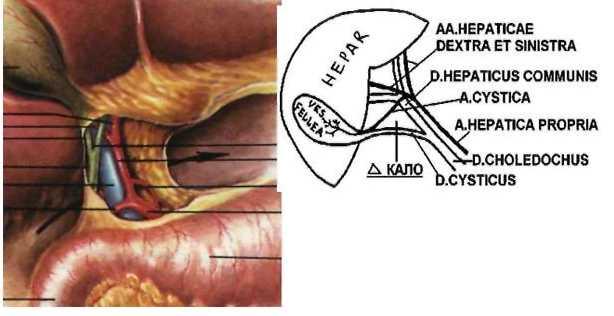
ПЕЧЕНОЧНО-ДВЕНАДЦАТИПЕРСТНАЯ
СВЯЗКА
• В
lig.hepatoduodenale
проходят справа налево:
ductus
choledochus
Д
v.
poitae В
a. hepatica propria A
• треугольник
К ало образован:
a.
cystic
a
ductus
cysticus
ductus
hepaticus
coinmunis
ПОДЖЕЛУДОЧНАЯ
ЖЕЛЕЗА (ПЖЖ) И СЕЛЕЗЕНКА
• Расположение
ПЖЖ:
В забрюшинном
пространстве, проецируется на собственно
надчревную область н левое подреберье.
• Скелетотопия:
Головка — L1-L2
Тело
— L1
Хвост — Т1й2
Отношение к брюшине
— покрьпа экстр аперитонеальноРасположение
селезенки — левое подреберье.
• Скелетотопия:
между IX
и XI
ребрами от паравертебральной до средней
подмышечной линии.
!• Отношение
к брюшине — интраперитонеальный орган.
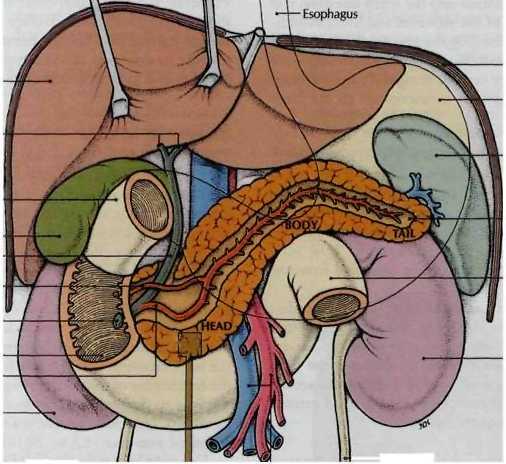
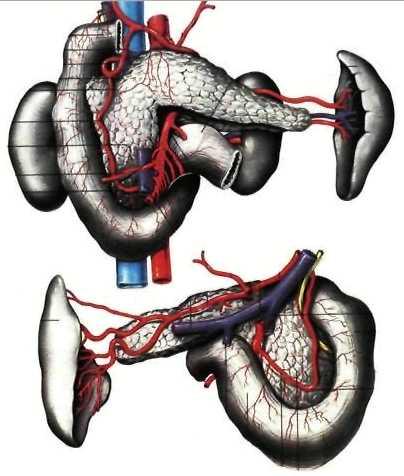
КРОВОСНАБЖЕНИЕ
ПЖЖ И СЕЛЕЗЕНКИ
■ Кровоснабжение
ПЖЖ:
A.
pancreatic
о duo
deiialis
superior
(из системы truncus
coeliacus)
A.
pancreatic
о duo
deiialis
inferior
(из a.
mesenterica
superior)
Хвост
и тело снабжаются ветвями a.lienalis
• Кровоснабжение
селезенки:
a.lienalis
идет позади верхнего края поджелудочной
железы (вена под артерией) и у ворот
органа делится на 2 — 5 селезеночные ветви
(сегментарные).
Остановка кровотечения из паренхиматозных органов
Для временной
остановки кровотечения из ран печени
чаще применяют пережатие печеночно-дуоденальной
связки на
15 — 20 минут.
Для окончательной
остановки кровотечения из паренхиматозных
органов применяют: механические,
биологические,
физические и
химические способы.
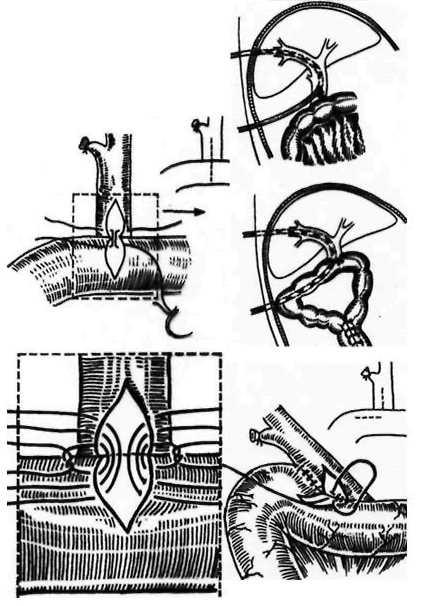
К
механическим способам относятся
специальные гемостати1!еские
швы:
■ Кузнецов
а-Пенско го — 5
!•
Оппеля — 4 I
Брегадзе -1
Варламова
О
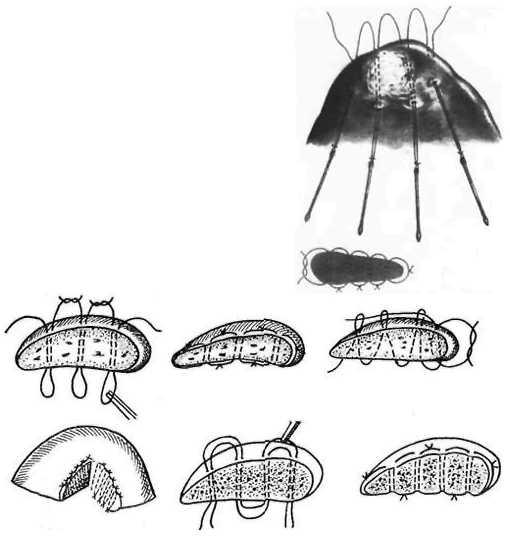 вре
вре
— 3Джиордано — 2
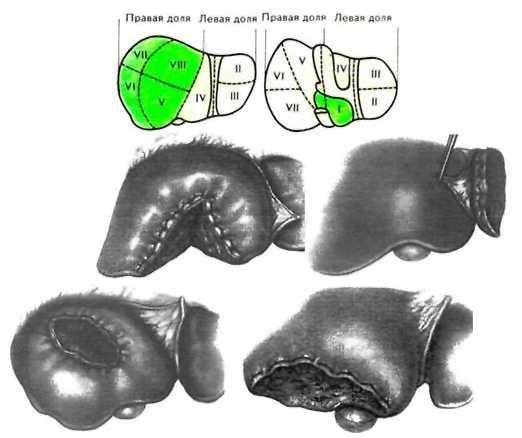
РЕЗЕКЦИЯ
ПЕЧЕНИТипичная- учитывая
анатомическое строение печени:• лобэктомия
■ сегментэктомия
!• гемигепатэктомия
Атипичная- в
пределах здоровых тканей:• краевая
■ клиновидная
!•
плоскостная
ХОЛЕЦИСТЭКТОМИЯ
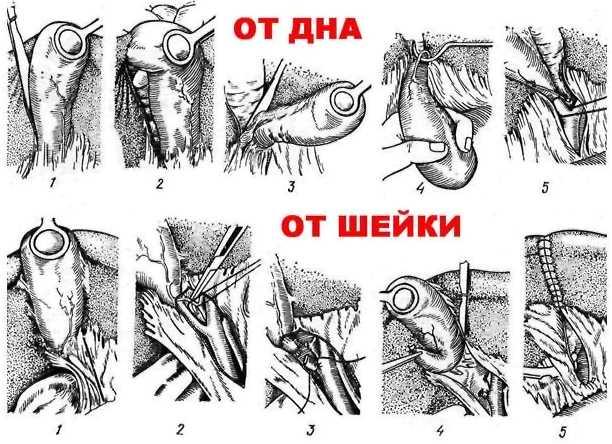
• Холецистэктомия
— удаление желчного пузыря.
Показания:
ЖКБ.
острый и хронический холецистит. Виды:
• От
дна (больше кровотечение, возможно
проскакивание камня в холедох);
■ От шейки (меньше
кровотечение, трудности при выделении
пузырного протока и артерии).
ХОЛЕЦИСТОСТОМИЯ
Наложение
искусственного свища желчного пузыря
с внешней средой.
Показания:
• При неоперабельных
опухолях ЖВП и наличии симптомов
механической желтухи
■ Остром и
хроническом холецистите у ослабленных
больных и невозможности выполнения
холецистэктомии
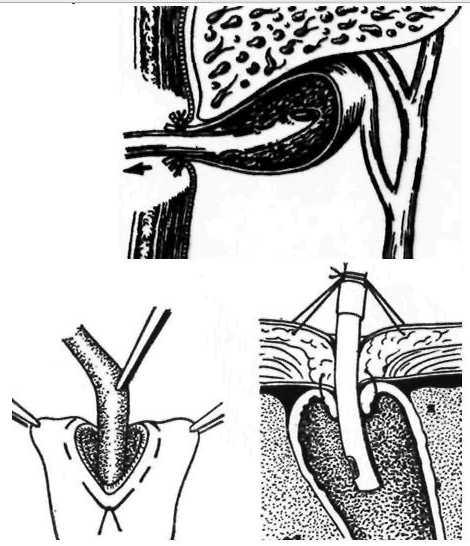
ХОЛЕДОХОТОМИЯ
Рассечение
общего желчного протока при явлениях
холангита и наличии конкрементов в
ductus
choledochus
Завершается
тремя вариантами:
• наружным
дренированием холедоха (в холедох
вставляется трубка для отведения желчи)
— при явлениях гнойного
холангита;
■
внутренним
дренированием холедоха (наложение хол
ед охо ду о де-но анастомоз а) — при
непроходимости терминального
отдела холедоха;
• глухим
швом холедоха (ушивание раны в стенке
холедоха) — при удалении одиночных
конкрементов и отсутствии
явлений
холангита.
РЕЗЕКЦИЯ ПЖЖ
Резекция хвоста
н тела ПЖЖ с наложением панкреатоеюно
анастомоз а «конец в конец», «конец в
бок».
Панкреато
-дуоденальная резекция.
Выполняется при
раке головки ПЖЖ.
Очень травматична,
высокая смертность. Удаляется вся 12ПК,
часть желудка и ПЖЖ.
Накладываются
анастомозы:
i
•
Гастроеюноанастомоз
– состоятелен
Холедохоеюно
анастомоз — состоятеленПанкреато
еюно анастомоз — несостоятелен, т.к. ПЖЖ
покрыта брюшиной с одной стороны, нет
перитонизации,
герметичности,
прорезаются швы.
• энтероэнтер о
анастомоз- состоятелен
О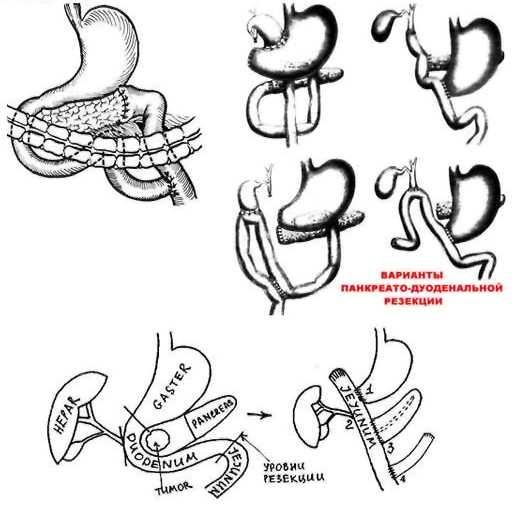 ПЕРАЦИИ
ПЕРАЦИИ
НА СЕЛЕЗЕНКЕ
Резекция селезенки
— удаление части селезенки. Используется
редко из-за опасности послеоперационного
кровотечения, т.к.
тонкая капсула. Спленэктомия- удаление
селезенки.
Этапы:
мобилизация-рассечение
lig.
phrenic
olienale.
вывихивание в рану.П
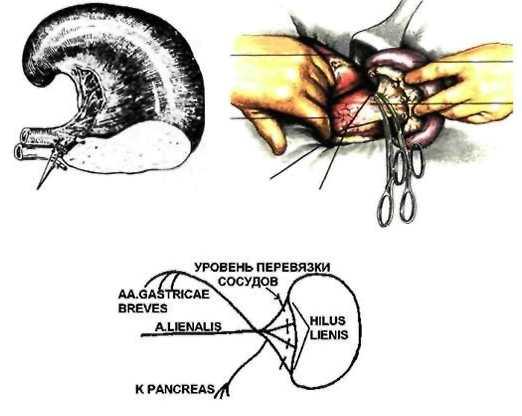 еревязка
еревязка
и пересечение сегментарных ветвей
селезеночной артерии и вены ближе к
воротам селезенки.удаление селезенки.
Ответы на
экзаменационные вопросы по топографической
анатомии КГМУ:
I. Вопросы по топографической
анатомии:
Предмет
и задачи топографической анатомии и
оперативной хирургии. Связь топографической
анатомии с оперативной хирургией и
клиническими дисциплинами.
Топографическая
анатомия
– это учение о взаимном расположении
и взаимоотношении органов и тканей по
областям человеческого тела. В задачи
топографической анатомии входит
определение проекции органов на кожные
покровы, взаимное расположение органов,
их отношение к костям скелета и дать
послойное описание областей.
Оперативная
хирургия
– это учение о технике хирургических
операций, способах и правилах выполнения
хирургических вмешательств.
Основные
понятия топографической анатомии
(область, скелетотопия, синтопия,
голотопия, проекция образований на
кожу).
ОБЛАСТЬ
– отдел тела, отграниченный от соседних
отделов естественными или искусственно
проводимыми (условными) линиями и имеющий
характерное послойное строение.
ГОЛОТОПИЯ
— составная часть топографии органа:
положение
органа в части тела и топографоанатомической
области.
СКЕЛЕТОТОПИЯ — составная
часть топографии органа: отношение
органа к частям скелета.
СИНТОПИЯ — составная часть
топографии органа: отношение
органа к окружающим органам и тканям.
ПРОЕКЦИЯ ОРГАНА — место на поверхности
тела, соответствующее положению органа
или его части.
ПРОЕКЦИОННАЯ ЛИНИЯ — условная линия на
поверхности тела, проводимая между
определенными ориентирами,
соответствующая положению линейного
анатомического образования (кровеносного
сосуда, нерва и др.).
Методы
топографо-анатомических исследований
на живом человеке (проекционная анатомия,
рентгеноскопия, рентгенография,
компьютерная томография, ультразвуковые
и другие современные методы исследований)
На
живом человеке,
используя осмотр и пальпацию, можно
отыскать внешние ориентиры (костные
выступы, возвышения мышц, межмышечные
борозды, кожные складки) и определить
границы областей, проекции органов,
сосудов и нервов. Ценные данные по
топографической анатомии на живом
человеке можно получить, используя
рентгенографию, КТ и МРТ, УЗИ. Изображение,
получаемое на КТ или УЗИ, позволяет
увидеть изучаемую область как бы в
разрезе.
Методы
топографо-анатомических исследований
на трупе (послойное анатомическое
препарирование, распилы замороженных
трупов по Н. И. Пирогову, коррозионные
препараты и т. п.).
• Метод
послойного препарирования области
(последовательное обнажение слоев
области, начиная с кожных покровов) –
основной метод исследования в
топографической анатомии. С помощью
скальпеля, электро- или ультразвукового
ножа ткани последовательно рассекают
от поверхности вглубь.
• Метод
«ледяной» анатомии включает распилы
замороженных трупов или отдельных
частей тела, которые производят в 3
перпендикулярных друг другу направлениях
с последующим изображением соотношения
тканей на рисунке. Метод распилов
замороженного трупа позволяет точно
определить взаиморасположение органов
изучаемой области.
• Коррозивный
метод используют для изучения архитектоники
сосудов паренхиматозных органов, при
котором в трубчатые образования вводят
(сосуды, бронхи, желчные пути) вводят
плотные красящие вещества. После
затвердевания слепок отмывают от
остатков органа, и они становятся
доступными для исследования.
• Методы
наливок и инъекций широко применяют
при исследовании кровеносных и
лимфатических сосудов или ограниченных
полостей, фасциальных футляров,
межмышечных щелей, клетчаточных
пространств: вводят газы, краски (одно-,
двух- и многоцветные), растворы, взвеси,
суспензии, при рентгенологическом
исследовании – контрастные вещества.
Топографическая
анатомия головы
Лобно-теменно-затылочная
область. Слои, сосуды, нервы.
Границы:
передняя – верхнее-глазничный край
Задняя
– по верхней выйной линии и наружному
затылочному выступу
Наружная
– верхняя височная линия
Слои:
кожа;
жировые
отложения;надчерепная
мышца;фасциальный
слой;надкостница
черепа;кости
черепа, 3слоя: наружная пластинка;
губчатое вещество; внутренняя пластинка;эпидуральное
пространство;dura
mater;spatium
subdural;arachnoidea
encephali;cavitas
subarachnoidalis;pia
mater encephali;substantia
grisea cerebri.
Сосуды:
Лобная
область: a.
supratrochlearis
et
a.
supraorbitalis
от a.
ophthalmica
(ветвь a.carotis
interna);
отток по одноименным венам → v.
angularis→v.facialis,
частью в v.
Ophthalmica
superior→sinus
cavernosus.Теменная
область:
ramus parietalis a.temporalis superficialis ; отток
по
ramus parietalis v. temporalis superficialis.Затылочная
область:
a. occipitalis (от
a. carotis externa) et a. auricularis posterior (от
a. carotis externa); отток
по
v. occipitalis → v. vertebralis.
Нервы:
Лобная
область: n.
ophthalmicus:
nn.
Supratrochlearis
et supraorbitalis, rami temporalis nervi facialis→m.frontalis.Теменная
область:
nn. Supraorbitalis et frontalis – спереди,
n.auriculotemporalis – с
боков;
n. occipitalis major – сзади.Затылочная
область:
n.suboccipital (CI); n. Occipitalis major (CII); n.occipitalis minor
(plexus cervicalis).
Височная
область. Слои, сосуды, нервы, Клетчаточные
пространства и их связь с клетчаткой
соседних областей.

Слои:
кожа;
жировые
отложения;поверхностная
фасция;височная
фасция;височная
мышца;надкостница;
височная
кость;эпидуральное
пространство;dura
mater;spatium
subdural;arachnoidea
encephali;cavitas
subarachnoidalis;pia
mater encephali;substantia
grisea cerebri.
Сосуды:
a. et v.temporalis superficiales; aa.temporales profundi anterior et
posterior (a.maxillaris).
Нервы:
n.zygomaticotemporalis ветвь
n.zygomaticus, n.temporales profundi (n.mandibularis).



Черепно-мозговая
топография (схема Крёнлайна).


Основание
черепа, отверстия и образования в них
проходящие.
Внутреннее
основание черепа:








Наружное
основание черепа имеет некоторые
отверстия, имеющиеся на внутреннем
основании черепа:
большое
затылочное отверстие;подъязычный
канал;сосцевидное
отверстие;яремное
отверстие;рваное
отверстие;остистое
отверстие;овальное
отверстие.
Кроме
перечисленных выше располагаются:
шилососцевидное
отверстие: лицевой нерв, шилососцевидная
артерия (ветвь задней ушной), одноименная
вена, впадающая в ретромандибулярную.мыщелковый
канал: v.emissariacondylaris,
соединяющая sinussigmoideus
с plexusvenosusvertebralisexternusposterior.canalis
caroticus: a.carotis interna et plexus caroticus internus.porus
acusticus externus: a.auricularis profunda(a.maxillaris), ramus
auricularis n.vagi.canaliculus
tympanicus: n.tympanicus(n.glossopharyngeus), a.tympanica inferior
(a.pharyngea ascendens).canalis
pterygoideus: n.canalis pterygoidei(n.petrosus major), n.petrosus
profundus(plexus caroticus internus)
Оболочки головного
мозга. Синусы твёрдой мозговой оболочки.
Анастомозы вен мозгового отдела головы
и лица с синусами твёрдой мозговой
оболочки.
Мозг покрыт 3
оболочками:
dura mater encephali;
arachnoidea encephali
pia mater encephali
Синусы крыши
черепа:
верхний сагиттальный синус: foramencaecum→falxcerebri→собирает кровь сvv.cerebrisuperiores→confluenssinuum
нижний сагиттальный синус: собирает
кровь с vv.corporiscallosi→v.cerebrimagna→sinusrectusпрямой синус: образуется слиянием
нижнего сагиттального с большой веной
мозга→confluenssinuum.
Cинусы основания черепа:
затылочный синус:
от foramen magnum →
confluens sinuumпещеристый синус: парный расположен
по бокам от турецкого седлаверхний каменистый синус: парный,
начинается от пещеристого, несет кровь
от него в сигмовидный, располагаясь в
одноименной борозде→сигмовидный;нижний каменистый: парный, начинается
там же, идет в одноименной борозде→сигмовидный;поперечный: парный, начинается от стока
идет поперек и у пирамиды переходит в
сигмовидный;сигмовидный: между пирамидой и затылочной
костью осуществляет отток от поперечного
в луковицу яремной вены.
С помощью эмиссарных вен синусы твердой
оболочки головного мозга сообщаются с
венами мягких покровов головы и
диплоическими венами:
1. теменная эмиссарная вена соединяет
через теменное отверстие поверхностную
височную вену с верхним сагиттальным
синусом.
2. сосцевидная эмиссарная вена соединяет
затылочную вену через сосцевидное
отверстие с сигмовидным синусом.
3. затылочная эмиссарная вена соединяет
затылочную вену с поперечным синусом.
4. мыщелковая эмиссарная вена соединяет
сигмовидный синусс поверхностными
венами затылочной области.
Образование и отток спинномозговой
жидкости.
Спинномозговая жидкость образуется
сосудистыми сплетениями. Сосудистое
сплетение боковых желудочков выделяет
спинномозговую жидкость в полость
последних, оттуда эта жидкость через
межжелудочковое отверстие поступает
в IIIжелудочек. Далее
вместе с жидкостью сосудистого сплетенияIIIжелудочка, спинномозговая
жидкость поступает через водопровод
среднего мозга в полостьIVжелудочка. Здесь к ней добавляется
жидкость, выработанная сосудистой
оболочкойIVжелудочка.
Вся образовавшееся в желудочках жидкость
через срединную и латеральную апертуруIVжелудочка поступает в
подпаутинное пространство, а именно в
мозжечково-мозговую цистерну. Избыток
жидкости через грануляции паутинной
оболочки поступает в синусыduramaterencephali,
часть жидкости всасывается венами
оболочек спинного мозга.
52
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


