Определение время свертывания крови и длительности кровотечения
Определение времени свертывания крови В клинической практике могут быть использованы два метода:
- метод Ли—Уайта (для венозной крови);
- метод Сухарева (для капиллярной крови).
Определение времени свертывания венозной крови. Подготавливают водяную баню температурой 37 °С, сухую серологическую пробирку и секундомер. 1 мл венозной крови, взятой из локтевой вены обследуемого сухим и стерильным шприцем, помещают в серологическую пробирку, одновременно включают секундомер. Пробирку устанавливают в водяную баню. Через 2 мин после взятия крови, а затем через каждые 30 с пробирку наклоняют на 45°, при этом желательно не выносить пробирку из воды. В момент, когда образуется плотный сгусток и кровь не выливается при переворачивании пробирки вверх дном, определение заканчивают. Время свертывания крови регистрируют от момента взятия ее до появления плотного сгустка. В норме время свертывания крови, взятой из вены, составляет от 5 до 10 мин. Определение времени свертывания к а п и л л я р н о й к р о в и. При проведении исследования рекомендуют выполнять следующие методические указания: 1) использовать абсолютно сухие и химически чистые капилляры к аппарату Панченкова; 2) изменять угол наклона капилляра с взятой кровью только в заданных пределах (30—45°) плавно, без рывков; 3) проводить исследование при температуре комфорта.
После укола в палец 1-ю каплю крови удаляют. В капилляр для определения скорости оседания эритроцитов сплошным столбиком набирают 25 мм крови. Включают секундомер. Путем наклона капилляра на 45—50° переводят взятую кровь на его середину. Капилляр оставляют в горизонтальном положении в руке. Затем через каждые 30 с наклоняют капилляр на 30—45° (лучше, если угол наклона всегда один и тот же) сначала в одну сторону, затем возвращают капилляр в горизонтальную плоскость и через 30 с вновь наклоняют его, но уже в другую сторону. При наклоне капилляра следят за тем, чтобы столбик крови смещался не более чем на 10 делений. Свободное передвижение крови в капилляре свидетельствует о том, что свертывание еще не наступило. Замедление движения крови или появление капилляра на стенке небольших сгустков крови свидетельствуют о наличии свертывания крови. Окончание процесса свертывания регистрируют в момент полной остановки движения крови. В норме время свертывания капиллярной крови: начало от 30 с до 2 мин; конец — от 3 до 5 мин.
Определение длительности кровотечения (уколочная проба Дуке). Наносят более глубокий, чем обычно, укол в палец (3 мм). Через каждые 30 с полоской фильтровальной бумаги прикасаются к капле крови (1-ю каплю не удаляют! ). Постепенно капли крови на бумаге становятся все меньше и в конце концов исчезают. Время кровотечения подсчитывают по количеству капель на фильтровальной бумаге, снятых через известные промежутки времени. В норме время кровотечения равно 2—4 мин.
Определение ретракции кровяного сгустка. 10 мл крови, взятой из вены, помещают в градуированную пробирку и оставляют при комнатной температуре на 24 ч. В процессе свертывания крови образуется сгусток, постепенно уплотняющийся при этом отделяется сыворотка. Через сутки учитывают степень уплотнения сгустка и количество отделившейся сыворотки. В норме уплотнение сгустка заканчивается в течение 18—24 ч, а количество Отделившейся сыворотки составляет от объема взятой для определения крови. Индекс ретракции определяют путем деления объема отделившейся сыворотки на общий объем взятой для исследования крови. В норме индекс ретракции равен 0, 3—0, 5.
Удлинение времени свертывания крови, длительности кровотечения, замедление или отсутствие ретракнии кровяного сгустка может иметь место при геморрагических диатезах.
Изображение в начале статьи взято с :
Источник
1.
Время свёртывания крови.
Определение
времени свёртывания цельной
нестабилизированной крови выполняют
непосредственно у постели больного.
Иглой без шприца пунктируют локтевую
вену. Первые капли крови выпускают на
ватный тампон и набирают по 1 мл крови
в 2 сухие пробирки. Включив секундомер,
ставят пробирки в водяную баню при
температуре 37 °С. Через 2–3 мин, а
затем каждые 30 с пробирки слегка
наклоняют, определяя момент, когда кровь
свернётся. Определив время образования
сгустка крови в каждой из пробирок,
вычисляют средний результат. В норме
время свёртывания составляет 5–10 мин.
Метод
Моравица. Этот упрощённый метод до сих
пор используют для определения времени
свёртывания крови. Его применяют, в
основном, для динамического контроля
за состоянием гемокоагуляции при лечении
прямыми антикоагулянтами. На предметное
стекло наносят каплю крови, взятую из
пальца или мочки уха. Включив секундомер,
каждые 20–30 с в каплю крови опускают
тонкий стеклянный капилляр. Время
свёртывания определяют в момент появления
первой тонкой нити фибрина при вытягивании
капилляра из капли крови. В норме время
свёртывание крови по этому методу
составляет около 5 мин.
2.
Определение времени кровотечения.
Существует несколько методов определения времени кровотечения. Классический метод — метод Дьюка. Техника:
1) В
нижненаружный край уха (в кончик пальца
при модификации пробы Дьюка)
иглой или пером-скарификатором производят
укол на глубину около 4 мм, после чего
каждые 15–30 с
фильтровальной бумагой, не касаясь
ранки, снимают каплю крови.
2) Счёт времени ведут от момента появления 1-й капли до остановки кровотечения.
3) В
норме кровотечение прекращается через
1–4 мин.
3.
Активированное частичное тромбопластиновое
время (АЧТВ).
Принцип
метода заключается в определении времени
свёртывания плазмы в условиях
стандартизации не только контактной,
но и фосфолипидной (тромбопластиновой)
активации факторов свёртывания. С этой
целью к плазме добавляют смесь каолина
и кефалина (тромбопластиновый активатор),
а также хлорид кальция и по секундомеру
определяют время свёртывания плазмы.
В норме АЧТВ (кефалин-каолиновое время)
составляет 35–45 с.
Уменьшение
АЧТВ свидетельствует о гиперкоагуляции
и склонности к тромбозам, увеличение —
о гипокоагуляции крови. Этот показатель
чрезвычайно чувствителен к дефициту
плазменных факторов свёртывания,
участвующих во внутреннем механизме
свёртывания (факторы XII, XI, IX, VIII), и не
зависит от дефицита тромбоцитов или их
функциональной недостаточности (в связи
с добавлением кефалина). Оно удлиняется
также при наличии в крови ингибиторов
свёртывания (гепарина), и его можно
использовать как чувствительный тест
для контроля за лечением гепарином.
4.
Тромбиновое время.
Метод
оценки тромбинового времени заключается
в определении времени свёртывания
плазмы при добавлении в неё тромбина
со стандартной активностью, который
обладает способностью индуцировать
превращение фибриногена в фибрин без
участия других факторов свёртывания
крови.
В
норме тромбиновое время составляет
15–18 с. Его определение позволяет
оценить конечный этап свёртывания крови
(превращение фибриногена в фибрин).
Таким образом, оно зависит от концентрации
фибриногена, его свойств и наличия в
крови ингибиторов тромбина (гепарина
и антитромбина III).
Причины
удлинения тромбинового времени:
—
афибриногенемия и гипофибриногенемия;
—
ДВС-синдром и другие патологические
состояния, сопровождающиеся феноменом
паракоагуляции с нарушением процесса
полимеризации фибрина и нарастанием
концентрации в крови продуктов деградации
фибрина;
—
тяжёлые нарушения белково-синтетической
функции печени, сопровождающиеся
снижением синтеза фибриногена;
—
острый фибринолиз;
—
увеличение в крови концентрации
ингибиторов тромбина (антитромбина III,
гепарина).
Определение
тромбинового времени используют для
контроля за лечением гепарином и
фибринолитиками.
5.
Определение фибриногена и его
высокомолекулярных производных.
Содержание
фибриногена в плазме здорового человека
составляет 200–450 мг/дл.
Причины
уменьшения концентрации фибриногена:
—
врождённая недостаточность фибриногена
(афибриногенемия, гипофибриногенемия,
некоторые варианты дисфибриногенемии);
—
тяжёлые заболевания паренхимы печени
(цирроз, рак, гепатит);
—
ДВС-синдром;
—
острый фибринолиз.
Причины
гиперфибриногенемии:
—
острые инфекционные заболевания;
—
острые и хронические воспалительные
заболевания;
—
злокачественные новообразования;
—
тромбозы и тромбоэмболии, в том числе
у больных острым инфарктом миокарда,
ишемическим инсультом и др.
Производные
фибриногена:
К
наиболее важным в практическом отношении
высокомолекулярным производным
фибриногена относят растворимые
фибрин-мономерные комплексы и продукты
деградации фибрина.
а)
Растворимые фибрин-мономерные
комплексы —
высокомолекулярные растворимые комплексы
фибрин-мономера с фибриногеном и с
продуктами расщепления фибриногена/фибрина.
В норме растворимые фибрин-мономерные
комплексы не обнаруживают. Их появление
в плазме свидетельствует о нарушении
процесса нормальной полимеризации
фибрин-мономеров. Эти комплексы плохо
коагулируют под влиянием тромбина,
обладая относительной тромбинрезистентностью.
б)
Продукты деградации
фибриногена в небольших
количествах образуются и в норме (меньше
8 мг/мл) в результате расщепления фибрина,
присутствующего в плазме, под влиянием
плазмина. Повышение содержания продуктов
деградации фибрина — признак
усиливающегося внутрисосудистого
свёртывания крови или массивных
тромбоэмболий, сопровождающихся
активацией фибринолитической системы.
6.
Протромбиновое время, протромбиновый
индекс.
Это
ещё одна модификация определения времени
рекальцификации плазмы при добавлении
в неё тканевого тромбопластина человека
или кролика, что приводит к «запуску»
свёртывания по внешнему механизму.
Тканевой тромбопластин в комплексе с
фактором VII и ионом Са2+, активирует
фактор X, входящий в состав «проактиватора
протромбина».
В
норме протромбиновое время составляет
12–18 с и во многом зависит от активности
тканевого тромбопластина, использованного
при исследовании. По этой причине в
большинстве случаев для определения
этого показателя одновременно по той
же методике исследуют плазму донора и
вычисляют так называемый протромбиновый
индекс.
Техника:
а)
Устанавливают время свёртывания
цитратной плазмы крови, добавляя к ней
тромбопластин определённой активности
и раствор хлорида кальция.
б)
Сравнивают протромбиновое время плазмы
крови больного (в секундах) и контрольной
нормальной плазмы донора (в секундах)
и вычисляют протромбиновый индекс в
процентах по формуле:
ПТИ
= (ПТВ донора) х 100%/ ПТВ больного,
где ПТИ — протромбиновый индекс,
ПТB — протромбиновое время.
В
норме протромбиновый индекс составляет
85–100%.
Чем
больше протромбиновое время,
свидетельствующее о гипокоагуляции
крови, тем меньше значения протромбинового
индекса, и наоборот.
Удлинение
протромбинового времени (уменьшение
протромбинового индекса) интегрально
отражает недостаточность плазменных
факторов, участвующих во внешнем
механизме свёртывания и в активации
протромбина (факторы VII, X, V), а также на
конечных этапах коагуляции (факторы I
и II).
Наиболее
частые причины удлинения протромбинового
времени:
—
приём непрямых антикоагулянтов
(фениндион, аценокумарол, варфарин и
др.);
—
дефицит соответствующих витамин
К-зависимых факторов свёртывания
(факторы II, VII, 1Х, X) при тяжёлых поражениях
паренхимы печени (гепатит, цирроз, рак)
—
недостаточность витамина К (механическая
желтуха, нарушения всасывания в кишечнике,
дисбактериоз кишечника и др.);
—
дефицит К-независимого фактора свёртывания
фибриногена (гипофибриногенемия) при
тяжёлых поражения паренхимы печени и
др.;
—
наличие феномена паракоагуляции, в
частности при ДВС-синдроме.
7.
Международное нормализованное отношение.
Поскольку
тромбопластиновые реагенты, которые
используют в различных клинических
лабораториях для определения
протромбинового индекса, характеризуются
различной чувствительностью к недостатку
факторов свёртывания крови, возникла
необходимость стандартизации методов
определения протромбинового индекса.
С этой целью в качестве эталона был
выбран один из образцов человеческого
мозгового тромбопластина. В настоящее
время все тромбопластиновые реагенты,
выпускаемые различными фирмами, калибруют
по отношению к этому эталону и определяют
коэффициент пересчёта показателей
протромбинового индекса, полученных в
той или иной лаборатории. Система такой
калибровки получила название «международное
нормализованное отношение» (МНО).
В
норме МНО составляет около 1,0. При
проведении антикоагулянтной терапии
рекомендуют стремиться к достижению
такого эффекта, чтобы МНО находилось в
пределах 2,0–3,0.
8.
Активированное время рекальцификации
плазмы.
Метод
основан на измерении времени свёртывания
тромбоцитарной плазмы при добавлении
в неё оптимального количества хлорида
кальция или каолина, что обеспечивает
стандартизацию контактной активизации
факторов свёртывания.
В
норме время рекальцификации плазмы с
хлоридом кальция составляет 60–120 с,
с каолином — 50–70 с. Результаты
изменения этого показателя неспецифичны
и указывают лишь на общую тенденцию к
гиперкоагуляции (укорочение времени
рекальцификации) или к гипокоагуляции
(увеличение показателя).
Причины
удлинения времени рекальцификации:
—
недостаточность большинства плазменных
факторов свёртывания (кроме факторов
VII и XIII);
—
дефицит тромбоцитарного фактора 3 (при
выраженной тромбоцитопении или нарушении
реакции высвобождения);
—
избыточное содержанием в плазме
ингибиторов свёртывания (гепарин);
—
наличие ДВС-синдрома.
Следует
иметь в виду, что такие показатели, как
время свёртывания крови и время
рекальцификации плазмы, обладают весьма
низкой чувствительностью, специфичностью
и, следовательно, информативностью: они
изменяются, как правило, лишь при
выраженных нарушениях коагуляции крови
и не позволяют судить (хотя бы
предположительно) о повреждениях
отдельных её механизмов и этапов.
Преимуществом в этом отношении обладают
три теста: тромбиновый, протромбиновый
(в том числе с определением МНО) и АЧТВ.
Они позволяют судить не только о состоянии
всей свёртывающей системы в целом, но
и о возможной недостаточности отдельных
факторов свёртывания:
—
При дефиците фактора VII (проконвертин),
участвующего только во внешнем механизме
свёртывания, удлиняется только
протромбиновое время, а тромбиновый
тест и АЧТВ остаются без изменения.
—
При дефиците факторов XII, XI, IX, VIII и
прекалликреина, участвующих только во
внутреннем механизме коагуляции,
изменяются АЧТВ, а протромбиновое и
тромбиновое время свёртывания остаются
нормальными.
—
При дефиците факторов X, V, II, на которых
замыкаются оба механизма свёртывания
крови, изменения обнаруживают как в
протромбиновом тесте, так и определении
АЧТВ. Тромбиновое время при этом не
изменяется.
—
При нарушениях количества, структуры
и свойств фибриногена (фактор I) изменения
выявляют при выполнении всех трёх
базисных тестов. При этом целесообразно
также оценить уровень фибриногена в
сыворотке крови.
—
При дефиците фактора XIII показания
всех трёх базисных тестов оказываются
нормальными.
Показатели
системы свёртывания крови
Показатель | Значения в | Коэф. пересчёта | Значения в |
Время кровотечения | <7 мин | ||
Продукты | <10 мг/мл | ||
ПТ | 11–14 с | ||
Тромбиновое | 11,3–18,5 с | ||
Факторы фактор фактор фактор факторы фактор фактор фактор фактор фактор XII | 200–400 60–100 60–100 60–100 60–100 60–100 60–100 60–100 60–100 мг% | 0,01 | 2–4 0,60–1,40 0,60–1,40 0,70–1,30 0,70–1,30 0,50–2 0,60–1,40 0,60–1,40 0,60–1,40 мкмоль/л |
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
20.03.20167.26 Mб57Mumenthaler_M._Neurology_(Thieme,2004)(1009s).djvu
- #
- #
- #
- #
- #
- #
Источник
Длительность кровотечения и свертываемость крови — важнейший критерий для определения состояния здоровья человека. Разработано несколько способов, позволяющих выявить отклонения от нормы в ходе процесса. На какие патологии указывает ускоренная или, наоборот, замедленная свертываемость крови, и как правильно устранять их?
Механизм остановки кровотечения
Поскольку кровь в организме, непосредственно в сосудах, находится в жидком состоянии, таким образом происходит питание и насыщение всех органов кислородом и питательными веществами.
При повреждении целостности стенок этих сосудов она начинает вытекать – открывается кровотечение.
Подразделяют его на три типа:
- Кровотечение. Активное поступление крови наружу, в полость органа.
- Кровоизлияние. Выход крови из сосудов с последующим пропитыванием окружающих тканей.
- Гематома. Образовавшаяся искусственная полость, наполненная кровью, которая способна расслаивать ткани.
 В зависимости от того, какое кровотечение присутствует, организму наносится вред разной степени.
В зависимости от того, какое кровотечение присутствует, организму наносится вред разной степени.
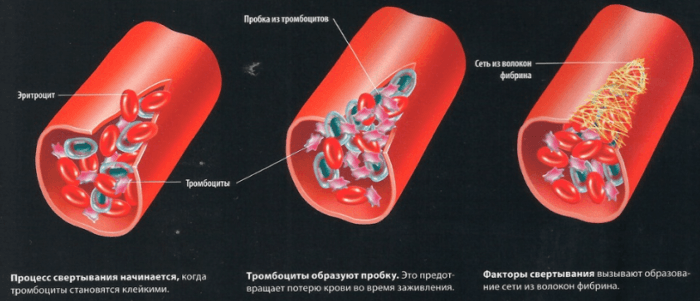
Чтобы человек не пострадал из-за сильной кровопотери, природой предусмотрен защитный механизм на этот случай – свертываемость крови.
Этот процесс характеризуется тромбообразованием: тромб на месте ранки появляется в результате перехода растворенного белка в плазме крови (фибриногена) в нерастворимый – фибрин. Переход одного состояния белка в другой обусловлен тем, что поврежденные тромбоциты выделяют особый белок – протромбин. После этого под влиянием ионов кальция и тромбопластина (инициатора свертываемости) фибриноген переходит в форму фибрина. Это вещество на месте повреждения сосуда образует мелкую сетку, в ячейках которой задерживаются клетки крови. Жидкое состояние сменяется на густое, творожистое.
Длительность кровотечения может существенно отличаться в зависимости от полученной травмы.
Зачем нужно проверять свертываемость крови?
Время свертываемости крови – иногда показатель серьезных отклонений в состоянии организма. Анализ крови, при котором определяется время свертываемости, носит название коагулограмма.
Задайте свой вопрос врачу клинической лабораторной диагностики
Анна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
Замедленное или ускоренное тромбообразование в разной степени плохо влияет на развитие и функцию органов. Скорость свертываемости крови может меняться с возрастом – у детей этот процесс протекает быстрее, чем у людей пенсионного возраста. Поэтому для предотвращения и своевременной коррекции возможной патологии кроветворения, специалисты советуют регулярно проходить профилактические осмотры, полное обследование.
Кроме того, при некоторых терапевтических манипуляциях, к примеру, оперативном вмешательстве или физиопроцедурах, оценка свертываемости крови обязательна, таким образом врачи будут готовы к возможным сильным кровотечениям.
Будущим мамочкам также рекомендовано следить за анализами на протяжении всей беременности, поскольку во время родов женщина теряет и так достаточно крови.
Патологий, при которых необходим контроль за коагулограммой, достаточно:
- сердечно-сосудистые заболевания;
- неправильная работа печени;
- аутоиммунные нарушения;
- проблемы с ЖКТ;
- заболевания дыхательной системы;
- инфекции, вирусы.
Врачи никогда не назначают медикаменты без полноценного обследования пациента. Некоторые препараты влияют на кроветворение, поэтому анализ на свертываемость необходим.
Гормональные препараты, антикоагулянты оказывают серьезное влияние на организм, поэтому при их назначении также учитывают особенности организма и выбирают дозировку в индивидуальном порядке.
Методы определения и нормы
Анализ крови на свертываемость и длительность кровотечения проводят в лаборатории несколькими способами. Возможен забор капиллярной или венозной крови.
Анализы сдают в утреннее время, перед этим пациенту лучше отказаться от завтрака, курения и физических нагрузок, поскольку эти факторы влияют на кровоток. От фазы менструального цикла также зависит усиление или замедление кровообращения.
В случае, если клиент лаборатории принимает какие-либо лекарственные препараты, об этом должны быть осведомлены медики, таким образом исключаются ошибки в результатах.
Необходимо обратить внимание на следующие показатели, кроме временного критерия свертываемости и кровотечения:
- количество антитромбина 3;
- количество фибриногена;
- протромбиновое время.
Коагулограмма состоит из нескольких тестов и показателей. Норма длительности кровотечения и свертываемости крови для всех тестов разная.
В среднем, период, указывающий на наличие отклонений, не превышает 6-ти минут.
Метод по Сухареву
Предмет исследования – капиллярная кровь. С помощью этого теста возможно определить период перехода фибриногена в фибрин.
После прокола пальца первые капельки убирают, а затем с помощью специального сосуда (аппарат Панченкова) забирают небольшое количество крови. Сосуд включается в работу, наклоняясь в стороны, до тех пор, пока жидкость не загустеет.
Норма – от 30 до 120 секунд.
Посмотрите видео про этот метод
Метод по Ли-Уайту
 Берется венозная кровь из расчета 1 мл на три пробирки, предварительно разогретых до 37 °C.
Берется венозная кровь из расчета 1 мл на три пробирки, предварительно разогретых до 37 °C.
Пробирки устанавливают в штатив под углом не менее 50° для того, чтобы легче определить свертываемость: жидкость перестает вытекать.
Норма длительности кровотечения — от 5-ти до 10-ти минут.
Метод Моравица
Перед сдачей анализа рекомендуется натощак выпить стакан воды. Капиллярную кровь берут из пальца или мочки уха и помещают жидкость на лабораторное стеклышко. Засекают время.
С интервалом в 30 секунд в жидкость опускают специальную трубку, секундомер останавливают, когда в трубку начнет затягивать нить фибрина.
Метод Дуке
Длительность кровотечения по Дуке определяется путем прокола мочки уха тонкой полой иглой (игла Франка) с курком, которым регулируется глубина. Она должна составлять не менее 3 мм, тогда искусственное кровотечение будет происходить самопроизвольно, без усилий лаборанта. К месту прокола прикладывают фильтровальную бумагу через каждые полминуты, до тех пор, пока на ней не останется следов.
Время кровотечения по Дуке в норме составляет от 1-й до 5-ти минут, у детей – не более 4-х минут. Начальная форма свертывания (протромбиновое время) у детей колеблется от 14-18 секунд и до 11-15 секунд, с возрастом происходит ускорение. У взрослых этот показатель может быть меньше 11 секунд.
Длительность кровотечения по Дуке в настоящее время определяют редко.
Другие методы
Всего тестов, позволяющих качественно выявить уровень кровотечения, насчитывается более 30. Кроме определения времени кровотечения по Дуке или Сухареву, используют:
- Тест на уровень тромбоцитов. Капиллярная кровь должна в норме содержать от 150 до 400 г/л, у детей максимум показателя ниже – до 350 г/л.
- Агрегация тромбоцитов (входит в метод по Дуке). Соединительная способность тромбоцитов указывает на вероятность образования тромбов, в норме составляет до 20%.
- Тромбиное время. Используют венозное кровотечение, время остановки – от 15 до 40 секунд.
- Протромбиновый индекс. Процентное соотношение свертываемости контрольной плазмы равно от 90 до 105% для венозной и от 93 до 107% для капиллярной крови.
- Активированное частичное тромбопластиновое время (показатель, указывающий на скорость перехода фибриногена в фибрин). Составляет от 35 до 50 секунд.
На проведение анализа с использованием венозной крови необходимо около 2-х часов, определение времени капиллярного кровотечения определяют сразу.
Отклонения от нормы
Если анализ длительности кровотечения и свертываемости крови показал отклонение от установленных норм, проводят тщательное обследование всего организма.
Быстрая свертываемость крови свидетельствует о следующих проблемах:
- интоксикации;
- обезвоживание организма;
- аутоиммунные патологии;
- инфекции;
- атеросклероз;
- генетические аномалии;
- дисфункция эндокринных органов.
Главным образом, увеличение скорости тромбообразования указывает на ДВС-синдром.
Это состояние диссеминированного внутрисосудистого свертывания крови характеризуется появлением тромбов в мелких сосудах.
Замедление показателей говорит о высоком риске начала внутренних кровотечений, а также о следующих заболеваниях:
- гемофилия;
- цирроз и другие проблемы печени;
- недостаток витаминов;
- лейкоз.
Для исключения неправильного диагноза проводят дополнительные анализы и диагностические меры после исключения приема некоторых препаратов.
Что делать при отклонениях от нормы?
При подтверждении того или иного диагноза не стоит медлить с корректной терапией. Отказываться от медицинской помощи нельзя, заниматься самолечением также.
Специалисты определяют причину аномалии и назначают оптимальную программу по ее устранению. В зависимости от патологии, назначают медикаменты, способные восстановить нормальное кровообращение. Это могут быть НПВС при повышенной свертываемости и антикоагулянты при обратной ситуации.
Сбалансированное питание и прием витаминных комплексов ведут к улучшению состояния здоровья. Восстановление обменных процессов также способствует выздоровлению.
При сильном кровотечении может понадобиться переливание крови.
Вывод
Коагуляция представляет развернутую картину состояния организма. Методов ее оценки достаточно, чтобы максимально верно определить наличие той или иной патологии. Поскольку на результат влияют многие факторы, от приема медикаментов до незначительного стресса, важно, чтобы лечащий врач был тщательно проинформирован о здоровье и образе жизни пациента.
Источник

