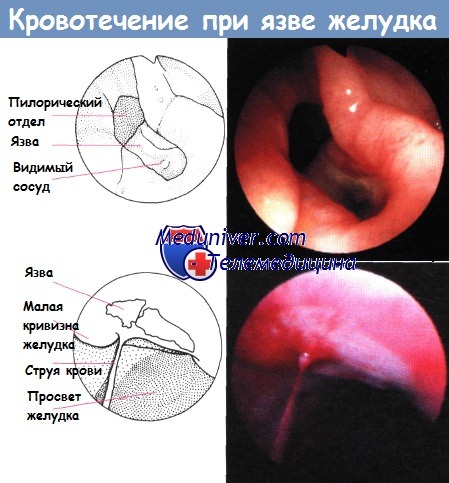
Оперативное лечение язвенных кровотечений
Кровотечение из гастродуоденальных язв — показание к неотложной операции:
- экстренной, если с помощью нехирургических методов его не удаётся остановить;
- срочной, когда слишком велика угроза его рецидива.
Таким образом, в экстренном порядке оперируют следующих пациентов:
- больных с профузным продолжающимся кровотечением, геморрагическим шоком и клинико-анамнестическими данными, свидетельствующими о кровотечении язвенной природы;
- больных с массивным кровотечением, если консервативные мероприятия, включая эндоскопические методы, оказались неэффективными;
- больных с рецидивом кровотечения в стационаре.
Срочная операция показана больным с язвенным кровотечением, остановка которого консервативными способами представляется недостаточно надёжной, или есть указания на высокий риск рецидива кровотечения. Больным этой группы хирургическое вмешательство, как правило, проводят в течение 12—24 ч с момента поступления (время, необходимое для подготовки больного к операции). Следует лишь подчеркнуть, что доля таких больных по мере внедрения надёжных средств неоперативного гемостаза постепенно сокращается, о чём уже было сказано выше. Особые надежды возлагают на комбинированный способ ведения таких больных, включающий адекватный эндоскопический гемостаз и современную противоязвенную терапию, включающую дозированное внутривенное введение блокатора протонной помпы под контролем 24-часовой рН-метрии.
Прогноз рецидива кровотечения, остановленного эндоскопически, основывают на учёте клинико-лабораторных данных, отражающих в основном интенсивность кровотечения, и результатах эндоскопического исследования. Клинико-лабораторные критерии высокой угрозы рецидива кровотечения:
- клинические признаки геморрагического шока;
- обильная рвота кровью и/или массивная мелена;
- дефицит глобулярного объёма, соответствующий тяжёлой степени кровопотери.
Эндоскопические критерии высокой угрозы возврата кровотечения:
- крупные тромбированные сосуды в язвенном кратере;
- язвенный дефект большого диаметра и глубины;
- локализация язвы в проекции крупных сосудов.
Наличие двух любых неблагоприятных факторов расценивают как свидетельство существующей угрозы повторного кровотечения.
Если кровотечение остановлено консервативными методами и риск его возобновления невелик, неотложное оперативное вмешательство не показано, таких больных ведут консервативно.
В практической хирургии выделяют ещё одну группу больных, для которых неотложная операция любого объёма неприемлема. Это больные преклонного возраста с предельной степенью операционно-анестезиологического риска, как правило, обусловленного декомпенсацией сопутствующих заболеваний на фоне перенесённой кровопотери. Таких больных, даже при указаниях на высокий риск рецидива кровотечения, вынужденно ведут консервативно, как указано выше, с динамическим эндоскопическим контролем. Контрольные эндоскопические исследования носят в таких случаях лечебный характер, их проводят ежедневно до исчезновения риска рецидива кровотечения. Хирургическую операцию таким больным проводят как сугубо вынужденную меру («операция отчаяния»).
Выбор метода хирургического вмешательства, прежде всего, зависит от тяжести состояния больного, степени операционно-анестезиологического риска, а также локализации и характера кровоточащей язвы. До сравнительно недавнего времени вопрос о выборе метода операции при этом осложнении язвенной болезни решали фактически однозначно — резекция желудка. Сейчас у хирурга в арсенале существуют следующие средства хирургического лечения язвенных желудочных кровотечений.
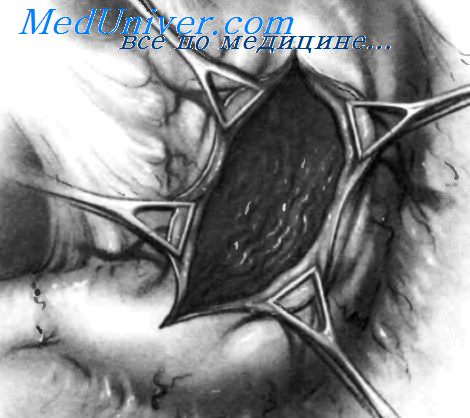
Органосохраняющие операции с ваготомией (как правило, стволовой) применительно к запросам неотложной хирургии имеют особое значение, так как отличаются технической простотой. Остановка кровотечения из дуоденальной язвы заключается в пилородуоденотомии, иссечении и/или прошивании источника кровотечения отдельными швами (рис. 1), а при пенетрации — с выведением язвенного кратера из просвета кишки (экстрадуоденизацией) и последующей стволовой ваготомией с пилоропластикой. Летальность после этой операции составляет 3—5%.

Рис. 1. Прошивание кровоточащей язвы. Выполнена продольная гастродуоденотомия. Края разреза разведены в поперечном направлении. На задней стенке двенадцатиперстной кишки видна язва с сосудом, которую прошивают 8-образным швом.
Антрумэктомия с ваготомией при дуоденальной локализации кровоточащей язвы показана больным со сравнительно невысокой степенью операционного риска (молодой возраст, небольшая или средняя степень кровопотери). Негативная сторона этой операции — техническая сложность, вместе с тем она обеспечивает более надёжную остановку кровотечения и большую радикальность лечения язвенной болезни. Последнее обстоятельство немаловажно, когда массивному кровотечению предшествует длительный анамнез с упорным течением заболевания. Кроме того, такой вариант операции показан пациентам с сочетанными осложнениями — кровотечением и поздней стадией стеноза, а также при сочетанной форме язвенной болезни. При проведении вмешательства хирург .должен быть готов к закрытию «трудной» дуоденальной культи, когда речь идёт о язве, пенетрирующей в поджелудочную железу. Летальность после этой операции составляет 5—10%.
Пилоропластику с иссечением или прошиванием язвы без ваготомии выполняют вынужденно в связи с продолжающимся кровотечением, которое невозможно остановить эндоскопическим способом, как правило, у пациентов пожилого и старческого возрастов с крайне высоким операционно-анестезиологическим риском. Послеоперационная летальность у таких больных превышает 50%.
Резекция желудка (рис. 2) показана при кровоточащей желудочной язве, если степень операционного риска сравнительно невысока. Послеоперационная летальность после резекции составляет 2—7%.
Иссечение язвы (клиновидная резекция) или прошивание желудочной язвы через гастротомический доступ можно предпринять у больных с предельно высокой степенью операционного риска. Этим технически несложным оперативным вмешательством можно остановить кровотечение из язвы желудка. Такие операции носят характер «вынужденных», когда другие средства гемостаза исчерпаны. Послеоперационная летальность превышает 50%.

Рис. 2. Резекция желудка по Гофмейстеру—Финстереру (схема операции): 1 — культя двенадцатиперстной кишки; 2— гастроэнтероанастомоз.
Послеоперационный период
Особенности ведения ближайшего послеоперационного периода зависят от тяжести состояния больных (степень кровопотери, пожилой возраст и сопутствующие заболевания), а также от характера проведённого оперативного вмешательства. Послеоперационный период у больных, перенёсших прошивание кровоточащей язвы и органосбеегающие операции с ваготомией, имеет особенности. В ближайшем послеоперационном периоде больному проводят курс противоязвенной терапии, включающий ингибиторы протонной помпы либо последнее поколение Н2-блокаторов, а также комплекс антихеликобактерной терапии. Особенность послеоперационного периода у этих больных — необходимость профилактики моторно-эвакуаторных расстройств оперированного желудка.
Прогноз
Арсенал современных консервативных и оперативных методов позволяет с удовлетворительными результатами решить сложный вопрос об угрозе жизни больного с профузным язвенным кровотечением. Многое зависит от своевременности и адекватности оказания неотложной помощи.
После оценки ближайших результатов операций (резецирующих, органосохраняющих с ваготомией) больные, находящиеся на диспансерном наблюдении, должны быть через 2—3 мес переданы врачу-гастроэнтерологу. Прогноз рецидива язвы зависит не только от проведённого оперативного вмешательства (оно должно быть патофизиологически обоснованным), но и от хорошо организованной консервативной терапии (поддерживающая и противорецидивная антисекреторная терапия, антихеликобактерное лечение с достижением эрадикации). Особое место занимают больные, перенёсшие язвенные кровотечения из желудочной язвы. Им необходимо пристальное внимание из-за возможности ракового перерождения (малигнизации) хронической язвы желудка.
Савельев В.С.
Хирургические болезни
Опубликовал Константин Моканов
Источник
Хирургическое лечение кровотечений из язвы желудка. Тактика хирурга при кровотечениях из язв желудка.Идеальным методом лечения кровотечения из язвы желудка и двенадцатиперстной кишки является резекция желудка. Эта операция дает надежную гарантию гемостаза и снижает частоту повторных кровотечений и рецидивов язвы. Однако не все пациенты могут перенести эту операцию из-за нестабильной сердечно-сосудистой патологии или тяжелого общего состояния в связи с преклонным возрастом и наличием иных сопутствующих заболеваний. В таких случаях рекомендуется проведение местного гемостаза, который, хотя и является далеко не идеальным методом лечения, так как часто может приводить к повторным кровотечениям, все же может спасти жизнь больному в сложной ситуации. Решение об операции у таких пациентов должно быть принято прежде, чем их состояние значительно ухудшится. В принятии подобного решения хирургу могут помочь несколько факторов: 1. Если кровотечение вызвало шоковое состояние.
Язвы желудка кровоточат у 10—20% пациентов. Кровотечение чаще является показанием к операции при язвах желудка, чем при язвах даенадцатиперстной кишки. Кроме того, язвы желудка должны оперироваться более безотлагательно, чем кровоточащие дуоденальные язвы, так как язвы желудка чаще встречаются у пожилых пациентов, чем дуоденальные, и кровотечение из них чаще рецидивирует. Большинство язв желудка локализуется на малой кривизне и сочетается с язвой двенадцатиперстной кишки у 15% пациентов. В 10—15% случаев язвы желудка озлокачествляются, поэтому хирург постоянно должен помнить о вероятности малигнизации. При кровотечении из язвы желудка могут возникнуть две ситуации: В первом случае можно осуществить местный гемостаз путем продольной гастротомии передней стенки желудка вблизи язвы, которая облегчает наложение гемостатическпх швов. Во втором случае продольную гастротомию выполняют по средней линии передней стенки вдоль всего тела желудка. Сразу после рассечения стенки желудка края разреза захватывают большими атравматичными зажимами DuvaL Этим преследуют две цели: У больных с кровоточащими язвами, расположенными высоко вблизи большой кривизны желудка (очень редкое расположение пептической язвы), хирург может прибегнуть к инвагинации большой кривизны правой рукой для выведения язвы в положение, в котором удобнее накладывать гемостатические швы. Если во время ревизии желудка кровотечение остановилось, швы все равно должны быть наложены. У некоторых пациентов вместо проведения гемостаза прошиванием дна язвы, можно выполнить резекцию края желудка, включающего язву, с последующей реконструкцией желудка. Клиновидная резекция — менее объемная операция, чем стандартная резекция, но ее можно выполнить только при локализации язвы в определенных участках желудка. Язвы малой кривизны, расположенные выше угловой вырезки, можно удалять посредством клиновидной резекции без каких-либо опасений. При расположении язвы ниже вырезки выполнение клиновидной резекции противопоказано, так как при этом будет поврежден нерв Latarjet. — Также рекомендуем «Кровотечение из язвы двенадцатиперстной кишки. Операции при кровотечениях из язв.» Оглавление темы «Осложнения язв желудка. Осложнения после резекции желудка.»: |
Источник
Кровотечение из язвы двенадцатиперстной кишки. Операции при кровотечениях из язв.
Наилучшим способом лечения кровотечения из дуоденальной язвы является резекция желудка, будь то гемигастрэктомия в сочетании со стволовой ваготомией или резекция 70% желудка. К местному гемостазу можно прибегать у пациентов в угрожающем состоянии, чтобы избежать выполнения резекции. Однако местный гемостаз не исключает возможности рецидива кровотечения, что случается достаточно часто. Для проведения местного гемостаза при кровотечении из дуоденальной язвы можно выполнить разрез длиной 3 см на передней стенке двенадцатиперстной кишки, который должен начинаться на 15 мм ниже привратника. Можно также произвести дуоденопилороантральный разрез (длиной 5 см), 2 см которого захватывают двенадцатиперстную кишку и приблизительно 3 см — антральный отдел желудка. Это тот же разрез, который используется при выполнении пилоропластики по Heineke—Mikulicz.
При массивных язвенных кровотечениях из даенадцатиперстной кишки, которые обычно случаются при локализациях язв на задней дуоденальной стенке с пенетрацией в поджелудочную железу, гемостаз представляет собой нелегкую задачу. В большинстве случаев массивное кровотечение из дуоденальной язвы является следствием эрозии дуоденального артериального комплекса, описанного Berne и Rosoff в 1969 году. Реже кровотечение из дуоденальной язвы не имеет отношения к этому комплексу. Если кровотечение связано с артериальным комплексом, то необходимо лигировать желудочно-даенадцатиперстную артерию выше, ниже и латеральнее места эрозии. Если эта артерия перевязана только выше кровоточащего участка, кровотечение будет продолжаться, так как кровь будет поступать через правую желудочно-сальниковую и верхнюю и переднюю поджелудочно-двенадцатиперстные ветви желудочно-даенадцатиперстной артерии.
Прошивание желудочно-двенадцатиперстной артерии выше и ниже эрозированного участка может оказаться недостаточным в случаях, когда поперечная артерия поджелудочной железы отходит медиально от желудочно-даенадцатиперстной артерии. Для проведения гемостаза с минимальным риском рецидива кровотечения необходимо выполнить тройное прошивание по Бете и Rosoff. Если источником кровотечения не являются артерии из гастродуоденального артериального комплекса, швы следует накладывать так же. как при язвах желудка.
У пациентов с кровотечением из дуоденальных язв, расположенных в постбульбарной области или в нисходящей части двенадцатиперстной кишки, огромное значение приобретает местный гемостаз, позволяющий избежать выполнения резекции, которая очень опасна из-за близости язвы к большому дуоденальному сосочку и общему желчному протоку.
Осуществив местный гемостаз, некоторые хирурги заканчивают операцию проксимальной желудочной ваготомией или стволовой ваготомией с пилоропластикой. Если из-за наличия диагностического дуоденального разреза невозможно выполнить надежную пилоропластику, можно произвести гастроеюностомию, пилоропластику по Finney или гастродуоденостомию по Jaboulay.
У пациентов с кровотечением из язвы анастомоза операцией выбора, если позволяет состояние пациента, является резекция желудка. Если пациенту ранее уже выполнялась резекция желудка, необходимо выполнить повторную резекцию. Если пациенту ранее выполнялась ваготомия, следует выполнить контрольную повторную ваготомию, предпочтительно наддиафрагмальным доступом. У пациентов в очень тяжелом состоянии следует прибегнуть к местному гемостазу. Однако осуществить местный гемостаз бывает нелегко, если язва анастомоза возникает у пациента с выполненной ранее обширной резекцией желудка и позадиободочным анастомозом. У некоторых из этих пациентов местный гемостаз можно осуществить только с использованием торакоабдоминального доступа. Этот разрез следует использовать для выполнения наддиафрагмальной ваготомии.
На передней стенке желудка выполнен срединный разрез для ревизии его внутренней поверхности чтобы найти источник кровотечения и, при необходимости, осуществить местный гемостаз.
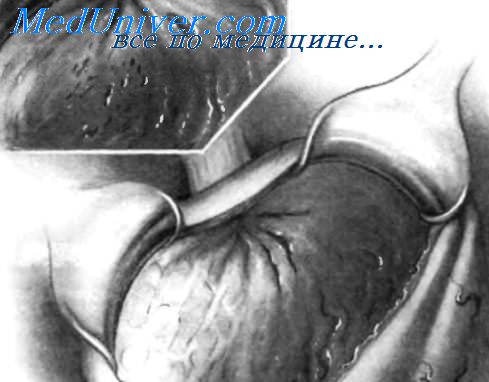
Передняя стенка желудка рассечена, и его края захвачены большими зажимами Duval. Это обеспечивает временную остановку кровотечения из многочисленных сосудов, расположенных в стенке желудка. Тракции, выполняемые с помощью этих зажимов, позволяют широко открыть желудок для его ревизии. Все сгустки крови из желудка необходимо удалить вручную.
Использование крючков для ревизии верхней части желудка позволяет улучшить качество исследования. На фрагменте А представлен тяжелый эрозивный гастрит с несколькими массивно кровоточащими острыми язвами. На фрагменте В изображено кровотечение из разрыва слизистой оболочки желудка вблизи пищеводно-желудочного соединения (синдром Mallory-Weiss). На фрагменте С изображена леиомиома желудка вблизи кардии, явившаяся причиной кровотечения.
Здесь показана массивно кровоточащая язва желудка, расположенная на задней стенке по малой кривизне. Местный гемостаз осуществляют прошиванием язвы нерассасывающимися нитями. Необходимое количество швов определяется размерами язвы и их эффективностью для остановки кровотечения.
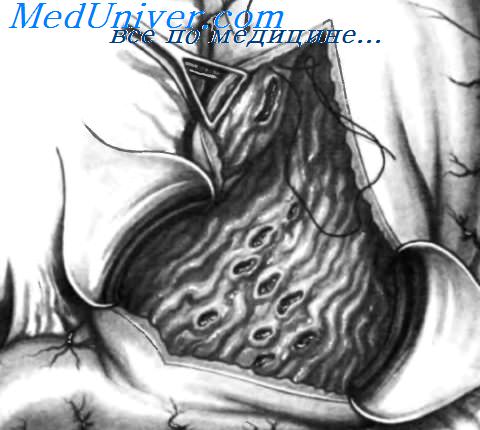
Массивное кровотечение из язвы желудка, локализованной в верхней его части на задней стенке около большой кривизны. Местоположение язвы показано пунктирной линией в форме овала. Передняя стенка желудка вскрыта и ее края удерживаются атравматическими зажимами Duval. Локализация язвы препятствует проведению адекватного местного гемостаза. Чтобы облегчить наложение гемостатических швов, желудочно-ободочная связка пересечена и перевязана на достаточном протяжении, что позволило инвагинировать большую кривизну и вывести язву в положение, более удобное для проведения местного гемостаза.
У некоторых пациентов невозможно предотвратить возникновение массивного кровотечения из острых язв желудка, несмотря применение очень эффективных профилактических средств, доступных в настоящее время. К операции следует прибегать в случаях, когда массивное кровотечение из острой язвы желудка не удается остановить с помощью медикаментозной терапии и эндоскопических методов. При тяжелом кровотечении некоторым пациентам может быть показана резекция желудка. Острые язвы желудка обычно невозможно обнаружить пальпаторно, поэтому их локализацию нельзя установить при осмотре желудка снаружи. Для того чтобы быть уверенным, что самая высокая кровоточащая язва резецирована, полезно обозначить ее месторасположение скобкой или швом, который затем иссекают при резекции, как показано на рисунке.
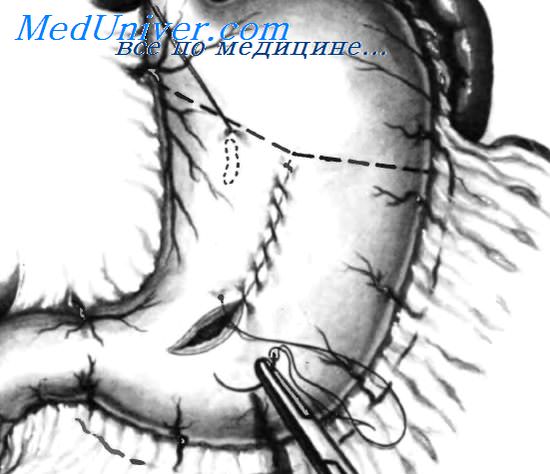
Самая высокая кровоточащая острая язва отмечена швом. Гастротомическое отверстие ушито непрерывным швом, после чего немедленно выполнена резекция желудка. Верхняя граница резекции показана пунктирной линией. Самая высокая язва обозначена пунктирной линией в форме овала.
Обычно синдром Mallory-Weiss, возникающий при разрывах слизистой оболочки желудка вблизи пищеводно-желудочного соединения, успешно лечится медикаментозными и эндоскопическими методами. В некоторых случаях бывает необходимо произвести оперативное вмешательство и осуществить гемостаз посредством ушивания разорванной слизистой оболочки, как показано на фрагменте рисунка.
У некоторых пациентов, имеющих показания к оперативному лечению по поводу кровоточащей язвы желудка, гемостаз может быть достигнут клиновидной резекцией содержащего язву участка. Однако показания выполнению клиновидной резекции очень ограничены. Клиновидная резекция выполнима, если кровоточащая язва расположена на малой кривизне несколько выше вырезки. Если язва расположена проксимальнее, выполнение клиновидной резекции затруднительно или невозможно. Если язва локализована ниже вырезки, клиновидная резекция противопоказана, так как при этом будут рассечены нервы Latarjet. Сразу после выполнения резекции дефект ушивают, как показано на рисунке.
— Также рекомендуем «Перфоративные язвы желудка и двенадцатиперстной кишки. Тактика при перфорации.»
Оглавление темы «Осложнения язв желудка. Осложнения после резекции желудка.»:
1. Техника резекции желудка при высоко расположенных язвах. Методика операции при высоких язвах желудка.
2. Язвы желудка пенетрирующие в поджелудочную железу. Операции при пенетрирующих язвах.
3. Хирургическое лечение кровотечений из язвы желудка. Тактика хирурга при кровотечениях из язв желудка.
4. Кровотечение из язвы двенадцатиперстной кишки. Операции при кровотечениях из язв.
5. Перфоративные язвы желудка и двенадцатиперстной кишки. Тактика при перфорации.
6. Операции при перфорации язвы двенадцатиперстной кишки и желудка.
7. Осложнения при операциях на желудке. Язвы анастомоза и рецидивирующие язвы.
8. Операции при язвах анастомоза и рецидивирующих язвах. Методика операций при рецидивирующих язвах.
9. Техника операции по поводу пептической язвы анастомоза. Устранение осложнений задней чрезбрыжеечной гастроеюностомии.
10. Желудочно-тощекишечно-толстокишечный свищ. Устранение желудочно-кишечных свищей.
Источник