Операции при кровотечении из двенадцатиперстной кишки
Кровотечение из язвы двенадцатиперстной кишки. Операции при кровотечениях из язв.
Наилучшим способом лечения кровотечения из дуоденальной язвы является резекция желудка, будь то гемигастрэктомия в сочетании со стволовой ваготомией или резекция 70% желудка. К местному гемостазу можно прибегать у пациентов в угрожающем состоянии, чтобы избежать выполнения резекции. Однако местный гемостаз не исключает возможности рецидива кровотечения, что случается достаточно часто. Для проведения местного гемостаза при кровотечении из дуоденальной язвы можно выполнить разрез длиной 3 см на передней стенке двенадцатиперстной кишки, который должен начинаться на 15 мм ниже привратника. Можно также произвести дуоденопилороантральный разрез (длиной 5 см), 2 см которого захватывают двенадцатиперстную кишку и приблизительно 3 см — антральный отдел желудка. Это тот же разрез, который используется при выполнении пилоропластики по Heineke—Mikulicz.
При массивных язвенных кровотечениях из даенадцатиперстной кишки, которые обычно случаются при локализациях язв на задней дуоденальной стенке с пенетрацией в поджелудочную железу, гемостаз представляет собой нелегкую задачу. В большинстве случаев массивное кровотечение из дуоденальной язвы является следствием эрозии дуоденального артериального комплекса, описанного Berne и Rosoff в 1969 году. Реже кровотечение из дуоденальной язвы не имеет отношения к этому комплексу. Если кровотечение связано с артериальным комплексом, то необходимо лигировать желудочно-даенадцатиперстную артерию выше, ниже и латеральнее места эрозии. Если эта артерия перевязана только выше кровоточащего участка, кровотечение будет продолжаться, так как кровь будет поступать через правую желудочно-сальниковую и верхнюю и переднюю поджелудочно-двенадцатиперстные ветви желудочно-даенадцатиперстной артерии.
Прошивание желудочно-двенадцатиперстной артерии выше и ниже эрозированного участка может оказаться недостаточным в случаях, когда поперечная артерия поджелудочной железы отходит медиально от желудочно-даенадцатиперстной артерии. Для проведения гемостаза с минимальным риском рецидива кровотечения необходимо выполнить тройное прошивание по Бете и Rosoff. Если источником кровотечения не являются артерии из гастродуоденального артериального комплекса, швы следует накладывать так же. как при язвах желудка.
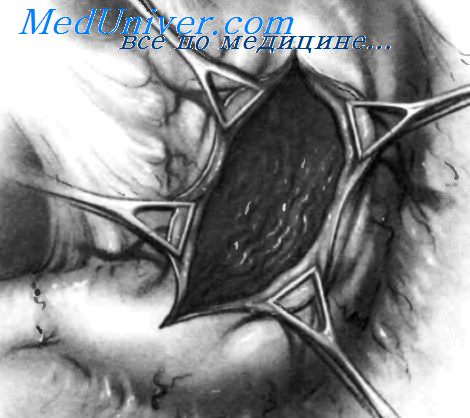
У пациентов с кровотечением из дуоденальных язв, расположенных в постбульбарной области или в нисходящей части двенадцатиперстной кишки, огромное значение приобретает местный гемостаз, позволяющий избежать выполнения резекции, которая очень опасна из-за близости язвы к большому дуоденальному сосочку и общему желчному протоку.
Осуществив местный гемостаз, некоторые хирурги заканчивают операцию проксимальной желудочной ваготомией или стволовой ваготомией с пилоропластикой. Если из-за наличия диагностического дуоденального разреза невозможно выполнить надежную пилоропластику, можно произвести гастроеюностомию, пилоропластику по Finney или гастродуоденостомию по Jaboulay.
У пациентов с кровотечением из язвы анастомоза операцией выбора, если позволяет состояние пациента, является резекция желудка. Если пациенту ранее уже выполнялась резекция желудка, необходимо выполнить повторную резекцию. Если пациенту ранее выполнялась ваготомия, следует выполнить контрольную повторную ваготомию, предпочтительно наддиафрагмальным доступом. У пациентов в очень тяжелом состоянии следует прибегнуть к местному гемостазу. Однако осуществить местный гемостаз бывает нелегко, если язва анастомоза возникает у пациента с выполненной ранее обширной резекцией желудка и позадиободочным анастомозом. У некоторых из этих пациентов местный гемостаз можно осуществить только с использованием торакоабдоминального доступа. Этот разрез следует использовать для выполнения наддиафрагмальной ваготомии.
На передней стенке желудка выполнен срединный разрез для ревизии его внутренней поверхности чтобы найти источник кровотечения и, при необходимости, осуществить местный гемостаз.
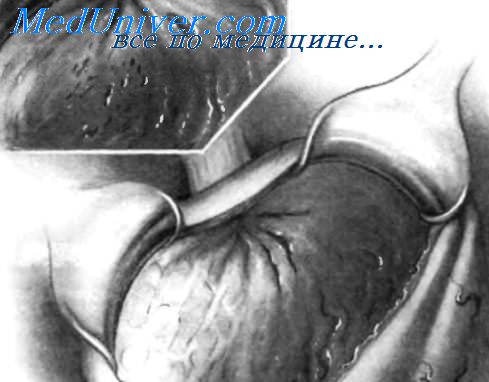
Передняя стенка желудка рассечена, и его края захвачены большими зажимами Duval. Это обеспечивает временную остановку кровотечения из многочисленных сосудов, расположенных в стенке желудка. Тракции, выполняемые с помощью этих зажимов, позволяют широко открыть желудок для его ревизии. Все сгустки крови из желудка необходимо удалить вручную.
Использование крючков для ревизии верхней части желудка позволяет улучшить качество исследования. На фрагменте А представлен тяжелый эрозивный гастрит с несколькими массивно кровоточащими острыми язвами. На фрагменте В изображено кровотечение из разрыва слизистой оболочки желудка вблизи пищеводно-желудочного соединения (синдром Mallory-Weiss). На фрагменте С изображена леиомиома желудка вблизи кардии, явившаяся причиной кровотечения.
Здесь показана массивно кровоточащая язва желудка, расположенная на задней стенке по малой кривизне. Местный гемостаз осуществляют прошиванием язвы нерассасывающимися нитями. Необходимое количество швов определяется размерами язвы и их эффективностью для остановки кровотечения.
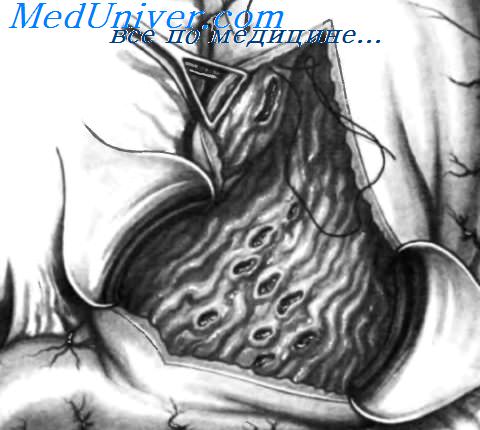
Массивное кровотечение из язвы желудка, локализованной в верхней его части на задней стенке около большой кривизны. Местоположение язвы показано пунктирной линией в форме овала. Передняя стенка желудка вскрыта и ее края удерживаются атравматическими зажимами Duval. Локализация язвы препятствует проведению адекватного местного гемостаза. Чтобы облегчить наложение гемостатических швов, желудочно-ободочная связка пересечена и перевязана на достаточном протяжении, что позволило инвагинировать большую кривизну и вывести язву в положение, более удобное для проведения местного гемостаза.
У некоторых пациентов невозможно предотвратить возникновение массивного кровотечения из острых язв желудка, несмотря применение очень эффективных профилактических средств, доступных в настоящее время. К операции следует прибегать в случаях, когда массивное кровотечение из острой язвы желудка не удается остановить с помощью медикаментозной терапии и эндоскопических методов. При тяжелом кровотечении некоторым пациентам может быть показана резекция желудка. Острые язвы желудка обычно невозможно обнаружить пальпаторно, поэтому их локализацию нельзя установить при осмотре желудка снаружи. Для того чтобы быть уверенным, что самая высокая кровоточащая язва резецирована, полезно обозначить ее месторасположение скобкой или швом, который затем иссекают при резекции, как показано на рисунке.
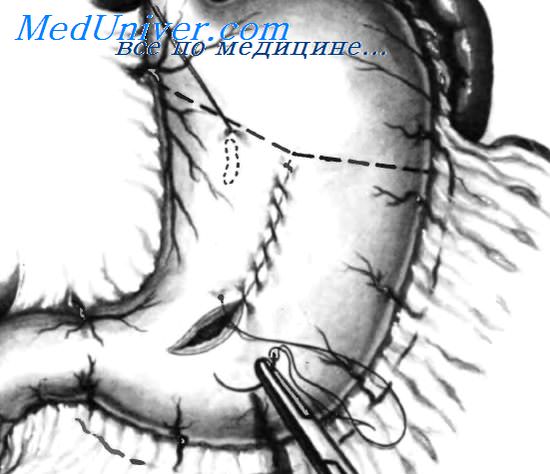
Самая высокая кровоточащая острая язва отмечена швом. Гастротомическое отверстие ушито непрерывным швом, после чего немедленно выполнена резекция желудка. Верхняя граница резекции показана пунктирной линией. Самая высокая язва обозначена пунктирной линией в форме овала.
Обычно синдром Mallory-Weiss, возникающий при разрывах слизистой оболочки желудка вблизи пищеводно-желудочного соединения, успешно лечится медикаментозными и эндоскопическими методами. В некоторых случаях бывает необходимо произвести оперативное вмешательство и осуществить гемостаз посредством ушивания разорванной слизистой оболочки, как показано на фрагменте рисунка.
У некоторых пациентов, имеющих показания к оперативному лечению по поводу кровоточащей язвы желудка, гемостаз может быть достигнут клиновидной резекцией содержащего язву участка. Однако показания выполнению клиновидной резекции очень ограничены. Клиновидная резекция выполнима, если кровоточащая язва расположена на малой кривизне несколько выше вырезки. Если язва расположена проксимальнее, выполнение клиновидной резекции затруднительно или невозможно. Если язва локализована ниже вырезки, клиновидная резекция противопоказана, так как при этом будут рассечены нервы Latarjet. Сразу после выполнения резекции дефект ушивают, как показано на рисунке.
— Также рекомендуем «Перфоративные язвы желудка и двенадцатиперстной кишки. Тактика при перфорации.»
Оглавление темы «Осложнения язв желудка. Осложнения после резекции желудка.»:
1. Техника резекции желудка при высоко расположенных язвах. Методика операции при высоких язвах желудка.
2. Язвы желудка пенетрирующие в поджелудочную железу. Операции при пенетрирующих язвах.
3. Хирургическое лечение кровотечений из язвы желудка. Тактика хирурга при кровотечениях из язв желудка.
4. Кровотечение из язвы двенадцатиперстной кишки. Операции при кровотечениях из язв.
5. Перфоративные язвы желудка и двенадцатиперстной кишки. Тактика при перфорации.
6. Операции при перфорации язвы двенадцатиперстной кишки и желудка.
7. Осложнения при операциях на желудке. Язвы анастомоза и рецидивирующие язвы.
8. Операции при язвах анастомоза и рецидивирующих язвах. Методика операций при рецидивирующих язвах.
9. Техника операции по поводу пептической язвы анастомоза. Устранение осложнений задней чрезбрыжеечной гастроеюностомии.
10. Желудочно-тощекишечно-толстокишечный свищ. Устранение желудочно-кишечных свищей.
Источник
Все
больные с желудочно-кишечными
кровотечениями подлежат госпитализации
в хирургический стационар независимо
от степени тяжести кровотечения,
общего состояния, причины, обусловившей
возникновение кровотечения.
При
поступлении необходимо выполнять ФГС
как можно раньше от момента поступления.
Перед ФГС при необходимости следует
тщательно отмыть желудок ледяной
водой зондом максимального диаметра,
ибо сгустки крови в желудке мешают
осмотру слизистой оболочки и могут быть
ошибочно приняты за опухоль. Запрещается
возврат больного для отмывания желудка
из эндоскопического кабинета назад
в приемный покой или в отделение. При
выявлении эндоскопистом продолжающегося
кровотечения об этом необходимо лично
поставить в известность дежурного
хирурга для избежания лишних транспортировок
больного и потерь драгоценного
времени.
Противопоказания
к ФГС: острый
инфаркт миокарда, острое нарушение
мозгового кровообращения, агональное
состояние.
При
наличии технических возможностей,
необходима хотя бы временная остановка
кровотечения при выполнении ФГС:
1)
электростимуляция кровоточащего сосуда,
участка слизистой;
клепирование
или лигирование кровоточащего сосуда;обкалывание
адреналином или 70° спиртом на растворе
новокаина вокруг зоны кровотечения;распыление
пленкообразующих веществ — ферракрил,
трансалеча и др.;местная
гипотермия — хлорэтил, углекислый газ;аргоноплазменная
коагуляция.
Консервативная терапия
Полный
физический и психический покой (то есть
строгий постельный режим) — 5 суток после
полной остановки кровотечения. Все
лечебные и диагностические процедуры,
транспортировки должны проводиться
больному в положении лежа.Локальная
гипотермия желудка с помощью пузырей
со льдом.Диета
Мейленграхта с первых суток поступления
в стационар при избрании консервативной
тактики ведения больного.Очищение
кишечника от крови — сифонные клизмы
до «чистой воды» с первых суток после
поступления больного в стационар до
появления стула коричневого цвета.Местное
воздействие на кровоточащий участок
— прием антацидов (альмагель по 1 столовой
ложке 6 раз в сутки или его аналоги).
6.
Парентеральное введение препаратов:
а) раствор
кваматела 20 мг внутривенно 2 раза в сутки
в течение 3-х суток, затем перейти на
прием per
os
кваматела 40 мг в сутки (или его аналоги
— Н-блокаторы или Н2-блокаторы).
б) этамзилат
натрий 12,5% — 2,0 внутримышечно 4 раза в
сутки (или дицинон 2% — 2,0);
в) платифиллин
0,2%-1,0 подкожно 2 раза в сутки;
7.
Восполнение ОЦК — инфузионная терапия
в зависимости от объема кровопотери
(полиглюкин, реополиглюкин, желатиноль,
растворы глюкозы, солевые растворы).
Переливание эритромассы, плазмы,
перфторана показано только при кровопотере
тяжелой степени (дефицит ОЦК более 30%,
Нв крови ниже 50 г/л).
Показания к операции и метод оперативного вмешательства
Язвенная
болезнь желудка и двенадцатиперстной
кишки, осложненная кровотечением.
Признана
активно-индивидуализированная тактика,
которая определяется с учетом данных
ФГС и оценки тяжести состояния больного.
Экстренные
операции производятся у больных с
профузным, продолжающемся кровотечением
сразу же при поступлении больного в
стационар., то есть больной с продолжающимся
кровотечением должен быть подан из
эндоскопического кабинета (или
приемного отделения) сразу в операционную.
Экстренная
операция также показана при любом
рецидиве кровотечения, в том числе
легкой степени, возникшем несмотря на
проводимое консервативное лечение,
во время пребывания больного в стационаре.
Срочные
операции выполняются в течение первых
4-6 часов пребывания больного в стационаре
после короткого периода интенсивной
предоперационной подготовки по
следующим клинико-эндоскопическим
критериям:
Эндоскопические
критерии:
Гемостаз
считать неустойчивым,когда:
в дне язвы четко определяется тромбированный
сосуд с тромбом красного, коричневого
или вишневого цвета; наличие рыхлого
или пульсирующего сгустка крови; наличие
свежей крови, содержимого цвета
«кофейной гущи» в желудке или
двенадцатиперстной кишке; тромб или
сгусток смывается струйкой воды.
Гемостаз
считать устойчивым,когда:
отсутствует свежая кровь, содержимое
цвета «кофейной гущи» в желудке или
двенадцатиперстной кишке; дно язвы
покрыто фибрином белого или грязно-серого
цвета; наличие плотно фиксированного
тромба белого цвета; в дне язвы гемосидерин;
тромб не смывается струйкой воды и не
удаляется при механическом воздействии.
Клинические
критерии: возраст
пациента, язвенные кровотечения в
анамнезе, тяжесть кровопотери,
давность от начала кровотечения, характер
сопутствующих заболеваний, характер
проводимой консервативной терапии.
Анатомо-морфологические
критерии:
локализация язвы, размеры, состояние
краев язвы.
Высокий
риск рецидива кровотечения:
кровотечение тяжелой и средней степени
тяжести; эндоскопически — признаки
неустойчивого гемостаза; возраст
пациентов от 30 до 60 лет и старше;
перенесенные ранее обострения язвенной
болезни, осложненные кровотечением;
хронические пенетрирующие язвы; особенно
задней стенки двенадцатиперстной кишки
и малой кривизны; размеры язвы 1 см и
более; кровотечение с давностью до 2-х
суток.
Низкий
риск развития рецидива кровотечения
в больнице: кровотечение легкой и средней
степени тяжести с давностью свыше 2-х
суток, признаки эндоскопически устойчивого
гемостаза; локализация язвы на передней
стенке двенадцатиперстной кишки; возраст
больных до 30 лет; отсутствие язвенного
анамнеза.
Таким
образом, срочная операция показана
больным с тяжелой и со средней степенью
кровопотери при давности кровотечения
до 2-х суток и признаками неустойчивого
гемостаза, а также больным, которые по
разным причинам отказались от
экстренной операции. Всем остальным
больным показана консервативная терапия
по вышеописанным принципам.
Для
исключения рецидива кровотечения нужно
установить постоянный зонд в желудок
или выполнить повторную ФГС.
Операция
в плановом порядке после полной остановки
кровотечения показана при незажившей
язве и при наличии других осложнений
(пенетрация, стеноз) через 18-21 день.
Наиболее
оптимальной операцией при кровотечении
из язвы желудка признана резекция
желудка с сохранением пилорического
жома. При невозможности ее выполнения,
показана резекция по Бильрот-I.
Операция иссечения язвы должна быть
признана порочной (так как по времени
ее выполнения она нисколько не короче,
зато приводит к частым осложнениям в
послеоперационном периоде и именно
из-за этого и гибели больного, а не из-за
тяжести его состояния при поступлении).
Операция
— гастротомия — прошивание язвы должна
выполняться в исключительно редких
случаях при наличии тяжелой сопутствующей
патологии.
При
кровотечении из язвы двенадцатиперстной
кишки наиболее оптимальной операцией
признана стволовая ваготомия в сочетании
с пилоропластикой по Гейнеке-Микуличу
с иссечением язвы или выведением ее за
контур двенадцатиперстной кишки
(экстерриторизацией).
При
невозможности ее выполнения (огромные,
каллезные язвы, пенетрация в соседние
органы) показана резекция желудка по
Гофмейстер-Финстереру или при низких
язвах на «У»-образно выключенной петле
с ушиванием культи двенадцатиперстной
кишки по Е.М.Благитко. Резекция желудка
«на выключение» не обеспечивает
гемостаза и поэтому запрещена.
При
выполнении любых операций показана
установка назоеюнального зонда (на 30
см ниже связки Трейтца) для последующего
раннего кормления (со 2-х суток). В
послеоперационном периоде показана
антибактериальная терапия, анальгетики,
инфузионная терапия, прозерин, витамин
В12,сифонные
клизмы до «чистой воды» с первых суток
после операции, электростимуляция
кишечника. Вставать можно со 2-3 суток
после операции. На 12-14 сутки после
операции обязательна контрольная
рентгеноскопия желудка.
Кровотечение
при раке желудка
Ведущее
место в диагностике рака имеет ФГС, ибо
при ней кроме детального осмотра
опухоли, установления ее размеров,
возможна гистологическая верификация.
Следует помнить, что за опухоль может
быть принят сгусток крови в желудке.
Не
всегда кровотечения свидетельствуют
о запущенности рака. Вопрос о радикальности
операции и ее объеме может решиться
только во время операции.
Всем
больным, поступающим в стационар с
кровотечением при раке желудка,
назначается консервативная гемостатическая
терапия в полном объеме (см. — язвенная
болезнь). Если кровотечение удалось
остановить, то проводится обследование,
позволяющее уточнить диагноз,
распространенность процесса, наличие
метастазов (УЗИ, рентгенография легких,
рентгеноскопия желудка, лапароскопия).
При
продолжающемся кровотечении больного
следует оперировать. Только при прямых
противопоказаниях (резко выраженная
легочно-сердечная недостаточность,
наличие отдаленных метастазов и при
наличии гистологического подтверждения
рака!) от операции следует отказаться
и продолжить консервативную терапию.
Если
во время операции опухоль признана
нерезектабельной, имеются отдаленные
метастазы, то операцию следует закончить
прошиванием кровоточащего участка,
по возможности — прошиванием тканей
вокруг опухоли, перевязкой левой
желудочной артерии. В ряде случаев
(небольшая опухоль при наличии
отдаленных метастазов) допустима
паллиативная резекция желудка.
При
резектабельной опухоли — выполняется
радикальная операция по онкологическим
принципам.
Синдром
Маллори-Вейсса
Кровотечение,
как правило, артериальное. Тяжесть
кровотечения зависит от количества,
протяженности и глубины разрывов стенки
желудка, характера и калибра поврежденного
сосуда.
Основной
метод диагностики — ФГС. При выполнении
ФГС при продолжающемся кровотечении
показана эндоскопическая остановка
кровотечения, гемостатическая и
дезинтоксикационная терапия.
Операция
показана при продолжающемся кровотечении
при кровопотере средней и тяжелой
степени при безуспешности эндоскопической
его остановки.
Объем
операции — гастротомия, прошивание
разрывов слизистой отдельными
узловыми или П-образными, или Z-образными
швами нерассасывающими
нитями. Целесообразно предварительно
захватить кровоточащие сосуды зажимами
и перевязать их. Ушивать разрывы следует
с нижнего их угла. Если прошивание
оказывается неэффективным, прибегают
к перевязке левой желудочной артерии
(операция Стойка).
В
послеоперационном периоде основное
внимание уделяют ликвидации анемии,
борьбе с парезом кишечника, профилактике
и лечению алкогольного делирия и
печеночной недостаточности, так как
высока угроза развития делирия.
Эрозивный
гастрит
Гастрит
является причиной кровотечений у 5-30%
больных со всеми кровотечениями.
Наиболее частая причина его возникновения
— употребление алкоголя. Чаще всего
диагноз геморрагического гастрита
ставится путем исключения других
заболеваний. Патогномоничных симптомов
нет. Основной метод диагностики — ФГС.
Кровотечение при геморрагическом
гастрите капиллярное (слизистая оболочка
«плачет» кровью).
Лечение
при геморрагическом гастрите консервативное
(см. — язвенная болезнь). Показана
эндоскопическая остановка кровотечения,
в том числе повторная.
Пептическая
язва анастомоза желудка, приводящей и
отводящей петель тонкой кишки.
Большое
значение имеет тщательный сбор анамнеза
о сроках и объеме выполненных операций,
характере и продолжительности болевого
синдрома.
Диагноз
уточняется при ФГС — необходимо
осматривать не только анастомоз, но
и отводящую, и приводящую петлю тощей
кишки.
Начинают
лечение с консервативных мероприятий
(см. — язвенная болезнь), делая упор
на максимальные дозы Н-блокаторов.
При
остановленном кровотечении после
купировании анемии показано дообследование
— рентгеноскопия желудка (размеры культи
желудка, ширина анастомоза, начало
эвакуации, ее окончание, ширина отводящей
петли и пассаж по ней, наличие заброса
бариевой взвеси в приводящую петлю
и время задержки в ней, наличие грыжи
пищеводного отверстия диафрагмы),
анализ желудочного сока (через 2 суток
после отмены всех Н2 Н-блокаторов,
антацидов и спазмалитиков), дуоденальное
зондирование.
После
купирования анемии больного целесообразно
перевести для дообследования в
специализированный хирургический
стационар.
Оперативное
лечение
при поступлении показано только при
продолжающемся кровотечении. Минимальный
объем — гастротомия, прошивание
кровоточащего сосуда в дне язвы, при
наличии технических возможностей —
стволовая ваготомия.
Соседние файлы в папке attachments
- #
- #
- #
- #
- #
22.05.20153.41 Mб24Стандарты хир.помощи Екатеринбург 2009.rtf
- #
Источник

