Оккультное кровотечение что это

Îêêóëüòèçì èçäàâíà ïðèâëåêàåò âíèìàíèå ÷åëîâå÷åñòâà, êàê è âñ¸ òàéíîå. Ñëîâî îêêóëüòíûé îçíà÷àåò ñêðûòûé, ïîòà¸ííûé, ïðåäñòàþùèé ëèøü ïðåä âçîðîì ïîñâÿù¸ííîãî, âîîðóæ¸ííîãî îñîáûìè çíàíèÿìè, äàþùèìè âåëèêóþ ñèëó.
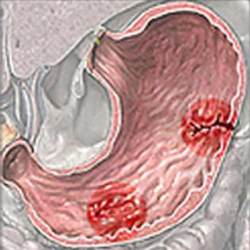
Îïðåäåë¸ííûå çíàíèÿ, â ñàìîì äåëå, ÿâëÿþòñÿ èñòî÷íèêîì ñîîòâåòñòâóþùèõ ñèë è âîçìîæíîñòåé. Çíàíèå òîãî, ÷òî ñêðûòî ïðîòåêàþùèå áîëåçíè êèøå÷íèêà (ýðîçèè, ÿçâû, ïîëèïû, ðàêîâûå îïóõîëè) ñîïðîâîæäàþòñÿ ìàëûìè, íå âèäèìûìè ãëàçîì, íî ðåãóëÿðíûìè âûäåëåíèÿìè êðîâè, äèêòóåò íåîáõîäèìîñòü àêòèâíîãî è ñâîåâðåìåííîãî îáíàðóæåíèÿ òàêîãî ðîäà îêêóëüòíîãî êðîâîòå÷åíèÿ. Îáíàðóæåíèå ñêðûòîé êðîâè â êàëå ó ëþäåé, îùóùàþùèõ ñåáÿ âïîëíå çäîðîâûìè, ïðåäîñòàâëÿåò âîçìîæíîñòü äèàãíîñòèêè ñåðü¸çíûõ è çà÷àñòóþ îïàñíûõ äëÿ æèçíè çàáîëåâàíèé íà ðàííåé ñòàäèè ðàçâèòèÿ, êîãäà îòñóòñòâóþò îñëîæíåíèÿ è âîçìîæíî ïîëíîå èçëå÷åíèå.
Êîãäà ñèìïòîìû ïîðàæåíèÿ êèøå÷íèêà âûðàæåíû îò÷¸òëèâî (êðîâàâûé ïîíîñ, áîëè â æèâîòå, íàðóøåíèå îïîðîæíåíèÿ êèøå÷íèêà â ñî÷åòàíèè ñî ñëèçèñòî-êðîâÿíèñòûìè âûäåëåíèÿìè èç ïðÿìîé êèøêè è ò.ï.), òî íåîáõîäèìîñòè â âûïîëíåíèè àíàëèçà íà ñêðûòóþ êðîâü íåò, òàê êàê àáñîëþòíî ïîêàçàíî ïðîâåäåíèå ýíäîñêîïè÷åñêîãî èëè ðåíòãåíîëîãè÷åñêîãî îáñëåäîâàíèÿ áåç ïðåäâàðèòåëüíîãî ëàáîðàòîðíîãî òåñòèðîâàíèÿ. Íî äàëåêî íå âñåãäà, îñîáåííî íà ðàííèõ ýòàïàõ ðàçâèòèÿ, ýðîçèâíî-ÿçâåííûå ïîðàæåíèÿ, ïîëèïû è îïóõîëè êèøå÷íèêà ïðîÿâëÿþòñÿ ÿâíûìè ñèìïòîìàìè. Ïîñëåäíèå ìîãóò áûòü ñêðûòûìè, çàâóàëèðîâàííûìè, îêêóëüòíûìè. Íà ñåãîäíÿøíèé äåíü èìååòñÿ íàä¸æíûé ñïîñîá îáíàðóæèòü îêêóëüòíîå (ñêðûòîå) êðîâîòå÷åíèå. Ýòî ñîâðåìåííûé èììóíîõèìè÷åñêèé òåñò íà ñêðûòóþ êðîâü â êàëå, êîòîðûé â îòëè÷èå îò óñòàðåâøèõ, íåòî÷íûõ ïðîá Ãðåãåðñåíà è Âåáåðà ðåàãèðóåò èñêëþ÷èòåëüíî íà ãåìîãëîáèí ÷åëîâåêà. Ïîýòîìó íå òðåáóåòñÿ óòîìèòåëüíîãî ñîáëþäåíèÿ ñïåöèàëüíîé òð¸õäíåâíîé äèåòû ïåðåä ïðîâåäåíèåì àíàëèçà (èñêëþ÷åíèå óïîòðåáëåíèÿ ìÿñà, îâîùåé è ôðóêòîâ).
Åñëè èììóíîõèìè÷åñêèé òåñò íà ñêðûòóþ êðîâü â êàëå ïîëîæèòåëüíûé, òî ïàöèåíòó íàñòîÿòåëüíî ðåêîìåíäóåòñÿ ïðîéòè ïðîôèëàêòè÷åñêîå ýíäîñêîïè÷åñêîå îáñëåäîâàíèå êèøå÷íèêà – êîëîíîñêîïèþ. Ïðîôèëàêòè÷åñêàÿ êîëîíîñêîïèÿ ïîçâîëÿåò ñâîåâðåìåííî îáíàðóæèòü ñåðü¸çíûå çàáîëåâàíèÿ, ïîñòàâèòü âåðíûé äèàãíîç è íàçíà÷èòü ýôôåêòèâíîå ëå÷åíèå.
Åæåãîäíîå îáñëåäîâàíèå íà ñêðûòóþ êðîâü â êàëå æåëàòåëüíî ïðîõîäèòü âñåì ïîñëå 40 ëåò. Îïðåäåëåíèå îêêóëüòíîé êðîâè – ñðàâíèòåëüíî íåäîðîãîé, íî ýôôåêòèâíûé ìåòîä ñêðèíèíãà, öåëü êîòîðîãî çàêëþ÷àåòñÿ â àêòèâíîì âûÿâëåíèè ïàöèåíòîâ, íóæäàþùèõñÿ â óãëóáë¸ííîì îáñëåäîâàíèè.  ÷àñòíîñòè, ýòî äåéñòâåííûé ìåòîä ñíèæåíèÿ âûñîêîé, íåïðåðûâíî ðàñòóùåé ñìåðòíîñòè íàñåëåíèÿ îò ðàêà êèøå÷íèêà, ïðåâðàòèâøåãîñÿ çà ïîñëåäíèå äâàäöàòü ëåò â çëîáîäíåâíóþ ñîöèàëüíóþ ïðîáëåìó. Åæåãîäíî â Ðîññèè çàáîëåâàþò ðàêîì êèøå÷íèêà îêîëî 60 òûñ., à óìèðàþò îò ýòîãî çàáîëåâàíèÿ îêîëî 40 òûñ. ÷åëîâåê, ñðåäè êîòîðûõ âñ¸ ÷àùå âñòðå÷àþòñÿ ëþäè ìîëîäîãî âîçðàñòà. Áîëåå ÷åì â 70% ñëó÷àåâ ðàê êèøå÷íèêà äèàãíîñòèðóåòñÿ â çàïóùåííîé ñòàäèè, êîãäà ïîëíîå èçëå÷åíèå âåñüìà ïðîáëåìàòè÷íî èëè íåâîçìîæíî. Åñëè ðåãóëÿðíî ïðîâîäèòü ñêðèíèíã, òî ñìåðòíîñòü îò ðàêà êèøå÷íèêà ìîæíî ñíèçèòü íà 30%! Ïîýòîìó ðàííÿÿ äèàãíîñòèêà ïîëèïîâ è ðàêà êèøå÷íèêà ÿâëÿåòñÿ àêòóàëüíîé ñîöèàëüíîé çàäà÷åé, òðåáóþùåé àäåêâàòíîãî ðåøåíèÿ.
Ñâîåâðåìåííîå îáíàðóæåíèå îêêóëüòíîãî (ñêðûòîãî) êèøå÷íîãî êðîâîòå÷åíèÿ ìîæåò èìåòü æèçíåñïàñèòåëüíîå çíà÷åíèå! Èçâëå÷ü ïîëüçó èç àíàëèçà êàëà íà ñêðûòóþ êðîâü ìîæåò êàæäûé, êòî âîâðåìÿ îñîçíàåò âàæíîñòü ýòîãî íåñëîæíîãî ëàáîðàòîðíîãî òåñòà.
Âëàäèìèð Ðóáöîâ
Источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Общие сведения
- Кровавая рвота – рвота красной или тёмно-коричневой кровью наблюдается при кровотечении из источника проксимальнее связки Трейца.
- Дёгтеобразный стул (мелена) – измененная (черная) кровь, выделяемая из прямой кишки (более 0,1 л крови за одну дефекацию), как правило наблюдается при кровотечении проксимальнее связки Трейца, но может выделяться и из восходящей ободочной кишки; ложная мелена возникает при приеме препаратов железа, висмута, лакричника, свёклы, черники, голубики, активированного угля.
- Кровянистые испражнения: выделение кала ярко-алого или каштанового цвета говорит о кровотечении ниже связки Трейца, но может возникнуть и в результате внезапного кровотечения из верхних отделов пищеварительного тракта (более 1 литра).
- Обнаружение скрытой крови в кале.
- Железодефицитная анемия.
Изменения в кровообращении – падение артериального давления более чем на 10 мм рт. ст. при ортостатической пробе говорит о снижении объёма циркулирующей крови более чем на 20% (а также потеря сознания, головокружение, тошнота, повышенное потоотделение, жажда).
Шок – систолическое артериальное давление менее 100 мм рт. ст. говорит о снижении объёма циркулирующей крови более чем на 30%.
Лабораторные данные – гематокритная величина может не отражать степени потери крови ввиду отсроченного транспорта внеклеточного матрикса. Умеренно выражены избыток лейкоцитов и тромбоцитов. Увеличение концентрации азота карбамида в крови указывает на кровотечения из верхних отделов пищеварительного тракта.
Факторы, способствующие развитию кровотечений в желудочно-кишечном тракте: преклонный возраст, сопутствующие патологии, нарушение свёртываемости крови, ИДС, шок. Негативные прогностические симптомы: повторное кровотечение, усиление кровотечения в стационаре, кровотечение из варикозных вен, кровотечения при язвенной болезни.
При обнаружении кровотечений из пищеварительного тракта необходимо своевременно проконсультироваться с врачом.
Кровотечение из верхних отделов пищеварительного тракта
Основные факторы
Язвенная болезнь желудка, гастрит (этанол, ацетилсалициловая кислота, нестероидные противовоспалительные препараты, стресс), воспаление слизистой пищевода, синдром Бурхаве (надрыв слизистой желудка в кардиальном отделе при рецидивирующей рвоте), варикоз вен пищевода и желудка.
Менее частые факторы: заглатывание крови (эпистаксис), рак пищевода, желудка или кишки, болезнь Менетрие (гипертрофический полиаденоматозный гастрит), расслоение аорты, тонкокишечный свищ, аномалия развития сосудов, телеангиэктазия, язва анастомоза, ангиит, дисплазия соединительной ткани, дискразия крови, фиброневрома, амилоидная дистрофия, гемобилия.
Диагностика
Осуществляется только после восстановления нормальной гемодинамики.
- Опрос и осмотр: употребление лекарственных препаратов (повышен риск кровотечения из верхних и нижних отделов желудочно-кишечного тракта при употреблении ацетилсалициловой кислоты и нестероидных противовоспалительных препаратов), перенесенная язва, генетический фактор, признаки цирроза, ангиита и т.д.
- Зондирование содержимого желудка через питательный зонд и анализ на наличие крови при признаках кровотечения из верхних отделов желудочно-кишечного тракта; вероятен ложноотрицательный результат при остановке кровотечения.
- Эндоскопия: точность – более 90%, дает возможность определить очаг кровотечения и возможность лечения; необходима при признаках варикозного расширения; аортокишечное шунтирование дает возможность найти поврежденную артерию в кратере язвы – признак высокой вероятности повторения кровотечения.
- Рентгенологическое обследование верхних отделов желудочно-кишечного тракта с сернокислым барием; идентификация патологии с точностью 85%, хотя источник кровотечения не всегда устанавливается; применяется вместо эндоскопии при хроническом сильном кровотечении.
- Выборочная мезентериальная артериография – в случаях, когда кровотечение препятствует нормальному проведению эндоскопии.
- Радионуклидная диагностика (меченые эритроциты или альбумин); используется как скрининг-обследование для определения возможности осуществления артериографии при переменном кровотечении из неопределённого источника
.
Кровотечение из нижних отделов пищеварительного тракта
Причины
Повреждение заднего прохода (геморрой, анальные трещины), повреждение прямой кишки, воспаление слизистой прямой кишки, колит (НЯК, гранулематозный энтерит, ишемический, бактериальный колит), полипоз толстого кишечника, рак толстой кишки, артериальная ангиодисплазия, дивертикулёз, инвагинация кишечника, язва, дискразия крови, ангиит, диффузные болезни соединительной ткани, фиброневрома, амилоидная дистрофия, употребление антикоагулянтов.
Диагностика
- Опрос и физикальное обследование.
- Осмотр ануса, прямой и сигмовидной кишки: исключить геморрой, трещины заднего прохода, язву, воспаление слизистой прямой кишки, рак.
- Засасывание содержимого желудка посредством питательного зонда (при признаках кровотечения из верхних отделов желудочно-кишечного тракта предпочтительнее эндокскопия).
- Клизма с сернокислым барием неэффективна при активном кровотечении.
- Артериография (при скорости кровотечения более 0,5 мл в минуту, иногда необходимо радионуклидное исследование как при кровотечении из верхних отделов желудочно-кишечного тракта): позволяет найти источник кровотечения или патологические нарушения в сосуде.
- Колоноскопия: лучший метод, но неосуществима при интенсивном кровотечении.
- Пробное чревосечение (крайнее средство).
Оккультное кровотечение
Как правило из тонкого кишечника. Обследуют тонкий кишечник рентгенологически после его контрастирования (введение трубки в тонкую кишку орально и контрастирование сернокислым барием), сканирование области меккелева дивертикула, эндоскопия тонкого кишечника или пробное чревосечение с интраоперационной эндоскопией тонкой кишки.
Лечение
- Необходима инъекция растворов в центральную вену через мягкий катетер, особенно пациентам с активным кровотечением и патологией сердца; наблюдение необходимых показателей жизнедеятельности, объёма мочевыделения, гематокритной величины (её падение может отставать). Рекомендуется промывание желудка перед эндоскопией; введение охлажденного раствора соли может растворить сгустки, поэтому рекомендуется тёплая жидкость. Для защиты дыхательной системы иногда необходима интубация трахеи.
- Иметь наготове кровь для гемотрансфузии – 6 порций при интенсивном кровотечении (1 порция – 0,45 л).
- Обсудить целесообразность хирургического вмешательства.
- Требуется сохранять уровень артериального давления введением физиологического солевого раствора, альбумина, свежезамороженной плазмы при циррозе, затем эритроцитарной массы (цельную кровь использовать при интенсивном кровотечении); сохранять гематокритную величину на уровне не ниже 0,25.
- Свежезамороженная плазма и витамин К (инъекция 0,01 г) у страдающих циррозом печени при нарушении свёртываемости крови.
- Инъекция препаратов кальция (внутривенно, напр. до 0,02 л 10%-го раствора кальциевой соли глюконовой кислоты в течение четверти часа), если снижается концентрация кальция в плазме крови (при гемотрансфузии цитратной крови).
- Эмпирическое медикаментозное лечение (антациды, блокаторы гистаминовых рецепторов (H2), омепразол) малоэффективно; анаприлин или надолол в количествах, достаточных для снижения вероятности вторичного или первичного варикозного кровотечения из сосудов пищевода (не принимать во время кровотечения); этинилэстрадиол или норэтистерон могут предупредить вторичное кровотечение из локализаций ангиодисплазии в желудочно-кишечном тракте, особенно у людей с синдромом нарушения функций почек. Специализированные лечебные меры. Варикозное расширение вен: внутривенная инъекция антидиуретического гормона с тринитроглицерином внутривенно, перорально или накожно, чтобы сохранить нормальное артериальное давление – более 90 мм рт.с., тампонада с помощью зонда Блэкмора, эндоскопическое склеивание или локальное соединение сосудов; язва с просматривающимся сосудом или регулярными кровотечениями – биполярная эндоскопия с тепловым или лазерным свёртыванием крови или эпинефрин внутривенно; гастрит: эмболизация или инъекция антидиуретического гормона в левую желудочную артерию; дивертикулёз: артериография брыжейки с инъекцией антидиуретического гормона; ангиодисплазия: эндоскопия толстой кишки и лазерная гемокоагуляция, патологические симптомы могут ослабиться после замены суженного клапана аорты.
Срочное хирургическое вмешательство необходимо при: неконтролируемом или безостановочном кровотечении, выраженном вторичном кровотечении, кишечной фистуле. При неконтролируемом кровотечении из варикозных вен необходимо провести ТВПШ.
Для профилактики заболеваний, вызывающих кровотечения пищеварительного тракта, необходимо придерживаться сбалансированной системы питания и вести здоровый образ жизни.
Перед применением необходимо проконсультироваться со специалистом.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник
О кровотечениях из нижних отделов желудочно-кишечного тракта (ЖКТ) принято говорить в тех случаях, когда источник кровотечения располагается в кишечнике дистальнее связки Трейтца. Кровотечения из нижних отделов ЖКТ могут быть явными (умеренно выраженными или массивными) или скрытыми (оккультными).
Этиология
Основные причины кровотечений из нижних отделов ЖКТ (их сравнительная частота может варьировать в зависимости от возраста) представлены следующим образом:
• ангиодисплазии тонкой и толстой кишки;
• дивертикулез кишечника (в том числе дивертикул Меккеля);
• опухоли и полипы толстой кишки;
• опухоли тонкой кишки;
• хронические воспалительные заболевания кишечника;
• инфекционные колиты;
• ишемические поражения кишечника;
• радиационный колит;
• туберкулез кишечника;
• геморрой и анальные трещины;
• инородные тела и травмы кишечника;
• аортокишечные свищи;
• гельминтозы.
Кавернозные гемангиомы и ангиодисплазии слизистой оболочки тонкой и толстой кишок (артериовенозные мальформации) оказываются причиной массивных кишечных кровотечений в 30% случаев. Выделяют три типа ангиодиспластических поражений кишечника.
Ангиодисплазии I типа выявляются “главным образом” у пожилых людей и локализуются в толстой кишке. Размеры пораженных сосудов обычно не превышают
5 мм, что затрудняет их диагностику даже при лапаратомии. Нередким бывает сочетание указанных сосудистых изменений со стенозом устья аорты или пролапсом митрального клапана.
Ангиодисплазии II типа носят, как правило, врожденный характер, выявляются у лиц моложе 50 лет, локализуются в тонкой кишке, имеют больший размер по сравнению с ангиодисплазиями I типа и обычно хорошо видны на операции.
К ангиодисплазиям III типа, обозначаемым обычно как синдром Вебера — Ослера — Рандю, относятся телеангиоэктазии, которые могут располагаться в любом отделе ЖКТ и сочетаться с телеангиоэктазией слизистой оболочки полости рта, носоглотки, а также кожных покровов. Этот синдром наследуется по аутосомно-доминантному типу, и его признаки у родственников больного часто удается выявить при сборе семейного анамнеза.
Дивертикулез кишечника как причина массивных кишечных кровотечений обнаруживается в 17% случаев. При этом, несмотря на более частую локализацию дивертикулов в левой половине толстой кишки, источником кровотечения служат преимущественно дивертикулы правой половины. Кровотечения чаще возникают при наличии дивертикулита, но могут наблюдаться и при отсутствии воспаления, развиваясь вследствие травматизации кровеносных сосудов. У большинства больных с дивертикулами кишечника кровотечения возникают однократно, однако у 20 — 25% пациентов отмечаются повторные геморрагии.
Массивные кровотечения у детей и лиц молодого возраста в редких случаях могут быть вызваны изъязвлениями слизистой оболочки дивертикула подвздошной кишки (дивертикула Меккеля). Изъязвленные злокачественные опухоли и полипы толстой кишки редко выступают причиной массивных кишечных кровотечений, чаще способствуя развитию умеренно выраженных или скрытых кровотечений.
Кровотечения могут встречаться при воспалительных заболеваниях кишечника (неспецифическом язвенном колите или болезни Крона), острых инфекционных колитах (например, псевдомембранозном колите), опухолях тонкой кишки (лимфомы), туберкулезе кишечника.
Другими причинами кровотечений из нижних отделов ЖКТ могут быть острые ишемические поражения кишечника, возникающие в результате тромбоза или эмболии ветвей мезентериальных артерий (при атеросклерозе, васкулитах, травме живота); радиационный колит, развивающийся у больных, получавших курсы лучевой терапии по поводу злокачественных новообразований органов брюшной полости и забрюшинного пространства (включая опухоли гинекологической и урологической сфер); анальные трещины; инородные тела в кишечнике и кишечные камни, вызывающие образование пролежней и изъязвлений стенки кишки; гельминтозы (например, анкилостомидоз); в редких случаях — амилоидоз и сифилис кишечника.
Профузное кишечное кровотечение может развиться в результате разрыва аневризмы брюшного отдела аорты в просвет двенадцатиперстной или тонкой кишок, которое возникает спонтанно или же оказывается поздним осложнением реконструктивных операций, проводимых на аорте. Иногда кишечное кровотечение наблюдается у спортсменов во время бега на марафонские дистанции.
У 5 — 10% больных с кровотечениями из нижних отделов ЖКТ, поступающих в стационар, причину геморрагии выявить так и не удается, несмотря на проведение комплексного инструментального обследования.
Клиническая картина
Во многих случаях явные кровотечения бывают умеренно выраженными и часто не сопровождаются общими симптомами (например, падением артериального давления). Иногда больные сообщают о периодически возникающих у них кишечных кровотечениях лишь при тщательном расспросе. Реже наблюдаются массивные кишечные кровотечения. Под ними понимают такие случаи кровотечений, при которых наблюдаются гиповолемия, артериальная гипотония, тахикардия и для стабилизации уровня гематокрита (на 30%) требуется переливание не менее 2 доз крови.
Определенное диагностическое значение имеет цвет выделяющейся крови. Чаще всего при кишечных кровотечениях отмечается появление неизмененной крови (гематохезия). Считается справедливым правило, которое гласит, что чем светлее выделяющаяся из прямой кишки кровь, тем дистальнее расположен источник кровотечения. Действительно, алая кровь свойственна преимущественно кровотечениям, связанным с поражением сигмовидной кишки, тогда как темно-красная кровь (цвета “бургундского вина”) указывает обычно на локализацию источника кровотечения в более проксимальных отделах толстой кишки. В то же время кровотечения, обусловленные поражением тонкой кишки, могут в ряде случаев манифестироваться в виде мелены, тогда как типичная гематохезия может, наоборот, сопровождать кровотечения из верхних отделов ЖКТ (табл. 1).
При кровотечениях, связанных с поражением перианальной области (геморрой, трещины), выделяющаяся кровь (в виде следов на туалетной бумаге или капель, попадающих на стенки унитаза) обычно не смешана с калом, который в таких случаях сохраняет присущую ему коричневую окраску. Если источник кровотечения располагается проксимальнее ректосигмоидного отдела толстой кишки, то кровь бывает более или менее равномерно перемешана с калом, так что идентифицировать его нормальную коричневую окраску, как правило, не удается.
Наличие болей в животе, предшествующих эпизоду кишечного кровотечения, свидетельствует в пользу острых инфекционных или хронических воспалительных заболеваний кишечника, острых ишемических поражений тонкой или толстой кишки. Внезапные резкие боли в животе, сопровождающиеся затем кишечным кровотечением, могут быть обусловлены разрывом аневризмы аорты в просвет двенадцатиперстной кишки. Боли в области прямой кишки, сопровождающие акт дефекации или усиливающиеся после нее, наблюдаются обычно при геморрое или трещине заднего прохода. Безболевое массивное кишечное кровотечение может отмечаться при дивертикулезе кишечника, телеангиэктазиях, изъязвлении дивертикула Меккеля (табл. 2).
Важное диагностическое значение имеют другие клинические симптомы, сопутствующие кишечным кровотечениям. Остро возникшая лихорадка, боли в животе, тенезмы и диарея свойственны инфекционным заболеваниям толстой кишки. Длительная лихорадка, потливость, похудание, диарея часто присутствуют в клинической картине туберкулеза кишечника. Наличие лихорадки, артрита, афтозного стоматита, узловатой эритемы, первичного склерозирующего холангита, поражений глаз (ирита, иридоциклита) характерно для хронических воспалительных заболеваний кишечника.
Сочетание гематохезии, болей в животе, диареи, лихорадки, геморрагических высыпаний на симметричных участках кожных покровов, полиартрита, изменений в анализах мочи (гематурия, протеинурия) может говорить о наличии у больного геморрагического васкулита (болезни Шенлейна — Геноха). При радиационном проктите имеющиеся симптомы (учащенный стул, тенезмы) нередко сочетаются с клиническими проявлениями лучевого энтерита (обильный водянистый стул, стеаторея, признаки синдрома мальабсорбции).
Диагностика
К диагностическим методам, применяемым для установления источника кровотечений из нижних отделов ЖКТ, относятся:
• пальцевое ректальное исследование;
• исследование кала на скрытую кровь;
• аноскопия;
• ректороманоскопия;
• колоноскопия;
• ангиография;
• сцинтиграфия;
• компьютерная томография и ЯМР.
Установление возможного источника кровотечения из нижних отделов ЖКТ предполагает тщательный сбор анамнеза заболевания (например, выявление предшествующих курсов лучевой терапии по поводу рака простаты или женских половых органов, обнаружение отягощенной наследственности в отношении колоректального рака или наличия семейного полипоза толстой кишки и т.д.). Анкилостомидоз встречается у лиц, профессия которых связана с работой в шахтах, тоннелях, на плантациях.
В ряде случаев ценные диагностические данные можно получить при общем обследовании больного. Так, обнаружение телеангиэктазий на коже и видимых слизистых может свидетельствовать о наличии таких же телеангиэктазий на слизистой оболочке кишечника. Выявление синдрома портальной гипертензии у больного с циррозом печени способно объяснить причины упорных геморроидальных кровотечений и т.д.
При подозрении на связь гематохезии с поражением прямой кишки причины кровотечения (геморроидальные узлы, анальные трещины, злокачественные опухоли и ворсинчатые аденомы) могут быть установлены уже при ректальном пальцевом исследовании, а также при аноскопии (в условиях хорошего освещения). При этом важно иметь в виду, что обнаружение геморроидальных узлов еще не исключает наличия любой другой причины кишечных кровотечений (в частности, злокачественной опухоли).
Более чем у 90% больных источник кишечного кровотечения удается обнаружить при эндоскопическом исследовании толстой кишки (ректороманоскопия или высокая колоноскопия) (рис. 1-2). Современная эндоскопическая техника позволяет детально осмотреть не только толстую кишку, но и различные отделы тонкой кишки на достаточно протяженном участке. Так, при неспецифическом язвенном колите в процессе эндоскопического исследования удается выявить гиперемию, отек и зернистость слизистой оболочки, ее легкую ранимость, точечные кровоизлияния, а в более выраженных стадиях заболевания — язвы с гнойным экссудатом и псевдополипы. Афтозные язвы, изменяющие рельеф слизистой кишечника по типу “булыжной мостовой”, и кишечные фистулы при болезни Крона отмечаются реже, чем при неспецифическом язвенном колите, сопровождающемся кишечными кровотечениями. Диагноз подтверждается гистологическим исследованием, при котором обнаруживаются характерные абсцессы крипт (при неспецифическом язвенном колите) и эпителиоидно-клеточные гранулемы (при болезни Крона).
У больных с ишемическим колитом при эндоскопическом исследовании выявляются отек и синюшная окраска слизистой оболочки кишечника, подслизистые геморрагии, поверхностные язвы. При этом в 85% случаев изменения локализуются в области селезеночного изгиба ободочной кишки и дистальнее его.
Для туберкулеза кишечника характерна эндоскопическая картина язв и псевдополипов. Специфическая природа изменений подтверждается при обнаружении микобактерий туберкулеза в кишечном содержимом и эпителиоидных гранулем с многоядерными клетками Пирогова-Лангханса при гистологическом исследовании. Радиационный колит характеризуется гранулематозным поражением слизистой оболочки толстой кишки, появлением кровоизлияний, язв, участков ишемического некроза.
При геморрагиях, связанных с дивертикулезом толстой кишки, эндоскопическое исследование позволяет выявить признаки активного или состоявшегося кровотечения, сходные с таковыми при кровотечениях из верхних отделов ЖКТ язвенной этиологии (некровоточащие видимые кровеносные сосуды, свежий тромб в дивертикуле и др.).
Если при использовании эндоскопических методов источник кишечного кровотечения установить не удается, применяются селективная ангиография и сцинтиграфия.
При ангиографии с заполнением бассейна верхней и нижней брыжеечных артерий можно обнаружить выход контрастного вещества из кровеносных сосудов (экстравазаты) в просвет кишечника. Метод оказывается полезным в диагностике кишечных кровотечений, связанных с дивертикулезом и ангиодисплазией, и дает положительные результаты в 40 — 85% случаях, если объем кровопотери превышает 0,5 мл в 1 мин.
Сцинтиграфия, проводимая с эритроцитами, меченными пертехнетатом технеция (99тТс) или тромбоцитами, меченными 111In, позволяет выявить источник кровотечения, если объем кровопотери превышает 0,05 — 0,1 мл в 1 мин. Сцинтиграфия считается более чувствительным методом диагностики кишечных кровотечений, чем ангиография, и к тому же относится к неинвазивным методам. Вместе с тем сцинтиграфия требует больше времени для проведения и, кроме того, сопровождается накоплением радиоактивных изотопов в печени и селезенке, что может маскировать экстравазаты данной области и, таким образом, затруднять интерпретацию результатов исследования.
Традиционные методы рентгенологического исследования (ирригоскопия, в том числе и с двойным контрастированием) не выявляют непосредственно источник кровотечения, однако могут помочь в диагностике заболеваний, способных быть его причиной (например, опухолей).
По показаниям могут использоваться и другие методы исследования: ультрасонография (включая эндоскопическую), определение раково-эмбрионального антигена, исследование кала на патогенную микрофлору, специальные серологические исследования. В диагностике аортокишечных фистул может оказаться полезным применение компьютерной томографии или магнитной резонансной томографии.
Если перечисленные диагностические методы не позволяют обнаружить причину кровотечения, то при его продолжении и прогрессировании анемии ставится вопрос о проведении диагностической лапаротомии. При диагностической лапаротомии также далеко не всегда удается выявить источник кровотечения, однако ее эффективность можно повысить при интраоперационном проведении эндоскопического исследования кишечника.
Оккультные кишечные кровотечения распознаются только при обнаружении положительной реакции кала на скрытую кровь. Тесты для выявления скрытой крови широко используются в настоящее время в скрининговых исследованиях, проводимых с целью раннего распознавания колоректального рака.
Лечение
В 80% случаев острые кишечные кровотечения останавливаются самопроизвольно. При умеренно выраженных кровотечениях проводят консервативную терапию, характер которой определяется заболеванием, послужившим причиной их развития.
В тех случаях, когда кишечные кровотечения бывают обусловлены дивертикулезом, их остановка в 90% случаев достигается с помощью инфузии вазопрессина во время проведения ангиографии. При этом катетер может быть оставлен в месте введения для пролонгированной инфузионной терапии, поскольку в течение первых 48 ч кровотечение нередко рецидивирует. В процессе ангиографии мезентериальных сосудов для остановки кровотечения применяют также чрескатетерную эмболизацию (например, правой толстокишечной артерии). У больных с дивертикулезом кишечника, у которых кровотечение остановить не удается или кровотечение возникает повторно в течение 48 ч, сопровождается шоком и требует применения в сутки свыше 6 доз крови, проводят хирургическое лечение (операция гемиколэктомии или субтотальной колэктомии с наложением илеоректального анастомоза) (табл.3).
Остановка кровотечений, обусловленных ангиодисплазиями слизистой оболочки кишечника, предполагает применение электрокоагуляции (монополярной) или лазерной коагуляции.
При кровотечениях, связанных с острыми ишемическими поражениями кишечника, в начальной стадии можно попытаться восстановить кровоток с помощью вазодилатирующих средств или реваскуляризирующих операций. При развитии осложнений (инфаркт кишки, перитонит) проводится операция резекции пораженного участка.
При кишечных кровотечениях, причиной развития которых является геморрой, назначают послабляющую диету, прием 10% раствора хлорида кальция внутрь, введение свеч с новокаином, экстрактом белладонны и эпинефрином в прямую кишку. В упорных случаях при кровоточащем геморрое (если нет выпадения узлов) проводят инъекционное лечение с помощью введения в область узлов склерозирующих растворов (например, этилового спирта с новокаином). При некупирующемся геморроидальном кровотечении применяют хирургические способы лечения (операцию перевязки узлов или их иссечение).
Обязательным является проведение базисной терапии основного заболевания, послужившего причиной возникновения кишечных кровотечений.
Литература
1. Jensen DM Current management of severe lower gastrointestinal bleeding. Gastrointest Endoscop 1995,41, 71-73.
2. Levine JS, Klloi H-U, Oehler G Gastroenterologische Differentialdiagnostik Stuttgart-New York, 1995.
3. Rosen AM, Fleischer DE Lower gastrointestmal bleeding updated diagnosis and management.Geriatrics 989.44, 49-60.
4. Sharma R, Gorbein M Angiodysplasia and lower gastrointestmal bleeding in elderly patients. Arch Intern Med 1995,155, 807-812
5. Waye JD Diagnosis and treatment ol lower intestinal bleeding. Current topics in gastroenterology and hepatology (EdGNJTytgat, M van Blankenstein) Stuttgart-New York, 1990, 23-3.
Источник

