Научные статьи по мастопатии
C тех пор, как учение о предраковых заболеваниях и состояниях получило в онкологии всеобщее признание, рассеялись сомнения в том, что такие поражения молочной железы, как дисгормональная гиперплазия (мастопатия), узловая и диффузная, в особенности с атипической пролиферацией эпителия, могут (в определенном проценте случаев) являться предшественниками рака молочной железы. Раннее выявление рака молочной железы является важной стратегией снижения смертности от этого заболевания и является целью программ скрининга, проводимых в целом ряде стран. В нашей стране более 70% случаев заболеваний молочных желез выявляют у себя сами женщины и лишь менее 10% – врачи общей лечебной сети, смотровых кабинетов и при проведении профосмотров.
Проблема профилактики
Возможности первичной профилактики мастопатии и рака молочной железы ограничены в связи с тем, что эти заболевания имеют многофакторную этиологию, включая наследственность и влияние окружающей среды. Возможно, многие факторы нам еще не известны. Выполнение задач первичной профилактики мастопатии и рака молочной железы требуют решения проблем восстановления и сохранения окружающей среды, уменьшения влияния различных канцерогенов на организм женщины, нормализации семейной жизни, осуществления своевременной детородной функции и грудного вскармливания ребенка. Вторичная профилактика заключается в выявлении и лечении различных нарушений эндокринной системы, функции печени и щитовидной железы, заболеваний органов женской половой сферы. Если первичная профилактика мастопатии и рака молочной железы в большей степени относится к социальной сфере, то вторичная профилактика является прерогативой медицинской науки и практики.
Атипические пролиферативные изменения молочных желез зависят от сочетания различных факторов:
1) сопутствующие или перенесенные
заболевания гениталий;
2) неблагоприятные факторы
репродуктивного характера;
3) заболевания печени;
4) нарушение активности щитовидной
железы;
5) длительные, тяжелые
психотравмирующие ситуации.
Патогенез мастопатии
Молочные железы женщин в силу своих физиологических особенностей находятся в состоянии постоянной смены процессов пролиферации и инволюции, связанной с фазами менструальных циклов и соответствующим им различным уровнем половых гормонов. На процессы пролиферации эпителия молочных желез оказывают влияние эстрогены и прогестерон, вырабатываемые яичниками и корой надпочечников, а также гонадотропные гормоны передней доли гипофиза, в первую очередь фолликулостимулирующий гормон. В период беременности на процессы гиперплазии молочных желез большое влияние оказывают гормоны, вырабатываемые плацентой.
Деятельность желез внутренней секреции, влияющих на процессы физиологической пролиферации эпителия молочных желез, регулируется диэнцефало-гипофизарной системой и корой головного мозга. В процессе жизни женщин встречается большое число разнообразных вредных воздействий, нарушающих эту стройную нейрогуморальную систему (аборты, воспалительные заболевания половых органов, функциональные и органические заболевания нервной системы и др.) и ведущих к развитию дисгормональных расстройств, резкому колебанию гормонального равновесия, изменению секреции половых и гонадотропных гормонов. Эти причины способствуют развитию фолликулярных кист, персистирующих фолликулов в яичниках, развитию ановуляторных циклов, нарушению гормонального равновесия, в первую очередь в сторону гиперэстрогенизации.
Лечение больных мастопатией включает в себя лечение неврозов, сопутствующих гинекологических заболеваний наряду с рекомендациями вести нормальную половую жизнь, заканчивать беременность родами и кормить грудью.
Под влиянием гормональных сдвигов нарушаются процессы физиологической эволюции и инволюции в молочных железах, развиваются очаги патологической пролиферации эпителия. Суммируясь на протяжении многих лет, эти изменения ведут к развитию мастопатии, а в ряде случаев на их фоне развивается малигнизация. Связь риска развития мастопатии и рака молочной железы с воздействием экзогенных эстрогенов, применяемых в виде пероральных контрацептивов, изучалась достаточно широко. Последние данные, в отличие от ранних наблюдений, позволяют предположить повышение риска развития патологии молочной железы у некоторой группы женщин.
Имеются убедительные данные о сочетании изменений функции щитовидной железы с резким снижением уровня гормонов желтого тела. Существует представление о взаимоотношении между функцией щитовидной железы и тиреотропной функцией гипофиза, а также влияния последней на лютеинизирующую функцию гипофиза.
При диффузной форме мастопатии показана консервативная терапия.
Узловые формы мастопатии, внутрипротоковые папилломы и доброкачественные опухоли подлежат хирургическому лечению.
В связи с этим у части больных мастопатией изменение состояния тиреотропной функции гипофиза может вызвать угнетение секреции лютеинизирующего гормона и нарушение овариального цикла, следствием чего и является возникновение патологических дисгормональных процессов в молочных железах. Отсюда следует, что применение микродоз йодистого калия с целью стимуляции секреции лютеинизирующего гормона является рациональным средством для лечения больных мастопатией в комплексе таких мероприятий, как лечение неврозов, сопутствующих гинекологических заболеваний наряду с рекомендациями вести нормальную половую жизнь, заканчивать беременность родами и кормить грудью. В гормональном обмене большая роль принадлежит печени. Возникающие изменения в молочных железах могут быть связаны с гиперэстрогенизацией, вызванной нарушением инактивации эстрогенов при различных заболеваниях печени.
Терминология и классификация
В литературе можно встретить множество терминов, обозначающих различные формы и стадии дисгормональной гиперплазии: мастальгия, мазоплазия, мастодиния, болезнь Минца, фиброаденоматоз, мастопатия и др. В силу этого целесообразно пользоваться международной гистологической классификацией опухолей молочной железы.
Клинически удобнее всего различать две формы мастопатии: диффузную и узловатую. Такое деление заболевания удобно, так как оно определяет терапевтическую тактику врача. Диффузная мастопатия клинически проявляется болезненным набуханием молочных желез, которое может усиливаться во второй фазе менструального цикла, выделениями из сосков. При пальпации молочных желез определяется грубая дольчатость, тяжистость и мелкая зернистость, выраженные в одной или обеих молочных железах. Боли и уплотнения в молочных железах и выделения из сосков при диффузной мастопатии бывают непостоянными и могут периодически усиливаться и уменьшаться, особенно после начала менструаций. Встречается эта форма чаще у молодых, менструирующих женщин.
Узловая мастопатия является следующей стадией заболевания. Она характеризуется появлением постоянных очагов уплотнения в одной или обеих молочных железах, причем эти уплотнения могут быть одиночными и множественными. Кроме этих уплотнений, сохраняются признаки диффузной мастопатии: грубая дольчатость, зернистость, тяжистость, выделения из сосков. Такие симптомы, как умбиликации, лимонные корки, утолщения складки ареолы, втяжение соска при фиброзно-кистозной мастопатии, отсутствуют, регионарные лимфоузлы не должны быть увеличены.
Разделение мастопатии на диффузную и узловую формы удобно для клиницистов, однако морфологически при доброкачественных дисплазиях различают две основные формы: непролиферативную и пролиферативную. К собственно предраку относят пролиферативные формы мастопатии с гиперпластическими разрастаниями эпителия и дисплазией (Э.В. Гольберт, Г.А. Франк, 1980).
Скрининг рака молочной железы
По данным различных авторов, частота развития рака на фоне мастопатии неодинакова. Это зависит от длительности заболевания, периода наблюдения за больными с мастопатией и трактовки морфологами пограничных состояний.
Раннее выявление патологических изменений в молочной железе является целью программы скрининга рака молочной железы, проводимой в целом ряде стран, начиная с 1970 г. Способность маммографии к более раннему, чем при осмотре, выявлению опухолей очень маленького размера (менее 1 см) не ставит под сомнение этот метод. Большие надежды возлагаются на УЗИ молочных желез, особенно у женщин в возрасте до 30 лет. Необходимо также пропагандировать самообследование молочных желез у женщин всех возрастных групп.
Лечение
Развитие мастопатии часто происходит на фоне хронических воспалительных процессов в половых органах, дисфункции яичников, заболеваний щитовидной железы, печени в сочетании с функциональными расстройствами нервной системы. У каждой больной мастопатией следует выявить основную причину или фон, на котором развилось заболевание. Лечение необходимо начинать с воздействия именно на выявленную причину, что в ряде случаев может положительно сказаться на клинической симптоматике диффузной мастопатии. Больной могут быть даны советы в отношении нормализации половой жизни, необходимости иметь беременность, роды с обязательным длительным кормлением ребенка грудью.
1. Лечение микродозами йодистого калия направлено на нормализацию лютеиновой функции яичников и ановуляторных циклов. Назначают 0,25% раствор йодистого калия по 1 десертной ложке 1 раз в день после еды в течение 4 – 6 мес.
2. Препараты, улучшающие функцию печени: карсил, легалон, эссенциале.
3. Лечение витаминами проводится с целью улучшения функции печени, принимающей участие в инактивации эстрогенов. Рекомендуются витамины В6, А, Е, а также аскорбиновая кислота, принимающая участие в образовании стероидных гормонов. Суточная доза витамина С должна составлять не менее 1 г.
4. Мастодинон – комбинированный препарат растительного происхождения. Устраняет неполноценность желтого тела яичников и дисбаланс между эстрадиолом и прогестероном. Нормализует вторую фазу менструального цикла. Препарат применяют по 30 капель 2 раза в сутки (утром и вечером) не менее 3 мес.
5. Кламин вырабатывают из бурых морских водорослей, кроме комплекса природных биологически активных веществ содержит большую группу микроэлементов, включает калий, кальций, йод, серебро и др.
6. Возможно применение андрогенов, но оно целесообразно для женщин в период климакса, когда речь идет не о нормализации функций яичников, а о подавлении их эстрогенной активности. С этой целью возможно применение метиландростендиола по 15 мл в день, лечение проводят не менее 2 мес (либо тестобромлинид).
7. Парлодел – препарат, подавляющий секрецию пролактина, назначают при гиперпролактинемии в дозе 5,0 мл в день в течение 4 мес. При нормальном содержании пролактина и выраженной мастодинии препарат назначают во второй фазе цикла с 10-го по 25-й день не менее 4 мес.
8. Даназол – ингибитор гипофизарных гонадотропных гормонов, прежде всего лютеинизирующего и фолликулостимулирующего. Применяют по 200 мг в день в течение 3 мес.
9. Седативные и успокаивающие средства.
Целесообразно применение сборов трав, включающих в себя валериановый корень, пустырник, шиповник, кукурузные рыльца, бессмертник. При нагрубании и болях в молочных железах во второй фазе цикла целесообразно применение мочегонных средств – березовые почки, лист брусники, добавляемые к указанному сбору трав.
В последние годы появляются публикации о применении антиэстрогенов (тамоксифена) для профилактики рака молочной железы у женщин в группах повышенного риска. Однако не следует забывать о тех осложнениях, которые могут возникнуть при длительном применении тамоксифена: тромбофлебиты, катаракта, полипоз и рак эндометрия. В настоящее время разработаны так называемые чистые антиэстрогены, обладающие выраженной антиэстрогенной активностью, но не дающие побочных явлений, однако достаточного опыта по их применению в нашей стране пока нет.
Консервативная терапия допустима лишь при диффузной форме мастопатии. Узловые формы мастопатии, внутрипротоковые папилломы и доброкачественные опухоли подлежат хирургическому лечению –секторальной резекции со срочным гистологическим исследованием.
Литература
1. Справочник по онкологии. М.: КАППА 1996; с. 195–9.
2. Клинические и эндокринологические исследования при мастопатии и раке молочной железы. Н.А. Огнерубов, Н.Е. Кушлинский, И.А. Ткачева. Воронеж: Истоки 1998.
3. Предраковые состояния. Под ред. Р.Л. Картера. М: Медицина 1987; 113–49.
4. Клиническая онкология. Под ред. Н.Н. Блохина, Б.Е. Петерсона. М: Медицина 1979; 1: 616–86.
Источник
Библиографическое описание:
Нишанова Ю. Х., Хайдарова Г. Б. Современные возможности диагностики фиброзно-кистозной мастопатии молочной железы // Молодой ученый. 2015. №4. С. 100-104. URL https://moluch.ru/archive/84/15676/ (дата обращения: 13.03.2020).
Актуальность проблемы. Молочные железы (МЖ) как часть репродуктивной системы женщины — сложный в анатомическом и функциональном отношении орган, претерпевающий выраженные циклические изменения [1,5,7]. Из общего количества пациенток с заболеваниями репродуктивной системы, почти 2/3 обращаются к врачу с жалобами на заболевания МЖ. У большинства из них уже при первом осмотре и клиническом обследовании выявляют те или иные отклонения от нормы. Наряду с этим в 10–20 % случаев при диспансеризации женщин, не предъявляющих жалоб, при инструментальном (РМ, УЗИ) исследовании выявляют патологические изменения, которые требуют дальнейшего наблюдения, а иногда и дообследования [4].
В МЖ женщин репродуктивного периода происходят смена пролиферативных и регрессивных изменений в эпителиальных и опорных тканях, а нарушение сложных гормональных взаимоотношений изменяет чередование циклических процессов в организме, что приводит к возникновению заболеваний, морфологическим субстратом которых является пролиферация эпителия выводных протоков и железистых структур, в виде диффузных и диффузно-узловых изменений, которые выявляются у 39 % обследованных женщин и именуются мастопатией [7,11]. Мастопатия является самым распространенным доброкачественным заболеванием МЖ и встречается у 20–60 % женщин, чаще в возрасте 30–50 лет [6].
Дисплазия МЖ (фиброзно-кистозная мастопатия) представляет собой группу гетерогенных заболеваний, характеризующихся широким спектром пролиферативных и регрессивных изменений ткани молочной железы с нарушенным соотношением эпителиального и соединительнотканного компонентов. Также широко употребляются термины: диффузная фиброзно-кистозная мастопатия (согласно МКБ-10: диффузная кистозная мастопатия — diffusecysticmastopathy), дисплазия молочной железы.
Интерес к разным формам мастопатии, и другим доброкачественным заболеваниям МЖ, объясняется, прежде всего, отношением к ним как к предопухолевым заболеваниям, на фоне которых может развиваться рак МЖ. По мере накопления знаний, сформировалось представление о том, что мастопатия является фоном для развития рака МЖ [3]. Большое значение в формировании групп риска возможного развития рака МЖ, имеют доброкачественные патологические изменения в МЖ.
Современные методы диагностики (РМ, УЗИ) позволяют детально охарактеризовать пальпируемое объемное образование (киста, липома, фиброаденома, фиброз и т. д.).
Цель исследования: определение информативной возможности различных методов лучевой диагностики мастопатии у больных с доброкачественным поражением молочных желез.
Материалы и методы
Под нашим наблюдением находилась группа больных из 70 человек с фиброзно-кистозной мастопатией и 10 человек, обратившихся для профилактического осмотра молочной железы, на базе Республиканского онкологического центра МЗ РУз по возрасту от 35 до 60 и старше (Табл.1.)
Таблица 1
Распределение обследованных женщин по возрасту
Возрастные группы | 25–30 лет | 30–35 лет | 35–45 лет | 45–60 > | Всего, % |
Количество женщин | 31 | 35 | 8 | 6 | 80 |
% | 38,7 % | 43,6 % | 10 % | 7,7 % | 100 % |
Как видно из табл.1, самое большое количество наблюдений было в возрастной группе 30–35 лет 43,6 %, самая малая группа в старшей возрастной категории от 45 и старше 7,7 %.
Было сформировано две группы:
1-я — пациентки с подозрением на фиброзно-кистозную мастопатию — 70 женщин.
2-я — контрольная — 10 человек. Поводом для обращения послужили симптомы, вызвавшие у женщин подозрение на болезни молочных желез для установления диагноза.
Маммография МЖ выполнялась в двух проекциях на аппарате MINDRAY- DC-3.
Обсуждение результатов
При первичной обследовании проводили осмотр и пальпацию, которые выполнялись в вертикальном (с опущенными, а затем поднятыми вверх руками) и горизонтальном положении женщины. При осмотре молочной железы учитывали аномалии (добавочные молочные железы), изменение формы и объема, изменение цвета кожных покровов (наличие и степень выраженности венозного рисунка, кожные симптомы). Пальпаторно обследовали всю железу последовательно по квадрантам и область субмаммарной складки. При пальпации молочных желез определяли участки болезненных уплотнений без четких границ в виде тяжей, а также грубые железистые дольки в виде «булыжной мостовой». Довольно часто встречалась локальная болезненность. Указанные изменения были наиболее выражены в верхненаружных квадрантах, которые в функциональном отношении являются наиболее активными.
Основными клиническими проявлениями мастопатии различных форм были: боль или болевые ощущения в молочной железе, которые усиливались за несколько дней до менструации и прекращались или уменьшались после ее окончания. Боли имели различную интенсивность и характер. По мере прогрессирования заболевания боли становились более длительными, сохранялись даже после окончания менструации, а иногда в течение всего менструального цикла. Часто больные жаловались на нарушение сна, обострение хронических соматических заболеваний, развивались нервно-психические нарушения.
Инструментальное обследование
Учитывая большое количество этиологических факторов и особенности ФКМ, диагностика и лечение заболевания были индивидуальными, с учетом причин, приводящих к мастопатии. Диагноз «мастопатия» устанавливали только после того, как комплексное диагностические обследование, включающее клиническое исследование, маммографию, ультразвуковое исследование, и другие методы исключили наличие в МЖ опухолевого образования.
В 1-й группе наблюдения были женщины детородного возраста (25–30 лет -31 больная, и 35 — до 40 лет, после 40 лет — рентгеномаммография) и для диагностики ФКБ МЖ в этой группе мы определили два крайне важных условия:
1. осмотр и пальпация только в первой половине менструального цикла;
2. пальпация в двух положениях больной— стоя и лежа.
На основании комплексного клинического, маммографического, УЗИ и РТМ-обследования у 70 пациенток была диагностирована мастопатия различной формы: диффузная форма ФКМ, фиброзная мастопатия, кистозная мастопатия. Как показали проведенные исследования, нормальная маммографическая картина МЖ при наличии клинико-анамнестических данных в пользу очаговой патологии имела место у 47 из 70 (67,1 %) обследованных женщин.
В сравнительном аспекте нами изучена чувствительность маммографии и сонографии в выявлении фиброаденом. При выполнении маммографии из 70 обследованных женщин фиброаденомы диагностированы у 51, что составило 72,8+3,8 %. При выполнении ультразвукового исследования доброкачественные опухоли обнаружены у 67 женщины (95,7+2,6 %), т. е. чувствительность сонографии оказалась выше на 23 %.
Все фиброаденомы, выявленные на УЗИ, не превышали 20 мм в диаметре. Кисты имели размеры от 10 до 35 мм, и только в одном наблюдении киста достигала 120 мм. Необходимо отметить, что помимо типичных признаков в 19 % наблюдений фиброаденомы имели нечеткость контуров, в 9,0±2,6 % случаев контур образования был неровный. За счет анэхогенных зон наблюдалась неоднородность внутренней структуры в 4,0±1,8 % случаев, ослабление акустического сигнала позади образования — в 1,7±1,1 %. Подобное разнообразие ультразвуковой картины фиброаденом было обусловлено особенностями акустических свойств окружающих тканей.
При ультразвуковом исследовании определялись множественные кистозные образования от 0,5 до 1,5 см в диаметре. При выраженной диффузно-узловой ФКМ отмечалось преобладание плотного «ячеистого» фона с отеком тканей; при ультразвуковом исследовании обеих молочных желез кист мало, их размеры не превышали 1 см в диаметре.
При рентгенологическом исследовании у больных с выраженной ФКМ с преобладанием кистозного компонента структура молочной железы была представлена чередованием просветлений и затемнений округлой, овальной или неправильной формы в сочетании с хаотически расположенными плотными фиброзными тяжами и отеком тканей.
Рентгенологическая картина диффузной мастопатии с преобладанием железистого компонента и диффузной ФКМ с преобладанием фиброзного компонента была схожей и характеризовалась наличием множественных теней неправильной формы с нечеткими расплывчатыми контурами. Каждая тень соответствовала участку лобулярной гиперплазии. В совокупности очаги затемнения давали неоднородную неравномерную тень, занимающую почти всю молочную железу (Рис.1)
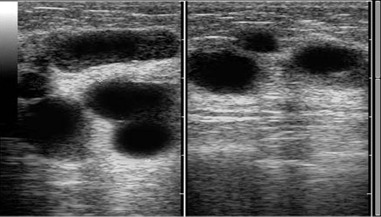
Рис. 1. Рентгенограмма. Фиброзно-кистозная мастопатия с преобладанием кистозного компонента
Таким образом, приоритетными методами диагностики заболеваний МЖ в настоящее время являются рентгенологическая маммография и ультразвуковое исследование. Эти два метода не конкурируют между собой, а дополняют друг друга. Достоинство маммографии: высокая информативность (чувствительность до 95 %, специфичность до 97 %), возможность визуализации непальпируемых образований, возможность выполнения широкого спектра инвазивных и неинвазивных методик, используемых для диагностики и лечения ряда заболеваний, возможность объективной оценки динамики течения заболевания. К недостаткам методы относят: дозовая нагрузка, низкая информативность метода у молодых женщин при плотном фоне МЖ, нежелательность использования у женщин моложе 35 лет, а также в период беременности и лактации.
УЗИ сонография прочно заняла место одного из основных методов диагностики заболеваний МЖ. Её преимущества: безопасность в плане дозовой нагрузки, что позволяет использовать его многократно без ограничений, даже у беременных и кормящих женщин; высокая разрешающая способность, что особенно важно при плотном фоне МЖ у молодых женщин; возможность визуализации рентгенонегативных новообразований, расположенных вблизи грудной стенки; дифференциальная диагностика солидных и полостных образований— стопроцентная диагностика кист любого размера, при этом без дополнительных вмешательств дает возможность судить о состоянии эпителия выстилки кисты; визуализация регионарных лимфатических узлов; возможность выполнения прицельных пункционных биопсий пальпируемых и непальпируемых образований под объективным визуальным контролем. К недостаткам метода можно отнести: отсутствие визуализации органа в целом; малая информативность при жировой инволюции тканей; субъективность интерпретации полученного изображения, обусловленная уровнем квалификации врача и техническими параметрами используемых УЗ-сканера и УЗ-датчиков.
Во всех случаях наиболее эффективным является комплексное использование клинического и рентгенологического исследований, УЗИ и РТМ-диагностики, но с преобладанием возможностей каждого из них в зависимости от конкретной клинической ситуации.
Литература:
1. Бурдина Л. М. Диагностика и лечение доброкачественных патологических изменений молочных желез // Терапевтический архив. 1998; 10 (70): 37–41.
2. Мкртчян, Н. С. Ультразвуковая диагностика в оценке эффективности лечения мастопатии: Автореф. дис… канд.мед.наук.-М.,2005.- 22 с.
3. Мустафин Ч. К. Комплексная диагностика и лечение диффузной мастопатии //Гинекология.-2011.-№ 11.-С.29–31.
4. Ордиянц И. И. Комплексный подход к диагностике и лечению гинекологических и маммологических заболеваний // Маммолог. — 2005. — № 1. -С.12–17.
5. Рожкова Н. И., Фомин Д. К., Назаров А. А. Роль электроимпендансной маммографии в диагностике заболеваний молочных желез //Функциональная диагностика.- 2008.-№ 6.-С.51–52
6. Тагиева, Т. Т. Фиброзно-кистозная болезнь молочных желез в практике гинеколога (диагностика, прогнозирование, тактика ведения): Дис…. доктора мед.: — Москва, 2009–253 с.
7. Коган И. Ю. Фиброзно-кистозные изменения молочных желез (мастопатия) и гормональная контрацепция // Российский вестник акушера-гинеколога. 2009; 3: 35–40.
8. Kibil W1, Hodorowicz-Zaniewska D, KuligJ.Mammotome biopsy under ultrasound control in the diagnostics and treatment of nodular breast lesions — own experience//Pol PrzeglChir.- 2012 May;84(5).-Р.242–6.
9. Nandakumar V., Kelbauskas L, Hernandez K. F. Isotropic 3D nuclear morphometry of normal, fibrocystic and malignant breast epithelial cells reveals new structural alterations //PLoS One.- 2014;7(1).-Р.292–30.
10. Sangma M. B., Panda K., Dasiah S. A clinico-pathological study on benign breast diseases // J ClinDiagn Res.- 2013 Mar;7(3).-Р.503–6.
11. Tominaga J., Hama H, Kimura N. Magnetic resonance imaging of intraductalpapillomas of the breast. //J Comput Assist Tomogr.- 2011.- Jan-Feb;35(1).-Р.153–7
Основные термины (генерируются автоматически): молочная железа, женщина, фиброзно-кистозная мастопатия, MINDRAY, функциональное отношение, отек тканей, неправильная форма, менструальный цикл, кистозный компонент, широкий спектр.
Источник
