Надо ли делать маммографию при мастопатии
Современная медицина рассматривает мастопатию как доброкачественные видоизменения в тканях молочных желез. Такая болезнь появляется в любом возрасте, но чаще всего беспокоит женщин с 35 до 50 лет.
Мастопатия может развиться у детей, подростков, женщин репродуктивного возраста и даже в период менопаузы. К тому же симптоматика заболевания может быть ярко выраженной или вовсе не беспокоить, что часто является причиной позднего обращения женщин за медицинской помощью.
Существует несколько форм фиброзно-кистозной мастопатии и каждая из них требует тщательной диагностики и комплексного лечения, ведь несвоевременное врачебное реагирование может стать причиной развития куда более сложных и опасных состояний для организма.
Диагностируют узловую и диффузную мастопатию при помощи различных методов:
- пальпирование молочных желез;
- маммография;
- УЗИ;
- рентгенография;
- пункционная биопсия;
- допплерография;
- дуктография;
- МРТ и КТЛМ (компьютерная томографическая лазерная маммография).
Каждый из представленных методов может использоваться при подозрении на фиброзно-кистозную мастопатию. Какая конкретно диагностика будет необходима, решает лечащий врач, ведь не все методы могут быть информативными и безопасными в том или в другом случае. Так, например, рентгенография противопоказана в период гестации.
Если диагностируется диффузная или узловая мастопатия, в качестве дополнительной диагностики маммолог может назначить СВЧ-радиометрию, которая позволяет выявить разницу между зло- и доброкачественными образованиями. Особенно при выраженных диффузных изменениях. Также узловая и диффузная мастопатия может стать поводом для проведения пневмоцистографии, которая используется при диагностике внутрикистозных изменений.
Что касается МРТ, то такой метод может быть рекомендован в качестве дополнительной диагностики, если необходимо выявить опухолевые образования, которые не определяются при пальпировании. Особенно если есть подозрения на узловую или диффузную мастопатию.
Пальпирование при фиброзно-кистозной мастопатии

Как правило, обследование у маммолога состоит из осмотра и мануальной диагностики. Уже на первом приеме врач определит, насколько сформированы молочные железы, их форму, симметричность. Специалист осмотрит кожные покровы на предмет наличия пигментных пятен, покраснений, отечности. Определит, если ли патологические выделения из сосков.
Пальпирование молочных желез при мастопатии чаще всего позволяет выявить крупные уплотнения. Маммолог отметит, есть ли болезненность при надавливании, тем более, что осмотр проводится два раза: в сидячем и лежачем положении тела.
Если осмотр у маммолога плановый, то, чтобы исключить гормональное влияние, пальпирование проводят на 6-7-й день от начала менструации. В случае первичного обращения за медицинской помощью осмотр проводят сразу же, но с учетом менструального цикла.
Маммография при диффузной и узловой мастопатии
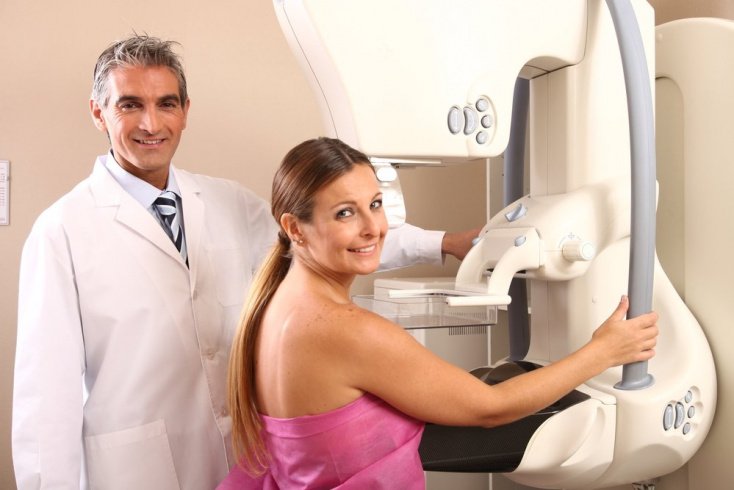
Маммография позволяет точно и быстро определить наличие патологических изменений в молочных железах, выявить распространенность процесса и узнать точный характер опухолевого роста. Именно маммография является одним из самых информативным методов диагностики состояния молочных желез.
Если у пациентки диагностируется узловая или диффузная мастопатия, маммография чаще всего назначается в двух проекциях — прямой и боковой. И проводят ее в первой фазе менструального цикла, приблизительно на 7-10-й день от начала менструации.
Не только фиброзно-кистозная мастопатия является причиной для проведения маммографии. Назначают такую диагностику иногда:
- на плановых осмотрах женщин, которые входят в группу риска;
- при выявлении каких-либо изменений в тканях молочных желез, что были определены благодаря физикальной диагностике;
- перед назначением гормонального лечения;
- для контроля состояния здоровья онкологических больных;
- перед любым хирургическим вмешательством на молочной железе.
Маммография имеет множество преимуществ. Стоит выделить:
- точность;
- простоту применения;
- эффективность при диагностике мелких образований.
Именно маммография позволяет проводить пункцию под контролем, получать изображение органа в нескольких проекциях, оперативно диагностировать диффузную и узловую мастопатию, визуализировать различные небольшие образования, которые при пальпации просто не определяются.
УЗИ при узловой и диффузной мастопатии
При помощи ультразвука молочные железы можно исследовать в любое время и даже в период гестации. УЗИ позволяет выявить диффузные изменения в молочных железах, а также наличие кист и расширение протоков.
Назначают ультразвуковое исследование не только при диффузной или узловой мастопатии. Врач может рекомендовать УЗИ:
- беременным женщинам и тем, кто кормит грудью;
- женщинам на профилактическом осмотре;
- при болезнях молочных желез;
- в рамках контроля при воспалительных процессах;
- во время пункции молочной железы.
Ультразвуковая диагностика не вредна, безболезненна и предоставляет сведения о состоянии молочных желез. К тому же, перед тем, как пройти обследование, подготовка не нужна.
Именно от своевременной и точной диагностики зависит правильная постановка диагноза. Диффузная, как и узловая, мастопатия требует срочного врачебного реагирования, ведь терапия, проведенная на поздних сроках развития болезни, может не дать желаемых результатов и затянуться на долгое время.
Консультация маммолога при мастопатии
Лечить нарушения, связанные с тканями молочных желез, аптечными средствами самостоятельно или использовать средства народной медицины опасно. Фиброзно-кистозная мастопатия может стать причиной развития куда более опасных состояний для здоровья.
Консультация маммолога поможет вовремя выявить заболевание, в том числе и мастопатию, а также существенно снизить риски развития осложнений.
Источник
Всем привет На маммографию я попала как в сказке — случайно и в целом зря Тогда я была в данном плане совершенно «зеленая» и не знала, что ее обычно назначают девушкам в возрасте 40+, если к ней нет объективных медицинских показаний, а у меня их не было! Да и возраст был неподходящий — 32 года.
Было банальное желание врача срубить денег Но обо всем по порядку.
С болями в груди я обратилась сначала в поликлинику, а потом в частную клинику. Диагноз был поставлен, как я сейчас уже понимаю, совершенно банальный и обычный — фиброзно-кистозная мастопатия.
С этим диагнозом живет большая часть женщин нашей планеты. Нынешний доктор, к которому я регулярно хожу проверять свою грудь, утверждает, что это так называемый, выдуманный диагноз, появление которого — вина технического прогресса.
Раньше не было возможностей «видеть» кисты в груди, никто и не заморачивался. Тем более, что кисты — это следствие, а не причина. Устрани гормональный разлад в организме — избавишься от кист, или по крайней мере, они не будут причинять никаких неудобств.
Врач частной клиники, впервые озвучившая мне «страшный» диагноз, заявила ничтоже сумняшеся, что маммография мне обязательно показана и сделать ее надо так же обязательно в Институте рака. И даже сказала, у какого именно врача.
В общем, рука руку моет. Но я в Институт рака не пошла. Потому что не люблю ждать. В день, когда мне озвучили мою фиброзно-кистозную мастопатию, я собиралась закрыть вопрос с диагнозом и получить назначение для лечения.
Поэтому недолго думая, я прошла 50 метров, зашла в обычную поликлинику и поинтересовалась, кто мне сделает маммографию. И мне ее сделали. Даже уже не помню за деньги или бесплатно. Кажется гривен за 50. Без всякой записи и прочей тягомотины.
Процедура, мягко говоря, не из приятных. Мне попался какой-то аппарат, который был похож на стол. На него я положила свою грудь, числом две штуки, и тут тетенька-рентгенолог с иезуитским коварством прижала мою грудь сверху крышкой, да еще и дотянула ее так, что я думала, начну сейчас кричать от боли.
Вывод — маммография, это больно! Процедура издевательская совершенно. Зато только она позволяет выявить рак, узи как правило бессильно при маленьких размерах опухолей. Но! Нормальный врач видит на узи картину, при которой стоит отправлять пациентку еще и на маммографию. Если никаких факторов, показывающих на необходимость этого исследования нет, маммографию не делают!
Но моя-то врач из частной клиники надеялась, что я дойду до Института рака и в итоге ей перепадет выгода. О том, что лишний раз «светить» грудь, да еще и без показаний к этому вредно, она естественно не думала. А зачем? Грудь-то не ее! Тьфу
Доктор, рассмотревшая мои снимки спросила, зачем меня к ней послали? Заявила, что никаких показаний не было к маммографии и предложила просто контролировать кисты на узи раз в полгода — это совершенно стандартная схема.
Она же предложила мне оригинальное решение проблемы, родить еще одного ребенка и выкормить его грудью Забегая вперед могу сказать, мне это не помогло.
В итоге доктор предложила мне попить Витокан, но это был тогда неаптечный БАД (это сейчас его можно в аптеке купить без проблем) и в итоге был назначен Мастодинон. Что из этого вышло, я описала в отзыве о Мастодиноне.
Делать ли маммографию или нет, должен безусловно решать врач. Причем не врач-хапуга, а нормальный доктор, которому вы доверяете самое ценное, что у вас есть — свое здоровье!
Маммография безусловно нужна, если есть к ней показания, потому что, как я уже говорила, диагностика ранних стадий онкологии молочной железы возможна только с ее помощью, если брать во внимание нетравмирующие методы (биопсия безусловно травматичнее и пункция тоже).
Еще мой постоянный доктор объяснил, что пациенткам старшего возраста в менопаузе тоже назначают маммографию, а не узи, потому что под влиянием гормональных изменений, железистая ткань в груди заменяется жировой и на узи уже многого не разглядишь.
Вывод — маммография, процедура очень неприятная и болезненная, но временами необходимая. Однако прежде чем ее делать, убедитесь в ее необходимости. Возможно стоит проконсультироваться с несколькими специалистами, чтобы убедиться, что на вас не хотят просто нажиться.
Четыре звезды потому что процедура бывает необходима, но пять поставить не могу, чересчур болезненно, могли бы уж методику придумать так, чтобы грудь не травмировать еще и физически, достаточно ей и облучения.
Будьте здоровы
Спасибо, что прочитали до конца
Читайте мои отзывы о гормональных препаратах:
Норколут
Дюфастон
Отзыв о биорегуляторе яичников Овариамин
И другие мои отзывы обо всем на свете
Источник
Фиброзно-кистозная мастопатия — заболевание груди доброкачественного характера, характеризующееся нарушением соотношения железистой и соединительной тканей вследствие гормонального дисбаланса организма. Подобные структурные изменения приводят нарушению нормального кровоснабжения, развитию новообразований, периодическим грудным болям, а также может стать основой для развития опухоли злокачественного характера.
Как показывает статистика последних лет, количество женщин, страдающих фиброзно-кистозной болезнью, неуклонно увеличивается. На настоящий момент каждая третья женщина в репродуктивном возрасте так или иначе сталкивается с мастопатией железистой ткани. Если же в организме женщины наблюдается любая другая гинекологическая патология, то риск развития структурных нарушений в груди увеличивается на 90 процентов. В том числе в 3-5 раз увеличивается возможность развития злокачественного процесса.
Фиброзно-кистозной мастопатией страдают как молодые девушки, так и женщины постарше. Случаи подростковой мастопатии чаще всего характеризуются диффузным ее типом, в то время как у женщин от 35 лет повышен риск развития единичных больших кист, локализованных в верхней области груди.
Виды.
С точки рения клинических проявлений заболевание имеет две формы:
- диффузную — развивается у молодых женщин и характеризуется сильными болями и выделениями из сосков разных оттенков;
- узловую — развивается у женщин постарше и характеризуется болями, прощупываемыми уплотнениями и незначительными выделениями из сосков.
С точки зрения активности разрастания эпителия обычно выделяют:
- пролиферативную (с разрастанием клеток эпителия);
- непролиферативную (без разрастания клеток эпителия).
Симптомы.
Признаки фиброзно-китозной мастопатии весьма разнообразны, причем проявляться они могут как параллельно, так и по отдельности. Симптомы выглядят следующим образом:
- боли разной степени выраженности (зависит от стадии мастопатии), обостряющиеся во время менструации;
- наличие не имеющих четкого контура уплотнений в молочной железе (обнаруживается при самообследовании);
- ощущение тяжести в области груди;
- увеличение объема груди до 20 процентов от исходного состояния;
- повышенная чувствительность груди (мастодиния);
- увеличение подмышечных лимфоузлов (выявляется у 1 из 10 исследуемых);
- наличие незначительных выделений разных оттенков из сосков (как при надавливании, так и самопроизвольно).
Нередко заболевание в предменструальный период сопровождается метеоризмом, мигренью, излишней раздражительностью.
Причины.
Основная причина появления фиброзно-кистозной мастопатии это прежде всего дисгормональное расстройство. Обычно развитие мастопатии провоцируют повышенная выработка эстрогена и пониженная секреция прогестерона.
К причинам, обуславливающим подобные гормональные нарушения, можно отнести:
- патологии эндокринной системы;
- заболевания щитовидной железы;
- болезни печени, связанные с нарушением расщепления гормонов (цирроз, гепатит);
- воспалительные заболевания яичников (обычно аднексит);
- наследственность;
- травмы молочных желез;
- устойчивые вредные привычки (курение, употребление спиртных напитков);
- некоторые инфекционные заболевания;
- частые аборты;
- отказ от кормления грудью;
- частые психоэмоциональные стрессы.
Диагностика.
Первым и, несомненно, важнейшим методом диагностики фиброзно-кистозной мастопатии молочной железы на ранних стадиях считается метод пальпации и постоянного самостоятельного наблюдения. При обнаружении каких-либо уплотнений в груди или выделений из сосков, рекомендуется сразу обратиться к врачу для дальнейшего осмотра, в ходе которого будут назначены маммография и ультразвуковое исследование молочных желез. Также при необходимости могут быть назначены такие инвазивные процедуры, как биопсия и пункция, а также лабораторные исследования крови на содержание эндокринных гормонов.
Лечение.
Лечить фиброзно-кистозную мастопатию необходимо только при достаточно сильной выраженности симптомов или подозрении на онкологию. Если же заболевание дает знать лишь за несколько дней до менструации, то наилучшим вариантом является постоянное наблюдение.
Главным методом лечения мастопатии на сегодняшний день является гормональная терапия, проводящаяся с целью восстановления сбалансированного гормонального фона. Она предусматривает длительное употребление следующих медицинских препаратов:
- андрогены — направлены на подавление синтеза гормонов гипофиза;
- антиэстрогены — предназначены для стимуляции развития железистых тканей;
- гестагены — необходимы для повышения уровня прогестерона;
- группа препаратов, подавляющих синтез пролактина.
При фиброзно-кистозной мастопатии витамины групп Е, А, С, В и различные витаминные комплексы также могут замедлить процесс развития заболевания.
Также необходимо следить за питанием. Рекомендуется по возможности ограничить употребление кофе, спиртных напитков, крепкого чая и шоколада. Рекомендуется побольше есть овощей, фруктов, растительной клетчатки.
Источник
30 августа 20191241,2 тыс.
Есть несколько видов рака, которые можно выявить на ранней стадии и эффективно пролечить. К ним относится рак молочной железы. Самым доступным и информативным способом его обнаружения является маммография.
О ней мы и расскажем в инструкции, которую составили вместе с резидентом Высшей школы онкологии Анной Ким.
Что такое и для чего используется маммография?
Маммография — это рентгеновский снимок, который позволяет врачам обнаружить изменения в молочной железе женщины начиная с ранних стадий. От стадии заболевания и размера опухоли зависит объем лечения — чем раньше выявлено заболевание, тем проще и легче его лечить.
Маммография используется для скрининга (о чем мы и продолжим говорить) или для диагностики, когда уже известно, что у женщины есть какие-то образования или даже поставлен диагноз рак.
Бояться ее не нужно. По статистике, только на 1-2 из 1000 скрининговых маммографических снимков приходится злокачественная опухоль молочной железы.
Из чего состоит процедура?
Чтобы получить качественное изображение, грудь помещают на нижнюю пластину машины, а верхняя опускается и сжимает молочную железу на несколько секунд. Потом эта операция повторяется в другой плоскости. Так получается качественное и информативное изображение в двух проекциях.
В чем плюсы и минусы маммографии?
Маммография — дешевая и проверенная возможность выявить рак молочной железы на ранней стадии.
За 50 лет благодаря маммографии смертность от рака молочной железы среди женщин в странах с высоким уровнем дохода, где охват скринингом превышает 70%, снизилась на 20% — 30% — данные Всемирной организации здравоохранения.
При маммографии может быть ложноположительный и ложноотрицательный результат. Это значит, что неточный положительный результат может вызвать ненужный стресс. А упущенный диагноз уменьшает значимость этой процедуры.
Поэтому иногда после маммографии требуется дополнительное обследование. Для этого в диагностике рака молочной железы используется триада: маммография, УЗИ молочных желез и пункция (или биопсия) новообразования.
Все остальные диагностические процедуры, кроме маммографии, являются уточняющими. К ним относятся УЗИ, МРТ молочных желез, маммолимфосцентиграфия, томографичекое исследование молочной железы, маммо-тест (биопсия опухоли под контролем маммографии).
А рентгеновское излучение мне не повредит?
Доза излучения при маммографии небольшая, даже меньше, чем при флюорографии. Преимущества маммографии перевешивают любой возможный вред от маленькой дозы излучения, которая составляет у современных аппаратов около 0,4 миллизиверта на одну процедуру сос канированием обеих желез в двух проекциях.
Для сравнения: за час полета на самолете человек получает дозу излучения в размере 0,1 миллизиверта.
А как быть с маммографией, если у меня есть грудные имплантаты?
Делать маммографию в таких случаях можно и нужно. Иногда врачу может понадобиться несколько снимков, если у вас была маммопластика. Поэтому обязательно предупреждайте своего лечащего врача и рентгенлаборанта о том, что у вас есть имплантаты.
С какого возраста женщине нужно начать проходить маммографию и как часто?
На этот вопрос у врачей из разных стран нет единого ответа. В Америке маммографию советуют делать раз в 2 года, а проводить скрининг начинают с 50 лет и до 75. Причем в периоде с 40 до 50 лет он тоже может проводиться, но только по желанию женщины.
В Великобритании женщины проверяются с 50 до 70 лет раз в три года. Почему рекомендации разнятся от страны к стране? Дело в разнице идей о том, как сбалансировать потенциальные выгоды и вред от скрининга.
Важно! Если в вашей семье были онкологические заболевания до 60 лет, проконсультируйтесь о схеме скрининга со специалистом.
Какие результаты я могу получить?
Все результаты снимка врач анализирует по шкале BI-RADS. Эта система помогает стандартизованно разделить все находки на снимке по категориям от 0 до 6.
0 категория
Произошла какая-то ошибка. Изображение получилось некачественным, из-за того, что вы двигались во время процедуры или на снимке получились тени. Нужно пройти маммографию заново.
1 категория
Нормальная ткань без изменений.
2 категория
Доброкачественные новообразования — липомы, фиброаденомы и другое. Такие находки отмечаются в карте, чтобы помочь врачам сравнивать историю маммографий.
3 категория
Уплотнения вероятнее доброкачественные, но требуется активное наблюдение. Это значит, что вам, скорее всего, придется сделать еще серию маммографий.
4 категория
Вероятное злокачественное образование. Необходимо использовать дополнительные исследования.
5 категория
Высокая вероятность злокачественного образования.
6 категория
Уже подтвержденное злокачественное образование.
Маммография — это больно?
Некоторые женщины испытывают дискомфорт от сжатия груди между пластинами аппарата. Сжатие молочных желез не требует много времени — всего несколько секунд. Обязательно скажите рентгенолаборанту, если вам больно.
Где я могу сделать это исследование бесплатно?
Маммография входит в диспансеризацию, которую может пройти бесплатно каждый гражданин России по ОМС. Согласно приказу Министерства здравоохранения, с 39 лет проходите маммографию раз в три года, а с 50 до 70 — раз в два. В отдельных случаях врач может порекомендовать маммографию в более раннем возрасте.
Что делать со снимком после маммографии?
- Сохраните аналоговый снимок, если исследование было аналоговым.
- Попросите переписать цифровой снимок на диск или флешку.
- Обязательно сохраняйте маммографические снимки. Это позволит потом получить второе мнение у другого врача, а также самостоятельно сохранить историю исследований молочной железы.
В каких случаях маммография противопоказана?
Таких случаев нет. Однако чувствительность метода сильно зависит от плотности ткани железы.
Почему маммографию практически не делают в молодом возрасте?
Молочную железу в молодом возрасте почти полностью занимает плотная железистая ткань. Из-за нее на маммографическом снимке очень сложно разглядеть уплотнения.
Около 40-45 лет у женщин начинается инволюция — железистая ткань заменяется на жировую, которая выглядит прозрачной на снимке. Поэтому маммография становится эффективной — на контрасте с прозрачной жировой тканью врач легко может увидеть образования.
А как же УЗИ молочных желез? Почему не обойтись только им?
Ультразвуковое исследование (УЗИ) используют как дополнительный метод диагностики.
Оно подходит скорее для доброкачественных образований, чтобы определить их состав. Или используется у молодых женщин, которых что-то беспокоит, а маммография в их случае менее чувствительна, чем УЗИ. На нем хорошо видна структура железистой ткани и нужны ли еще дополнительные обследования.
Важно! Приходите на УЗИ и маммографию молочных желез лучше сразу после менструации (в начале менструального цикла).
Результат УЗИ очень сильно зависит от аппарата и профессионализма специалиста, который его делает. Поэтому лучше делать такие исследования в проверенном месте в одно и тоже время менструального цикла.
За помощь в научном редактировании статьи благодарим врача-онколога, резидента Высшей школы онкологии Александра Петрачкова.
Лизавета Бабицкая, Profilaktika.Media, Источник.
Источник

