Мкб острая язва желудка с кровотечением
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Кровоточащая язва желудка.
Кровоточащая язва желудка
Описание
Кровоточащая язва желудка. Осложнение язвенной болезни, заключающееся в истечении крови в полость желудка из поврежденных сосудов (аррозированных артерий, вен или капилляров). Симптомы определяются выраженностью кровотечения; основные проявления – рвота «кофейной гущей», «дегтеобразный» стул, признаки гиповолемии и системных нарушений гемодинамики. Важнейшим методом диагностики является эзофагогастродуоденоскопия, в ходе которой может быть выполнен гемостаз. Лечение в большинстве случаев хирургическое; при малом объеме кровопотери, а также у пациентов группы высокого риска проводится консервативная остановка кровотечения.
Дополнительные факты
Кровоточащая язва желудка – одно из наиболее распространенных осложнений язвенной болезни желудка, которое встречается у 10-15% пациентов всех возрастных групп и составляет около 50% всех желудочно-кишечных кровотечений. Однако статистика неточная: большой процент случаев просто не регистрируется — необильная кровопотеря маскируется симптомами обострения основного заболевания. Наиболее часто данное патологическое состояние развивается при язвах, локализованных на малой кривизне желудка. Желудочное кровотечение является актуальной проблемой гастроэнтерологии, поскольку его распространенность растет, и, несмотря на постоянное совершенствование методов эндоскопического, медикаментозного гемостаза и ранней диагностики, летальность сохраняется высокой – около 9%.
Кровоточащая язва желудка
Причины
Наиболее часто кровотечением осложняются хронические каллезные, острые язвы желудка при наличии у пациента патологии сердечно-сосудистой системы, а также язвенные дефекты, развивающиеся на фоне применения глюкокортикостероидов. Основными причинами развития данного осложнения являются прогрессирование воспалительно-деструктивных процессов в зоне дефекта, повышенная проницаемость капилляров, а также нарушение свертывания крови. Обычно кровоточит аррозированная артерия, реже – вена или большое количество мелких сосудов, локализованных в области дна язвы (в таком случае развивается скрытое диапедезное кровотечение). Формированию кровоточащей язвы могут способствовать механические или химические травмы слизистой, физическое или психоэмоциональное перенапряжение, нейротрофические и тромбоэмболические поражения стенки желудка и гиповитаминозы.
Причиной тяжелого состояния пациентов является кровопотеря. При потере менее 15% объема крови существенных нарушений системной гемодинамики нет, так как активируются защитные механизмы: спазм сосудов кожи и органов брюшной полости, открытие артериовенозных шунтов, повышение ЧСС. Кровоток в жизненно важных органах сохраняется, и в условиях прекращения кровопотери объем циркулирующей крови восстанавливается за счет естественных депо. При потере более 15% ОЦК генерализованный спазм кровеносных сосудов, значительное повышение частоты сокращений сердца и переход межтканевой жидкости в сосудистое русло изначально имеют компенсаторный характер, а затем патологический. Нарушается системный кровоток, страдает микроциркуляция, в том числе в сердце, головном мозге, почках, развивается артериальная гипотензия, истощаются механизмы компенсации. Возможно развитие печеночной, почечной недостаточности, отека головного мозга, инфаркта миокарда и гиповолемического шока.
Симптомы
Симптомы данного патологического состояния определяются степенью кровопотери и продолжительностью кровотечения. Скрытые кровоточащие язвы проявляются общей слабостью, головокружением, бледностью кожи. Гемоглобин в кислой среде желудка метаболизируется, приобретая темный цвет, и в случае рвоты характерно окрашивание рвотных масс в цвет «кофе с молоком».
В случае профузного кровотечения основным признаком является кровавая рвота, которая может быть однократной или повторяющейся. Рвотные массы имеют характерный цвет «кофейной гущи». В редких случаях массивного кровотечения из артерии возможна рвота алой кровью со сгустками.
Обязательным признаком кровоточащей язвы желудка с потерей более 50 мл крови является «дегтеобразный» стул, возникающий через несколько часов или на следующий день. При кровотечении, объем которого не превышает 50 мл, каловые массы нормальной консистенции окрашены в темный цвет.
Многие пациенты отмечают усиление интенсивности симптомов язвенной болезни (боли в желудке, диспепсических явлений) за несколько дней, а также их исчезновение с началом кровотечения (симптом Бергмана). Возможны также такие признаки, как жажда, сухость кожи, снижение диуреза, болезненность при пальпации живота.
Вялость. Жажда. Металлический привкус во рту. Привкус во рту. Рвота. Рвота с кровью. Ретикулоцитоз.
Диагностика
Консультация гастроэнтеролога с детальным изучением анамнеза заболевания, жалоб пациента и объективных данных позволяет предположить наличие данной патологии даже при малом объеме кровопотери. При объективном обследовании пациента обращает на себя внимание бледность кожных покровов, снижение тургора кожи, возможна болезненность при пальпации живота в эпигастральной области. В общем анализе крови определяется снижение гемоглобина и эритроцитов.
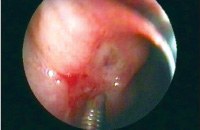
Обязательным методом диагностики при желудочном кровотечении является эзофагогастродуоденоскопия. Диагностическая эндоскопия проводится во всех случаях, когда есть обоснованные подозрения на наличие язвенного кровотечения. Единственным противопоказанием является агональное состояние пациента, когда результаты исследования не могут повлиять на исход заболевания. ЭГДС позволяет визуализировать источник кровотечения, дифференцировать кровоточащую язву от других причин желудочно-кишечного кровотечения. В большинстве случаев диагностическая процедура переходит в лечебную. Доказано, что ранний эндоскопический гемостаз значительно снижает частоту рецидивов, необходимость хирургических вмешательств, а также летальность.
Дифференциальная диагностика
Дифференциальная диагностика проводится с желудочным кровотечением другой этиологии: при злокачественных опухолях, полипах желудка, синдроме Маллори-Вейса, патологии свертывающей системы крови, сердечно-сосудистой системы.
Лечение
Подозрение на кровоточащую язву желудка является прямым показанием к экстренной госпитализации пациентов в хирургическое отделение. Категорически недопустимо обследование в амбулаторных условиях. Всем пациентам назначается строгий постельный режим, полный голод (после остановки кровотечения – диета Мейленграхта). Консервативный гемостаз включает переливание препаратов крови, плазмы, введение фибриногена, аминокапроновой кислоты, хлористого кальция, викасола, атропина, а также пероральный прием аминокапроновой кислоты. Консервативное лечение может быть проведено пациентам группы высокого риска (пожилой возраст, тяжелая сопутствующая патология), а также при легкой и средней степени тяжести кровотечения.
В настоящее время разработаны эффективные методы эндоскопического гемостаза: термические (электрокоагуляция, термозонд, лазерная, радиочастотная и аргоноплазменная коагуляция), инъекционные (местное введение адреналина, новокаина, физиологического раствора и склерозантов), механические (остановка гастродуоденального кровотечения путем клипирования или лигирования кровоточащих сосудов при гастродуоденоскопии) и использование гемостатических материалов (биологического клея, гемостатического порошка).
Показаниями к проведению хирургического лечения являются тяжелая степень кровотечения независимо от типа язвы, сочетание с другими осложнениями язвенной болезни (пенетрацией, пилородуоденальным стенозом), повторные и не останавливающиеся под влиянием консервативных методов гемостаза кровотечения. Конкретный выбор операции определяется локализацией язвы и индивидуальными особенностями. Может быть выполнена резекция желудка по Бильрот I или II, иссечение, ушивание язвы желудка, прошивание сосудов дна язвенного дефекта, возможно сочетание с ваготомией.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: K25.0
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки / K25 Язва желудка
Определение и общие сведения[править]
Эпидемиология
Язвенные гастродуоденальные кровотечения составляют от 50 до 80% всех кровотечений из верхних отделов ЖКТ. В мире частота язвенных кровотечений составляет 103 на 100 000 населения, при этом только в США ежегодно госпитализируют около 300 000 таких пациентов. По данным МЗ России, в 2014 г. с кровоточащими язвами были госпитализированы 44 224 пациента, умерли около 6% из них.
Этиология и патогенез[править]
Клинические проявления[править]
Распознавание кровотечений из верхних отделов ЖКТ, как правило, не представляет особых трудностей, хотя требует от хирурга предельной настороженности и внимательности, особенно по отношению к пациентам, находящимся в тяжёлом состоянии в связи с сопутствующими заболеваниями. Принципиально важно выделение трёх узловых этапов диагностического алгоритма:
• установление факта кровотечения в ЖКТ;
• верификация источника кровотечения и прогнозирование его рецидива;
• оценка степени тяжести кровопотери.
Установление факта желудочно-кишечного кровотечения
Клинические проявления данной формы внутреннего кровотечения можно разделить на две группы симптомов: общие признаки кровопотери и симптомы, обусловленные попаданием крови в верхние отделы ЖКТ.
Общие признаки кровопотери: слабость, головокружение, мелькание «мушек» перед глазами, холодный липкий пот, коллаптоидное состояние, сердцебиение, бледность кожного покрова, жажда. По сути своей все они обусловлены снижением ОЦК за счёт кровопотери. Обычно в этом ряду называют и снижение гемоглобина. И это действительно так. Однако следует помнить, что анемия далеко не ранний симптом кровопотери. Снижение концентрации гемоглобина происходит только после того, как организм компенсирует падение ОЦК за счёт привлечения в кровяное русло межтканевой жидкости, либо в результате инфузионной терапии геморрагического шока. Для этого нужно не менее 12 ч, а иногда и несколько дней. Выраженная анемия (ниже 50 г/л) — признак достаточно длительного кровотечения.
Симптомы, отражающие попадание крови в ЖКТ: рвота малоизменённой кровью либо «кофейной гущей» (характер рвотных масс зависит от источника и темпа кровотечения), мелена и/или чёрный оформленный кал, определяемый при пальцевом исследовании прямой кишки.
Время появления тех или иных симптомов зависит от ряда обстоятельств. Иногда при тяжёлой геморрагии первично отмечается потеря сознания, причём зачастую обморок развивается в момент или после акта дефекации. Тем не менее у некоторых больных коллапс может наступить через несколько часов, а иногда на 2-3-й день после начала кровотечения. Продолжительность коллапса различна.
Как правило, при гастродуоденальных кровотечениях низкой интенсивности отмечается чёрный оформленный кал. Профузное кровотечение характеризуется появлением мелены. При быстрой и сверхмассивной кровопотере из источника, находящегося в верхних отделах ЖКТ, возможно выделение из прямой кишки наряду с меленой и малоизменённой крови, что обычно считают исключительным симптомом кровотечения из толстой кишки.
В начальный период развития этого патологического состояния возможны дифференциально-диагностические трудности, при этом приходится исключать не только другие виды внутреннего кровотечения (например, внутрибрюшное), но и кардиогенный шок, обусловленный инфарктом миокарда. Установить истинную причину гемодинамических расстройств и причины кровопотери позволяет анализ болевого синдрома.
Обычно для установления факта кровотечения в ЖКТ нет необходимости в проведении каких-либо инструментальных методов, достаточно внимательного клинического обследования, обязательного ректального исследования, в ряде случаев может быть полезно зондирование желудка и его промывание. Клинический анализ крови, несмотря на указанные выше ограничения, несомненно, должен быть оценен при поступлении и в динамике. Кроме анемии, в результате острой кровопотери и действия крови, излившейся в просвет пищеварительного тракта, нередко отмечают умеренный лейкоцитоз и гипербилирубинемию (за счёт непрямой фракции), повышение уровня мочевины при нормальных значениях креатинина, что связано с синдромом всасывания крови в кишечнике.
Верификация источника кровотечения и прогнозирование его рецидива
Этот диагностический этап построен на данных анамнеза, клинической картине и результатах специальных методов исследования. Некоторые анамнестические сведения позволяют в ряде случаев предположить природу кровотечения. Так, например, для язвенной болезни желудка и ДПК характерно его возникновение на фоне обострения заболевания с присущим ему болевым синдромом. Как правило, больные отмечают внезапное исчезновение болей в момент развития кровотечения за счёт ощелачивания содержимого желудка. Кроме того, рвоту кровью обычно полагают симптомом кровотечения из язвы желудка, а мелену — кровотечением из язвы ДПК, хотя в большей степени преобладание тех или иных признаков связано с темпом кровопотери.
Язва желудка острая с кровотечением: Диагностика[править]
Решающее значение для установления источника кровотечения и прогнозирования его рецидива принадлежит эндоскопическому методу. Именно поэтому всем пациентам с кровотечением из верхних отделов ЖКТ показана экстренная эзофагогастродуоденоскопия (ЭГДС) для решения следующих диагностических задач: установить расположение источника кровотечения (пищевод, желудок, ДПК); выявить его природу; определить его характер, оценить возможность эндоскопической остановки кровотечения. В подавляющем большинстве случаев диагностическая эндоскопическая процедура завершается лечебными манипуляциями — локальным воздействием на источник кровотечения с целью его остановки.
Для прогнозирования язвенного кровотечения и угрозы рецидива по эндоскопическим признакам используют классификацию Форреста (Forrest J.A., 1974).
• Тип F I — активное кровотечение:
— Ia — продолжающееся струйное кровотечение (spurting bleeding);
— Ib — продолжающееся капиллярное подтекание крови (oozing bleeding).
• Тип F II — признаки состоявшегося кровотечения:
— IIa — видимый тромбированный сосуд в дне язвы (visible vessel);
— IIb — фиксированный тромб-сгусток в дне язвы (fixed clot);
— IIс — чёрное пятно — солянокислый гематин в дне язвы (pigmented (black) spot).
• Тип F III — дефект без следов перенесённого кровотечения, язва с чистым белым дном.
Оценка степени тяжести кровопотери
Она проводится на основании совокупности клинических и лабораторных данных, включая оценку параметров ОЦК (Горбашко А.И., 1974):
— I степень — лёгкая кровопотеря: общее состояние удовлетворительное, умеренная тахикардия до 100 в минуту, АД в норме, ЦВД 5-15 см вод.ст., диурез не снижен, гемоглобин не ниже 100 г/л, дефицит ОЦК до 20% к должному. Метаболического ацидоза нет;
— II степень — средняя кровопотеря: общее состояние средней степени тяжести, пульс до 120 в минуту, АД не ниже 80 мм рт.ст., ЦВД ниже 5 см вод.ст., умеренная олигурия, гемоглобин от 100 до 80 г/л, дефицит ОЦК от 20 до 29%. Отмечают компенсированный метаболический ацидоз;
— III степень — тяжёлая кровопотеря: состояние тяжёлое, пульс больше 120 в минуту, АД ниже 80 мм рт.ст., ЦВД — 0, олигурия, гемоглобин меньше 80 г/л, дефицит ОЦК 30% и более. Регистрируют метаболический и дыхательный ацидоз.
Данные анамнеза для оценки объёма перенесённой кровопотери имеют относительное значение. Диагностическую ценность представляют в основном определение длительности кровотечения и выявление клинических признаков острой кровопотери (слабость, головокружение, сердцебиение и др.). Тем не менее наличие в анамнезе коллапса, как правило, указывает на тяжёлую степень перенесённой кровопотери.
Обнаружение при осмотре больного исчезновения розовой окраски складок кожи, бледность конъюнктивы и ногтевых валиков также свидетельствуют о массивной кровопотере. Развитие феномена ортостатической гипотензии (учащение пульса на 20 в минуту при понижении давления более чем на 10 мм рт.ст. в ответ на переход больного из положения лёжа в положение сидя) заставляет предположить острую кровопотерю в объёме около 1000 мл.
Снижение часового (норма 40-60 мл) или минутного (норма 1 мл) диуреза вплоть до анурии; появление одышки, нарушение сознания и психические расстройства характерны для выраженного геморрагического шока.
Алгоритм действий хирурга при подозрении на кровотечение см. Желудочно-пищеводный разрывно-геморрагический синдром
Дифференциальный диагноз[править]
Язва желудка острая с кровотечением: Лечение[править]
При продолжающемся кровотечении из язвы (FI-а, FI-b) необходим эндоскопический гемостаз. При кровотечении FII-a, FII-b показана эндоскопическая профилактика рецидива кровотечения, причём при наличии сгустка в дне язвы рекомендуют полностью его удалить с помощью орошения с последующей обработкой язвы.
Методы эндоскопического гемостаза: см. Желудочно-пищеводный разрывно-геморрагический синдром
Для снижения числа рецидивов геморрагии и летальности пациентам с высоким риском рецидива кровотечения, которым был успешно проведён эндоскопический гемостаз, следует назначить (внутривенно болюсно, далее непрерывное внутривенное введение) ингибиторы протонной помпы (омепразол, лансопразол, пантопразол, эзомепразол в максимальных дозах. Доказана обоснованность назначения стартовых препаратов в болюсной/инфузионной парентеральной форме с дальнейшим переходом на энтеральные препараты. Внутривенное болюсное введение ингибиторов протонной помпы (омепразол 160 мг либо эзомепразол в дозе 80 мг/30 мин] с последующей непрерывной инфузией (омепразол 8 мг/ч либо эзомепразол 8 мг/ч) после эндоскопического гемостаза в течение 72 ч. С 3-х суток рекомендуется перевод на пероральные формы ингибиторов протонной помпы (омепразол 40-80 мг/сут либо эзомепразол 40 мг/ сут в течение 21 дня).
Основные задачи интенсивной терапии кровотечений в ЖКТ — восполнение потерь крови, жидкости и стабилизация гемодинамики. Восполнение ОЦК следует начинать с введения кристаллоидных растворов через 2-3 периферических катетера или центральный катетер с максимально быстрым подключением инфузии коллоидных средств.
Проведение гемотрансфузии показано при уровне гемоглобина менее 90 г/л. При дефиците факторов свёртывания крови показано переливание свежезамороженной плазмы. В случае гипоксии необходима кислородотерапия. Для временного поддержания доставки О2 тканям можно использовать перфторан, внелёгочную оксигенацию. ИВЛ может оказаться необходимой при нестабильной гемодинамике, гипоксии и нарушении сознания.
Вазопрессоры показаны при недостаточной эффективности инфузионно-трансфузионной терапии. Использование их с дофамином улучшает почечный и мезентериальный кровоток. Рекомендовано применение антиоксидантов (реамберин, этилметилгидроксипиридина сукцинат, аллопуринол). Введение серотонина рекомендовано для улучшения периферического кровообращения и местного гемостаза. Критерием восстановления микроциркуляции следует считать восстановление гемодинамики и почасового диуреза.
Хирургическое лечение
Основными задачами оперативного вмешательства при язвенном гастродуоденальном кровотечении являются: обеспечение надёжности гемостаза, устранение источника геморрагии и профилактика рецидива кровотечения. Экстренная операция показана пациентам с продолжающимся кровотечением при неэффективности (или невозможности) эндоскопического гемостаза либо при рецидиве кровотечения.
При кровоточащей язве желудка целесообразно выполнять резекцию желудка.
Особенности ведения больных в ближайшем послеоперационном периоде
Особенности ведения больных в ближайшем послеоперационном периоде вариабельны и напрямую зависят от общей тяжести состояния больного, степени кровопотери, возраста и наличия сопутствующей патологии, а также от объёма оперативного вмешательства. Необходимость профилактики моторно-эвакуаторных расстройств и коррекции уровня секреции диктует необходимость применения блокаторов протонной помпы, прокинетиков и антихеликобактерной терапии у пациентов, перенёсших прошивание кровоточащей язвы и органосберегающие операции с ваготомией.
Профилактика[править]
Все пациенты, нуждающиеся в постоянном приёме НПВС, должны быть стратифицированы в зависимости от риска возникновения геморрагических осложнений. При высоком риске развития кровотечений рекомендован перевод пациентов на селективные ингибиторы ЦОГ-2 в сочетании с постоянным приёмом ингибиторов протонной помпы или мизопростола. При развитии кровотечения приём НПВС должен быть прекращён (заменить препаратами других групп). Рекомендовано сочетание эндоскопического и медикаментозного (ингибиторы протонной помпы) гемостаза.
Прочее[править]
Рецидив кровотечения из верхних отделов желудочно-кишечного тракта
Рецидивы кровотечений — основная проблема лечения больных с кровоточащими язвами желудка и ДПК, определяющая основные показатели летальности. При этом она достигает 40-50%. Вот почему всех пациентов с язвенными гастродуоденальными кровотечениями, кровотечением из острых язв, при синдроме Маллори-Вейсса и ПГ необходимо стратифицировать по степени риска рецидива геморрагии на основании данных эндоскопии (см. выше).
Дополнительными критериями высокого риска рецидива кровотечения служат клинические (тяжёлая кровопотеря, коллапс в анамнезе, возраст больного, тяжёлая сопутствующая патология) и лабораторные (низкий уровень гемоглобина) признаки.
У пациентов с высоким риском рецидива кровотечения целесообразно выполнение срочного оперативного вмешательства (в течение 24 ч, после короткой предоперационной подготовки), направленного на предотвращение повторной геморрагии; рекомендуемые хирургические вмешательства описаны ниже.
Ведение больных с рецидивом кровотечения. Под рецидивом понимают возобновление кровотечения после спонтанной или эндоскопической его остановки, что оценивают по клиническим, лабораторным и эндоскопическим данным. Возможными лечебными мероприятиями при рецидиве кровотечения являются:
• повторный эндоскопический гемостаз (желательно с использованием других методов эндоскопической остановки и профилактики кровотечения);
• чрескожная эмболизация артерий или вен (при ПГ) желудка и ДПК;
• экстренная операция.
Простая язва Дьелафуа
Простая язва Дьелафуа — острая язва желудка, располагается в области тела и дна желудка, ее основным клиническим проявлением служат ранние и массивные кровотечения, описана в 1898 году под названием «exulceracio simplex Dieulafoy».
Простая язва Дьелафуа поддается только оперативному лечению, т.к. кровотечение часто рецидивирует. Обычно проводят гастротомию: через гастротомическое отверстие обкалывают и перевязывают кровоточащую артерию или иссекают изъязвленный участок и накладывают шов на края раны в стенке желудка.
Источники (ссылки)[править]
Абдоминальная хирургия [Электронный ресурс] : Национальное руководство: краткое издание / под ред. И.И. Затевахина, А.И. Кириенко, В.А. Кубышкина — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970436301.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник