Методы остановки носовых кровотечений
Первая помощь и остановка носового кровотечения
1. Первая помощь при сильном носовом кровотечении:
• Следует сохранять спокойствие.
• Пациента необходимо усадить, наклонить несколько вперед и попросить открыть рот, чтобы он не заглатывал кровь, а сплевывал ее.
• К затылку и задней поверхности шеи и к переносице прикладывают холод.
• Крылья носа прижимают к перегородке в течение нескольких минут.
Методы остановки носового кровотечения:
I. Симптоматическое лечение:
— Психологическая поддержка (при необходимости вводят седативные препараты) — Пациента усаживают
— Прикладывают пузырь со льдом к области затылка
— При высоком артериальном давлении вводят анти гипертензивные средства — Внутривенно вводят солевые и коллоидные растворы
— Если гематокрит ниже 50%, переливают кровь
— Исследуют коагулограмму и, если пациент принимает антикоагулянты, определяют их концентрацию в плазме крови
II. Местное лечение носового кровотечения:
а) Воздействие на источник кровотечения:
— Местное применение гемостатических препаратов, например тромбина, а также тампонов, пропитанных желатином, оксицеллюлозой или фибрином
— Инъекция в кровоточащую зону сосудосуживающего препарата
— При точечном источнике кровотечения — прижигание теркаутером, электрокоагулятором или лазером
— В настоящее время операцией выбора является эндоскопическое лигирование или коагуляция клиновидно-нёбной и передней и задней решетчатых артерий
— Передняя тампонада марлевым тампоном или раздуваемым баллоном
— Задняя тампонада марлевым тампоном или раздуваемым баллоном
— Селективная эмболизация кровоточащей артерии при выполнении традиционной или цифровой субтракционной ангиографии; в качестве альтернативы выполняют лигирование артерии
б) В зависимости от источника кровотечения и в тех случаях, когда кровотечение не удается остановить другими методами, прибегают к перевязке одной из следующих артерий:
— внутренней верхнечелюстной артерии — передней и задней решетчатых артерий
— наружной сонной артерии
III. Заместительная терапия при кровотечении:
— Переливают свежую кровь, при системной тромбопатии вводят витамин С и гемостатические препараты
— Переливают плазму свежей крови, вводят прокоагулянты в виде фракции Кона, при коагулопатии, если необходимо, вводят витамин К или АКТГ, при васкулопатии — глюкокортикоиды, кальций, витамин С и эстрогены
— При болезни Рандю-Ослера-Вебера прибегают к фотокоагуляции аргоновым лазером или неодимовым лазером на алюмоиттриевом гранате — Дермопластика перегородки носа по Сондеру
— Другим эффективным средством, применяемым при повторных кровотечениях является операция закрытия носовых ходов по Янгу
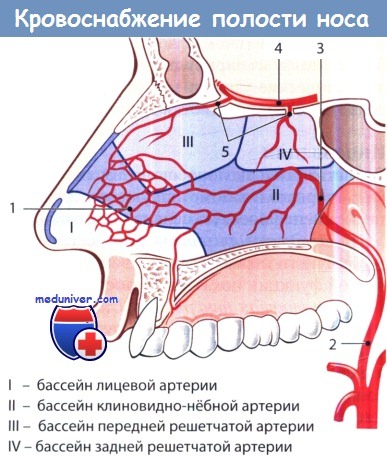
Кровоснабжение полости носа:
1 — киссельбахово сплетение; 2 — внутренняя верхнечелюстная артерия; 3 — клиновидно-нёбная артерия;
4 — глазная артерия; 5 — передняя и задняя решетчатые артерии.
I—IV: артериальные бассейны полости носа.
2. Местные хирургические вмешательства при носовом кровотечении:
а) Коагуляция и химическое прижигание киссельбахова сплетения. Для остановки кровотечения из киссельбахова сплетения можно воспользоваться одним из следующих методов. В повседневной практике врачи часто предпочитают коагулировать кровоточащий сосуд биполярной электрокоагуляцией после предварительной поверхностной анестезии слизистой оболочки.
Широкое распространение получил также традиционный метод химического прижигания нитратом серебра или хромовой кислотой; этот метод и в наши дни является приемлемой альтернативой электрокоагуляции.
Еще один метод остановки рецидивирующего кровотечения заключается в прижигании лазером. Однако этот метод не применим при остром носовом кровотечении. Механизм действия лазеров зависит от длины волны излучаемого ими света.
Так, излучение аргонового лазера и неодимового лазера на алюмоиттриевом гранате (Nd:YAG) избирательно поглощается гемоглобином, вызывая фототермолитический эффект (так называемый оптический кисетный шов), который позволяет применять эти лазеры при рецидивирующем кровотечении из кожи или слизистых оболочек, например при болезни Рандю Ослера Вебера.
Другие лазеры, в частности углекислотный и диодный, вызывают коагуляцию.
б) Передняя тампонада носа при кровотечении. Техника: прежде всего выполняют местную анестезию слизистой оболочки носа. Полоску марли шириной 2-4 см, пропитанную мазью, вводят в полость носа, укладывая слоями в направлении сверху вниз или сзади вперед. Тампонада должна быть достаточно тугой, чтобы сдавить источник кровотечения. В качестве альтернативы можно выполнить пневматическую тампонаду раздуваемым баллоном.
Если передняя тампонада носа при профузном носовом кровотечении окажется неэффективной, например при травме носа или разрыве сосуда при артериальной гипертензии, а также при скрытом источнике кровотечения или его расположении в задней части полости носа, для осуществления гемостаза можно использовать один из следующих способов.
Для остановки носового кровотечения прибегают к тампонаде полости носа с помощью марлевого тампона, пропитанного пантеноловой мазью или смоченного раствором тетракаина с эпинефрином или тромбином. В Великобритании широко используют тампоны, пропитанные висмутом-йодоформом-парафином. В качестве альтернативного средства можно воспользоваться тампонами, представляющими собой напальчник, наполненный поливиниловым спиртом, спрессованным до состояния полимерной пены (Мероцель).
Применяют также гигроскопические тампоны, содержащие оксицеллюлозу (Оксицель), целлюлозу или синтетические материалы, например гидроколлоид (Рапид Рино), которые при смачивании расширяются. К другим средствам относятся желатиновая губка, тампоны с гиалуроновой кислотой или кровоостанавливающими веществами, например тромбином.
Применяют также фибриновый клей. В раздуваемых баллонах, разработанных Мейзингом для тампонады полости носа и носоглотки, давление легко дозируется. К приспособлениям, действующим аналогичным образом, относятся катетеры для остановки носового кровотечения (например, катетер Эпи-Макс), хоанальные баллонные катетеры, баллонные катетеры для носовых кровотечений и катетер Фолея.
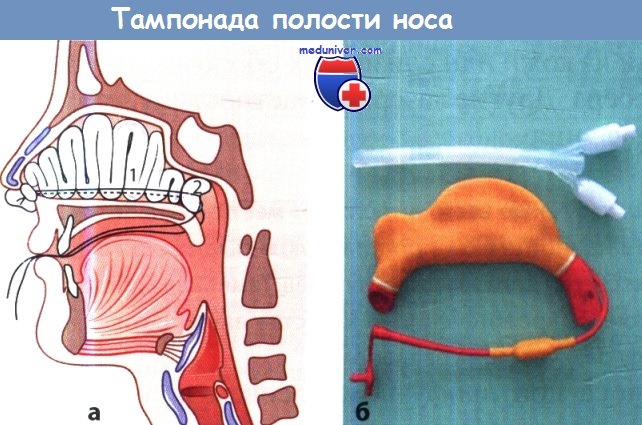
а Тампонада полости носа: 1 — передняя тампонада носа закладыванием тампона в виде вертикальных колен;
2 — полость носа после завершения введения тампона (тампонада по Беллоку).
б Два надувных баллона для тампонады полости носа и носоглотки.
в) Задняя тампонада носа при кровотечении. Задняя тампонада носа — очень болезненная процедура, поэтому ее выполняют под общим обезболиванием с интубацией трахеи или по крайней мере под тщательной местной анестезией.
Принцип. Марлевым тампоном с привязанной к нему нитью перекрывают хоану, фиксируя его в ней и предотвращая тем самым вытекание крови из полости носа в носоглотку. После этого выполняют переднюю тампонаду. Первоначально описанная Беллоком методика задней тампонады была обременительной для пациента, требовала от хирурга определенных навыков, а также выполнения эффективной анестезии. Легче и эффективнее изолировать заднюю часть полости носа от носоглотки, если воспользоваться катетером с раздуваемой манжетой на конце.
Методика. Под общим обезболиванием или, если необходимо, под местной анестезией катетер с надувной манжетой проводят в носоглотку через половину носа, в которой возникло кровотечение. Манжету раздувают водой, пока она не перекроет вход в носоглотку и не предотвратит затекание в нее крови из полости носа, после чего тампонируют переднюю часть полости носа и фиксируют выступающий из нее катетер.
Подобные катетеры с надувной манжетой на конце всегда должны быть в больницах и у всех практикующих оториноларингологов.
При выраженном искривлении перегородки носа или наличии костного шипа может понадобиться хирургическая коррекция.
Осложнения. Несмотря на эффективность тампонады с помощью катетера с раздуваемой манжетой, последняя при чрезмерном давлении на слизистую оболочку может вызвать ее некроз, изъязвление, развитие инфекции и в конечном итоге образование рубца и спаек.
Катетер, оставляемый в полости носа, или нити, привязанные к тампону, перекрывающему вход в носоглотку, не должны сильно давить на крылья носа и колумеллу, так как это может привести к быстрому развитию некроза, по заживлении которого в области верхушки носа и в передней части полости носа образуются рубцы. Постназальный тампон не должен находиться в носоглотке больше, чем требуется, и никогда более 5-7 дней. До удаления тампона профилактически назначают антибиотики, учитывая повышенный риск развития синусита или среднего отита из-за затрудненного оттока, так как тампон при правильном его расположении перекрывает глоточное отверстие слуховой трубы.
P.S. Все носовые тампоны надо надежно фиксировать во избежание аспирации. Особая осторожность необходима при использовании мазей из-за возможности образования обезображивающих липогранулем (даже спустя несколько лет после тампонады), которые требуют хирургического удаления.

Точки, в которых можно перевязать крупные артерии для остановки профузного носового кровотечения:
а Общий вид. 1 — внутренняя верхнечелюстная артерия; 2 — перевязка наружной сонной артерии; 3 — наружная сонная артерия; 4 — внутренняя сонная артерия; 5 — общая сонная артерия.
б Перевязка или эмболизация решетчатых артерий.
в Перевязка или эмболизация внутренней верхнечелюстной или клиновидно-нёбной артерии в крылонёбной ямке, г Эмболизация с помощью спирали.
г) Эндоскопическое выявление источника кровотечения и осуществление гемостаза. Эндоскопическое вмешательство проводят под местной или общей анестезией с выполнением при необходимости коррекции перегородки носа и резекцией ячеек решетчатого лабиринта.
Под эндоскопическим контролем можно прижечь решетчатую и клиновидно-нёбную артерии с помощью биполярного электрокоагулятора.
— Эмболизация артерии. При рецидивирующих носовых кровотечениях, которые не поддаются консервативному лечению, выполняют интервенционную эмболизацию под рентгенологическим контролем. Наиболее современным является метод селективной эмболизации кровоточащей артерии при выполнении цифровой субтракционной ангиографии. Селективную эмболизацию можно выполнить и без сложного оборудования во время традиционной ангиографии. Эмболизируют, например, верхнечелюстную и лицевую артерии.
— Лигирование кровоточащего сосуда. К лигированию кровоточащего сосуда прибегают в случае опасного для жизни кровотечения, если остановить его упомянутыми выше методами и средствами не удается. В зависимости от источника кровотечения лигируют внутреннюю верхнечелюстную артерию в крылонёбной ямке, переднюю и заднюю решетчатые артерии или наружную сонную артерию у переднего края грудино-ключично-сосцевидной мышцы выше уровня отхождения язычной артерии.
Однако следует отметить, что указанные способы остановки носового кровотечения были разработаны в то время, когда эндоскопия как метод выявления источника кровотечения и его остановки еще не была разработана.
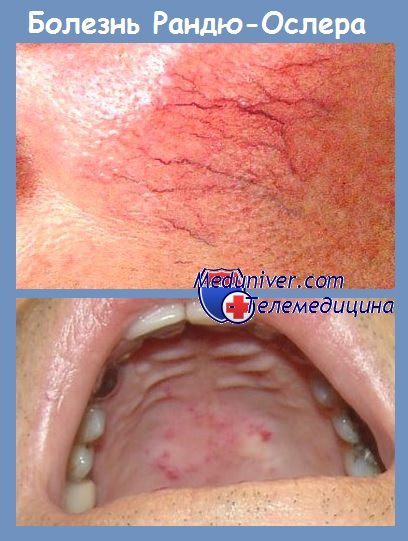
д) Кровотечение при наследственной телеангиэктазии (болезни Рандю-Ослера-Вебера). Гомозиготные носители гена данного заболевания страдают повторными кровотечениями даже в детском возрасте, отчасти в результате гемогрансфузий. Больным с данной патологией следует избегать травмирования слизистой оболочки, смазывать ее мазями или растительным маслом, смачивать изотоническими растворами или вводить в полость носа тампоны, пропитанные раствором антибиотиков.
Современный метод симптоматического лечения наследственной телеангиэктазии известен как «оптический кисетный шов». Он состоит в воздействии на данный участок пораженной кожи или слизистой оболочки лучом аргонового или Nd:YAG-лазера до появления нежного белесого пятна (т.е. не коагулируя кожу или слизистую).
Вначале наблюдается выраженная тканевая реакция и возобновление незначительного кровотечения, но по мере формирования рубца и облитерации сосудов риск кровотечения и его интенсивность уменьшаются.
При дермопластике по Сондерсу слизистую оболочку передней части перегородки носа удаляют и на ее место трансплантируют расщепленный кожный лоскут, выкроенный из отдаленных участков тела.
Полное закрытие полости носа с помощью лоскутов, мобилизованных в области внутренних клапанов носа (операция Янга), с успехом выполняют у больных с тяжелыми частыми кровотечениями, которым описанные выше методы остановки кровотечения не помогали.
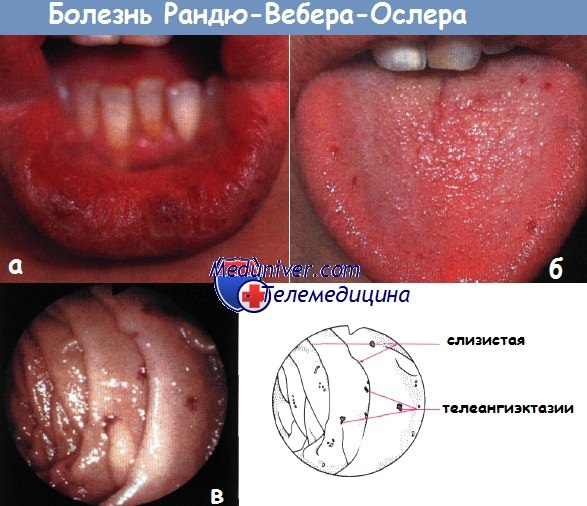
а — телеангиэктазии губ
б — телеангиэктазии языка
в — эндоскопическая картина телеангиэктазии у пациента с болезнью Рандю-Вебера-Ослера.
Дистальная часть двенадцатиперстной кишки. Видны множественные поражения более отдаленных частей тонкой кишки
— Также рекомендуем «Симптомы искривления перегородки носа и операция при ней»
Оглавление темы «Болезни носа»:
- Симптомы внутримозговых осложнений воспаления пазухи носа
- Симптомы остеомиелита костей черепа и нижней челюсти при воспалении пазухи носа
- Все причины отека лица списком
- Все причины носового кровотечения и обследование при них
- Первая помощь и остановка носового кровотечения
- Симптомы искривления перегородки носа и операция при ней
- Симптомы нагноения носовой перегородки — абсцесса и гематомы
- Симптомы дырки (перфорации) носовой перегородки и ее лечение
- Симптомы перелома костей носа и их лечение
- Как делается репозиция костей носа при переломе — методы
Источник
Носовое
кровотечение возникает при нарушении
целостности сосудов, которые расположены
в полости носа, носоглотке, околоносовых
пазухах. Оно может возникнуть как
следствие кровотечения из сосудов
полости черепа, если нарушена целостность
верхней стенки носовой полости.
Причины
возникновения и течение болезни. Причины
носовых кровотечений бывают общие и
местные. Часто причиной местных носовых
кровотечений бывают:
дорожные,
бытовые, спортивные и хирургические
травмы;доброкачественные
опухоли носа: ангиома, папиллома,
кровоточащий полип;злокачественные
опухоли носа и околоносовых пазух (рак,
саркома);юношеская
ангиофиброма (доброкачественная
опухоль) носоглотки;язвы
различной природы.
Общими
причинами кровотечений из носа являются:
заболевания
крови и сосудистой системы;геморрагические
диатезы;тромбастения
(наследственное заболевание крови);геморрагический
васкулит (воспаление кровеносных
сосудов) и некоторые другие заболевания.
Носовые
кровотечения могут сопровождать
заболевания кроветворных органов:
ретикулез,
лейкоз
и др.
Такие
факторы, как гипо- и авитаминозы,
физическое перенапряжение, низкое
атмосферное давление, перегревание
организма, играют важную роль при
возникновении носовых кровотечений.
Развитие
локализованного внутрисосудистого
свертывания, которое проявляется
носовыми кровотечениями, провоцируют
механические разрывы сосудов, нарушение
микроциркуляции крови и ее коагуляционных
(свертывающих) свойств.
При
сосудистых и тромбоцитарных нарушениях
в системе свертывания крови кровотечения
повторяются очень часто.
Клиническая
картина. По
частоте возникновения носовые
кровотечения подразделяются на единичные,
рецидивирующие и привычные. В зависимости
от количества выделяемой крови бывают
незначительные, умеренные и сильные
(тяжелые) кровотечения.
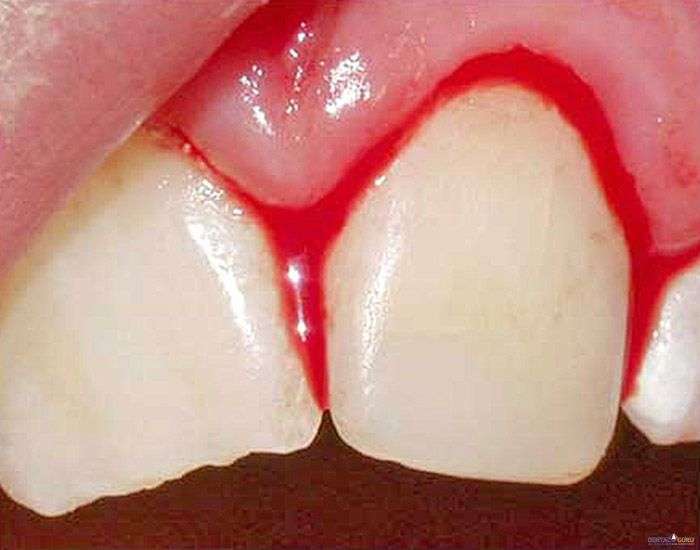
Незначительные
носовые кровотечения чаще всего возникают
в зоне Киссельбаха (впередне-нижнем
отделе слизистой оболочки перегородки
носа). Непродолжительное время кровь
выделяется каплями в объеме нескольких
миллилитров. Такое кровотечение часто
прекращается самостоятельно.
Умеренные
кровотечения характеризуются потерями
крови не превышающими 200 мл. При этом
гемодинамика находится в норме.
Своевременное начатое лечение обеспечивает
остановку носового кровотечения.
При
сильных (выраженных) кровотечениях
потеря крови превышает 200 мл, иногда
достигая 1 л и более. Такие кровотечения
случаются при тяжелых травмах лица, как
следствие повреждения основно-небной
или глазной артерий. Посттравматические
кровотечения часто бывают рецидивирующими.
Большая кровопотеря вызывает учащение
пульса, падение артериального давления,
общую слабость и потливость. Вследствие
кислородного голодания мозга (гипоксии)
могут возникнуть психические расстройства,
которые выражаются потерей ориентации
во времени и пространстве, панические
состояния, двигательные расстройства.
В таких случаях применяются радикальные
меры остановки кровотечения и
незамедлительное переливание крови.
Многократные
кровотечения с нарушением общего
состояния пациентов требуют стационарного
лечения. Привычные кровотечения,
повторяющиеся несколько раз в год в
течение длительного времени, бывают
при сосудистых
опухолях, атрофическом
рините и
пригеморрагических
диатезах.
Диагностика. Вначале
проводится осмотр ЛОР органов для того,
чтобы определить причины и место
(локализацию) носового кровотечения. У
пациента выясняются сроки носового
кровотечения и общий объем кровопотери.
Измеряется пульс и артериальное давление,
назначаются лабораторные исследования
крови (общий и биохимический анализ
крови).
Лечение. Цель
лечения – остановка носового кровотечения
и в случае необходимости – восполнение
кровопотери. Разработан алгоритм
оказания неотложной медицинской помощи
при кровотечениях из носа, который
включает:
оценку
тяжести кровопотери;проведение
лабораторных исследований: определение
гемоглобина, гематокрита и протромбина
крови. При рецидивах кровотечений
проводится исследования свертываемости
крови: коагулограмма и тромбоэластограмма,
а также ангиография (рентгеновское
исследование) наружной и внутренней
ветвей сонной артерии;определение
источника кровотечения;остановку
носового кровотечения и определение
объема необходимой терапии.
При
незначительных кровотечениях проводят
переднюю тампонаду носа марлевым
тампоном или гемостатической губкой,
а так же прикладывают холод к наружному
носу и затылочной области. Иногда сразу
на фоне не сильного носового кровотечения
проводят прижигание кровоточащих мест.
Из химических лекарственных препаратов
в прошлом использовалась молочная или
хромовая кислота, в настоящее время
используется 30 или 40% нитрат серебра
(ляпис). Из физических источников
воздействия ранее активно применялся
гальванокаутер, в настоящее время
используются приборы – радионож, более
высоко эффективен аппарат «Сургитрон».
Эти методы можно использовать и после
остановки кровотечения, для предупреждения
рецидивирования.
При
сильном кровотечении проводится
немедленная передняя тампонада носа,
с турундами, пропитанными кровоостанавливающими
(гемостатическими) препаратами. Если
носовое кровотечение массивное, то
проводится задняя тампонада носа. Такая
помощь оказывается чаще в стационаре.
Одновременно проводят переливание
крови или кровезаменителей. В тех редких
случаях, когда принятые меры неэффективны,
применяют хирургическую операцию —
перевязку наружной сонной артерии на
стороне кровотечения в условиях
операционной.
При
тяжелых кровотечениях производят
внутричерепную эмболизацию (закупоривание)
кровоточащего сосуда под контролем ЭОП
(электронно-оптический прибор,
преобразующий электронные сигналы в
изображение).
3. Рак
гортани: этиология, патогенез, локализация,
классификация по ВОЗ, диагностика,
принципы лечения.Среди
злокачественных опухолей верхних
дыхательных путей рак гортани встречается
наиболее часто. У мужчин рак гортани
возникает во много раз чаще, чем у
женщин.
Классификация
По
месту роста опухоли различают
а)
ее вестибулярную локализацию при
расположении в преддверии гортани;
б)
рак среднего отдела при поражении
голосовых складок;
в)
рак подголосового отдела гортани. По
характеру роста
•
эндофитная;
•
экзофитная;
По
гистологическому строению:
•
нлоскоклеточный неороговевающий
малодифференцированный;
•
плоскоклеточный ороговевающий
дифференцированный.
Клиническая
международная классификация TNM:
Т
— величина, степень распространения
первичного процесса;
N
— степень поражения метастазами
регионарных лимфатических узлов;
М
— отдаленные метастазы.
Первичная
опухоль характеризуется следующим
образом:
TI
— опухоль ограничена одной анатомической
частью, но не поражает фаницы этой
части;
Т2
— опухоль полностью занимает одну
анатомическую часть и доходит до ее
границы;
Тз
— опухоль распространяется за пределы
одной анатомической части;
j4
_ опухоль распространяется за пределы
гортани.
Поражение
раком регионарных лимфоузлов имеет
следующую клиническую оценку:
N0
— узды не увеличены и не пальпируются;
N!
— имеются односторонние увеличенные
смещаемые узлы;
N?
— пальпируются увеличенные односторонние
фиксированные или двусторонние смещаемые
узлы;
N3
— имеются двусторонние увеличенные
фиксированные лимфоузлы или односторонние
крупные пакеты узлов, прорастающих в
окружающую ткань.
Оценка
отдаленных метастазов:
MO
— нет отдаленных метастазов;
М]
— есть отдаленные метастазы.
Па
основании этих критериев рак гортани
распределяется по стадиям:
I
стадия: пример TjNoMo
II
стадия: пример TjNjMo или T2NoMo
III
стадия: пример TiN2M0 или T2Ni.3M0 или
T3.4No.2Mo
IV
стадия: пример Т^з^Мо или Т]_зМо-2М].
Клиника:
Рак
преддверия.
Ранние
симптомы: щекотание, ощущение инородного
тела, покашливание, неловкость при
глотании, в дальнейшем боль при глотании,
иногда отдающая в ухо. При распространении
на глотку дисфагия и боль нарастают.
При
поражении надгортанника симптомы мало
выражены; они появляются главным образом
при распространении опухоли на преддверие
складки, когда могут возникать болевые
ощущения, вначале нерезкая, но постепенно
увеличивающаяся хрипота и покашливание.
Эти симптомы резче выражены при поражении
гортанных желудочков.
Рак
голосовых складок.
Первым
симптомом является дисфония. Охриплость
прогрессирующего характера, нередко в
сочетании с кашлем. При распространении
на черпало-видную область — покалывание,
иногда боль, иррадиирующая в ухо. В
начале чаще всего ограничивающаяся
передними 2/3 голосовых складок, затем
распространяющаяся и на заднюю их треть.
Во 11 стадии — неподвижность складок.
Рак
подскладочного отдела — довольно
длительное бессимптомное течение.
Первый симптом — охриплость (возникает
при прорастании опухоли в голосовую
складку). В более поздней стадии
присоединяется затруднение
дыхания.
Ларингоскопически
опухоль обычно определяется лишь тогда,
когда она подходит к голосовой складке.
В
позднем периоде развития рака гортани
отмечаются дисфония и боль при глотании,
иногда резкая, отдающая в уши, попадание
пищи в дыхательные пути с рефлекторным
мучительным кашлем, прогрессирующее
расстройство дыхания вследствие
нарастающего стеноза, обильная саливация.
Ларингоскопически обычно наблюдаются
изъязвления и некроз опухоли, прорастание
ее в окружающие органы и ткани.
Симптом
Изамбера — увеличение объема хрящевого
скелета гортани в поздней стадии рака
гортани. Пассивные и активные движения
гортани часто ограничены.
Симптом
Дюкена — ригидность щитоподъязычной
мембраны вследствие прорастания опухоли
в клетчатку преднадгортанникового
пространства.
Симптом
Мука — симптом гортанной крепитации в
норме при передвижении гортани в
горизонтальном направлении получается
ощущение хруста. При раке гортани с
локализацией в задней перстневидной
области или циркулярно растущем раке
гортанной части глотки крепитация
исчезает.
Кровотечения
из опухоли, перихондрит вследствие
вторичной инъекции могут сочетаться с
септическим состоянием, инспираторной
пневмонией и метастазами в лимфатические
узлы шеи.
Диагностика
Для
раннего выявления рака гортани необходима
правильная оценка синдрома малых
признаков. Диагноз ставят на основании
ларингоскопии (раннее распознавание
ограничения подвижности голосовой
складки), томографические исследования,
контрастной рентгенографии. Применяют
также радиоактивный метод исследования
и контрастирование глубокой яремной
цепи лимфатических узлов, биопсию.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
02.05.2015253.95 Кб88.doc
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник