Местные признаки желудочного кровотечения
Основным
местным достоверным признаком кровотечения
является видимое истечение крови из
поврежденных тканей. Практически всегда
можно определить его характер. Алая
кровь, пульсирующая сильная струя
указывает на артериальное кровотечение.
Темная кровь, ее медленное истечение,
уменьшающаяся струя, признаки венозного
кровотечения. Однако следует помнить,
что могут быть повреждены и артерия и
вена, в этом случае вышеуказанные
признаки не так четко выражены. Визуально
можно определить и количество потерянной
крови. Некоторые трудности могут
возникнуть в случаях, если поврежденный
сосуд закрывается тромбом или раневое
отверстие в коже и мышцах прикрывается
тканями и истечение крови наружу
отсутствует. В таких случаях местными
симптомами внутритканевого кровотечения
будут: нарастающая припухлость (гематома)
тканей в области раневого
канала, увеличение окружности конечности,
появление шума над гематомой или по
ходу магистральных артерий.
К
местным симптомам относятся и выделение
наружу измененной крови. При кровотечении
в просвет желудочно-кишечного тракта
может быть рвота кровью. Если источник
крови находится в пищеводе, то кровь
обычно не изменена. В случае кровотечения
из желудка или двенадцатиперстной кишки
рвотные массы приобретают характер
«кофейной гущи». Коричневая окраска
обусловлена воздействием на кровь
соляной кислоты. Признаком кровотечения
является и появление дегтеобразного
стула (мелены). Он характерен при
кровотечениях из верхних отделов
желудочно-кишечного тракта. Если источник
кровотечения находится в толстом
кишечнике или прямой кишке, то в кале
выявляется алая кровь. Кровотечение из
верхних отделов желудочно-кишечного
тракта (пищевода) необходимо дифференцировать
от кровотечения из дыхательных путей.
В последнем случае выделяется алая
пенистая кровь. Причем она изливается
наружу не в результате рвоты, а посредством
кашлевых толчков и алых пенистых плевков
Кровотечение из мочевыводящих путей
проявляется наличием крови в моче. При
небольшом кровотечении, когда эритроциты
в моче выявляются при лабораторном
исследовании, говорят о микрогематурии.
Если моча окрашена в красный цвет, то
это макрогематурия. Кровотечение из
матки проявляется выделением крови из
влагалища.
Внутренние
кровотечения также имеют свои местные
симптомы. Их делят на две группы:
Симптомы нарушения
функции органов.Симптомы скопления
крови.
Для
диагностики внутренних кровотечений
приходится применять инструментальные
методы диагностики.
Внутричерепные
кровотечения (hemocranion)
проявляются общемозговыми симптомами
(головная боль, головокружение, потеря
сознания, мозговая рвота, брадикардия)
и очаговыми неврологическими симптомами.
К ним относятся — расширения зрачка на
стороне повреждения (анизокория),
исчезновение чувствительности и движений
на противоположной стороне. Скопление
крови можно обнаружить только при
проведении ультразвуковой локации
мозга. Подтверждение получают при
спинномозговой пункции.
Кровотечение
в плевральную полость (haemothoraх).
Источником
кровотечения могут быть сосуды грудной
стенки и легких. Различают малый, средний
и большой гемоторакс.
Малый
гемоторакс-объем излившейся крови не
превышает 500мл, уровень жидкости
определяется ниже угла лопатки.
Средний
гемоторакс-объем кровопотери до 1000 мл,
уровень жидкости достигает угла лопатки.
Большой
гемоторакс-объем кровопотери свыше
1000 мл, жидкость занимает всю или почти
всю плевральную полость на стороне
поражения.
Клиническая
картина. При
гемотораксе клиническая картина зависит
от объема излившейся крови. Больные
жалуются на боли в груди, одышку, кашель
(при повреждении легочной ткани) с
кровью. Объективно наряду с признаками
кровопотери отмечается учащение дыхания,
резкое ослабление дыхания и голосового
дрожания. При перкуссии определяется
притупление перкуторного звука.
Для
подтверждения диагноза выполняют
рентгенографию грудной клетки, УЗИ,
выполняют пункцию плевральной полости.
Пункцию производят в шестом-седьмом
межреберье между средней и задней
подмышечной линиями. Если при пункции
получена кровь, то это бесспорное
доказательства внутриплеврального
кровотечения. С целью определения —
продолжается кровотечение в плевральную
полость или прекратилось, можно проводить
пробу Рувилуа — Грегуара. Выполняется
она следующим образом. Берут полученную
при пункции кровь в пробирку. Если кровь
сворачивается — кровотечение продолжается.
При отсутствии сворачивания крови —
кровотечение остановилось. Возможен
вариант сочетания гемоторакса и
пневмоторакса. Клиническая картина
будет несколько иная и обусловлена
наличием воздуха в плевральной полости.
Выделяют также свернувшийся гемоторакс
и инфицированный.
Кровотечение
в полость перикарда (haemopericardium).
Клиническая
картина зависит от объема излившейся
крови. Опасным для жизни считается
скопление 400-500 мл крови.
Клиническая
картина. Больные беспокойны, испуганы.
Жалуются на боли в области сердца. При
объективном обследовании определяется
тахипноэ, тахикардия, снижение
артериального давления, пульс может
быть аритмичным слабого наполнения.
Отмечается набухание шейных вен,
сердечный толчок смещается или исчезает,
перкуторно определяется расширение
границ сердца, при аускультации тоны
сердца глухие. При продолжающем
кровотечении развивается тампонада
сердца и смерть. Диагноз подтверждается
рентгенологическим исследованием, УЗИ,
можно произвести пункцию перикарда.
Кровотечение
в брюшную полость (haemoperitoneum).
Причиной являются повреждения внутренних
органов, а у женщин — разрыв яичника,
нарушенная внематочная беременность.
Следует отметить, что при кровотечении
в брюшную полость наиболее ведущими
симптомами для диагностики кровотечения
являются общие симптомы кровопотери.
Местные симптомы являются только
вспомогательными, они только подтверждают
наличие источника в брюшной полости.
Больные жалуются на умеренные боли в
животе. Живот ограниченно участвует в
акте дыхания, несколько увеличен в
объеме. Пальпаторно выявляется
болезненность, чаще всего без четкой
локализации, напряжение передней брюшной
стенки может быть, но обычно живот
мягкий. Выявляются симптомы раздражения
брюшины. Характерным является симптом
«Ваньки-встаньки» — больной отмечает
усиление болей в положении лежа, поэтому
предпочитает сидеть. Перкуторно в
отлогих местах выявляется притупление
звука (при скоплении крови около 1000 мл).
Информативным являются исследования
прямой кишки и влагалища, при которых
выявляются выпячивание стенок. Диагноз
подтверждается при ультразвуковом
исследовании. У женщин выполняют пункцию
задней стенки влагалища. Абсолютно
достоверным исследованием является
лапароскопия, при невозможности её
выполнить производят лапароцентез.
Уточнить источник чаще всего удается
только во время лапаротомии.
Кровотечение
в полость сустава (haemarthrosis).
Больные
жалуются на боли в суставе, ограничение
движения, но они обусловлены в первую
очередь самой травмой. При осмотре
сустав увеличен в размере, контуры его
сглажены, определяется флюктуация
(скопление жидкости). Для гемартроза
коленного сустава характерен симптом
баллотирования надколенника.
Рентгенологическое исследование
проводится для исключения перелома.
Для подтверждения диагноза можно
применять УЗИ и произвести пункцию
сустава.
Проводя
клиническое обследование с целью
выявления местных симптомов нельзя
забывать, что кровотечение развивается
при повреждении сосудов. Поэтому при
повреждении особенно магистральных
артерий необходимо, чтобы не пропустить
развитие острой ишемии, оценить состояние
дистального отдела конечности.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
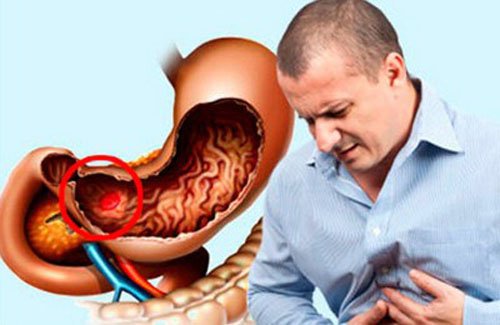
Желудочное кровотечение – это истечение крови из поврежденных сосудов желудка в просвет органа. В зависимости от интенсивности может проявляться слабостью, головокружением, анемией, рвотой «кофейной гущей», черным стулом. Заподозрить желудочное кровотечение можно на основании анамнеза и клинических анализов, но точно поставить диагноз возможно только после проведения эзофагогастродуоденоскопии. Лечение при незначительных геморрагиях консервативное (гемостатики, переливание свежезамороженной плазмы и т. д.), при профузных – только хирургическое (эндоскопическая коагуляция, клипирование, расширенная операция).
Общие сведения
Желудочное кровотечение – опасное осложнение многих заболеваний не только желудочно-кишечного тракта, но и свертывающей системы крови, других систем организма. Частота патологии в мире составляет примерно 170 случаев на 100 тысяч человек взрослого населения. Раньше считалось, что основная причина развития желудочной геморрагии – язвенная болезнь.
Однако, несмотря на разработку новых успешных методов лечения этого заболевания, частота кровотечений из данного отдела ЖКТ за последние двадцать лет остается неизменной. Это связывают с большим выбором различных лекарственных препаратов, их бесконтрольным приемом, из-за чего на первое место среди причин желудочно-кишечных кровотечений вышли лекарственные эрозии и изъязвления слизистой желудка. Летальность колеблется от 4% до 26%, это осложнение является лидером среди причин экстренной госпитализации в стационар.
Желудочное кровотечение
Причины
Долгие годы язвенная болезнь желудка и двенадцатиперстной кишки оставалась основным причинным фактором развития желудочных кровотечений. В последние годы заболеваемость язвенной болезнью значительно снизилась, однако сохраняющаяся высокая стрессовая напряженность в обществе, низкая медицинская грамотность населения, бесконтрольный прием нестероидных противовоспалительных средств привели к неожиданному росту частоты желудочных кровотечений практически в три раза.
Сегодня основными причинами патологии являются неязвенные поражения слизистой желудка: лекарственные эрозии, стрессовые поражения, синдром Меллори-Вейса. К образованию кровоточащих язв может приводить хроническая почечная недостаточность. К другим причинам относят ишемию слизистой желудка на фоне сердечно-сосудистых заболеваний, цирроз печени, злокачественные новообразования (а также сопутствующую им химиотерапию), химические и физические ожоги слизистой желудка. Провоцировать развитие кровотечений из ЖКТ могут черепно-мозговые травмы, шок, значительное общее переохлаждение, сепсис, тяжелый психоэмоциональный стресс, инфаркт миокарда, гиперпаратиреоз, терминальная онкопатология.
Факторами риска летальности являются возраст пациента старше 60 лет; низкое артериальное давление, выраженная брадикардия либо тахикардия (особенно опасно сочетание гипотензии с тахикардией); хроническая недостаточность функции сердца, печени, почек, легких; нарушения сознания; длительное предшествующее лечение антикоагулянтами и антиагрегантами. Доказано, что у пациентов, не прошедших курс антихеликобактерной терапии, риск повторного кровотечения в течение последующих 2-х лет составляет практически 100%.
Классификация
Желудочное кровотечение может быть острым и хроническим. Острая геморрагия обычно обильная, быстро приводит к ухудшению состояния больного, требует немедленного начала интенсивной терапии. Хроническое кровотечение необильное, вызывает постепенную анемизацию, может никак не проявляться, кроме умеренной слабости и утомляемости.
Патология может быть скрытой и явной. Скрытое кровотечение не имеет выраженной клиники, пациент может долгое время о нем не подозревать. Подтвердить наличие данного состояния может анализ кала на скрытую кровь. Явное кровотечение обычно проявляется кровавой рвотой, меленой, симптомами выраженной анемии. По тяжести кровопотери различают геморрагию легкой, средней и тяжелой степени.
Симптомы желудочного кровотечения
Клиника во многом зависит от интенсивности и длительности геморрагии. Кратковременные неинтенсивные кровотечения могут проявляться только головокружениями при смене положения тела, мельканием мушек перед глазами, слабостью. При кровопотере средней интенсивности кровь скапливается в полости желудка, частично попадает в двенадцатиперстную кишку. Под воздействием желудочного сока гемоглобин окисляется, превращаясь в гематин.
Когда скопившаяся кровь достигает определенного объема, возникает рвота кровянистым содержимым, цвет которого из-за примеси гематина напоминает «кофейную гущу». Если же кровотечение интенсивное, полость желудка заполняется очень быстро и гемоглобин не успевает окислиться. В этом случае в рвотных массах будет содержаться большое количество алой крови. Попавшая в двенадцатиперстную кишку кровь, проходя через весь пищеварительный тракт, также подвергается изменениям, окрашивая стул в черный цвет.
Кроме рвоты «кофейной гущей» и мелены, хроническое кровотечение проявляется слабостью, повышенной утомляемостью, снижением работоспособности, бледностью кожи и слизистых. Острое кровотечение предполагает быстрое появление перечисленных симптомов, пациент предъявляет жалобы на мелькание мушек перед глазами, холодный липкий пот. При значительной кровопотере могут отмечаться нарушения сознания (вплоть до комы), развивается геморрагический шок. При профузном кровотечении либо несвоевременном обращении пациента за медицинской помощью возможен летальный исход.
Диагностика
Если у пациента имеется одно из предрасполагающих заболеваний, врач-гастроэнтеролог может заподозрить желудочное кровотечение при наличии жалоб на слабость, утомляемость, бледность. В первую очередь назначаются клинические анализы: развернутое исследование крови с определением уровня Hb и тромбоцитов, анализ кала на скрытую кровь, коагулограмма. Данные анализы могут выявить значительное снижение уровня гемоглобина, нарушения свертывающей системы крови.
Однако основным методом диагностики является гастроскопия – эндоскопическое исследование слизистой желудка. Консультация врача-эндоскописта с проведением ЭГДС позволит обнаружить варикозно расширенные вены пищевода и верхних отделов желудка, которые могли послужить источником кровотечения. Кроме того, имеется возможность обнаружить эрозии и язвы желудка, разрывы слизистой оболочки (при синдроме Меллори-Вейса). Для выявления заболеваний, которые могут привести к возникновению желудочного кровотечения, используют УЗИ органов брюшной полости и другие вспомогательные методики диагностики.
Лечение желудочного кровотечения
Лечение умеренной геморрагии, не вызывающей значительного ухудшения состояния пациента, может проводиться амбулаторно или в отделении гастроэнтерологии. Для консервативной остановки кровотечения назначают гемостатические лекарственные средства, для коррекции постгеморрагической анемии применяются препараты железа. При возникновении острой обильной геморрагии требуется обязательная госпитализация в стационар с использованием хирургического гемостаза.
При поступлении в отделение пациенту обеспечивают полный покой, надежный венозный доступ, начинают интенсивное восполнение объема циркулирующей крови кристаллоидными, коллоидными растворами и препаратами крови (свежезамороженная плазма, криопреципитат, эритроцитарная масса). На область желудка помещают пузырь со льдом. После относительной стабилизации состояния проводится экстренная остановка гастродуоденального кровотечения путем клипирования или лигирования кровоточащих сосудов при гастродуоденоскопии, прошивание кровоточащей язвы желудка, рентгенхирургической эмболизации желудочной артерии. Если причиной кровотечения является язва желудка, проводится ее иссечение, а в некоторых случаях – резекция желудка (удаляется 2/3 органа и создается анастомоз между культей желудка и кишечником).
После осуществления инструментального гемостаза назначается антисекреторная и симптоматическая терапия, направленная на профилактику возникновения повторных желудочных кровотечений. Пациента следует уведомить о том, что несвоевременно распознанное желудочное кровотечение может привести к развитию выраженной анемии, геморрагического шока, острой почечной недостаточности, а в последующем — к полиорганной недостаточности и смерти. Именно поэтому так важно выполнять все рекомендации гастроэнтеролога, провести полный курс антисекреторной терапии.
Отмечено, что в группе пациентов молодого и среднего возраста использование эндоскопического гемостаза в сочетании с антисекреторной терапией приводит к наилучшим результатам, частота рецидивов в этих возрастных группах минимальная. Однако у пожилых пациентов эффективность данной методики не столь высока, а достаточно частые случаи повторных кровотечений у больных в возрасте приводят к увеличению летальности от данного осложнения до 50%.
Прогноз и профилактика
Исход зависит от степени тяжести геморрагии, своевременности диагностики и лечения. При хронических низкоинтенсивных кровотечениях прогноз относительно благоприятный, своевременно проведенное лечение основного заболевания значительно улучшает качество жизни пациента, снижает риск смертельных осложнений. Профузные кровотечения имеют очень плохой прогноз. Связано это с затруднениями диагностики, поздним началом адекватной терапии. Острые обильные геморрагии часто заканчиваются летальным исходом.
Профилактика заключается в предупреждении заболеваний, которые могут служить причиной развития данного осложнения. Необходимо ежегодно посещать терапевта для раннего выявления язвенной болезни, других заболеваний ЖКТ, системы крови. Пациентам с язвенной болезнью желудка рекомендуется проходить своевременные курсы антихеликобактерной и антисекреторной терапии.
Источник
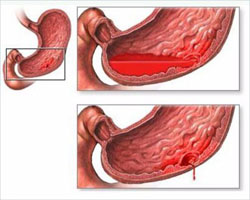
Желудочно-кишечное кровотечение – это выход крови в полость внутреннего органа (желудка или кишечника) в результате повреждения сосуда слизистой. Дефектами могут являться грубые травмы стенок полых органов, эрозии, язвы, новообразования и другие патологии, вызывающие разрыв артерий.
Классификация
По локализации
- Кровотечение из верхней части желудочно-кишечного отдела (ЖКТ): пищевод, желудок, двенадцатиперстная кишка (ДПК). Составляют около 85% от общего количества. В клинической практике выделяют язвенные (45%) и неязвенные (55%) кровотечения.
- Кровотечение из нижней области ЖКТ: тонкий или толстый кишечник, прямая кишка. Примерно 15% всех кровотечений.
Границей между представленными областями для хирургов служит связка Трейца (поддерживает двенадцатиперстную кишку в брюшной полости). Симптомы, способы диагностики, а также лечебные мероприятия будут отличаться. Зависит это от расположения источника острого кровотечения.
По течению
- Клинически манифестные кровотечения – сопровождаются явной симптоматикой, заметной больному. В этой группе особо выделяют фульминантные, когда кровотечение развивается стремительно и быстро создает угрозу жизни больного.
- Скрытые кровотечения – явных признаков патологии нет. Диагноз выставляется после обследования (копрограмма и др.).
По степени тяжести
Степень тяжести оценивают по объёму кровопотери:
-
 Первая степень (лёгкая). Потеря крови составляет до 500 мл, частота сердечных сокращений не более 100 ударов в минуту, систолическое давление больше или равно 100 мм рт ст.
Первая степень (лёгкая). Потеря крови составляет до 500 мл, частота сердечных сокращений не более 100 ударов в минуту, систолическое давление больше или равно 100 мм рт ст. - Вторая степень (средняя). Потеря крови до 1 литра, ЧСС до 120 ударов в минуту, систолическое артериальное давление 90-100 мм рт ст.
- Третья степень (тяжёлая). Кровопотеря более 1,5 литров, пульс более 120 в минуту, давление ниже 90 мм рт ст.
Лабораторным методом оцениваются также показатели красной крови: гемоглобин, количество эритроцитов, гематокрит.
При только что начавшемся кровотечении анализ крови будет нормальным, что связано с компенсаторной реакцией организма (мобилизация эритроцитов из депо, синтез гемоглобина).
Причины желудочно-кишечного кровотечения
В медицине насчитывают более 200 заболеваний, которые потенциально могут вызывать повреждение сосудов желудка или кишечника и являться причиной кровопотери. Более рационально все причины разделить на две группы в зависимости от локализации по отношению к связке Трейтца.
Кровотечения в верхних отделах ЖКТ
Ниже представлены основные заболевания, провоцирующие кровотечение (от наиболее часто встречающихся до менее вероятных):
-
 язва 12-перстной кишки;
язва 12-перстной кишки; - эрозии 12-перстной кишки (эрозивное воспаление стенки);
- эзофагит (катаральное или эрозивное воспаление пищевода);
- гастриты геморрагические, эрозивные;
- язвенная болезнь стенки желудка;
- варикоз пищевода (чаще всего на фоне имеющейся портальной гипертензии);
- синдром Маллори-Вейсса (множественные надрывы слизистой при продолжительной рвоте);
- рак на любой стадии;
- травмы полых органов (инвазивные манипуляции, проглатывание химических веществ, инородных тел);
- лекарственное кровотечение (аспирин, кортикостероиды, алкоголь).
Реже в качестве источника кровотечения встречается язва пищевода, опухоли 12-перстной кишки, сосудистые мальформации.
Кровотечения в нижних отделах ЖКТ
-
 врождённый или приобретённый дефект сосудов, кровоснабжающих кишечник (ангиодисплазия);
врождённый или приобретённый дефект сосудов, кровоснабжающих кишечник (ангиодисплазия); - дивертикулёз;
- новообразования, полипозные разрастания слизистой;
- острые кишечные инфекции: дизентерия, шигеллёзы, сальмонеллёз;
- туберкулёзный колит;
- тромбоз геморроидального узла, трещина ануса;
- инородные тела терминального отдела кишечника (механическое повреждение).
Причины, не связанные с органами пищеварения:
- аутоиммунные заболевания (волчаночный периартериит);
- сосудистые аномалии и катастрофы (острый тромбоз, артериальная эмболия, телеангиоэктазии слизистой);
- заболевания системы крови (лейкоз, геморрагический диатез, гемофилия, тромбоцитарная пурпура, недостаток витамина K или факторов свёртываемости).
Симптомы
Проявление симптомов зависит от источника, объёма кровопотери и её быстроты, причины, состояния организма (возраст, сопутствующие болезни, исходный уровень гемоглобина) и других моментов. Яркая симптоматика наблюдается при потере объема циркулирующей крови более 25% в течение короткого времени (от нескольких минут до получаса). В этом случае развивается геморрагический шок.
Общие проявления
Схожими признаками при любом кровотечении ЖКТ будут общие проявления:
-
 слабость, учащение сердечных сокращений, колебания давления, нарушение остроты зрения;
слабость, учащение сердечных сокращений, колебания давления, нарушение остроты зрения; - потливость, похолодание конечностей в результате акроспазма мелких артерий;
- шум в голове, коллапс, заторможенность и обморок.
Местные проявления
- Кровь в рвотном содержимом. При эрозиях, надрывах стенки пищевода кровь яркая, кровотечение из венозных сосудов пищевода проявляется тёмной кровью. Если патология в желудке, то рвота напоминает «кофейную гущу» за счёт реакции элементов крови с соляной кислотой.
- Потемнение стула. Данный признак можно обнаружить через 8 часов от начала кровотечения, иногда позже, что будет зависеть от скорости пассажа кишечного содержимого. Если объём кровопотери больше полулитра, то кал будет тёмным и жидким (мелена). При хроническом кровотечении кал постоянно будет окрашен в тёмный цвет, признаки не резко выражены, гемоглобин снижается постепенно. При массивном кровотечении мелена не образуется, из прямой кишки выделяется алая малоизмененная кровь.
- Профузное кровотечение проявляется значительным нарушением общего состояния: понос с тёмной кровью, сгустками, тахикардия или, наоборот, брадикардия, снижение артериального давления, липкий пот, потеря сознания.
Помимо перечисленных симптомов могут проявиться признаки основной патологии, вызвавшей кровопотерю: боли в животе, повышение температуры тела, лихорадка, кишечная непроходимость, нарушение глотания, общая интоксикация.
Диагностика
Поиск источника кровотечения начинается с выяснения анамнеза, жалоб, предрасполагающих факторов у пациента или его родственников, если сам пострадавший без сознания. В обязательном порядке обращают внимание на:
-
 цвет кожи и слизистых;
цвет кожи и слизистых; - наличие петехий, кровоподтёков, сосудистых звёздочек;
- цвет и консистенцию каловых и рвотных масс;
- пульс, давление, частоту дыхания, уровень сознания (ступор, оглушение, кома).
Доктор проводит пальпацию всех отделов живота, ректальное исследование, уточняет размеры печени. Из лабораторных анализов большую информацию даёт оценка анализа крови (гемоглобин, эритроциты, гематокрит, свёртываемость, СОЭ, мочевина, общий белок, ферменты).
Наиболее эффективен эндоскопический метод – визуальный осмотр предполагаемого источника кровотечения. Дополнительно применяют контрастное рентгенографическое исследование пищевода, желудка или кишечника.
Дифференцировать желудочно-кишечное кровотечение необходимо от лёгочного и носоглоточного. В этом плане может помочь анамнез, симптомы, видеоэндоскопия носовой полости и рентген грудной клетки.
Лечение
Первая помощь
При появлении симптомов внутреннего кровотечения нужно срочно вызвать скорую и доставить больного в стационар. Самым опасным осложнением при подобных кровотечениях является геморрагический шок и смерть от острой потери крови!
До прибытия бригады скорой помощи нужно успокоить пациента, положить лёд на живот, а ноги на подушку. По скорой обычно вводят раствор кровоостанавливающих средств парентерально: аминокапроновая кислота, глюконат кальция, Викасол или Дицинон.

Лечение в больнице
В стационаре обязательно выполняется эндоскопическое исследование пищевода, желудка, кишечника. В 90% случаев источник кровотечения обнаруживается именно при эндоскопии. Далее, по результатам увиденного, врач выбирает лечебную тактику.
Чаще всего гемостаз проводится путём коагуляции сосуда, его склерозирования, ушивания язвенного дефекта, обкалывания гемостатическими препаратами, резекции участка органа.
При массивных кровопотерях дополнительно необходимо восстановить объём циркулирующей крови, гемоглобин и электролиты, для чего назначают гемотрансфузии, солевые растворы, СЗП, препараты железа. После минования острого периода терапия будет направлена на основное заболевание. Далее пациент нуждается в щадящем режиме, образе жизни и диете.
Прогноз
Прогноз зависит от многих факторов, главным из которых является причина кровотечения. Все язвенные или эрозивные дефекты слизистых имеют высокий риск повторных кровотечений. Такие состояния, как язвенная болезнь, эрозии, новообразования желудка, кишечника подлежат постоянному эндоскопическому контролю. Желательно также сдавать анализ кала на скрытую кровь 2-3 раза в год, регулярно наблюдаться у лечащего врача.
Источник


