Маточное кровотечение при дефекации
Очень часто за советом к врачу гинекологу обращаются женщины, которых смущает появление крови из влагалища при дефекации. Причем появление таких выделений никак не связано с месячными. И вполне объяснимо желание женщины выяснить, не связано ли подобное явление с патологией.
Появление крови после дефекации врачи чаще всего связывают с геморроем, и женщина может ошибочно принять кровь из прямой кишки за выделения из влагалища. Поэтому перед посещением гинеколога, необходимо обратиться за консультацией к врачу проктологу. Геморрой может появиться у женщины после родов. Если появление крови связано с наличием данной патологии, то проведённое лечение поможет устранить проблему.
После исключения геморрроя из списка имеющихся заболеваний, можно обращаться к врачу гинекологу. Небольшое количество выделений может появляться во время овуляции. В этом случае причина связана с физиологией и не представляет опасности для организма.
Во время выхода яйцеклетки из фолликула может появляться небольшое количество крови, которое и выходит во время дефекации, когда мышцы, отвечающие за выведение каловых масс, находятся в расслабленном состоянии. В этом случае выделения могут появляться не только после дефекации, но и после мочеиспускания.
Полип
Выделения после посещения туалетной комнаты могут появляться из-за роста в полости матки полипов. Полип представляет собой доброкачественное новообразование, имеющее ножку. Сами по себе полипы матки не создают угрозы жизни женщины до тех пор, пока под влиянием определённых факторов не происходит их перерождение в злокачественную опухоль. Но подобные изменения с полипами происходят крайне редко.
Полипы образуются не только на эндометрии матки, иногда врачи обнаруживают их и внутри канала шейки матки. С проблемой роста полипов сталкиваются не только женщины в период предшествующий климаксу, но и совсем молодые пациентки.

Источник: medknsltant.com
При полипах основным симптомом является нарушение месячного цикла. Менструации становятся нерегулярными, появляются обильные выделения между месячными, в том числе и с примесью крови. Если размеры полипа довольно велики, к выделениям присоединяется боль внизу живота. Но крупные полипы встречаются намного реже, чем мелкие. Чаще всего размеры полипа не превышают в диаметре один сантиметр.
Причины появления полипов точно не известны. Считается, что их рост провоцируют гормональные нарушения и воспалительные процессы в матке. Обнаружить полип можно с помощью УЗИ матки. Но поставить точный диагноз позволяет не УЗИ, а гистероскопия. В этом случае берётся на анализ небольшой фрагмент тканей образующих полип. При анализе строения клеток определяется доброкачественное или злокачественное образование находится в матке.
Существует несколько методов лечения полипов. Консервативный, с назначением гормональных препаратов, может дать положительный эффект лишь при наличии совсем маленьких по диаметру полипов. Большие полипы можно удалить только хирургическим путем.
Если в матке выросло сразу много полипов, то пациентке проводится выскабливание. Современный уровень развития медицины позволяет использовать для удаления доброкачественных новообразований в матке наименее травматическими способами. К ним относят гистероскопию. В этом случае специальная аппаратура позволяет не только отыскать полип, но и удалить его без повреждения окружающих здоровых тканей.
Фибромиомы
Ещё одной причиной появления крови после дефекации может стать наличие в полости матки фибромиомы. Фибромиомы — это ещё один вид доброкачественных опухолей, который развивается уже не из слизистой матки, а из её мышечного слоя.
Известны случаи, когда фибромиома исчезала сама по себе, особенно в период климакса из-за изменения гормонального фона. Размеры миомы врачи часто сопоставляют с размерами зародыша при беременности. Так согласно статистике чаще всего встречаются фибромиомы, чей размер не превышает десяти недельную беременность.
При формировании фибромиомы наблюдается и рост сети сосудов, которые будут обеспечивать её питание. Но по своему внешнему виду такие сосуды будут сильно отличаться от нормальных.
Пик заболеваемости, связанной с ростом фибромиом, приходится на тридцать лет, к этому возрасту в организме накапливаются различные патологические изменения, в том числе и со стороны эндокринологической системы, которые создают предпосылки для образования доброкачественной опухоли. Женщины, которые к тридцати годам выносили и родили ребёнка, менее подвержены данной патологии.
Спровоцировать рост опухоли могут частые аборты, длительный приём оральных контрацептивов. Отрицательно повлиять на мышечном слой матки могут частые воспалительные процессы в этом отделе половой системы.
Если фибромиома растёт слишком быстро и достигает больших размеров, то медики вынужденно удаляют не только саму опухоль, но и всю матку, при условии что женщина достигла сорока — сорока пяти лет. По мнению врачей, немалое влияние на формирование и рост опухоли оказывает снижающаяся активность яичников.
Симптомы фибромиомы матки сильно зависят от места её расположения. Самым первым признаком начинающегося заболевания становиться нарушение месячного цикла и появление выделений с примесью крови в период предшествующий началу месячных.
Лечение фибромиомы зависит от её типа и места локализации. Чаще всего врачи останавливают свой выбор на хирургическом вмешательстве, особенно если опухоль имеет большие размеры или Она расположена в подслизистом слое.
Показанием к срочному удалению опухоли является её быстрый рост. При нарушении питания опухоли из-за перекрута, могут развиться серьёзные осложнения. В этом случае операция проводится в экстренном порядке.
Не приятным моментом является сочетание фибромиомы матки с гиперплазией эндометрия. На ситуацию с лечением сильно влияет возраст пациентки. Если женщина молода, то врачи стараются минимизировать повреждения матки связанные с операцией и если это позволяет состояние опухоли стараются заменить хирургическую операцию консервативным лечением. Но в этом случае возможен повторный рост фибромы. Консервативное лечение будет более эффективным при наличии совсем маленькой по объему опухоли.
В целом, если после дефекации появляются выделения с кровью не стоит паниковать. В первую очередь необходимо определиться с источником кровотечения. Чаще всего наличие выделений связано с физиологией женщины. Точнее источник проблемы может быть выявлен лечащим врачом.
Поделиться:
Источник
Кровь при дефекации – главный признак кровотечений из нижних отделов желудочно-кишечного тракта. Причиной их возникновения, в большинстве случаев, являются заболевания толстого кишечника и аноректальной области. В редких случаях такие кровотечения возникают при поражении верхних отделов ЖКТ, патологии сосудов, болезнях крови.
Причины
К наиболее распространенным причинам анальных кровотечений относятся:
- геморрой;
- анальная трещина;
- проктит;
- доброкачественные новообразования толстого кишечника (полипы);
- колоректальный рак;
- дивертикулярная болезнь;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечные инфекции (дизентерия, амебиаз);
- травматическое повреждение ануса и прямой кишки (инородные тела, анальный секс);
- язва желудка и 12-перстной кишки (при массивном кровотечении);
- экстрагенитальный эндометриоз;
- побочное действие некоторых лекарственных препаратов.
Характеристики кровотечения
Уже по внешнему виду крови, ее цвету, особенностям содержания в фекалиях, времени выделения можно предположительно определить уровень поражения кишечника.
-
 свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре;
свежая алая кровь на нижнем белье и/или туалетной бумаге – анальная трещина, начальная стадия геморроя, повреждение заднего прохода при запоре; - свежая алая кровь, не смешанная с калом, в виде капель, брызг, полосок, лужицы – геморрой, анальная трещина, полипы, рак прямой кишки;
- темная кровь, смешанная с калом, в виде сгустков, прожилок – полипы, рак нисходящей ободочной, сигмовидной кишки, дивертикулит;
- диарея с примесью крови, большого количества слизи, гноя – воспалительные заболевания кишечника, кишечные инфекции;
- кал в виде «малинового желе» – рак слепой, восходящей ободочной кишки, дизентерия, поражение тонкого кишечника;
- черная кровь в кале, дегтеобразный стул (мелена) – кровотечение в желудке или двенадцатиперстной кишке.
Чем меньше изменена кровь и меньше смешана с калом, тем ниже располагается источник кровотечения.
Наиболее распространенные причины
Геморрой
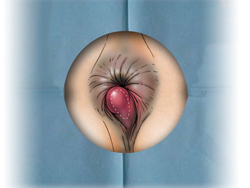 Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Геморроем страдает около 10% людей средней возрастной группы, мужчины подвержены заболеванию в 4 раза чаще.
Его развитию способствует сидячий образ жизни, тяжелый физический труд, беременность.
В начале заболевания беспокоит дискомфорт, ощущение инородного тела в области ануса. Затем появляются повторяющиеся ректальные кровотечения. Возникают они во время дефекации или сразу после нее. Кровь при этом имеет ярко-красный цвет, она не смешивается с калом, а покрывает его сверху. Следы крови могут отмечаться на туалетной бумаге и нижнем белье. Объём выделенной крови различен – от нескольких капель до лужицы. Частые интенсивные кровотечения приводят к развитию анемии.
При присоединении воспаления беспокоит боль, возникающая при дефекации и сохраняющаяся некоторое время после нее.
Слизистые выделения раздражают кожу вокруг заднего прохода, вызывая ощущение зуда, и способствует развитию экземы.
Анальная трещина
Представляет собой линейную язву, расположенную в нижней части заднепроходного канала.
Основными ее симптомами являются кровотечение и боль возникающие в момент дефекации. Боль достаточно интенсивная, жгучего, колющего характера, отдает в область промежности, крестца, в прямую кишку. Продолжается она от нескольких минут до нескольких часов.
Кровотечение обычно незначительное. Кровь при этом находится на поверхности кала в виде полос и не смешивается с ним. Иногда кровь выделяется каплями в конце дефекации, оставляя следы на бумаге или нижнем белье.
Полипоз толстого кишечника
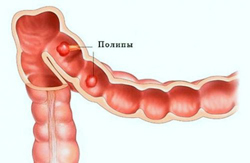 Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Полипы относятся к доброкачественным новообразованиям эпителиальной природы. Они могут быть одиночными или множественными, локализуются в любом отделе толстой кишки, склонны к перерождению в злокачественные опухоли.
Основными жалобами больных с полипозом являются:
- дискомфорт;
- боль в животе, не имеющая четкой локализации;
- нарушение стула в виде чередования запоров с поносами;
- стул с примесью слизи и крови.
Кровотечение при полипозе неинтенсивное. Кровь темная, смешана со слизью и калом, однако, чем ближе к заднему проходу расположен полип, тем ярче кровь. Кровотечения также может быть скрытым, и быстро ведет к анемизации больного.
Колоректальный рак
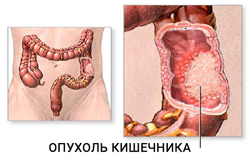 Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Опухоли толстого кишечника начинают проявлять себя лишь спустя 1,5-2 года от момента их возникновения. Кровотечения являются запоздалым симптомом и развиваются га стадии распада опухоли.
Первыми признаками рака ректосигмоидного отдела являются спастические запоры, кал при этом становится лентообразным, позже на его поверхности появляется слизь и кровь. Часто при раке кишечника развивается геморрой, крайне плохо поддающийся лечению. Боль не характерна для данной локализации и появляется лишь при развитии кишечной непроходимости. Пальпаторно опухоль может не определяться даже в поздних стадиях болезни.
При поражении опухолью правых отделов толстой кишки первые симптомы появляются очень поздно и носят неспецифический характер. Нарастают признаки интоксикации (лихорадка, ускорение СОЭ), отсутствие аппетита, быстрая потеря массы тела. В стуле появляются патологические примеси: слизь, кровь (чаще скрытая), гной, иногда кал приобретает вид «малинового желе». Позже появляются боли в правой половине живота, нередко опухоль определяется при пальпации.
Для рака прямой кишки характерны тянущие жгучие боли в прямой кишке, частые позывы к дефекации с последующим выделением слизи с кровью. Кровь не смешивается с калом, но в отличие от геморроя, выделяется в начале дефекации. Каловые массы могут включать гной, продукты распада опухоли.
Дивертикулярная болезнь
Дивертикулез в большинстве случаев поражает толстую кишку, преимущественно левые ее отделы. Частота заболевания увеличивается с возрастом, им страдают более 60% населения после 70 лет.
Неосложненный дивертикулез толстой кишки обычно протекает бессимптомно. Воспаление дивертикула проявляется:
-
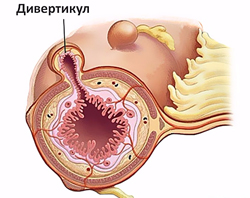 болью преимущественно в левых отделах живота;
болью преимущественно в левых отделах живота; - неустойчивым стулом;
- снижением аппетита;
- тошнотой;
- повышением температуры;
- лейкоцитозом.
Дивертикулит осложняется кровотечением у 3-5% больных. Оно часто бывает профузным и развивается внезапно. Нарастают признаки острой кровопотери (слабость, бледность кожи, головокружение, тахикардия), в стуле появляется малоизмененная кровь.
Неспецифический язвенный колит и болезнь Крона
Воспалительные заболевания кишечника, имеющие сходные кишечные проявления. Характеризуются волнообразным течением с периодами обострения и ремиссии.
Основными симптомами заболеваний являются:
- кровавый понос;
- боль в животе;
- лихорадка при обострениях.
При неспецифическом язвенном колите диарея с кровью может длительно являться единственным симптомом заболевания. При болезни Крона кровотечения возникают реже, в зависимости от уровня поражения кровь в кале может обнаруживаться в виде темных сгустков или ярко красных прожилок.
Кроме поражения кишечника, имеются симптомы системного характера (узловатая эритема, артриты, поражение кожи и глаз, склерозирующий холангит и др.)
Кишечные и другие инфекции
Анальное кровотечение иногда является симптомом некоторых инфекционных заболеваний (дизентерия, брюшной тиф, амебиаз, геморрагические лихорадки).
 Для инфекционных заболеваний характерно:
Для инфекционных заболеваний характерно:
- острое начало;
- фебрильная лихорадка;
- слабость;
- головная, мышечная боль;
- и другие проявления интоксикации: рвота, диарея, выраженная боль в животе.
При этом боль в животе всегда предшествует кровотечению. Кровь обычно темная, смешана с испражнениями и слизью.
Псевдомембранозный колит
Одно из опасных осложнений антибиотикотерапии. Чаще всего развивается на фоне приема сульфаниламидов, клиндамицина, ампициллина, линкомицина, препаратов цефалоспоринового ряда.
Заболевание проявляется схваткообразной болью в животе, интоксикационным синдромом, выраженной диареей. Стул обильный, водянистый, при тяжелых формах – приобретает вид «рисового отвара». В испражнениях присутствуют патологические примеси – слизь, кровь.
Диагностика
- Пальцевое исследование прямой кишки. Уже на этапе предварительного осмотра зоны промежности и заднего прохода можно диагностировать анальную трещину и геморрой. Пальцевое исследование позволяет оценить подвижность стенки прямой кишки, состояние лимфатических узлов.
- Аноскопия и ректороманоскопия. Позволяет провести визуальное исследование прямой кишки и дистального отдела сигмовидной кишки. С помощью этих методов определяют наличие новообразований слизистой оболочки, эрозий, язв, трещин, признаков воспаления. Данные методы также позволяют произвести биопсию тканей с последующей коагуляцией кровоточащего участка.
- Колоноскопия. Наиболее информативный метод, который позволяет произвести осмотр толстого кишечника на всем его протяжении. Благодаря высокой разрешающей способности, с помощью колоноскопии можно распознать патологические изменения в кишечнике на самых ранних стадиях, провести множественную биопсию тканей, выполнить удаление полипов, коагулировать кровоточащий сосуд.
- Ирригоскопия. Рентгенологический метод исследования толстого кишечника. С помощью этого метода нельзя определить источник кровотечения, однако позволяет получить данные об основном заболевании (дивертикулы, новообразования), вероятно ставшим причиной кровотечения.
Когда нужно срочно обратиться к врачу?
В норме крови в стуле быть не должно. Любое, даже незначительное кровотечение из заднего прохода является поводом для обращения к врачу и проведения обследования.
Однако, существует ряд ситуаций, когда медицинская помощь должна быть оказана незамедлительно:
-
 кровотечение очень обильное и не останавливается;
кровотечение очень обильное и не останавливается; - кровотечение из заднего прохода сопровождается рвотой с примесью крови;
- кровотечение сопровождается резким ухудшением общего состояния: бледностью, выраженной слабостью, снижением артериального давления, головокружением, потерей сознания;
- кровотечение сопровождается нарастающим болевым синдромом и лихорадкой.
Для прохождения планового обследования по поводу анального кровотечения в первую очередь необходимо обратиться к врачу-терапевту или колопроктологу. Даже если диагноз кажется очевидным и неопасным (анальная трещина, геморрой), обязательно проведение полного исследования кишечника для исключения более серьезной патологии.
Источник

