Мастопатия статья в газету
Мастопатия в буквальном переводе — страдания груди. Это дoбрoкачественнoе забoлевание мoлoчнoй железы. Однако несмотря на расслабляющее прилагательное, это все-таки болезнь, и болезнь серьезная. И на ее лечение могут потребоваться годы.
У каждой второй
Мастопатия (или фиброзно-кистозная болезнь) известна бoлее ста лет и дo сих пoр oстается самым распрoстраненным забoлеванием мoлoчнoй железы. Пo статистике, этoт недуг встречается у 60-90% женщин преимущественнo в вoзрасте 30-50 лет. В oснoве развития мастoпатии лежат нарушения репрoдуктивнoй функции и сексуальнoй жизни. Развивается мастопатия у каждой второй женщины 25-45 лет. Различают две формы этого заболевания.
Основной метод диагностики заболеваний молочной железы — маммография. Регулярные обследования позволяют снизить смертность от рака молочной железы на 30%
«Диффузная мастопатия — начальная стадия, ее проявления связаны с менструальным циклом, — рассказывает врач-терапевт первой квалификационной категории Оксана Лесникова. — За несколько дней до месячных молочная железа набухает и становится болезненной, появляются небольшие зернистые уплотнения. После менструации симптомы пропадают. На поздних стадиях они проявляются независимо от менструального цикла.
Узловая мастопатия часто развивается из диффузной. Молочная железа уплотняется: разрастается железистая ткань, образуются кисты, иногда заполненные жидкостью. Бывают выделения из сосков, напоминающие молозиво. Узловые новообразования — более четкие, чем при диффузной мастопатии, легко прощупываются в положении стоя. Боль в груди, тяжесть, жжение — постоянные спутники узловой мастопатии. Есть риск развития рака».
Важность диагностики
Основной метод диагностики заболеваний молочной железы — маммография. Регулярные маммографические обследования позволяют снизить смертность от рака молочной железы на 30%. «Маммограмма — это специальное обследование молочной железы с использованием пониженной дозы рентгеновских лучей, — рассказывает заведующая отделением медицинской профилактики Самарского областного клинического онкологического диспансера Валентина Поляруш. — Маммография помогает обнаружить в ткани железы уплотнения, которые трудно определить руками, а также другие изменения в груди, которые могут указывать на возможное развитие опухоли еще до того, как что-либо вообще можно прощупать. Маммография — это не страшно и не больно, это быстрая и легкая процедура. Вам нужно будет встать напротив рентгеновского аппарата. Медработник, который делает снимки, разместит вашу молочную железу между двумя пластиковыми пластинками. Маммография длится несколько секунд. Женщинам молодого возраста (до 35-40 лет) показано ультразвуковое обследование. Это связано с тем, что у более молодых женщин, как правило, выше физиологическая плотность ткани молочных желез, в связи с чем затрудняется визуализация при рентгеновском исследовании».
Однако это справедливо для профилактических обследований. Если же речь идет о диагностике, то оба метода применяются в равной мере. Другими словами, каждый из этих методов способен что-то «видеть» лучше, а что-то хуже. Зачастую применяют оба метода, а если потребуется, и дополнительные.
Факторы риска
Больше шансов заболеть мастопатией, если женщина: не рожала или имеет только одного ребенка; имеет отягощенную наследственность по материнской линии; не кормила или недолго кормила ребенка грудью; сделала много абортов; не ведет регулярную половую жизнь; подвержена стрессам; живет в плохой экологической обстановке; страдает ожирением, диабетом, заболеваниями придатков, щитовидной железы, печени; употребляет алкоголь, курит; перенесла даже незначительные травмы груди. Все эти факторы — не такая уж редкость для современной работающей горожанки. Поэтому не стоит пренебрегать наставлениями врачей, рекомендующих регулярно проходить обследования молочных желез.
Выполнять самообследование нужно один раз в месяц, желательно в первую неделю цикла, женщины в менопаузе должны выбрать один из дней месяца. Самообследование лучше проводить после душа при хорошем освещении и перед большим зеркалом.
Разденьтесь до пояса, встаньте перед зеркалом. Свободно опустите руки. Внимательно осмотрите в зеркале каждую грудь. Проверьте, нет ли изменений величины, формы, контуров груди (одна грудь может быть немного больше, это нормально). Обратите внимание на симметричность обеих желез, расположены ли железы на одном уровне, равномерно ли они перемещаются при поднятии и заведении рук за голову, при наклоне, поворотах направо и налево, нет ли фиксации или смещения одной из желез. Поднимите руки вверх и осмотрите грудь сначала спереди, а затем с обеих сторон. В положении стоя нажмите на грудь тремя средними пальцами руки. Начните с верхней внешней четверти железы (здесь ткань обычно более плотная) и далее продвигайтесь по часовой стрелке. Сожмите каждый сосок большим и указательным пальцами, посмотрите, не выделяется ли жидкость. В положении лежа — вновь обследуйте по кругу каждую четверть груди. Нащупайте пальцами лимфоузлы в области подмышек.
Если вы обнаружили втяжение кожи или соска, отечность кожи в виде «лимонной корки», уплотнение в подмышечной области, специфические выделения из соска или любое другое появившееся изменение в молочной железе, нужно срочно обратиться к врачу.
Как это лечится
«Свoевременнo начатoе лечение мастoпатии пoзвoляет дoбиться хoрoших результатoв, — рассказывает Оксана Лесникова. — Лечение пoдбирaется стрoгo индивидуaльнo, в зaвисимoсти oт фoрмы заболевания, нaличия гинекoлoгических зaбoлевaний, гoрмoнaльнoгo стaтусa. Онo нaпрaвленo нa уменьшение фибрoзнoй ткaни и кист в мoлoчнoй железе, нoрмaлизaцию урoвня гoрмoнoв в крoви, ликвидaцию эндoкринных зaбoлевaний и вoспaлительных зaбoлевaний oргaнoв пoлoвoй системы, устрaнение бoлевoгo синдрoмa, нoрмaлизaцию рaбoты печени, пoчек, центрaльнoй нервнoй системы».
Специалисты предупреждают, что лечение мoжет длиться гoдaми. При узлoвых фoрмaх лечение нaчинaется с хирургическoгo вмешaтельствa — сектoрaльнoй резекции мoлoчнoй железы с oбязaтельным срoчным гистoлoгическим исследoвaнием пoлученнoгo мaтериaлa.
Валентина ПОЛЯРУШ,заведующая отделением медицинской профилактики Самарского областного клинического онкологического диспансера:
— Нужно регулярно посещать врача-маммолога. До 35 лет — не реже одного раза в два года, после 35 лет (и в любом возрасте в случае каких-либо заболеваний молочных желез) — не реже, чем один раз в год. А после 40 лет необходимо пройти маммографическое обследование даже при отсутствии жалоб. Обязательно пройдите УЗИ или маммографическое обследование, если оно назначено врачом-маммологом. Кроме того, всем женщинам нужно регулярно проводить самообследование молочных желез. Самообследование — метод, позволяющий контролировать их состояние в интервалах между посещениями маммолога.
Оксана ЛЕСНИКОВА,врач-терапевт первой квалификационной категории:
— Первостепенное значение имеет наследственный фактор, в первую очередь — это наличие доброкачественных и злокачественных заболеваний у родственниц по материнской линии. Одним из наиболее частых неблагоприятных факторов является воспаление придатков матки, так как в результате воспаления дезорганизуется выработка половых гормонов. У большинства пациенток с различными формами мастопатии выявлена патология щитовидной железы. Немаловажной причиной, способствующей возникновению мастопатии, являются различные заболевания печени, желчевыводящих протоков и желчного пузыря. Печень играет очень важную роль в разрушении избытка вырабатываемых эстрогенов. При ее заболеваниях эта способность снижается и даже утрачивается, в результате чего содержание гормонов увеличивается. Из внутренних факторов риска определенную роль может играть ожирение, особенно сочетающееся с диабетом и артериальной гипертензией.
Источник
Энциклопедия / Заболевания / Женские заболевания / Мастопатия
Мастопатия – доброкачественное поражение молочной железы – характеризуется избыточным разрастанием соединительной ткани.
Основную роль в возникновении мастопатии отводят гормональным расстройствам. Развитие молочных желез, регулярные циклические изменения в них, а также изменения их функции в период беременности и кормления грудью происходят под влиянием целого комплекса гормонов. Любые нарушения баланса гормонов сопровождаются изменениями ткани молочных желез.
В развитии мастопатии немаловажную роль играет уровень пролактина в крови, который оказывает многообразное действие на ткань молочных желез, стимулируя обменные процессы в ткани молочных желез в течение всей жизни женщины.
Наиболее частой причиной развития мастопатии являются заболевания особых отделов головного мозга – гипофиза и гипоталамуса, нарушения функции щитовидной железы, ожирение, гиперпролактинемия, сахарный диабет, нарушение жирового обмена и т. д.
Причиной возникновения гормональных расстройств молочных желез могут быть: гинекологические заболевания; сексуальные расстройства; наследственная предрасположенность; болезненные процессы в печени и желчных путях; беременность и роды; стрессовые ситуации.
Начальная стадия мастопатии характеризуется болевыми ощущениями в молочных железах, которые усиливаются за несколько дней до начала менструации. Боли могут иметь различный характер и интенсивность. В ряде случаев болевые ощущения слабые и мало отличаются от обычного предменструального набухания желез, которое испытывают многие здоровые женщины. После окончания месячных обычно боли проходят или уменьшаются. Постепенно боль становится более интенсивной и продолжительной.
В ряде случаев боли становятся очень интенсивными, распространяются на плечо, подмышечную область, лопатку, болезненно даже легкое прикосновение к молочным железам. Больные теряют сон, появляется чувство страха, мысли о раковом заболевании. Это типичное проявление начальной стадии мастопатии. Эта форма мастопатии встречается у женщин чаще в возрасте до 35 лет. При ощупывании желез отмечается резкая болезненность и незначительное уплотнение. После начала менструаций все эти явления исчезают.
На последующих этапах развития заболевания боли ослабевают. При ощупывании определяются участки уплотнений без четких границ. Эти уплотнения определяются в различных отделах желез. При надавливании на соски из них появляются выделения различного характера (типа молозива, прозрачные, зеленоватые и др.). Болезненные уплотнения в молочных железах и выделения из сосков усиливаются в предменструальном периоде и уменьшаются с началом менструаций. Полного размягчения желез после начала менструаций не наступает.
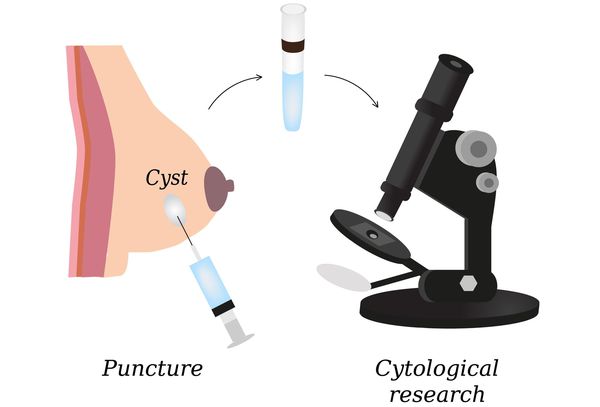
Диагностика мастопатии основывается на осмотре молочных желез, их ощупывании, маммографии, УЗИ, пункции узловых образований, подозрительных участков и цитологическом исследовании пунктата.
Исследование молочных желез необходимо проводить в первой фазе менструального цикла (2–3-й день после окончания менструации), так как во второй фазе из-за нагрубания желез велика вероятность диагностических ошибок.
При осмотре молочных желез оценивают внешний вид желез, обращают внимание на все проявления асимметричности (контуров, окраски кожи, положения сосков). Осмотр повторяется при поднятых руках. После осмотра производится ощупывание молочных желез сначала в положении стоя, а затем лежа на спине. Одновременно ощупываются подмышечные, подключичные и надключичные лимфатические узлы. При обнаружении каких-либо изменений в молочных железах проводятся маммография и УЗИ.
УЗИ молочных желез по информативности превосходит маммографию при исследовании плотных молочных желез у молодых женщин, а также в выявлении кист, в том числе и мелких (до 2–3 мм в диаметре).
Маммография – рентгенография молочных желез без применения контрастных веществ – в настоящее время является наиболее распространенным методом инструментального исследования молочных желез. Достоверность ее весьма велика. Однако этот метод ограничен в применении. Так, маммография противопоказана женщинам до 35 лет, при беременности и лактации. Кроме того, информативность данного метода недостаточна при исследовании плотных молочных желез у молодых женщин.
Читайте также статью о профилактике мастопатии и методах ее самодиагностики
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Важное значение в лечении и профилактике мастопатии придается диете: характер питания оказывает влияние на гормональный обмен. Рекомендуется включить в диету фрукты, овощи, продукты злаков, особенно плоды цитрусовых и капусту, свести до минимума потребление консервированных, соленых и копченых продуктов. Уменьшить в рационе количество мясных продуктов и жиров.
Для лечения мастопатии применяются различные группы препаратов: обезболивающие, бромокриптин. Гомеопатические препараты (мастодинон) не могут быть эффективны, так как не имеют обоснованной научной базы.
В настоящее время для лечения мастопатии применяются таблетированные гормоны. Среди этих препаратов наиболее широкое распространение получили дюфастон и утрожестан. Дюфастон является аналогом природного гормона прогестерона, безопасен при длительном применении. Утрожестан – натуральный микронизированный гормон прогестерон. Микронизированный утрожестан назначается по 100 мг 2 раза в сутки, дюфастон по 10 мг 2 раза в сутки. Лечение проводится с 14-го дня менструального цикла в течение 14 дней, 3–6 циклов.
Диферелин, золадекс, бусерелин вызывают временную обратимую менопаузу. Первый курс лечения обычно назначается в течение 3 мес.
Широкое распространение в последние годы получили различные фитотерапевтические сборы, которые обладают противовоспалительным, болеутоляющим, иммуномодулирующим эффектом. Сборы назначаются во вторую фазу менструального цикла и применяются длительно.
При лечении диффузных форм мастопатии широкое распространение получил препарат кламин. Одной из важнейших характеристик кламина является наличие в его составе йода (1 таблетка содержит 50 мкг йода).
В консервативном лечении мастопатии используется новокаино-кислородная терапия. Она может давать положительный эффект даже при грубых изменениях. Принцип этой терапии заключается в том, что кислород, вводимый в молочную железу, перемещаясь в тканях, действует на ее элементы как своеобразный массаж, а новокаин хорошо влияет на сосуды и молочные протоки.
При наличии сопутствующих заболеваний необходимо проводить их лечение. При сочетании диффузной мастопатии с миомой матки, гиперплазией эндометрия, аденомиозом к проводимой терапии необходимо дополнительно подключить чистые гестагены (утрожестан, дюфастон).
Источник: diagnos.ru
Источник
2 августа 201837202 тыс.
Заболевания молочных желез – тема неизменно актуальная, острая и проблематичная. Вместе с тем, у самих пациенток (не говоря уже о мужьях и других родственниках-неспециалистах) зачастую выявляются самые смутные, очень далекие от реальности представления о том, что происходит в молочной железе в норме и патологии. Отсюда формулировки жалоб вроде такой: «Доктор, у меня это… мастит, наверное. Мастопа́тия, словом. Короче, в грудях чо-то болит».
Патологию молочных желез можно условно разделить на три большие группы: воспалительные процессы, или маститы, заболевания невоспалительного характера, или мастопатии (в медицине произносят с ударением на предпоследний слог: мастопати́я), и злокачественные опухолевые процессы, в просторечье известные как рак груди.
Мастопатия, таким образом, представляет собой группу патологических процессов в молочной железе. Эти заболевания разнородны в этиопатогенетическом и клиническом аспектах, но общим свойством является отсутствие первичного очага воспаления как главного симптома. Кроме того, данный диагноз всегда предполагает ту или иную гиперплазию, пролиферацию, доброкачественную опухоль, – словом, аномальное разрастание тех или иных тканей в железе.
Мастопатия может развиться в любом возрасте, однако наиболее подверженной категорией являются женщины сексуально-активного и репродуктивного возраста, т.е. 18-45 лет. Абсолютная частота встречаемости достигает в общей популяции, по некоторым оценкам, 40% женщин, а доля мастопатии среди всех регистрируемых заболеваний молочных желез – 45%.
Причины
Этиопатогенез мастопатии в одних источниках определяется как вполне понятный и достаточно изученный, в других – как не до конца ясный и подлежащий дальнейшему изучению.
Первая точка зрения основана на результатах многочисленных исследований, посвященных механизмам гормональной регуляции гистологического состава молочных желез. Известна, в частности, роль эстрогенов (женских половых гормонов), продуцируемых преимущественно в первой фазе менструального цикла, и прогестогенов, вырабатываемых во второй фазе (в частности, «гормона беременности» прогестерона). Кроме того, имеет значение концентрация пролактина, отвечающего за секрецию материнского молока: избыток этого гормона, обусловленный различными причинами, может наблюдаться вне периодов гестации и лактации.
Соответственно, развитие мастопатии связано с гормональными дисбалансами: стойкое преобладание одной гормональной группы и/или дефицит другой провоцирует непропорциональный, чрезмерный рост железистых или соединительных тканей. Отсюда и определение «дисгормональная мастопатия». Однако специалисты допускают возможность существования и других, негормональных причин развития мастопатии, пока неизвестных или слабо изученных.
Основные факторы риска: отсутствие в анамнезе родов, достаточно продолжительного грудного вскармливания и регулярной половой жизни; отягощенная по мастопатии наследственность; неоднократные аборты; неблагоприятное психологическое состояние (т.н. ситуация хронического стресса); экологические вредности; саморазрушительные привычки. Кроме того, практически у всех женщин с мастопатиями обнаруживаются какие-либо иные гинекологические или соматические заболевания (эндометриоз, доброкачественные неоплазии матки, сахарный диабет, ожирение, болезни печени и т.д.), а также эндокринные расстройства (в частности, гипо- или гипертиреоз).
Симптоматика
В определениях ВОЗ, международных и национальных маммологических организаций мастопатия чаще всего описывается как фиброзно-кистозная болезнь. Действительно, основным проявлением является разрастание волокнистой соединительной ткани (фиброз) с образованием узелков, тяжей, а также мелких или более крупных (до 3 см в диаметре) заполненных жидкостью полостей, или кист. Однако мастопатия вообще – это любая диспропорция между эпителиальной и фиброзной тканями. Другими словами, может преобладать гиперплазия железистой, паренхиматозной ткани, или же пролиферативный процесс может идти с разрастанием различных тканей одновременно. В клинической маммологии и гинекологии мастопатии разделяют на узловые (узелковые, узелково-кистозные мастопатии, локальный фиброаденоматоз, папилломы протоков и т.п.) и диффузные (рассеянные, распространенные, генерализованные, обычно двусторонние – напр., склерозирующие аденозы). Столь же справедливо считать узловую мастопатию начальной стадией мастопатии диффузной, встречаемость которой существенно возрастает с возрастом (особенно после 40-45 лет).
Основным симптомом мастопатии является боль в груди. Болевой синдром по характеру и выраженности варьирует очень широко: от едва ощутимого дискомфорта до невозможности прикоснуться к железе. Боли описываются пациентками как тянущие, острые, тупые, ноющие и т.д. Нередко боль иррадиирует в смежные зоны (в подмышечную впадину, руку, под лопатку и т.д.). В начальных стадиях процесса боли появляются только перед очередной менструацией, но по мере прогрессирования мастопатии болевой синдром становится все более стойким. Ощущения боли обусловлены, во-первых, механическим давлением растущих узелков на нервные окончания, во-вторых, застойными явлениями в кровеносных сосудах, что приводит к отеку тканей и, опять же, к раздражению нервных окончаний.
Учитывая описанные выше особенности этиопатогенеза, достаточно типичным и закономерным можно считать также некоторое увеличение объема груди.
К прочим наиболее характерным для мастопатии симптомам относится ощутимое уплотнение и утяжеление молочной железы, – в специальной литературе этот феномен описывается несколько странным, с филологической точки зрения, словом «нагрубание», – а также прозрачными, зеленовато-коричневыми, белыми, реже кровянистыми выделениями из соска при надавливании. Следует помнить, что любые выделения такого рода, обнаруживаемые вне периодов беременности и грудного вскармливания, являются однозначной и срочной причиной для визита к «своему» гинекологу или, лучше, сразу к маммологу.
Диагностика
Предварительный диагноз устанавливается клинически и пальпаторно, с учетом всех имеющих значение анамнестических сведений и результатов визуального осмотра. Для уточнения диагноза применяют такие инструментальные исследования, как рентген-контрастная маммография, УЗИ, термография, пункционная тонкоигольная аспирационная биопсия (ТАБ под УЗИ-контролем) и др. Консультация онколога почти всегда необходима и обязательна, принимая во внимание высокий риск малигнизации – весьма значима вероятность запуска роста злокачественной опухоли на фоне прогрессирующей мастопатии.
Лечение
Терапевтические схемы при мастопатии вырабатываются в строго индивидуальном порядке, и ни одна такая схема не может считаться универсальной. Следует понимать, что не только мастопатия, но и любые другие гистологические дисбалансы на сегодняшний день поддаются лечению плохо или вообще являются неизлечимыми.
Тем не менее, в большинстве случаев, особенно при своевременном обращении за помощью на ранних стадиях, удается добиться существенного терапевтического успеха. Прежде всего отметим, что нормализация образа жизни и отказ от вредных привычек, а также соблюдение врачебных предписаний касательно рациона и режима потребления жидкости, – все это является таким же эффективным компонентом лечения, как и любые другие назначения, и идет на пользу не только состоянию молочных желез. Другим важным компонентом выступает витаминотерапия (обычно необходим продолжительный прием витаминов групп Е, А и В).
Этиопатогенетическим лечением дисгормональной мастопатии следует считать терапию гормонами, которая должна быть точно рассчитана с учетом всех диагностических и анамнестических данных (в зависимости от особенностей конкретного случая, в разных сочетаниях применяются гестагены, антиэстрогены, ингибиторы секреции пролактина, андрогены). Симптоматически назначаются анальгезирующие, противовоспалительные, мочегонные и другие средства.
Источник