Мастопатия и рак молочных желез
Мастопатия и рак молочной железы: профилактика, диагностика и лечение
За последние 20 лет заболеваемость раком молочной железы выросла вдвое. От этой болезни женщины умирают чаще, чем от всех других онкологических заболеваний. Такова ежегодная статистика умерших от рака молочной железы. У большинства из этих пациенток болезнь была выявлена с опозданием, несовместимым с жизнью. Даже при всех усилиях врачей. Рост заболеваемости раком молочной железы наблюдается во всем мире. Ежегодно в мире заболевает около 1 млн. женщин.
Причины возникновения рака молочной железы
Факторы риска
Методы исследования
Стадии болезни
Лечение
Самообследование
О каких изменениях нужно сообщать врачу?
Причины возникновения рака молочной железы
Раковая опухоль развивается внутри нашего тела, из наших собственных клеток, которые по какойто причине мутировали. Над причиной рака не один десяток лет бьются ученые всего мира и приходят к выводу — губительный механизм болезни запускает не один, а множество факторов.
В возникновении РМЖ играют роль разные факторы. Раннее начало месячных — до 12 пет — неблагоприятно, как и позднее окончание — после 55 лет. Принципиальное значение имеет детородная функция — если первые роды в 30 пет неблагоприятны, после 40 — это уже группа риска.
Женская грудь должна выполнять все возложенные на нее природой функции. А именно, вскармливать детей. Чем продолжительнее период лактации, тем меньше риск развития РМЖ.
Сама по себе половая функция имеет принципиальное значение: отсутствие половой жизни, позднее начало после 25-30 лет, имеют значение и способы контрацепции. Женщина должна проконсультироваться с гинекологом — механические способы особенно неприемлемы для женщин, склонных к возникновению дисгормонапьных заболеваний, которые способствуют возникновению опухоли.
Рак связывают с нарушением обменных процессов в организме женщины. Избыточный вес, ожирение, сахарный диабет — список негативных факторов дополняют также артериальная гипертензия и атеросклероз, тяжелые заболевания печени и щитовидной железы.
Мастопатия относится к категории доброкачественных дисгормональных заболеваний. Ими страдает большое количество женщин. Считается, что каждая вторая женщина страдает дисгормональным заболеванием. На самом деле это не так, просто иногда за них принимают обычное набухание молочных желез как физиологический фактор перед менструацией. Дисгормональные заболевания, как правило, связаны с нарушением обмена гормонов, связанных с функцией яичников, период их возникновения — от 25 лет.
Опухоль на ровном месте не возникает. Развитию предшествуют изменения в молочной железе. Диффузная мастопатия — это фоновое состояние, которое может перерасти в очаговое. Пациентки должны наблюдаться у гинекологов, при каких-то изменениях нужно хирургическое лечение — вырезается очаг мастопатии. Есть еще одно заболевание — внутрипротоковая папиллома. Симптоматика — кровь из соска, и здесь тоже необходима операция. Это предупреждение рака — выявление предопухолевых заболеваний и их лечение.
Факторы риска
Как правило, рак молочной железы возникает у женщин старше 50 лет. Вызвано это сбоем в гормональном обмене в связи с угасанием функций яичников. Однако за последние годы рак значительно помолодел.
Важное значение имеет и травма. Одиночная — в меньшей степени, часто повторяющаяся, хроническая, приводит к кровоизлиянию в молочной железе, рубцов, на фоне которых может возникнуть рак молочной железы.
В погоне за модой женщины используют всевозможные виды белья с косточками, там есть и металлические части, которые в течение дня достаточно плотно давят на грудную клетку и в частности, на молочную железу. Поэтому постоянное ношение таких бюстгальтеров нежелательно.
Рак нередко имеет и наследственные корни. Наличие злокачественных опухолей груди, яичников, толстой или прямой кишки, щитовидной железы у близких родственников может вписать имя женщины в списки больных раком молочной железы.
И, конечно же, экзогенные факторы. Это непосредственно воздействие ионизирующего излучения на молочную железу и курение у женщин, играют роль и химические канцерогены, полиароматические углеводороды. К развитию рака приводит одномоментное действие 5-7 негативных факторов в течение длительного времени.
У 2 индивидуумов болезнь развивается по-разному. Когда врачи спрашивают, как развивалась опухоль, пациенты говорят — «ой, на прошлой неделе ничего, а на этой уже есть» — это нереально. Опухоль развивается на протяжении нескольких лет, а иногда и десятка лет, просто пациенты не замечают этого роста.
Методы исследования
Инструментальные методы исследования применяются как с профилактической, так и с уточняющей целью. Прежде всего — маммография. Но показана она только женщинам старше 40 лет.
До 45 лет женщина должна проходить УЗИ каждый год, после рекомендуется маммография. Железистая ткань более плотная, чем жировая, а после 45 лет она превращается в жировую и излучение задерживается в этой ткани. В качестве ранней диагностики после 45 лет маммография рекомендуется всем женщинам раз в год. В зависимости от структуры молочной железы — повторное исследование через 1,5-2 года либо через 6 месяцев.
Есть группы риска женщин, которым необходимо обследовать молочные железы, в первую очередь — женщины с наследственной предрасположенностью, с предраковыми состояниями и доброкачественными опухолями. Маммография позволяет четко определить злокачественный потенциал опухоли и выявлять самые мелкие ее очаги.
УЗИ — метод более безобидный и доступный, чем рентгеновское исследование. Оно может проводиться женщине любого возраста, неограниченное количество раз. УЗИ может отличить доброкачественные образования молочных желез, выявить злокачественную опухоль, но не видит микрокарценому. УЗИ рекомендовано женщинам до 35 лет — процент выявления 87%. Сочетание маммографии и УЗИ дает практически 100% выявление. УЗИ применимо и при осмотре подмышечных ямок для поиска метастаз рака молочной железы в лимфоузлах. Это, в свою очередь, выгодно отличает метод от маммографии.
Проанализировать клеточный состав, отличить доброкачественный опухолевый процесс от злокачественного помогает метод биопсии. Проводится он как сам по себе, так и под контролем УЗИ или маммографии. Благодаря методу пункционных биопсий есть возможность выявления раннего рака, когда нет еще метастаз и пальпируемых образований — то есть, когда ни врачи, ни женщины, ни другие методы не могут его выявить.
Стадии болезни
Первая стадия болезни — это одиночная опухоль размером до 2 см, которая не имеет регионарных метастазов. Они расположены в лимфоузлах, в непосредственной близости от пораженного органа — в подмышечной ямке.
Вторая стадия болезни — опухоль маленькая, до 2 см или чуть больше, но нередко имеющая одиночный метастаз в подмышечной ямке. Чем больше рак находится в организме, тем активнее его вредоносные клетки путешествуют по нашему телу. И могут закрепляться в любом его органе. Так рак метастазирует.
Третья стадия болезни более разнообразна. Это может быть маленькая опухоль, не достигающая 3-4 см, но имеющая множественные метастазы в подмышечной ямке. При некоторых формах поражена вся молочная железа, и рак не пальпируется. Или же опухоль узловой формы, величиной от 5-10 см — это тоже третья стадия болезни.
Четвертая стадия болезни — самая опасная стадия — опухоль любых размеров, имеющая метастазы в другие органы и ткани: кости, печень, легкие, головной мозг. Такая стадия рака чаще всего делает врачей бессильными.
Распространение опухолевого процесса в организме зависит от гистологической формы опухоли. Все опухоли, которые мы называем раком — злокачественные, но формы рака разные, отличаются по времени течения болезни. Если пациент, у которого рак выявлен в 1-й стадии болезни не обращается за помощью, в большинстве случаев через год это уже 3-я стадия, иногда 2-я, а иногда и 4-я.
Лечение
От своевременного обращения к врачу одних пациенток сдерживают самоуверенность и тщетные надежды на самоисцеление, других — недоверие врачам и, напротив, слепая вера в иную, нетрадиционную медицину. Никакими заговорами, чудодейственными способами вылечить злокачественную опухоль нельзя. Это затягивает догоспитальный этап и не несет положительного эффекта.
Позднее обращение — это еще и смертельный страх перед болезнью, и перед лечением. Боязнь потерять грудь может сдерживать женщин от раннего обращения. Женщины должны понимать, что такие мысли не предотвращают удаление молочной железы, а только приближают его. Своим промедлением вы лишаете себя и врачей шанса сохранить вам грудь.
Чем меньше стадия болезни, тем меньше лечение по продолжительности и по интенсивности. На первой стадии проводятся органосохранные операции, пересаживается ткань — тогда удается сохранить грудь и излечить от злокачественного образования.
В ряде случаев можно избежать удаления груди. Это травма для молодой женщины, поэтому, чем раньше она окажется у врача, тем менее агрессивными будут методы лечения. Если опухоль небольшая и нет метастазов — удаляется очаг, проводятся лучевая терапия, химиотерапия. Но грудь остается.
Более поздняя стадия недуга требует и более серьезных вмешательств. Элементом комплексного воздействия на опухоль здесь остается лучевая терапия, которая действует на очаги опухоли местно. В плане же хирургии проводится полное удаление молочной железы и регионарных лимфоузлов.
Хирургический этап — один из основных. Но представление о раке молочной железы как об изолированной опухоли — ошибка. Развитие отдаленных метастаз — это причина гибели без лечения. Поэтому применение химиотерапии крайне важно. Рак — системная болезнь, только хирургия на метастазы не воздействует.
Конечно, химиотерапия не безобидна не только для раковых клеток, но и для человеческого организма в целом. Но это неизбежная жертва во имя жизни. Побочные эффекты химиотерапии — тошнота после введения препарата, выпадение волос — то, чего боятся женщины. Но волосы потом вернутся, а от тошноты есть специальные препараты. Иногда химиолечение остается единственным способом воздействия на рак, если по каким-либо причинам проведение операции невозможно.
В ряде случаев воздействовать на развитие в организме опухоли помогает гормонотерапия. Она проводится с учетом гормональной чувствительности опухоли у пациентки. Если она чувствительна, онкологи назначают терапию — лечение направлено на блокирование действия половых гормонов, чтобы опухоль меньше росла.
И только многокомпонентное комплексное лечение дает возможность добиться результатов и излечить пациентку. Это тяжело и для врача, и для пациента, который вынужден лечиться. Онкологи дали этому периоду свое, по-медицински «жесткое» определение — «5-летняя выживаемость». Чем раньше обнаружен и пролечен рак молочной железы, тем больше у женщины шансов на выздоровление. Если болезнь выявляется на первых стадиях, в 95% случаев пациенты преодолевают порог 5-летней выживаемости. 3-я стадия рака снижает этот процент вдвое. В 4-й стадии речь может идти лишь о продлении жизни.
Пациенты должны приходить на осмотры регулярно. Злокачественные опухоли способны возобновляться в других органах и тканях. Нужно регулярно проходить контроль, в течение первого года лечения — осмотр каждые 3 месяца. После 2 пет — под наблюдение участковых врачей.
Возврат болезни — это нежелательное, но возможное развитие ситуации после пройденного курса лечения рака молочной железы. И женщина должна быть к этому готова. Есть арсенал средств для лечения рецидива и метастазов. Это дает свои результаты. Если не лечить — результат и прогноз гораздо хуже.
У пролеченных от рака молочной железы женщин есть риск рецидива. Но это не означает, что всю оставшуюся жизнь они должны провести в его ожидании.
Настрой пациента играет колоссальную роль и в исходе болезни, важна и поддержка близких, чтобы супруг и друг понял и поддержал на сложном этапе жизни.
Диагноз «рак» неизбежно делит жизнь женщины на «до» и «после». Нет, после лечения она не становится хуже, она просто меняется, иногда, коренным образом.
Человек устроен так, что он сложно реагирует на сложные повороты. Лучше всего себя чувствуют те, кому ничего не надо менять. Но психологически женщина должна поменяться, и она меняется. В попытках ответить самой себе на тяжелый вопрос — почему это случилось со мной — каждая женщина неизменно погружается в пучину своих прошлых ошибок. Их осознание дает ей уникальный шанс заново переписать историю своей жизни. Жизни без рака.
Самообследование
Приходя в поликлинику впервые в течение календарного года, женщина подвергается полному онкологическому осмотру, в который входит и осмотр молочных желез. И это дает свои результаты. В половине случаев, рак молочной железы выявляется именно в ходе таких профилактических обследований. Но и сами женщины, не имея медицинского образования, могут выявить у себя признаки недуга — методом самообследования.
О каких изменениях нужно сообщать врачу?
Сообщать врачу надо о любых впервые выявленных изменениях, если они не исчезают в течение следующего менструального цикла. Около 80% таких изменений являются доброкачественными, но точно установить это может только врач-гинеколог. Поэтому не стоит рисковать своим здоровьем и душевным покоем, рассчитывая проскочить мимо оставшихся 20%.
К сожалению, самообследование молочных желез позволяет выявить уже достаточно большие образования молочных желез, а ими могут оказаться уже далеко зашедшие формы рака.
Раз в полгода осмотр и пальпацию молочных желез должен проводить маммолог-онколог или гинеколог. Также не следует забывать о дополнительных методах обследования, таких как УЗИ (для женщин моложе 40 пет) и маммография (для женщин старше 40 лет).
Источник
В обзорной статье рассматриваются взаимосвязь этиологии, патогенеза и факторов риска мастопатии и рака молочной железы (РМЖ), патогенетическое лечение мастопатии, направленное на профилактику РМЖ.

Введение
Мастопатия — наиболее частое женское заболевание. По данным отечественных и зарубежных авторов, распространенность мастопатии во многих странах в женской популяции составляет 50–60%. Частота данной патологии имеет возрастные эпидемиологические особенности: в возрасте 13–20 лет мастопатия встречается редко, в 20–30 лет — у 20–30% женщин, в 30–40 лет — у 50–60%, в 41–50 лет — у 70–80%, в менопаузе — до 20% [1–3]. Частым симптомом мастопатии является циклическая масталгия, с которой в своей жизни сталкиваются 60–70% женщин [4]. В России в своей жизни испытывают масталгию около 25 млн женщин [1]. Мастопатии обычно подвержены женщины в репродуктивном возрасте, пик заболеваемости приходится на возраст 30–45 лет [5].
Хотя до настоящего времени отсутствует общепринятая терминология, единые принципы диагностики и лечения данной патологии, обычно к мастопатии относят все доброкачественные заболевания молочных желез (МЖ) [3, 5–7]. В отечественной и зарубежной литературе для определения данной патологии применяются термины «мастопатия», «фиброзно-кистозная болезнь», «фиброзно-кистозная мастопатия», «доброкачественная болезнь груди», «фиброаденоматоз», «дисгормональная гиперплазия МЖ», «доброкачественная дисплазия МЖ». В Национальном руководстве по маммологии выделяют диффузную мастопатию в виде 4 типов — с преобладанием железистого, фиброзного или кистозного компонента и смешанную; диффузно-узловую мастопатию; узловую мастопатию; доброкачественные узловые образования — фиброаденомы, кисты, липомы, листовидные фиброаденомы, атеромы, липогранулемы, гамартомы, сосудистые опухоли, галактоцеле [8].
Клинически мастопатия характеризуется масталгией, предменструальным напряжением и отеком МЖ, появлением диффузных и узловых уплотнений в ткани МЖ, патологическими выделениями из сосков. Как правило, масталгия, величина и консистенция уплотнений, отек связаны с менструальным циклом и усиливаются в предменструальный период. При маммографическом и эхографическом исследованиях в МЖ выявляются уплотнения, дуктэктазии, кисты. При гистологическом исследовании в ткани МЖ находят гиперплазию, атипическую гиперплазию эпителиальной ткани в протоковых и дольковых структурах, гиперплазию соединительной ткани. При клиническом исследовании проявления мастопатии обнаруживаются у 20% женщин; при маммографическом, эхографическом и гистологическом исследованиях — у 50% [6–8].
Мастопатия — обширная неоднородная группа доброкачественной патологии МЖ, различающаяся по своим клиническим, маммографическим, морфологическим проявлениям, а самое главное — по степени риска рака МЖ (РМЖ). Своевременная диагностика и лечение мастопатии чрезвычайно важны, т. к. борьба с данной патологией не только улучшает качество жизни, но и направлена на профилактику РМЖ.
Мастопатия и рак молочной железы
Мастопатию и РМЖ можно отнести к так называемым болезням цивилизации. Стандартизованная заболеваемость РМЖ на 100 тыс. женщин в Северной Америке, Северной Европе, Западной Европе и Австралии составляет соответственно 84,8, 90,1, 92,6 и 94,2, тогда как в Южно-Центральной Азии, Средней Африке, Центральной Америке и Восточной Азии — соответственно 25,9, 27,9, 38,3 и 39,2 [9]. В странах с высоким уровнем заболеваемости РМЖ более высока и распространенность мастопатии. В России РМЖ занимает первое место в структуре онкологической заболеваемости и смертности женщин, заболеваемость РМЖ неуклонно растет. В 2017 г. в России зарегистрировано 70 569 новых случаев РМЖ, что составило 21,1% в структуре онкологической заболеваемости женщин; стандартизованный показатель заболеваемости РМЖ составил 51,95 на 100 тыс. женщин, за 10 лет данный показатель вырос на 22,68% (рост на 2,02% в год) [10]. При этом мастопатия имеется у 50–60% российских женщин [1]. Главной причиной столь широкой распространенности мастопатии и РМЖ в экономически развитых странах является изменение акушерского портрета женщины. Если до середины ХХ в. менархе у девочек наступало примерно в 17 лет, а менопауза у женщин — в 40 лет, то сейчас — соответственно в 12–14 и 50–52 года. Если ранее женщины часто рожали и длительно кормили грудью, то сегодня большинство женщин рожают 1–2 детей. В результате период репродуктивного возраста женщины увеличился в 2 раза — в среднем с 20 до 40 лет, а количество менструальных циклов на протяжении жизни выросло в 4 раза — в среднем со 100 до 400; современная женщина испытывает значительно более длительное воздействие эстрогенов [11].
Существуют 4 группы доказательств связи мастопатии с РМЖ:
у мастопатии и РМЖ общие факторы риска;
патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играют гиперэстрогения и гиперпролиферация протокового и долькового эпителия МЖ;
при мастэктомии по поводу РМЖ в окружающей ткани часто обнаруживаются морфологические проявления мастопатии и предраковые изменения;
в эпидемиологических исследованиях у больных РМЖ доказана связь с предшествующей мастопатией [12].
Общее в этиологии и патогенезе мастопатии и рака молочной железы
РМЖ — полиэтиологическое заболевание, к настоящему времени идентифицировано более 100 факторов риска РМЖ [8, 13–15], которые можно разделить на 8 групп (табл. 1). Мастопатия — также полиэтиологическое заболевание, ее факторы риска [2, 3, 16, 17] можно разделить на те же 8 групп. Основные факторы риска мастопатии и РМЖ приведены в таблице 1, и большинство факторов риска развития этих заболеваний совпадают.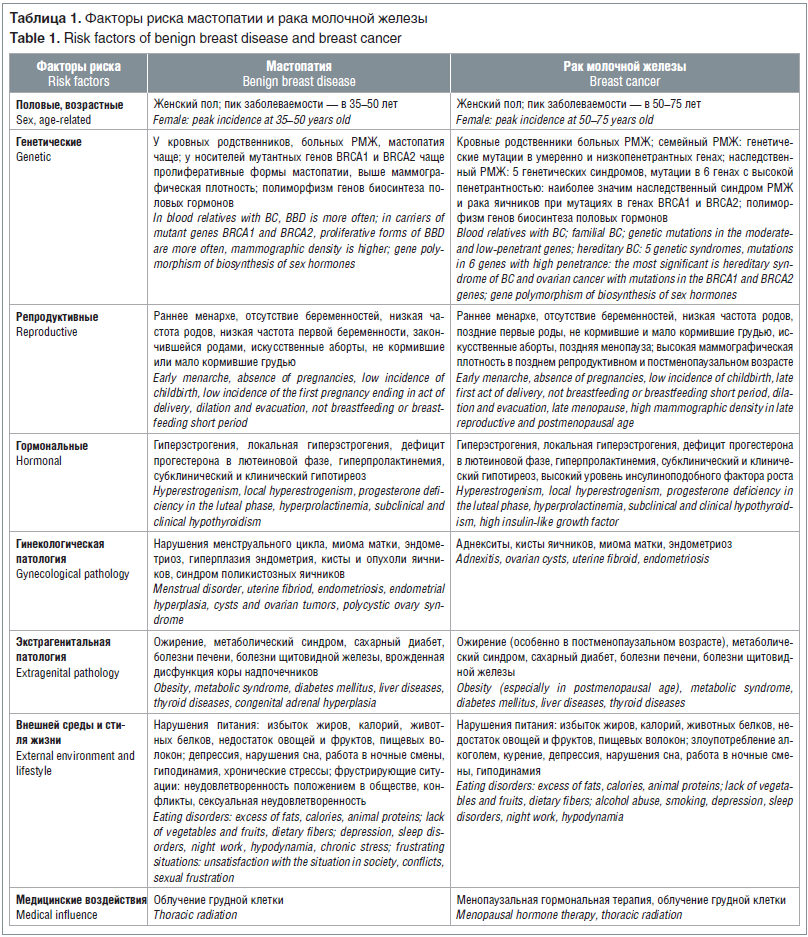
Хроническая гиперэстрогения, относительное преобладание эстрадиола и недостаток прогестерона на уровне ткани МЖ лежат в основе патогенеза как мастопатии, так и РМЖ; в результате эстрогены стимулируют пролиферацию эпителия МЖ [2, 6, 7]. Морфологические изменения при мастопатии постепенно прогрессируют. Гиперпролиферация эпителия протоков и долек приводит к диффузным уплотнениям, дуктэктазии, образованию кист, а разрастание соединительной ткани вызывает фиброз стромы; затем появляются очаговые узлы на фоне диффузной патологии; на следующей стадии трансформации в пролифератах появляются атипичные клетки [18]. К основным формам предраковых изменений МЖ относят протоковую атипичную гиперплазию эпителия и протоковую карциному in situ; дольковую атипичную гиперплазию эпителия и дольковую карциному in situ, склерозирующий аденоз, радиальный рубец, плоскую эпителиальную атипию [19].
При пролиферативных формах мастопатии в ткани МЖ формируются очаги с избыточным содержанием в эпителии эстрогеновых рецепторов, высокой активностью пролиферации и апоптоза клеток; наблюдаются увеличение содержания альфа-эстрогеновых рецепторов, изменение относительного содержания альфа- и бета-эстрогеновых рецепторов, A- и B-прогестероновых рецепторов; повышается чувствительность эпителия к эстрадиолу; активируется комплекс циклинзависимых киназ, альфа-трансформирующего и эпидермального факторов роста; усиливается пролиферативная активность эпителия; нарушаются процессы апоптоза; усиливается васкуляризация паренхимы. Все данные патологические механизмы повышают риск РМЖ [20].
Независимым и сильным фактором риска РМЖ является высокая маммографическая плотность в позднем репродуктивном и постменопаузальном возрасте, увеличивающая риск развития РМЖ в 3–6 раз, что существенно больше, чем значимость многих других факторов риска. Высокая маммографическая плотность уступает по степени повышения риска лишь возрасту, носительству мутантных генов BRCA и наличию предраковых изменений в ткани МЖ. Повышенная маммографическая плотность ассоциируется также с увеличением риска пролиферативной мастопатии и предраковых изменений в ткани МЖ [21].
Мастопатия и риск рака молочной железы
Мастопатия сама по себе является самостоятельным фактором риска РМЖ [8]. Даже один из симптомов мастопатии — длительная циклическая масталгия — независимо повышал риск РМЖ в 5,3 раза по сравнению с общепопуляционным риском [22]. Однако риск РМЖ при различных формах мастопатии сильно различается и зависит прежде всего от наличия гиперпролиферации эпителия и предраковых изменений в ткани МЖ. Был проведен метаанализ 32 эпидемиологических ретроспективных и проспективных исследований о связи мастопатии с риском РМЖ. Средний возраст пациенток в период выявления мастопатии при биопсии составил 46,1 года, средний возраст диагноза РМЖ — 55,9 года, средний срок наблюдения — 12,8 года (3,3–20,6); относительный риск РМЖ при непролиферативных формах мастопатии статистически недостоверно повышался до 1,17, при пролиферативных формах без атипии — статистически достоверно повышался до 1,76, при пролиферативных формах с атипией — до 3,93. Авторы делают заключение, что пролиферативные формы мастопатии как без атипии, так и с атипией значимо повышают риск РМЖ [23]. По данным R.J. Santen и R. Mansel, риск РМЖ не повышается или является минимальным при непролиферативных формах мастопатии, при пролиферативной мастопатии риск возрастает в 2 раза, при пролиферативной мастопатии с атипией — в 4 раза и достигает наиболее высоких цифр (до 12 раз) при протоковой или дольковой карциноме in situ [7]. Среди всей доброкачественной патологии МЖ непролиферативные формы мастопатии составляют примерно 70%, пролиферативные без атипии — около 30%, пролиферативные с атипией — 4–5% [16, 24].
Таким образом, мастопатию можно считать биомаркером гормонального неблагополучия на уровне организма и локального неблагополучия в ткани МЖ. Множественные факторы риска нарушают гормональный баланс в организме женщины, вызывают гиперэстрогению и гиперпролиферацию эпителия в ткани МЖ, что приводит к развитию мастопатии, а при наличии врожденных или приобретенных повреждений генов мастопатия повышает риск РМЖ. Всех женщин, страдающих мастопатией, нельзя относить к группе повышенного риска РМЖ. В группу повышенного онкологического риска женщины, страдающие мастопатией, могут быть включены после оценки всех индивидуальных факторов риска и морфологического анализа тканей МЖ.
Лечение мастопатии и профилактика рака молочной железы
Общепринятых стандартов лечения мастопатии на сегодняшний день нет. В лечении мастопатии применяются диетотерапия, психологическая коррекция, гормональные препараты, негормональные средства, такие как витамины, минералы, гепатопротекторы, мочегонные, ферментные препараты, иммунокорректоры, адаптогены, нестероидные противовоспалительные препараты, фитопрепараты [16, 25, 26]. К общим недостаткам большинства применяемых сегодня средств можно отнести невысокую эффективность, наличие побочного и токсического действия, необходимость применения в виде комплекса с другими средствами, нацеленность только на облегчение патологической симптоматики, а не на более серьезную задачу — профилактику РМЖ. С учетом характера данной патологии средства для лечения мастопатии должны быть эффективными, безопасными, подходящими для длительного применения, направленными на профилактику РМЖ. Патогенетическое лечение мастопатии относят к первичной профилактике РМЖ [27, 28].
В настоящее время для патогенетического лечения мастопатии существуют лишь единичные препараты. Лекарственный препарат Мамоклам®открывает новые перспективы в лечении мастопатии и профилактике РМЖ. Главное действующее вещество Мамоклама — йод в органической форме — влияет на основные патогенетические сдвиги при мастопатии. Йод накапливается в ткани МЖ при приеме в супрафизиологических дозах, нормализует процессы клеточной пролиферации в МЖ, снижает чувствительность эпителия МЖ к пролиферативным сигналам эстрогенов, оказывает антиоксидантное действие, снижает отечную готовность ткани МЖ, нормализует гормональный баланс [29, 30]. По данным эпидемиологических, клинических и экспериментальных исследований йод снижает риск РМЖ [31–34].
Высокая эффективность Мамоклама доказана в мультицентровом клиническом исследовании, проведенном в ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России; ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России; Клинике женского здоровья — диагностическом центре г. Москвы [35–37]. Всего до конца исследований в трех клиниках были прослежены 95 больных. Все пациентки были позднего репродуктивного или пременопаузального возраста. У всех пациенток на момент включения в исследование был сохраненный менструальный цикл. Всем больным на основании клинического, эхографического и маммографического обследования МЖ был поставлен основной диагноз — диффузная мастопатия. Среди клинико-рентгенологических форм диффузной мастопатии наиболее частой была смешанная, затем по частоте встречаемости у больных расположились формы с преобладанием кистозного компонента, железистого компонента и фиброзного компонента. У единичных больных на фоне диффузной мастопатии выявлено узловое образование или фиброаденома. Кроме мастопатии у всех пациенток были и другие факторы риска РМЖ, как правило, несколько у одной больной: генетические — РМЖ у кровных родственников; репродуктивные — раннее менархе, аборты, отсутствие родов, поздние первые роды, отсутствие кормления грудью; гормональные и обменные — нарушения менструального цикла в анамнезе; гинекологические заболевания в момент включения в исследование или в анамнезе: бесплодие, миомы матки, воспалительные заболевания придатков и матки, кисты яичников, эндометриоз, железистая гиперплазия эндометрия; ожирение, диффузный зоб, болезни печени.
Оценивали клиническую симптоматику мастопатии, характер менструального цикла, пальпаторные, эхографические и маммографические изменения в МЖ. Мамоклам® назначали по 2 таблетки 3 р./сут до еды в течение 3 мес. Сравнивались данные обследований до и после лечения. Все обследования проводили в первой половине менструального цикла. До начала лечения и ежемесячно оценивали клиническую симптоматику и характер менструального цикла, пальпаторные признаки мастопатии. По специально разработанной количественной шкале проводили оценку масталгии, предменструального напряжения МЖ, альгоменореи. При пальпации МЖ по специально разработанной шкале проводили количественную оценку уплотнений, определение степени распространения по квадрантам, выраженности уплотнений в каждом квадранте, болезненности при пальпации, выделений из сосков. Эхография выполнялась на аппаратах типа «ССД-650» механическим секторным датчиком 10 МГц. Маммография выполнялась на маммографах типа «Вертикс-М». Делались 4 снимка в прямой и боковой проекциях. Статистическую обработку результатов проводили стандартными статистическими методами с использованием точного метода Фишера.
Суммарные результаты изучения Мамоклама в трех клиниках представлены в таблице 2. В качестве контрольных цифр служили показатели частоты патологических симптомов в группе больных до проведения лечения. В графе «после лечения» приводится количество больных, у которых не наблюдали регрессию патологического симптома.
До лечения у большинства больных были жалобы на масталгию и предменструальное напряжение МЖ. В результате лечения Мамоклам® уменьшал проявления масталгии и предменструального синдрома соответственно у 88 и 92% пациенток. При этом более чем у половины больных наблюдали полную регрессию масталгии и предменструального синдрома. До лечения проявления дисменореи (продолжительность овариальных циклов более 28 дней и/или продолжительность менструаций более 5 дней, обильные менструации) были у 46 больных. Мамоклам® оказывал лечебное действие на проявления дисменореи у 67% пациенток, что выражалось в укорочении овариальных циклов, уменьшении продолжительности менструаций и ослаблении их обильности. До лечения явления альгоменореи отмечались у 49 больных. Мамоклам® приводил к полной или значительной регрессии альгоменореи у 88% пациенток. До лечения пальпаторные признаки мастопатии (уплотнения и отек в различных квадрантах) выявлены у всех больных, болезненность при пальпации МЖ — у 79. В результате лечения Мамокламом регрессия пальпаторных признаков мастопатии и полное или значительное исчезновение болезненности при пальпации наблюдались соответственно у 77 и 72% пациенток. При эхографическом исследовании до лечения у 80 больных выявлены кисты в МЖ. В результате лечения Мамокламом у 66% больных наблюдали полную или частичную регрессию одной или всех измеренных кист в МЖ. Все вышеназванные лечебные эффекты были статистически достоверны по сравнению с контролем. В результате лечения Мамокламом общий лечебный эффект наблюдался у 92% больных (табл. 2). У 7 пациенток, которым по показаниям провели повторное маммографическое исследование через 6 мес. от начала лечения Мамокламом, отмечено снижение маммографической плотности. Ни у одной больной не было общего ухудшения субъективных и объективных симптомов мастопатии. Во всех трех клиниках у Мамоклама не зарегистрированы клинически значимые побочные и токсические эффекты. Лишь у единичных больных отмечены симптомы индивидуальной непереносимости препарата.
Заключение
Мастопатия и РМЖ имеют общие факторы риска. Патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играет гиперпролиферация протокового и долькового эпителия в результате гиперэстрогении. Метаанализ эпидемиологических исследований показал, что у пациенток с пролиферативными формами мастопатии и предраковыми изменениями существенно повышается риск РМЖ. Патогенетическое лечение мастопатии снижает риск РМЖ. Мамоклам® — лекарственный препарат для патогенетического лечения мастопатии с клинической эффективностью более 90%. Это негормональный препарат растительного происхождения, имеет благоприятный профиль безопасности, может применяться в течение длительного времени, подавляет гиперпролиферацию эпителия МЖ, приводит к регрессии кист в ткани МЖ, уменьшает маммографическую плотность и, следовательно, не только улучшает качество жизни больных мастопатией, но и снижает риск РМЖ.
Сведения об авторе: Беспалов Владимир Григорьевич — д.м.н., профессор, заведующий научной лабораторией химиопрофилактики рака и онкофармакологии. ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России. 197758, Россия, г. Санкт-Петербург, пос. Песочный, ул. Ленинградская, д. 68. Контактная информация: Беспалов Владимир Григорьевич, e-mail: bespalov_niio@mail.ru. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует.Статья поступила 20.11.2018.
About the author: Vladimir G. Bespalov — MD, PhD, Professor, Head of the Research Laboratory for Cancer Chemoprevention and Oncopharmacology. N.N. Petrov National Medical Research Center of Oncology of the Russian Ministry of Health. 68, Leningradskaya str., Pesochny village, Saint Petersburg, 197758, Russian Federation. Contact information: Vladimir G. Bespalov, e-mail: bespalov_niio@mail.ru. Financial Disclosure: author have no a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 20.11.2018.
Источник


