Мастопатия и низкий гемоглобин
Когда женщина обращается к врачу и ей устанавливают диагноз мастопатия, доктор всегда объясняет пациентке о том, что заболевание не может возникнуть без предрасполагающих факторов. Спровоцировать патологический процесс в тканях молочных желёз может нарушенная экологическая ситуация, плохой образ жизни, сопровождающийся стрессами и депрессиями, нарушение работы нервной системы, нерегулярные сексуальные отношения, частое прерывание беременности хирургическим и медикаментозным способом. Не менее важная роль отводится наследственности – болезнь передаётся по женской линии. Однако все указанные причины не являются основными, мастопатия всегда сопровождается гормональным дисбалансом в женском организме. Врач не может поставить диагноз, основываясь лишь на визуальном осмотре и пальпации. Чтобы диагноз был максимально точным, назначаются необходимые анализы и инструментальные методы обследования. Именно об этих анализах и пойдёт речь в данной статье.

Какие же анализы назначаются?

Представительницы прекрасного пола определяют очаги уплотнения в груди обычно самостоятельно. Самообследованию женщин обучают врачи-гинекологи во время консультации, также эту информацию можно получить из специальных печатных изданий. Как только у женщин появляются подозрения в отношении мастопатии, они записываются на приём к гинекологу, он назначает пациентке ультразвуковое исследование органов малого таза, а в первую очередь матки и её придатков. Ранее было отмечено, что основной причиной данной патологии является нарушение гормонального фона, поэтому чтобы определить какой из биологически активных веществ участвует в гормональном дисбалансе гинеколог, рекомендует консультацию эндокринолога. Врач-эндокринолог в первую очередь связывает заболевание с патологическими процессами в эндокринных органах. Чтобы исключить их, проводится пальпация и ультразвуковое исследование щитовидной железы.

Из лабораторных исследований врачи назначают общий анализ крови и анализ крови на гормоны. Общий анализ крови дает неспецифическое представление о патологическом процессе. Анализ на гормоны помогает выяснить причину мастопатии и подобрать наиболее адекватную тактику терапии. Анализ крови на гормоны позволяет определить концентрацию биологически активных веществ в организме женщины, которые ответственны за возникновение мастопатии. Чтобы ткани молочной железы нормально функционировали, уровень эстрогенов, прогестерона и пролактина должен быть нормальным.


Эстрогены – это женские стероиды. Они продуцируются тканями женских половых желёз. Механизм действия этих биологически активных веществ:
· Усиленное выделение слизистого секрета во влагалище.
· Нормальный рост и развитие клеточных элементов эпителия.
· Нормальное развитие тканей матки, влагалища и млечных протоков в женской груди.
Роль прогестерона – это нормальная закладка и формирование плаценты в процессе беременности, замедление роста клеток эпителиальной выстилки, снижение отёчности тканей молочной железы. Продукция прогестерона происходит в гипофизе. При диагнозе мастопатия уровень данного гормона снижается относительно нормальной концентрации.

Концентрация пролактина при мастопатии, наоборот, повышается. Именно этот гормон нарушает гормональный дисбаланс, что и приводит к развитию патологического очага в груди. Основными функциями указанного биологически активного вещества являются подготовка молочных желёз беременной женщины, чтобы скорректировать качественную коррекцию лактации.

Кроме указанных гормональных веществ на образование патологических очагов в груди женщины может оказать существенное значение нарушенный уровень следующих гормонов:

1. Тиреотропного гормона. Он продуцируется гипофизарными тканями и стимулирует выработку гормонов щитовидной железы.
2. Трийодтиронина и тироксина. Оба они вырабатываются щитовидной железой и участвуют в созревании эпителиальных клеточных элементов.
3. Андрогенов. Они вырабатываются половыми железами. Они подавляют развитие патологических состояний в тканях женской груди.
4. Кортикостероидных гормонов. Их продукция осуществляется главным образом в коре надпочечников. Эти гормоны оказывают стимулирующее воздействие на пролактин.
5. Инсулина. Это биологически активное вещество выделяется клеточными элементами поджелудочной железы. Помимо своей основной функции – нормализации уровня сахара в кровотоке – тот гормон стимулирует протоки молочных желёз.
6. Простагландинов. Эти вещества продуцируются практически всеми органами и тканями женского организма, они принимают участие регулировке проницаемости сосудистых стенок.

Врачи-эндокринологи рекомендуют сдавать анализ крови на гормоны в определённые дни менструального цикла. Результаты будут более правильными при проведении анализа на 7-9-й либо 20-22-й день.
Ещё одним методом исследования при мастопатии является биопсия. Суть этой процедуры заключается в следующем: в глубину молочной железы в проекции патологического очага вводится специальный инструмент. Используя шприц, производят забор материала и отправляют его в лабораторию для гистологического исследования. Исследование биоптата обязательно проводится при:
1. Узловых формах мастопатии.
2. Подозрении на развитие онкологического процесса в груди.

Указанные анализы являются первоочередными для постановки правильного диагноза. Однако иногда нужно расширить диагностику дополнительными методами, о которых скажет врач.
Дополнительные методы диагностики

Невозможно поставить диагноз, не пропальпировав ткани молочной железы. Именно пальпаторное исследование позволяет определить плотный участок в железе. Пальпацию может провести врач-гинеколог или маммолог. Процедура осуществляется при хорошем освещении, женщина должна быть повёрнута к источнику света, руки должны быть подняты. Ощупывание груди проводится в двух положениях:


1. Стоя или сидя.
2. Лежа на спине.
Ощупывается не только сама железа, но и соски. Очень часто симптомом мастопатии молочной железы является выделение секрета, похожего по характеристикам на молозиво. Также пальпируются лимфатические узлы подмышечной, надключичной и подключичной зоны.
Кроме пальпации врач одновременно проводит визуальный осмотр. Здесь обращается внимание на расположение сосков, форму самой груди, состояние кожных покровов.
Маммография – это одна из разновидностей рентгенологической диагностики. Используя рентгеновские лучи, врач подробно изучает состояние тканей женской груди в нескольких проекциях: прямой и косой. Такое подробное изучение позволяет просмотреть все структурные элементы железы и выяснить, присутствуют ли патологические очаги или нет. Маммографическое исследование в комплексе с другими диагностическими манипуляциями позволяет определиться с характером уплотнения: киста, узел или фиброаденома. Врачи назначают процедуру через неделю или 10 дней после начала менструального цикла.
Ультразвуковой метод исследования – самый результативный и современный метод диагностического исследования. Он даёт самые точные результаты. С помощью ультразвука определяют количество патологических очагов в железе, их размер и характер, а также их точную локализацию. Ультразвуковое исследование врачи назначают на 5-10-й день менструального цикла.
Если проведенные ранее обследования натолкнули на мысль о том, что мастопатия может озлокачествиться, тогда врачи в срочном порядке отправляют больную на биопсию. Метод проведения этой процедуры отмечен ранее. Если изучение биоптата подтверждает диагноз раковой опухоли, тогда назначается консультация врача-онколога.
В любом случае при диагностике любой из форм мастопатии назначается комплексное обследование:
1. Консультация гинеколога и эндокринолога, которые рекомендуют анализ крови:
· Общеклинический.
· Гормональный – для установления истинной концентрации этих веществ.
2. Ультразвуковое исследование молочных желёз.
Это основные методы, которые позволяют установить заболевание и его форму. Мастопатия молочных желез у женщин существует следующих разновидностей:

1. Узловая форма. Характеризуется образованием одиночных патологических очагов, но отличающихся по своей природе. Уплотнение может образовываться из различных тканей или клеток (это определяет название опухоли):

· Из жировых клеточных элементов— липома.
· Содержащих оболочку и заполненных секретом – киста.
· Из эпителиальных протоков – папиллома.
· Из соединительного компонента – фиброма.
· Из железистого компонента – аденома.
· Листовидные очаги поражения.

2. Диффузная форма:
· Фиброзная разновидность. В этом случае преобладает соединительный компонент.
· Аденозная разновидность. В такой ситуации преобладает железистая ткань.
· Кистозная разновидность. Характеризуется образованием большого количества кистозных (полостных) образований небольшого диаметра.
· Смешанная разновидность. Характеризуется присутствием нескольких патологических очагов различной природы.

Другие исследования назначаются для подтверждения патологического процесса в сложных диагностических случаяхили для установления сопутствующей болезни.
Лечение
Лечение мастопатии в первую очередь направлено на нормализацию гормонального фона. После получения результатов анализа крови на уровень гормонов назначается соответствующая заместительная гормональная терапия. Также назначаются лекарственные средства для укрепления иммунитета: поливитамины, антиоксиданты. Если присутствует сопутствующая патология, дополнительно назначается симптоматическая терапия. Кроме этого рекомендуется специальная диета. Исключаются острые, солёные и копчёные продукты, крепкий чёрный чай и кофе, газированные напитки. Также нужно обогатить свой рацион свежими овощами и фруктами, а также молочными продуктами. Витамины должны поступать не только в составе фармакологических средств, лучше, если они будут поступать с пищевыми продуктами. Поэтому, исходя из этого, нужно составлять свой ежедневный рацион. Готовить пищу лучше в отварном виде или на пару. Жареные продукты употреблять не рекомендуется.


Кроме этого, чтобы предупредить повторное развитие мастопатии рекомендуется вести здоровый образ жизни: частые прогулки на свежем воздухе, умеренные ежедневные физические нагрузки. Если ранее была привычка употреблять алкоголь или табачные изделия, то от них нужно отказаться.
Чтобы диагностировать развитие мастопатии на ранних этапах, нужно при первых же симптомах заболевания обращаться к врачу. Кроме этого, следует регулярно проводить обследование тканей молочной железы самостоятельно. Однако большинство женщины пренебрегают этими рекомендациями, связывая боль и напряжение в груди с предстоящими менструальными выделениями (расценивают это как симптом предменструального синдрома). Именно поэтому патологический процесс диагностируется на поздних стадиях развития, когда уже появляются серьёзные осложнения. Если представительница прекрасной половины нащупала в груди уплотнение, нужно сразу же записаться на консультацию к одному из докторов: гинекологу или маммологу. Указанные специалисты обследуют молочную железу, при необходимости назначат необходимое обследование и назначат правильное и своевременное лечение. Самолечение при данных патологических процессах не допустимо, т.к. любая из форм в запущенной стадии может озлокачествиться, что приведёт к серьёзным осложнениям, сделает терапию данного состояния более сложной или вообще потенциально может привести к летальному исходу. В благоприятном исходе должна быть заинтересована сама женщина, поэтому своевременная диагностика и лечение находится в её руках, её здоровье и жизнь соответственно тоже.


Источник
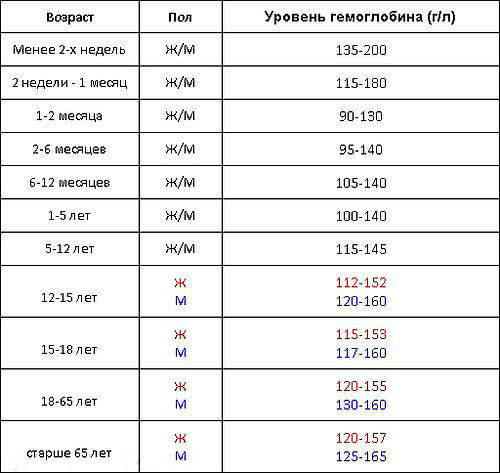
Гемоглобин — это белок, который содержится в красных кровяных телах, эритроцитах. Он ответственен за перенос кислорода ко всем органам и тканям, поэтому его нехватка сразу же ведет к целому патологическому каскаду и негативным последствиям для всего организма. Низкий гемоглобин при онкологии обусловлен целым рядом самых разных причин и факторов и требует незамедлительной реакции со стороны лечащего врача. У здорового человека содержание гемоглобина в крови должно быть на уровне 110-120 грамм на литр у женщин и 120-140 г/л у мужчин. Данные цифры могут колебаться в зависимости от ряда индивидуальных факторов (заболевания, вредные привычки, менструальный цикл у женщин и так далее), однако не должны превышать 10 г/л. Понятия норма гемоглобина при онкологии, как такового не существует в медицине в связи с тем, что каждая патология имеет свои закономерности и влияния.Однако, в норме следует придерживаться следующих цифр:
Таблица содержания гемоглобина по полу/возрасту
Почему падает гемоглобин при онкологии?
При развитии опухолевого процесса в организме запускается целый каскад патологических реакций, которые тянут за собой осложнения в органах и системах даже не связанных с первичным очагом. В основном идут нарушения в наиболее важных звеньях организма — иммунной системе, кроветворной, дыхательной и сердечно-сосудистой системах. Соответственно, эти патологические процессы усугубляют друг друга, создается некий порочный круг, который мешает борьбе организма с опухолью и выздоровлению пациента. На самом деле, падение гемоглобина при онкологии происходит по нескольким причинам:
- Функциональные нарушения в кроветворной системе костного мозга вследствие общей раковой интоксикации организма.
- Органическое поражение костного мозга некоторыми видами злокачественных опухолей.
- Негативное воздействие цитостатических препаратов (химиотерапия) и лучевые процедуры, которые разрушают не только зрелые эритроциты, но и незрелые клетки-предшественницы в кроветворных органах.
- Недостаточное питание онкологического больного, раковая кахексия приводят к тому, что в организме падает общее количество белков и развивается вторичная анемия.
- Хронические микрокровотечения в тканях и органах, пораженных опухолевым процессом.
Все эти процессы могут проходить параллельно друг другу и приобретают связанный характер, который грамотный онколог должен стремиться разорвать с помощью того или иного метода сопутствующего лечения. Почему же нехватка гемоглобина в организме столь опасна для онкологических пациентов? Анемия мешает иммунной системе человека полноценно бороться с раковыми клетками — по исследованиям японских ученых снижение уровня гемоглобина на 20% уменьшает естественную активность Т-киллеров, иммунных клеток, которые целенаправленно уничтожают патологические агенты.
Кроме этого, анемия приводит к общей гипоксии в тканях, как пораженных раком, так и здоровых. Что также дополнительно усугубляет негативное влияние на организм.
Как поднять гемоглобин при онкологии: 4 способа
Так же, как и происходит развитие анемии в несколько этапов и разными путями, так же и восстанавливать уровень гемоглобина при онкологических заболеваниях надо учитывая все звенья цепи патогенеза. Поэтому существует несколько главных способов лечения анемии при раке, в зависимости от механизма развития:
- Терапевтические методы коррекции уровня гемоглобина с помощью лекарственных препаратов. Преимущественно используются комбинированные средства на основе железа и фолиевой кислоты, если анемия имеет железодефицитный характер. Из наиболее распространенных — “Феррум-Лек”, “Ферретаб”, “Тардиферрон”. Используются также в комбинации с другими классами препаратов и методами лечения.
- Специальная сбалансированная диета, которая подразумевает повышенное содержание белков, аминокислот, витаминов и минералов в ежедневном рационе. Особенно эффективна диета в ситуации, когда гемоглобин снижен вследствие нарушения аппетита (например из-за сеансов химиотерапии).
- Прием стимуляторов эритропоэза (созревание эритроцитов в кроветворных органах). В основном аналоги эритропоэтина назначаются при раке костей, почек или метастазов в селезенку, то есть если орган, где созревают клетки крови поражен опухолью и процесс эритропоэза нарушен. Самые популярные препараты — “Эпрекс” (эпоэтин-альфа), Гемостимулин. Кроме этого, при онкологии часто используются комбинированные препараты, которые параллельно стимулируют лимфопоэз или образование тромбоцитов, однако это во многом зависит от того, какой гемоглобин при онкологии был зафиксирован изначально. Это связано с тем, что при раке часто снижена концентрация в плазме всех форменных элементов крови.
- Переливания эритроцитарной массы или цельной крови. Такие трансфузии назначаются при хронических внутренних кровотечениях либо при неэффективности других методов лечения. Эритроцитарная масса получается путем фильтрации донорской крови на центрифуге, с последующим отделением концентрата красных кровяных телец.
 Несмотря на высокую эффективность лекарственных препаратов, призванных повысить гемоглобин при онкологии, терапевтические методы не всегда приемлимы для пациента в силу тех или иных обстоятельств. В частности, исследования показали, что после комплексного лечения большинства опухолей головы и шеи, стимуляторы эритропоэза и трансфузии эритроцитов оказывали негативное воздействие на организм. Препараты железа рекомендуется вводить внутривенно капельно, эффективность такого пути введения гораздо выше, чем прием таблетированной формы. Особенно, если анемия вызвана химиотерапией или лучевыми процедурами. Восстановление печени после химиотерапии — также важный этап в лечении низкого гемоглобина при раке.
Несмотря на высокую эффективность лекарственных препаратов, призванных повысить гемоглобин при онкологии, терапевтические методы не всегда приемлимы для пациента в силу тех или иных обстоятельств. В частности, исследования показали, что после комплексного лечения большинства опухолей головы и шеи, стимуляторы эритропоэза и трансфузии эритроцитов оказывали негативное воздействие на организм. Препараты железа рекомендуется вводить внутривенно капельно, эффективность такого пути введения гораздо выше, чем прием таблетированной формы. Особенно, если анемия вызвана химиотерапией или лучевыми процедурами. Восстановление печени после химиотерапии — также важный этап в лечении низкого гемоглобина при раке.
Продукты, повышающие гемоглобин при раке
Далеко не всегда терапия фарм препаратами является основным методом лечения анемии при раке, да и сами пациенты зачастую предпочитают сначала сбалансировать питание диетой. Особенно актуально это в случае раковой кахексии, то есть процессе, когда организм не получает достаточно питательных веществ. Итак, как повысить гемоглобин в крови при онкологии с помощью коррекции дневного рациона? Для начала следует определиться, что питание при онкологическом заболевании должно в первую очередь основываться на тех же принципах, что и у здорового человека. То есть, рекомендуется обильное питье, желательно щелочных и нейтральных минеральных вод, исключение из рациона копченостей, жареных продуктов и другой пищи, где содержатся канцерогены.  В свою очередь, следует увеличить прием свежих овощей и фруктов, клетчатки, орехов. В дневном рационе обязательно должно быть не менее 300 граммов белка и 600 г легко усваиваемых углеводов, желательно растительного происхождения. Однако, отдельно стоит обратить внимание на продукты, повышающие гемоглобин при онкологии.
В свою очередь, следует увеличить прием свежих овощей и фруктов, клетчатки, орехов. В дневном рационе обязательно должно быть не менее 300 граммов белка и 600 г легко усваиваемых углеводов, желательно растительного происхождения. Однако, отдельно стоит обратить внимание на продукты, повышающие гемоглобин при онкологии.
Сельдерей
Употребление сельдерея каждый день позитивно сказывается на электролитном балансе плазмы крови и косвенно повышает гемоглобин. Это связано с тем, что цинк, которого много в этом овоще, принимает важное участие в ферментативном цикле образования белков плазмы. Рекомендуется добавлять сельдерей в салаты и первые блюда.
Пророщенный овес
Употребление овса издавна популярно среди раковых больных, считается, что этот продукт благотворно влияет на состояние крови в общем, особенно хорошо повышает эритроциты и лейкоциты после лучевых процедур. Плюс ко всему, любые пророщенные злаки богаты витаминами группы В и микроэлементами (Селен, Хром, Молибден), которые в целом укрепляют иммунную систему.
Льняное масло
Растительные масла чрезвычайно полезны для ослабленного организма, так как ненасыщенные жирные кислоты активно связывают свободные радикалы. Льняное масло дополнительно выводит шлаки из желудочно-кишечного тракта и способствует улучшению пищеварения.
Говяжья печень, бобовые, морская капуста
Все эти продукты объединяет то, что в них содержится много железа. Поэтому, практически при всех видах анемии надо активно включать их в пищевой рацион. Кроме этого, в бобовых содержится множество ненасыщенных жиров и природных незаменимых аминокислот, а морская капуста богата йодом и ее рекомендуют при раке щитовидки. Таким образом, проблема как повысить гемоглобин при онкологии, должна рассматриваться с комплексным подходом. Конечный результат будет во многом зависеть от того, насколько правильно выявлена причина анемии, и как врач разобрался во всех патогенетических звеньях изменений в плазме крови. Кроме этого, большое значение играет локализация и характер основного заболевания, методы лечения и реабилитации, применяемые пациентом. Однако, за содержанием гемоглобина в крови нужно тщательно следить, что поможет организму больного лучше бороться с онкологией.
Источник


