Массивное легочное кровотечение анемия
1 а 2 б 3 в 4 а 5 а 6 б 7 г 8 в 9 а 10 г
11 б 12 а 13 г 14 в 15 б 16 а 17 б 18 в 19 в
20 в 21 г 22 г 23 в 24 б 25 б 26 г 27 б 28
г 29 г 30 г 31 г 32 а 33 г 34 г 35 в 36 г
37 а 38 а 39 в 40 в 41 а 42 б 43 а 44 г 45 а
46 а 47 в 48 а 49 г 50 г
Гематология
1. При массивном легочном кровотечении
развивается анемия
а) апластическая
б) В12-дефицитная
в) гемолитическая
г) постгеморрагическая (острая)
2. При длительном кровохарканье развивается
анемия
а) В12-дефицитная
б) гемолитическая
в) гипопластическая
г) постгеморрагическая (хроническая)
3. Симптомы острой постгеморрагической
анемии
а) жажда, снижение АД
б) возбуждение, повышение АД
в) судороги, повышение АД
г) рвота, брадикардия
4. Острая постгеморрагическая анемия
по цветовому показателю
а) гиперхромная
б) гипохромная
в) нормохромная
5. Лечение острой постгеморрагической
анемии
а) гемотрансфузии, плазмозаменители
б) анальгетики, спазмолитики
в) гемотрансфузии, цитостатики
г) анальгетики, диуретики
6. Продолжительные обильные менструации
ведут к развитию анемии
а) апластической
б) В12-дефицитной
в) гемолитической
г) железодефицитной
7. Слабость, обмороки, извращение вкуса
и обоняния наблюдаются при анемии
а) В12-дефицитной
б) гипопластической
в) гемолитической
г) железодефицитной
8. Железодефицитная анемия по цветовому
показателю
а) гиперхромная
б) гипохромная
в) нормохромная
9. Продукты богатые железом
а) крупа
б) молоко
в) мясо
г) свекла
10. Симптомы характерные для
железодефицитной анемии
а) бледность кожи, трофические
расстройства, извращение вкуса, одышка
б) бледность кожи, кровоизлияния,
лихорадка
в) бледность кожи, кровоточивость,
лихорадка, увеличение лимфоузлов
г) бледность кожи, глоссит, нарушение
чувствительности
11. Препараты железа лучше запивать
а) кофе
б) кислым фруктовым соком
в) минеральной водой
г) чаем
12. Препарат железа для парентерального
применения
а) фенюльс
б) феррокаль
в) феррум-лек
г) ферроплекс
13. При лечении железодефицитной анемии
применяют
а) адреналин, викасол
б) гепарин, полиглюкин
в) тардиферон, витамин С
г) цианокобаламин, витамин РР
14. Об эффективности лечения препаратами
железа свидетельствует появление в
анализе крови
а) лейкоцитоза
б) ретикулоцитоза
в) тромбоцитоза
г) лейкопении
15. основным исследованием при
железодефицитной анемии является
а) исследование крови на холестерин
б) исследование крови на билирубин
в) общий анализ крови
г) исследование крови на сахар
16. Кровоостанавливающим действием
обладает витамин
а) А
б) В6
в) Д
г) К
17. Кровоостанавливающим действием
обладает
а) душица
б) крапива
в) мята
г) фиалка
18. Анемия Аддисона-Бирмера развивается
при дефиците витамина
а) В1
б) В2
в) В6
г) В12
19. В12-дефицитная анемия развивается при
а) атрофическом гастрите
б) желудочном кровотечении
в) легочном кровотечении
г) дефиците факторов свертывания
20. Клиника В12-дефицитной анемии
а) извращение вкуса и обоняния
б) рвота «кофейной гущей» и
дегтеобразный стул
в) отрыжка горьким, боль в правом
подреберье
г) жжение в языке, парестезии
21. В12-дефицитная анемия по
цветовому показателю
а) гиперхромная
б) гипохромная
в) нормохромная
22. При лечении В12-дефицитной
анемии применяют
а) адреналин
б) гепарин
в) ферроплекс
г) цианокобаламин
23. Красный «лакированный» язык
наблюдается при анемии
а) В12-дефицитной
б) железодефицитной
в) гемолитической
г) гипопластической
24. Снижение гемоглобина и цветового
показателя, анизоцитоз, пойкилоцитоз
наблюдаются при анемии
а) В12-дефицитной
б) железодефицитной
в) гемолитической
г) острой постгеморрагической
25. Повышение цветового показателя,
макроцитоз, тельца Жолли, кольца Кебота
наблюдаются при анемии
а) В12-дефицитной
б) гемолитической
в) гипопластической
г) железодефицитной
26. Желтуха, гепатоспленомегалия, темный
цвет мочи наблюдаются при анемии
а) апластической
б) гемолитической
в) железодефицитной
г) острой постгеморрагической
27. Спленэктомию проводят при анемии
а) В12-дефицитной
б) гемолитической
в) железодефицитной
г) острой постгеморрагической
28. Причина апластической анемии
а) гемолиз эритроцитов
б) дефицит железа в питании
в) дефицит витамина В12
г) действие ионизирующейрадиации
29. Панцитопения, увеличение СОЭ наблюдаются
при анемии
а) апластической
б) В12-дефицитной
в) железодефицитной
г) гемолитической
30. Факторы, способствующие развитию
острого лейкоза
а) бактериальная инфекция
б) гиподинамия
в) стрессы
г) ионизирующее излучение
31. Стернальная пункция проводится при
диагностике
а) инфаркта миокарда
б) лейкоза
в) пневмонии
г) цирроза печени
32. При лейкозе наблюдаются синдромы
а) болевой, дизурический
б) гипертонический, нефротический
в) гиперпластический,
геморрагический
г) болевой, диспептический
33. Гиперлейкоцитоз до 200 тыс клеток /л
наблюдается при
а) лейкозе
б) пиелонефрите
в) пневмонии
г) ревматизме
34. Лейкемический «провал» в анализе
крови наблюдается при
а) гемофилии
б) остром лейкозе
в) хроническом лимфолейкозе
г) хроническом миелолейкозе
35. При хроническом лимфолейкозе происходит
увеличение
а) печени, селезенки, сердца
б) печени, селезенки,
лимфатических узлов
в) селезенки, сердца, почек
г) селезенки, сердца, щитовидной железы
36. Филадельфийская хромосома в клетках
костного мозга определяется при
а) гемофилии
б) остром лейкозе
в) хроническом лимфолейкозе
г) хроническом миелолейкозе
37. При лечении лейкозов применяют
а) антибиотики, витамины
б) диуретики, сульфаниламиды
в) нитрофураны, аналгетики
г) цитостатики,
глюкокортикостероиды
38. Препарат,
обладающим цитостатическим действием
а) метилурацил
б) супрастин
в)
циклофосфан
г) строфантин
39. Некротическая
ангина встречается при
а) хроническим
миелолейкозе
б) анемии
в)
остром лейкозе
г) гемофилии
40. Антибиотик, обладающий цитостатическим
действием
а) ампицилин
б) пенициллин
в) рубомицин
г) тетрациклин
41. Причина гемофилии
а) бактериальная инфекция
б) действие ионизирующей радиации
в) переохлаждение
г) хромосомное нарушение
42. Дефицит VIII фактора свертывания крови
наблюдается при
а) болезни Верльгофа
б) болезни Шенлейна-Геноха
в) гемофилии А
г) гиповитаминозе С
43. Ретикулоциты — это
а) молодые эритроциты
б) зрелые нейтрофилы
в) незрелые тромбоциты
г) зрелые лимфоциты
44. Клинические симптомы, характерные
для гемофилии
а) слабость, недомогание
б) одышка, тахикардия
в) кровоточивость, гемартрозы
г) тошнота. рвота
45. Повреждение
стенки сосудов иммунными комплексами
наблюдается при
а) болезни
Верльгофа
б)
болезни Шенлейна-Геноха
в) гемофилии
г) гиповитаминозе
С
46. Папулезно-геморрагическая
сыпь на симметричных участках конечностей
наблюдается при
а)
болезни Шенлейна-Геноха
б) гемофилии
в) железодефицитной
анемии
г) ревматизме
47. Тромбоцитопения
наблюдается при
а)
болезни Верльгофа
б) гемофилии
в) железодефицитной
анемии
г) мононуклеозе
48. Петехиально-пятнистая
сыпь на коже, возникающая спонтанно или
после небольших травм («шкура
леопарда»), наблюдается при
а)
болезни Верльгофа
б) гемофилии
в) железодефицитной
анемии
г) хроническом
лимфолейкозе
49. При болезни
Верльгофа наблюдается
а) увеличение
срока жизни лейкоцитов
б) увеличение
срока жизни тромбоцитов
в) уменьшение
срока жизни лейкоцитов
г)
уменьшение срока жизни тромбоцитов
50. При диагностике
геморрагических диатезов важное значение
имеет изучение
а) лейкограммы
б) протеинограммы
в)
коагулограммы
г) определение
цветового показателя
Соседние файлы в папке сестринское дело
- #
- #
- #
- #
- #
- #
Источник
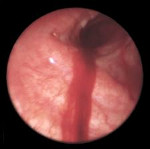
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Легочное кровотечение
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Источник
