Легочное кровохарканье и кровотечение диагностика и лечение
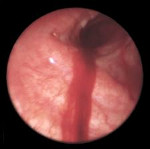
Легочное кровотечение – опасное осложнение различных заболеваний органов дыхания, сопровождающееся истечением крови из бронхиальных или легочных сосудов и ее выделением через воздухоносные пути. Легочное кровотечение проявляется кашлем с выделением жидкой алой крови или сгустков, слабостью, головокружением, гипотонией, обморочным состоянием. С диагностической целью при легочном кровотечении проводится рентгенография легких, томография, бронхоскопия, бронхография, ангиопульмонография, селективная ангиография бронхиальных артерий. Остановка легочного кровотечения может включать проведение консервативной гемостатической терапии, эндоскопический гемостаз, эндоваскулярную эмболизацию бронхиальных артерий. В дальнейшем для устранения источника легочного кровотечения, показано хирургическое лечение с учетом этиологических и патогенетических факторов.
Общие сведения
Легочное кровотечение относится к числу наиболее опасных состояний, осложняющих течение широкого круга заболеваний бронхо-легочной и сердечно-сосудистой систем, болезней системы крови и гемостаза. Поэтому проблема оказания неотложной помощи при легочном кровотечении актуальна для специалистов в области пульмонологии, фтизиатрии, онкологии, кардиологии, гематологии, ревматологии. Промедление с проведением экстренных гемостатических мероприятий может вызвать быструю гибель больных. В зависимости от выраженности кровопотери и состояния, ее обусловившего, летальность от легочного кровотечения варьирует от 5-15% до 60-80%. Среди пациентов с легочным кровотечением преобладают лица зрелого возраста (50-55 лет) с отягощенной соматической патологией.
Легочное кровотечение
Причины легочного кровотечения
Частая встречаемость кровохарканья и легочного кровотечения определяется полиэтиологичностью данных состояний. Первое место в структуре причин легочного кровотечения принадлежит туберкулезу легких (свыше 60% наблюдений). Значительная роль в этиологии легочных кровотечений отводится неспецифическим и гнойно-деструктивным заболеваниям — бронхиту, хронической пневмонии, бронхоэктазам, пневмосклерозу, абсцессу и гангрене легкого.
Нередко причинами легочного кровотечения выступают аденома бронха, злокачественные опухоли легких и бронхов, паразитарные и грибковые поражения (аскаридоз, эхинококкоз, шистозоматоз, актиномикоз легких), пневмокониозы (силикатоз, силикоз). Легочные кровотечения могут быть обусловлены неадекватным местным гемостазом после эндоскопической или трансторакальной биопсии, хирургического вмешательства на легких и бронхах. К легочному кровотечению могут приводить инородные тела бронхов, травмы грудной клетки (перелом ребер и др.).
Кроме болезней органов дыхания, кровохарканье и легочное кровотечение могут возникать при заболеваниях сердца и сосудов: ТЭЛА, митральном стенозе, аневризме аорты, артериальной гипертензии, атеросклеротическом кардиосклерозе, инфаркте миокарда. К числу относительно редких причин легочного кровотечения относятся легочный эндометриоз, гранулематоз Вегенера, системный капиллярит (синдром Гудпасчера), наследственная телеангиэктазия кожи и слизистых оболочек (синдром Рендю-Ослера), геморрагические диатезы и др. Легочное кровотечение может быть обусловлено нарушением свертываемости крови при длительной и плохо контролируемой терапии антикоагулянтами.
Факторами, провоцирующими легочное кровотечение, могут выступать физическая или эмоциональная нагрузка, инфекции, инсоляция, расстройства гемодинамики, легочная гипертензия, менструация (у женщин) и др.
Патогенез
Морфологическую основу для легочного кровотечения составляют истонченные и аневризматически расширенные ветви легочной артерии или бронхиальные артерии, а также легочные вены. Разрыв или аррозия измененных сосудов могут сопровождаться легочным кровотечением различной степени тяжести. При этом величину легочного кровотечения в значительной степени определяет калибр поврежденного сосуда, а выраженность происходящих в организме нарушений — темп и интенсивность кровопотери.
Развивающиеся в дальнейшие расстройства связаны с обтурацией дыхательных путей излившейся кровью и собственно величиной кровопотери. Попадая в бронхи даже в небольших количествах, кровь вызывает развитие обтурационных ателектазов и аспирационной пневмонии. В свою очередь, это приводит к уменьшению объема функционирующей легочной ткани, расстройствам газообмена, прогрессирующему нарастанию дыхательной недостаточности, гипоксемии.
Гиповолемия и анемия, сопровождающие острую и хроническую (при рецидивирующих легочных кровотечениях) кровопотерю, приводят к общему нарушению гомеостаза. Это, прежде всего, выражается в активизации фибринолитических и антикоагулянтных механизмов, что вызывает усиление склонности к гипокоагуляции, повышение проницаемости сосудистых стенок. Совокупный результат подобных изменений определяет патологическую готовность организма к возобновлению легочного кровотечения в любой момент.
Классификация
В клиническом аспекте важно разграничить легочное кровотечение и другое, менее опасное, но более часто встречающееся состояние – кровохарканье. Кровохарканье отличается по объему и темпу выделения крови из воздухоносных путей. В ряде случаев кровохарканье предшествует массивному легочному кровотечению, поэтому также требует проведения полного клинико-рентгенологического обследования и неотложных мер по его купированию. Обычно под кровохарканьем понимают выделение при кашле мокроты с прожилками или примесью крови; при этом количество выделяемой крови не превышает 50 мл в сутки. Увеличение объема откашливаемой крови расценивается как легочное кровотечение.
В зависимости от объема выделяемой при кашле крови различают малое легочное кровотечение (50-100 мл в сутки), среднее (100-500 мл в сутки), обильное или тяжелое легочное кровотечение (свыше 500 мл крови в сутки). Особенно опасны «молниеносные» обильные кровотечения, возникающие одномоментно или в течение короткого отрезка времени. Как правило, они приводят к острой асфиксии и летальному исходу.
В отличие от гемоторакса, легочное кровотечение относится к наружным кровотечениям. Также встречается смешанное легочно-плевральное кровотечение.
Симптомы легочного кровотечения
Клиника легочного кровотечения складывается из симптомокомплекса, обусловленного общей кровопотерей, наружным кровотечением и легочно-сердечной недостаточностью. Началу легочного кровотечения предшествует появление сильного упорного кашля, вначале сухого, а затем – с отделением слизистой мокроты и алой крови или откашливанием сгустков крови. Иногда незадолго до легочного кровотечения в горле возникает ощущение бульканья или щекотания, чувство жжения в грудной клетке на стороне поражения. В начальный период легочного кровотечения отделяющаяся кровь имеет ярко-красный цвет, позднее становится более темной, ржаво-коричневой. При обтурации бронха сгустком крови, легочное кровотечение может прекратиться самостоятельно.
Общее состояние определяется выраженностью кровопотери. Для пациентов с легочным кровотечением характерны испуганный вид, адинамия, бледность кожного покрова лица, холодный липкий пот, акроцианоз, снижение АД, тахикардия, головокружение, шум в ушах и голове, одышка. При обильном легочном кровотечении может возникать нарушение зрения (амавроз), обморочное состояние, иногда рвота и судороги, асфиксия. На 2-3 сутки после легочного кровотечения может развиваться картина аспирационной пневмонии.
Диагностика
Для установления причины легочного кровотечения нередко требуется проведение диагностического консилиума с участием специалистов пульмонологов, фтизиатров, торакальных хирургов, онкологов, рентгенологов, сосудистых хирургов, кардиологов, отоларингологов, ревматологов, гематологов. При аускультативном обследовании определяются влажные среднепузырчатые хрипы в легких и булькающие хрипы в области грудины. При аспирации крови отмечается укорочение перкуторного звука, шум трения плевры, ослабление дыхания и голосового дрожания.
Источник кровотечения предположительно можно определить по цвету крови. Выделение алой, пенистой крови, как правило, указывает на легочное кровотечение; крови темно-красного, кофейного цвета – на желудочно-кишечное кровотечение. Иногда клинику кровохарканья может симулировать носовое кровотечение, поэтому с целью дифференциальной диагностики важно проведение консультации отоларинголога и риноскопии. В сомнительных случаях, с целью исключения кровотечения из ЖКТ, может потребоваться проведение ЭГДС.
Для подтверждения источника кровотечения в легких выполняется рентгенологическое обследование: полипозиционная рентгенография легких, линейная и компьютерная томография, МРТ легких. При необходимости прибегают к углубленному рентгенологическому обследованию: бронхографии, бронхиальной артериографии, ангиопульмонографии.
Ведущими методом инструментальной диагностики при легочном кровотечении является бронхоскопия. Эндоскопическое исследование позволяет визуализировать источник кровотечения в бронхиальном дереве, выполнить аспирацию промывных вод, щипцовую и скарификационную биопсию из зоны патологических изменений.
В периферической крови при легочном кровотечении выявляется гипохромная анемия, пойкилоцитоз, анизоцитоз, снижение гематокритного числа. С целью оценки выраженности изменений в свертывающей и противосвертывающей системах крови исследуется коагулограмма и количество тромбоцитов. В анализах мокроты (микроскопическом, ПЦР, на кислоустойчивые микобактерии) могут определяться атипичные клетки, микобактерии туберкулеза, указывающие на этиологию легочного кровотечения.
Лечение легочного кровотечения
В лечении легочного кровотечения используются консервативные методы, местный гемостаз, паллиативные и радикальные хирургические вмешательства. Терапевтические мероприятия применяются при легочных кровотечениях малого и среднего объема. Пациенту назначается покой, придается полусидячее положение, накладываются венозные жгуты на конечности. Для удаления крови из просвета трахеи проводится трахеальная аспирация. При асфиксии требуется экстренная интубация, отсасывание крови и ИВЛ.
Медикаментозная терапия включает введение гемостатических препаратов (аминокапроновой кислоты, кальция хлорида, викасола, этамзилата натрия и др.), гипотензивных средств (азаметония бромида, гексаметония бензосульфонат, триметафан камсилата). С целью борьбы с постгеморрагической анемией производится заместительная трансфузия эритроцитной массы; для устранения гиповолемии вводится нативная плазма, реополиглюкин, декстран или раствор желатина.
При неэффективности консервативных мер прибегают к инструментальной остановке легочного кровотечения с помощью местного эндоскопического гемостаза. Лечебная бронхоскопия должна выполняться в операционной, в условиях готовности перехода к экстренной торакотомии. Для эндоскопического гемостаза могут использоваться местные аппликации с адреналином, этамзилатом, р-ром перекиси водорода; установка гемостатической губки, электрокоагуляция сосуда в месте истечения крови, кратковременная окклюзия надувным баллончиком типа Фогарти или временная обтурация бронха поролоновой пломбой. В ряде случаев эффективной оказывается эндоваскулярная эмболизация бронхиальных артерий, проводимая под контролем рентгена.
В большинстве случаев, перечисленные методы позволяют временно остановить легочное кровотечение и избежать неотложного оперативного вмешательства. Окончательный и надежный гемостаз возможен только при хирургическом устранении источника кровотечения.
Паллиативные вмешательства при легочном кровотечении могут включать оперативную коллапсотерапию при туберкулезе легких (торакопластику, экстраплевральную пломбировку), перевязку легочной артерии или сочетание этого хирургического приема с пневмотомией. К паллиативным вмешательствам прибегают лишь в вынужденных ситуациях, когда радикальная операция по каким-либо причинам невыполнима.
Радикальные операции по поводу легочного кровотечения предполагают удаление всех патологически измененных участков легкого. Они могут заключаться в частичной резекции легкого в пределах здоровых тканей (краевой резекции, сегментэктомии, лобэктомии, билобэктомии) или удалении всего легкого (пневмонэктомии).
Прогноз
Даже однократное и самостоятельно остановившееся легочное кровотечение всегда потенциально опасно в плане возобновления. Обильное легочное кровотечение угрожает жизни больного. В тяжелых случаях смерть наступает в результате асфиксии, вызванной закупоркой воздухоносных путей сгустками крови и одновременным спастическим сокращением бронхов. Процент послеоперационных осложнений и летальности при операциях, выполняемых на высоте легочного кровотечения, более чем в 10 раз превышает аналогичные показатели при плановых операциях.
Источник

Кровохарканье – проявление патологии респираторного тракта, представляющее собой выделение крови во время кашля. Плевок может состоять из одной крови, но чаще она содержится в мокроте в виде прожилок и сгустков. Кровохарканье нередко предшествует кровотечению из легких. Это потенциально опасное нарушение может закончиться летальным исходом и требует проведения всестороннего диагностического обследования. Кровохарканье и легочное кровотечение имеют аналогичные этиопатогенетические механизмы. Они отличаются количественно: в первом случае выделяется менее 50 мл крови в сутки, а во втором — более 100 мл. Когда больной теряет 600—800 мл крови, возникает угроза для жизни.
Причины данного симптома весьма многообразны. Это инфекционные недуги, болезни сердца и крови, паразитозы, травмы груди, онкопатологии, иммунологические, сосудистые и системные заболевания, врожденные аномалии. Чаще всего кровохарканье возникает при поражении легочных и бронхиальных сосудов. Провоцирующими факторами нарушения являются: физическое перенапряжение, инсоляция, гипо- или гипертермия. Возникновению данного признака обычно предшествует упорный кашель, резкий подъем кровяного давления, першение в горле, боль за грудиной, затрудненное дыхание.
Во время приступа кашля больной обнаруживает в мокроте кровавые следы. При этом он ощущает своеобразный запах и солоноватый привкус крови, которая окрашивает бронхолегочное отделяемое в различные оттенки красного цвета и придает ему пенистую или желеобразную консистенцию. Алая кровь, выделяемая систематически и в большом количестве, является признаком легочного кровотечения. Больные бледнеют, впадают в панику, ощущают слабость и головокружение. Частые приступы кровохарканья приводят к анемии.
Кровохарканье бывает истинным и ложным. В первом случае светлая и пенистая кровь выделяется из поврежденных сосудов дыхательных путей, а во втором — из носа, пищевода, желудка, десен. Чтобы определить конкретную причину расстройства, необходимо пройти лабораторно-инструментальные исследования – рентгенографическое, томографическое, эндоскопическое, параклиническое, микробиологическое. Лечение кровохарканья направлено на ликвидацию основного заболевания, которое привело к его появлению. При выделении большого количества крови необходимо вызвать скорую помощь, а до ее приезда сохранять покой — молча лежать на кровати с высоким изголовьем.
Кровохарканье имеет код по МКБ 10 — R04.2 «Кровавая мокрота».
Причины
Кровохарканье возникает под воздействием множества причин — различных заболеваний и экзогенных факторов. В 20% случаев этиология данного расстройства не определяется.
Патологические процессы, проявляющиеся выделением крови при кашле:
-
 Заболевания бронхолегочной системы — воспаление бронхов, легких, туберкулезное поражение, бронхоэктазы, абсцедирование легочной ткани, аспергиллома, мицетома.
Заболевания бронхолегочной системы — воспаление бронхов, легких, туберкулезное поражение, бронхоэктазы, абсцедирование легочной ткани, аспергиллома, мицетома. - Паразитозы – трихинеллез, стронгилоидоз, парагонимоз, аскаридоз, эхинококкоз.
- Новообразования органов дыхания — доброкачественные опухоли бронхов, рак легкого.
- Заболевания кардиоваскулярной системы – застойная кардиоваскулярная недостаточность, сужение левого атриовентрикулярного отверстия, ТЭЛА, гипертонический криз, инфаркт миокарда, сердечная астма.
- Травматические повреждения грудной клетки и инородные тела – ушиб легкого и его поражение при ранениях, переломе ребер.
- Системные и аутоиммунные болезни – синдром Рендю-Ослера, гранулематоз Вегенера, синдром Гудпасчера, системная красная волчанка, узелковый полиартериит, саркоидоз.
- Врожденные аномалии – муковисцидоз, геморрагическая болезнь, бронхиальная киста, гипоплазия легочных артерий.
- Нарушение обмена веществ — амилоидоз легких, авитаминоз С, уремия, холемия.
- Гематологические болезни – тромбоцитопения, лейкоз, гемофилия, геморрагический диатез.
- Инфекционные заболевания – коклюш, корь, геморрагическая лихорадка, сифилис.
Экзогенные факторы, способствующие появлению кровохарканья:
- Профессиональные вредности — постоянное вдыхание токсических веществ, дыма, газов;
- Чрезмерная инсоляция;
- Психоэмоциональное перенапряжение;
- Длительное лечение антикоагулянтами, которые нарушают процесс свертывания крови;
- Медицинские манипуляции – катетеризация легочной артерии, бронхоскопия, чрескожная пункция легкого, трансбронхиальная биопсия.
Лица с кровохарканьем, входящие в группу риска и имеющие неблагоприятный прогноз на выздоровление:
- Пожилые и старики,
- Имеющие хронические заболевания сердца в стадии декомпенсации,
- Страдающие тяжелыми дыхательными болезнями,
- Перенесшие легочное кровотечение,
- Находящиеся в шоковом состоянии.
Респираторные патологии, сопровождающиеся деструкцией ткани легкого, проявляются выделением крови. Стенки кровеносных сосудов, расположенных в очаге поражения, разрушаются. Кровь из артерий, вен и капилляров бронхолегочной системы изливается в бронхиолы и альвеолы. От калибра поврежденного сосуда зависит величина кровопотери.
Симптоматика

Кашель — основной провокатор кровохарканья. Он является клиническим признаком заболеваний легких, сердца, крови, метаболических нарушений и аутоиммунных расстройств. Но чаще всего кровохарканье – это проявление инфекционных и онкологических болезней бронхолегочной системы. Его предвестниками являются: локальная болезненность и неприятное тепло в груди, соленый привкус мокроты во рту, беспокойство и бледность больных, появление над местом поражения в легких пузырчатых хрипов. Кровохарканье никогда не бывает во сне, поскольку кашель будит больного. Кровавая мокрота имеет различные оттенки красного цвета — розоватый, яркий, ржавый, коричневатый. Темный оттенок выделений указывает на распад гемоглобина в легочной ткани. Мокрота, напоминающая внешне малиновое или смородиновое желе, свидетельствует в пользу распада легочной ткани, обусловленного злокачественными процессами. Отек легкого сопровождается выделением светло-розового секрета с пеной.
- Кровохарканье — не обязательный, но частый признак опухолевых процессов в органах дыхания. Бронхолегочные неоплазии характеризуются сдавлением и разрушением крупных сосудистых стволов. Большая часть больных с онкопатологией обращаются к врачу с жалобой на повторяющееся кровохарканье. Ему сопутствуют следующие симптомы: мучительный, изнуряющий, частый кашель, дискомфорт в грудной клетке, похудание, свистящее дыхание, ночной гипергидроз, учащенное сердцебиение, периферический цианоз, тахипноэ, лихорадка, осиплость голоса, дисфагия, мышечная слабость, головокружение, аритмия.
-
 При туберкулезном поражении легких кровохарканье возникает у 80% больных. Это признак фиброзно-кавернозной формы инфекции, при которой в легких образуются большие полости. Мокрота представляет собой кровавые плевки. Кашель сопровождается жжением и болезненностью в груди, повышением температуры тела, гипергидрозом по ночам, похуданием, немотивированным головокружением, апатией и вялостью, нарушением сна, бледностью кожи, румянцем на щеках, отсутствием аппетита, одышкой и чувством нехватки воздуха, хрипами при аускультации, симптомами вегето-сосудистой дистонии.
При туберкулезном поражении легких кровохарканье возникает у 80% больных. Это признак фиброзно-кавернозной формы инфекции, при которой в легких образуются большие полости. Мокрота представляет собой кровавые плевки. Кашель сопровождается жжением и болезненностью в груди, повышением температуры тела, гипергидрозом по ночам, похуданием, немотивированным головокружением, апатией и вялостью, нарушением сна, бледностью кожи, румянцем на щеках, отсутствием аппетита, одышкой и чувством нехватки воздуха, хрипами при аускультации, симптомами вегето-сосудистой дистонии. - При пневмонии сначала появляются интоксикационные и катаральные симптомы – жар, озноб, миалгия и артралгия, вялость, упадок сил, хрипота и боль в горле, ринорея. Затем появляется кашель с обильным слизисто-гнойным отделяемым, содержащим включения крови. Мокрота при разных формах воспаления имеет свои особенности: при плевропневмонии она ржавая, при гриппозной инфекции — пенистая, красная. По мере прогрессирования основной патологии у больных появляются признаки респираторной недостаточности: одышка, удушье, цианоз, геморрагические проявления, помрачение сознания.

пневмония
- При абсцессе легкого повреждаются кровеносные сосуды, гной прорывается в просвет бронха. Во время кашля у больного выделяется гнойная мокрота, имеющая зловонный запах и содержащая примесь крови. Пациенты жалуются на боль в груди, лихорадку, интоксикацию и одышку, потерю аппетита, головную боль, истощение, повышенную потливость, стремительное ухудшение общего состояния.
-
 Бронхит проявляется сильным надсадным кашлем, в результате которого повреждаются кровеносные сосуды. Кровь примешивается к бронхиальному секрету и придает мокроте характерный внешний вид. Другими отличительными признаками поражения бронхов являются: трудности при дыхании, характерные хрипы, боль и спазмы в горле, интоксикация, приступы удушья.
Бронхит проявляется сильным надсадным кашлем, в результате которого повреждаются кровеносные сосуды. Кровь примешивается к бронхиальному секрету и придает мокроте характерный внешний вид. Другими отличительными признаками поражения бронхов являются: трудности при дыхании, характерные хрипы, боль и спазмы в горле, интоксикация, приступы удушья. - Бронхоэктатическая болезнь является осложнением хронического воспаления нижних отделов респираторного тракта. При разрушении кровеносных сосудов, питающих бронхи и легкие, в мокроте появляются прожилки крови. По утрам она выделяется в большом количестве – «полным ртом». У больных возникает анемия, похудание, общая слабость, бледность кожи, отставание детей в физическом и половом развитии.Со временем присоединяются признаки дыхательной недостаточности – цианоз, одышка, пальцы как «барабанные палочки», ногти в форме «часовых стекол», деформация грудной клетки. В осенний и весенний период патология обостряется. Врожденные бронхоэктазы – причина кровохарканья у детей. Часто этот симптом является единственным признаком патологии.
- Инородные тела и травмы дыхательных путей — причина кровохарканья у детей и взрослых. Посторонние предметы поражают слизистую оболочку бронхов и способствуют развитию бронхиального воспаления. У пострадавших возникает приступообразный коклюшеподобный кашель с кровохарканием, стридором и одышкой. При повреждении органов дыхания нарушается целостность кровеносных сосудов, легочная паренхима пропитывается кровью.
- Различные микозы и гельминтозы, поражающие легочную ткань, сопровождаются образованием кист и очагов деструкции. У больных возникает приступообразный кашель, сопровождающийся одышкой и бронхоспазмом. При микроскопическом исследовании слизисто-гнойной мокроты обнаруживаются крупные шаровидные клетки грибков или личинки гельминтов. Грибковые заболевания органов дыхания сопровождаются прорастанием мицелия и продукцией микробами факторов патогенности, которые расплавляют легочную ткань. Это приводит к образованию обильной мокроты с включениями крови. У больных кроме кашля возникает лихорадка и одышка.
- Заболевания сердца с застойными явлениями проявляются кровохарканьем, колющей болью за грудиной, быстрой утомляемостью, мышечной слабостью, одышкой, сердцебиением, ночным апноэ, цианозом, отеками конечностей, нарушением отделения мочи, набуханием вен шеи, геморрагиями на коже, выраженным удушьем, одутловатостью лица, страхом смерти, клокочущим дыханием, которое слышно на расстоянии.
Диагностические процедуры
Чтобы избавиться от кровохарканья, необходимо выяснить его причину. Поставить окончательный диагноз патологии, проявляющейся выделением крови во время кашля, довольно сложно. Трудности диагностирования обусловлены многообразием причин данного нарушения. Чтобы спасти больного, специалисты должны в кратчайшие сроки решить важнейшие диагностические задачи.

Методы, позволяющие определить этиологические факторы кровохарканья:
- Изучение клинических признаков,
- Сбор анамнестических данных,
- Общий осмотр,
- Физикальное обследование.
На основании результатов первичной диагностики терапевты ставят предварительный диагноз и направляют больного на консультацию к более узким специалистам в области пульмонологии, фтизиатрии, ревматологии, онкологии, кардиологии, гематологии.
Дополнительные лабораторные и аппаратные исследования позволяют получить объективные данные.

Рентгенограмма органов грудной клетки больного туберкулёзом лёгких
Рентген легких — выявление туберкулезных инфильтратов и каверн, очагов воспаления при пневмонии, неопластических признаков при онкопатологии, кист, паразитарных инвазий. Получить более детальную картину процесса поможет рентгеноконтрастное исследование.
- На томограмме грудной клетки можно обнаружить пораженный сосуд, небольшие опухоли, спадение доли легкого, расширение отдельных участков бронхов. Компьютерная томография с внутривенным введением контрастного вещества позволяет оценить состояния бронхолегочных сосудов.
- Бронхоскопия — методы выявления эндобронхиальной патологии, взятия материала на анализ, извлечения инородных тел, удаления опухолей и прижигания поврежденных сосудов.
- Ангиопульмонография и радиоизотопное сканирование легких позволяют выявить рецидивирующий инфаркт и нарастающий легочный тромбоз.
- Гемограмма — признаки воспаления и анемии.
- Коагулограмма – нарушение свертывания крови, изменение количества тромбоцитов.
- Анализ крови на показатели кислотно-щелочного состояния и газового состава.
- Микроскопия мокроты — обнаружение эритроцитов, атипичных клеток, туберкулезных палочек, грибов или паразитов.
- Микробиологическое исследование бронхиального секрета – бактериологический посев биоматериала на питательные среды с целью выделения возбудителя инфекции и определения его чувствительности к антибиотикам.
- ЭКГ и ЭхоКГ — обнаружение пороков сердца, последствий легочной гипертензии, ТЭЛА.
Когда перечисленные методы не позволяют выявить источник кровохарканья, проводят диагностические операции. Торакоскопия и торакотомия особенно актуальны при травматическом повреждении легкого и при усилении кровохарканья.
Лечение и профилактика
Целью лечебных мероприятий является прекращение кровохарканья и предотвращение его перехода в кровотечение. Незначительное выделение крови во время кашля проходит самостоятельно и не требует лечения. Часто повторяющееся и обильное кровохарканье опасно для жизни человека. Таким больным необходима неотложная медицинская помощь.
Если у человека кровохарканье началось дома, необходимо срочно вызвать скорую помощь. Больного следует уложить на кровать с высоким изголовьем и успокоить его. Важно следить, чтобы он спокойно дышал, не разговаривал и по возможности не кашлял. Желательно обеспечить приток свежего воздуха, расстегнув ворот одежды и открыв окно. На грудь больному необходимо положить лед и давать внутрь ледяные кубики через каждые полчаса.

Доврачебная помощь заключается также в применении:
- Анксиолитиков,
- Средств, понижающих артериальное давление,
- Препаратов, подавляющих кашлевой рефлекс,
- Лекарств, расширяющих кровеносные сосуды.
Врачи и фельдшеры, прибыв по вызову, оказывают пациенту неотложную медицинскую помощь с помощью лекарственных препаратов. Ему вводят внутривенно и внутримышечно гемостатические средства. До полного прекращения кровохарканья больным запрещена физическая активность, горячее питье и любая еда, алкоголь, курение, тепловые процедуры, прием различных медикаментов.
Все лица с кровохарканьем подлежат обязательной госпитализации. В стационаре после проведения диагностики и определения причины процесса больным назначают специализированное лечение. Оно направлено не только на устранение кровохарканья, но и на нормализацию работы легких и сердца, предотвращение асфиксии.
Медикаментозное лечение кровохарканья:
-
 Для подавления приступов кашля — внутривенно «Кодеин», «Промедол».
Для подавления приступов кашля — внутривенно «Кодеин», «Промедол». - Гемостатическая терапия — внутривенно «Аминокапроновая кислота», «Транексамовая кислота», переливание свежезамороженной плазмы.
- Для восполнения объема циркулирующей крови – внутривенно коллоидные и кристаллоидные растворы.
- Витаминотерапия.
- Седативные средства, транквилизаторы.
Хирургическое лечение проводится лицам, у которых был диагностирован абсцесс легкого, кавернозный туберкулез или рак.
Мероприятия, позволяющие предупредить развитие заболеваний, проявляющихся кровохарканьем:
- Своевременное и правильное выявление и лечение болезней респираторного тракта, сердца и сосудов, аутоиммунных расстройств,
- Отказ от курения и алкоголя,
- Сбалансированное питание,
- Ежедневные прогулки на свежем воздухе,
- Ведение здорового образа жизни.
Прогноз нарушения зависит от причинной патологии. Упорное кровохарканье нередко заканчивается профузным кровотечением, которое может стать причиной гибели больных.
Кровохарканье – достаточно тревожный симптом, к лечению которого необходимо отнестись очень серьезно. Даже его единичный эпизод требует незамедлительного обращения врачу и тщательного всестороннего обследования.
Видео: кровохарканье
Видео: три причины кровохарканья
Мнения, советы и обсуждение:
Источник
