Лечение рака груди мастопатии
В последние годы наблюдается стремительное снижение количества беременностей и родов у женщин. Все больше представительниц прекрасного пола отдают предпочтение карьере, рожая по одному ребенку по достижению зрелого возраста. Низкая активность и бездействие детородной функции приводит к тому, что у многих обнаруживается мастопатия молочной железы. Способствуют развитию недуга и многочисленные стрессы, депрессии, чрезмерные физические и психоэмоциональные нагрузки.
Это заболевание не несет опасности для здоровья или жизни. Однако во многих случаях оно способно переродиться в раковую опухоль за короткий срок. Болезнь сопряжена с резкими болевыми ощущениями и существенно влияет на качество жизни женщины. В некоторых случаях проявления недуга полностью отсутствуют, что значительно усложняют диагностику. Обнаружение мастопатии обязывает женщину тщательно следить за своим здоровьем и находиться под пристальным наблюдением специалистов.
Что такое мастопатия и почему она возникает?
Мастопатия груди представляет собой доброкачественное образование в молочной железе. При данном заболевании происходит разрастание тканей на фоне патологического процесса. Иногда недуг сопровождается специфическими выделениями из сосков. Как правило, болезнь носит двусторонний характер.
Существует множество источников информации о том, что такое мастопатия и каковы причины ее возникновения. Как правило, основной причиной, приводящей к развитию недуга, становятся нарушения в работе яичников. Они ведут к неблагоприятным изменениям гормонального фона женщины. Подобная ситуация может быть вызвана некорректной работой надпочечников, гипофиза или при заболеваниях печени.
Гормональный сбой может наблюдаться на фоне изменения сексуальной и/или репродуктивной активности женщины. Современные представительницы прекрасного пола рожают позже, имеют меньше детей и много работают. Таким образом, основными причинами, влекущими за собой мастопатию, являются:
- поздние роды;
- большой перерыв между родами;
- прерывание беременности;
- редкие сексуальные контакты;
- психоэмоциональные потрясения;
- затяжные депрессии;
- хроническая усталость;
- чрезмерные нагрузки;
- оральная контрацепция;
- гормональная терапия;
- работа в ночные часы.
Мастопатия дисгормональная преимущественно развивается из-за недостатка прогестерона, сопровождаемого избыточным синтезом эстрогенов. Затем происходит чрезмерное развитие эпителиальной ткани, протоков молочной железы и альвеол. Кроме того, негативное воздействие может вызвать возросший уровень пролактина. В норме данный гормон участвует в процессе лактации, но при повышенном синтезе провоцирует доброкачественные и злокачественные изменения в груди.
Виды
Мастопатия молочной железы подразделяется на несколько типов, в зависимости от особенностей доброкачественного образования. Выделяют:
- Диффузная форма. При данном виде заболевания в молочной железе обнаруживаются уплотнения, образованные узлами. Может быть с превалирующим количеством железистых, фиброзных или кистозных образований.
- Узловая форма (или очаговая). Опухоль состоит из крупных, ощутимых при пальпации узлов, размер которых может доходить до грецкого ореха.
- Фиброзно-кистозная форма. Представляет собой совокупность первого и второго типа болезни. Состоит из сплетения узлов и прочих новообразований, а также кистозных полостей с жидкостью внутри.
У некоторых женщин заболевание приводит к развитию рака груди. Вне зависимости от диагностированной формы лечение следует начать незамедлительно.
Основные признаки
Признаки мастопатии у женщин могут разниться в зависимости от типа заболевания. В некоторых случаях симптоматика отсутствует полностью или имеет слабовыраженный характер. Многие патологические факторы крайне схожи с клинической картиной развития злокачественных опухолей. Наиболее часто обнаруживаются следующие признаки:
- Ощущение тяжести в груди. Может быть, как и постоянным, так и носить периодический характер. Состояние обостряется перед наступлением критических дней.
- Отечность, одутловатость, увеличение размера груди. Если молочные железы стали крупнее, при этом ситуация не сопряжена с беременностью или менструальным циклом, грудь отекает и опухает, то стоит незамедлительно обратиться к врачу-маммологу.
- Проявление выраженной сетки сосудов и капилляров на коже груди. Растущая опухоль может спровоцировать расширение сосудов.
- Патологические выделения из груди. Один из наиболее красноречивых признаков. Носит крайне тревожный характер. Выделения могут иметь гнойную природу или быть схожи с молозивом. Особенно опасны выделения, содержащие сгустки крови.
- Повышенная чувствительность груди или ощущение дискомфорта.
- Раздражительность и повышенная эмоциональность. Развиваются на фоне гормонального нарушения.
- Общая слабость, быстрая утомляемость, головокружение, сонливость.
Мастопатия при беременности проявляет себя преимущественно первый триместр, а затем полностью проходит без дополнительной терапии.
Диагностика заболевания
Лечение мастопатии основывается на точной и своевременной диагностике. Раннее выявление способствует своевременному принятию мер и позволяет избежать перерождения в злокачественные образования. Выделяют следующие методики исследования:
Самодиагностика. Особенно актуальна для обнаружения такого типа недуга, как фиброзно-кистозная или очаговая мастопатия. Около 50 процентов женщин обнаруживают признаки этих форм болезни самостоятельно при пальпации и осмотре. Для проведения исследования в домашних условиях необходимо встать напротив зеркала, согнув руки в локтях и заведя их за голову. Разительное отличие молочных желез, их опущение или покраснение – тревожные признаки. Кроме того, можно прощупать грудь на предмет наличия уплотнений.Маммография молочных желез
- Пальпация. Данное обследование проводит маммолог в условиях поликлиники. Методика позволяет оценить наличие доброкачественной опухоли, ее ориентировочные размеры. Однако поставить диагноз на основании исключительно пальпации невозможно.
- Ультразвуковая диагностика. Способствует изучению размера и границ доброкачественного образования. Дает понимание о его расположении. УЗИ в некоторых случаях дает ошибочные результаты.
- Маммография. Метод схож по своему механизму с привычным рентгеном. Однако позволяет получить более полную и точную информацию о характере опухоли, ее расположении, механизме развития. Маммография не проводится при острых болях, так как предполагает давление на молочные железы.
- Гистология. Исследования проводится на основе пробы пораженной ткани. Позволяет оценить доброкачественность и злокачественность образований.
- Лабораторные исследования. Преимущественно применяют гормональные пробы.
Данные, полученные в ходе одного или нескольких методов позволяют специалисту определить чем лечить мастопатию у женщин.
Лечение
Лечение мастопатии зависит от многих факторов. Весомую роль играет тип заболевания, механизм его развития, риск формирования злокачественных образований. Во время пубертатного периода, во время беременности или кормления грудью иногда болезнь проходит без дополнительного вмешательства. В остальных случаях рекомендуются следующие средства терапии:
- Гормональная терапия. Один из ключевых моментов в лечении – это нормализация синтеза гормонов в организме. Прогестерон, эстроген и пролактин возвращаются к допустимым значениям. Принося женщине облегчение.
- Гомеопатические препараты. Дают прекрасные результаты, способствуя облегчению болевого синдрома, снятию отека, покраснения. Успешно борются с возросшим эмоциональным фоном, оказывают благоприятное воздействие на менструальный цикл, созревание желтого тела в процессе овуляции. Однако не обладают лечебным эффектом, так как не воздействуют на основную причину заболевания, но способствуют облегчению симптомов.
- Хирургическое вмешательство. Основано на полном иссечении узлов или кист, образованных по причине развития болезни. Наиболее кардинальный метод, используется крайне редко.
Средства для лечения определяет специалист. Помимо маммолога, в лечении принимают участие гинеколог, эндокринолог и терапевт. Только комплексный подход к терапии приносит результат.
Народные средства
Хорошо зарекомендовали себя народные средства. Применять их возможно только по согласованию с врачом. Наиболее эффективные и популярные методы:
Капустный лист про мастопатии. Этот зеленый овощ обладает целым рядом полезных свойств. Он способствует нормализации уровня эстрогенов и препятствует перерождению мастопатии в раковые опухоли. Лист применяется в виде компресса. Предварительно рекомендуется промыть овощ. Намазать возможно медом или сливочным маслом, присыпать соль. Когда капуста пустит сок ее можно приложить к груди. Сверху необходимо зафиксировать марлей или бинтом. Также можно использовать сок, которым предварительно необходимо пропитать ткань или вату.Применение капустного листа
- Льняное масло. Для облегчения болевых ощущений рекомендуется принимать по 2 ст.л. масла в день, запивая теплой водой. Средство благоприятно влияет на синтез гормонов. Кроме того, лен обладает противораковым эффектом.
- Бузиновый сок. Применяется 1 ст.л. сока ягод по 2 раза в день. Обладает антиоксидантным воздействием и препятствует развитию раковой опухоли. Для достижения результата и облегчения состояния требуется минимум 6 месяцев постоянного употребления сока. Пить его стоит медленно, маленькими глотками.
- Родиола розовая. Вытяжка из этого растения, пожалуй, одно из самых популярных средств терапии. Она способствует купированию воспалительного процесса и нормализует гормональный фон. Зачастую после приема пропадают патологические выделения из груди.
- Чистотел. Настой этого растения требует длительного приготовления. Необходимо взять ветвь чистотела, собранную в утренние часы и высушенную в темном сухом месте. Такое сырье позволит получить насыщенный и действенный настой. Ветвь следует обдать кипятком и поместить в стеклянную тару. Чистотел заливает 0,5 литрами воды, а затем настаивают в темноте примерно две недели. После жидкость необходимо процедить. Принимать следует строго капельно, так как растение может вызвать отравление. В первый день необходимо выпить 1 каплю, растворенную в воде. Ежедневно прибавляют по одной капле, вплоть до 15. Курс лечения длится 45 дней. Повторять его стоит один раз в 12 месяцев.
Лечение народными средствами требует соблюдение периодичности и повторения курсов.
В условиях нынешней действительности риск развития мастопатии у женщины растет день ото дня. От заболевания не застрахованы как юные девушки, так и зрелые женщины. Своевременная беременность, активная сексуальная жизнь, отсутствие абортов способствуют предотвращению недуга, но не дают полной уверенности. Если болезнь была обнаружена, то не стоит отчаиваться. При грамотном подходе этот диагноз не мешает нормальной жизни.
???? Оцените статью ???? и Поделитесь с друзьями ????????????
???? Подписывайтесь на канал ✍️ Спасибо за уделённое время! ❤️
???? Информация предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со специалистом.
Сайт канала HealthMatka.ru
Источник
- Что такое мастопатия
- Симптомы мастопатии
- Причины мастопатии
- Диагностика мастопатии
- Лечение мастопатии
- Наши рекомендации при мастопатии
- препараты
- схема приема
- как оформить заказ
- отзывы специалистов
Мастопатия – заболевание молочной железы на фоне гормонального сбоя, проявляется в патологическом разрастании ее тканей. Правильнее говорить фиброзно-кистозная болезнь или фиброаденоматоз. Мастопатия груди считается доброкачественным заболеванием, но при некоторых ее формах возможно перерождение в злокачественный процесс.
В процессе диагностики определяют два типа развития болезни: диффузная мастопатия (фиброзно-кистозная) и узловая мастопатия.
Диффузная мастопатия, в свою очередь, разделяется на кистозную и фиброзную мастопатию, то есть в зависимости от преобладания этих компонентов.
Симптомы мастопатии
Наличие прощупываемых узлов и уплотнений является основными симптомами мастопатии, так как это заболевание начинается с разрастания соединительной ткани. При этом начинает беспокоить боль в груди. Боль, как правило, усиливается перед менструацией и может отдавать в руку или лопатки. И зачастую женщины могут игнорировать эти симптомы, но на ранней стадии развития этой болезни она легче поддаётся лечению. При запущенной форме узловой мастопатии малейшие прикосновения к груди вызывают боль. Проявление мастопатии возможно в воспалении лимфоузлов подмышечной зоны, и появлении выделения из сосков. Любые выделения из сосков должны быть для вас серьёзным основанием для посещения маммолога.
Причины мастопатии
Причины появления болезни связаны с нарушением гормонального баланса. К нарушению баланса могут приводить различные стрессы, депрессии, нерегулярная половая жизнь, сексуальная неудовлетворённость. Так как здоровье молочной железы тесно связано с состоянием органов женской половой сферы.
Вероятность возникновения мастопатии повышают такие важные факторы как, гинекологические заболевания, влияющие на гормональный фон женщины. Определенный риск существует как у нерожавших, так и у рожавших в позднем возрасте женщин, у не кормящих или кормящих короткое время.
Спровоцировать мастопатию могут и заболевания иных органов, не относящихся к детородной системе. Молочная железа входит в эндокринную систему, поэтому множество болезней могут стать причиной развития мастопатии, к ним относятся болезни щитовидной железы, сахарный диабет, ожирение, заболевания печени, воспаления придатков матки. Не стоит также упускать из виду и различные травмы молочной железы, в том числе и бытовые микротравмы, когда в метро, в автобусе прижали, сдавили, случайно ударили в грудь локтем или сумкой.
Необходимо быть внимательными и тем женщинам, чьи родственницы по женской линии страдали заболеваниями молочной железы, так как наследственность важный фактор риска развития этой болезни. Не следует забывать и про экологический фактор, а также про вредные привычки (алкоголь, курение). Если учесть все описанные причины, то видно, что большинство женщин могут столкнуться с этим заболеванием. Чтобы не попасть в список «жертв мастопатии», рекомендуется регулярно проходить осмотр у гинеколога, а при выявлении симптомов обратиться к врачу-маммологу. Это поможет предотвратить развитие болезни и сохранит Ваше здоровье и красоту.
Диагностика мастопатии
В большинстве случаев признаки мастопатии может определить сама женщина, для этого есть определённая методика, которая поможет вам провести самодиагностику. Дальнейшая диагностика проводится у врача маммолога и онколога, так как только специалист может определить болезнь и поставить правильный диагноз.
Обследование у врача начинается с расспросов женщины о перенесенных заболеваниях, протекании менструального цикла, количестве родов, наследственном заболевание молочных желез у родственников. В состав диагностики могут входить маммография, УЗИ молочных желез, термография. Процесс диагностики происходит быстро и безболезненно, поэтому не следует бояться и откладывать визит к врачу.
Лечение мастопатии
Лечение мастопатии можно условно разделить на консервативное (медикаментозное) и оперативное (хирургическим путем). На начальных этапах врач назначает консервативное лечение.
Прежде всего, необходимо найти и устранить причины мастопатии: нервные расстройства, дисфункции яичников, гинекологические заболевания, болезни печени и др. При наличии у женщины сопутствующих воспалительных заболевании женской половой сферы, эндокринных заболеваний (гипотиреоз, узловой зоб, сахарный диабет и др.) лечение проводят совместно с гинекологом и эндокринологом.
Основными задачами в лечении мастопатии являются коррекция гормонального фона, уменьшение кист и фиброзной ткани в молочной железе, профилактика рецидивов опухолей и онкологии.
В том случае, если имеются кисты, значительные уплотнения, при безуспешности консервативного лечения проводится хирургическое лечение. Если опухоль доброкачественная, то проводят только секторальную резекцию. При обнаружении раковых клеток, у женщины удаляют молочную железу и проводят химиотерапию.
Во время или после лечения мастопатии не следует посещать бани, принимать солнечные или ультрафиолетовые ванны, нужно остерегаться переохлаждения.
Наши рекомендации при мастопатии
При мастопатии мы рекомендуем следующие препараты:

- Верналис 70 капс. — нормализует гормональный фон женщины, при этом не содержит искусственных гормонов и не имеет побочных эффектов. Подробнее здесь: Верналис (Женский Диэнай)
- Мидивирин 70 капс — при наличии хронической вирусной инфекции;
- Ти-Сан и/или Ти-Сан Парадигма — профилактика онкологии. Ти-Сан Парадигма меняет химический состав органов и тканей таким образом, что опухолевый узел не способен в них развиваться.
- если причиной гормонального сбоя является перенесенный стресс, — рекомендуем препарат Нейростим;
- если причины заболевания кроются в болезнях печени, то рекомендуем препарат Биосинол
Источник
В обзорной статье рассматриваются взаимосвязь этиологии, патогенеза и факторов риска мастопатии и рака молочной железы (РМЖ), патогенетическое лечение мастопатии, направленное на профилактику РМЖ.

Введение
Мастопатия — наиболее частое женское заболевание. По данным отечественных и зарубежных авторов, распространенность мастопатии во многих странах в женской популяции составляет 50–60%. Частота данной патологии имеет возрастные эпидемиологические особенности: в возрасте 13–20 лет мастопатия встречается редко, в 20–30 лет — у 20–30% женщин, в 30–40 лет — у 50–60%, в 41–50 лет — у 70–80%, в менопаузе — до 20% [1–3]. Частым симптомом мастопатии является циклическая масталгия, с которой в своей жизни сталкиваются 60–70% женщин [4]. В России в своей жизни испытывают масталгию около 25 млн женщин [1]. Мастопатии обычно подвержены женщины в репродуктивном возрасте, пик заболеваемости приходится на возраст 30–45 лет [5].
Хотя до настоящего времени отсутствует общепринятая терминология, единые принципы диагностики и лечения данной патологии, обычно к мастопатии относят все доброкачественные заболевания молочных желез (МЖ) [3, 5–7]. В отечественной и зарубежной литературе для определения данной патологии применяются термины «мастопатия», «фиброзно-кистозная болезнь», «фиброзно-кистозная мастопатия», «доброкачественная болезнь груди», «фиброаденоматоз», «дисгормональная гиперплазия МЖ», «доброкачественная дисплазия МЖ». В Национальном руководстве по маммологии выделяют диффузную мастопатию в виде 4 типов — с преобладанием железистого, фиброзного или кистозного компонента и смешанную; диффузно-узловую мастопатию; узловую мастопатию; доброкачественные узловые образования — фиброаденомы, кисты, липомы, листовидные фиброаденомы, атеромы, липогранулемы, гамартомы, сосудистые опухоли, галактоцеле [8].
Клинически мастопатия характеризуется масталгией, предменструальным напряжением и отеком МЖ, появлением диффузных и узловых уплотнений в ткани МЖ, патологическими выделениями из сосков. Как правило, масталгия, величина и консистенция уплотнений, отек связаны с менструальным циклом и усиливаются в предменструальный период. При маммографическом и эхографическом исследованиях в МЖ выявляются уплотнения, дуктэктазии, кисты. При гистологическом исследовании в ткани МЖ находят гиперплазию, атипическую гиперплазию эпителиальной ткани в протоковых и дольковых структурах, гиперплазию соединительной ткани. При клиническом исследовании проявления мастопатии обнаруживаются у 20% женщин; при маммографическом, эхографическом и гистологическом исследованиях — у 50% [6–8].
Мастопатия — обширная неоднородная группа доброкачественной патологии МЖ, различающаяся по своим клиническим, маммографическим, морфологическим проявлениям, а самое главное — по степени риска рака МЖ (РМЖ). Своевременная диагностика и лечение мастопатии чрезвычайно важны, т. к. борьба с данной патологией не только улучшает качество жизни, но и направлена на профилактику РМЖ.
Мастопатия и рак молочной железы
Мастопатию и РМЖ можно отнести к так называемым болезням цивилизации. Стандартизованная заболеваемость РМЖ на 100 тыс. женщин в Северной Америке, Северной Европе, Западной Европе и Австралии составляет соответственно 84,8, 90,1, 92,6 и 94,2, тогда как в Южно-Центральной Азии, Средней Африке, Центральной Америке и Восточной Азии — соответственно 25,9, 27,9, 38,3 и 39,2 [9]. В странах с высоким уровнем заболеваемости РМЖ более высока и распространенность мастопатии. В России РМЖ занимает первое место в структуре онкологической заболеваемости и смертности женщин, заболеваемость РМЖ неуклонно растет. В 2017 г. в России зарегистрировано 70 569 новых случаев РМЖ, что составило 21,1% в структуре онкологической заболеваемости женщин; стандартизованный показатель заболеваемости РМЖ составил 51,95 на 100 тыс. женщин, за 10 лет данный показатель вырос на 22,68% (рост на 2,02% в год) [10]. При этом мастопатия имеется у 50–60% российских женщин [1]. Главной причиной столь широкой распространенности мастопатии и РМЖ в экономически развитых странах является изменение акушерского портрета женщины. Если до середины ХХ в. менархе у девочек наступало примерно в 17 лет, а менопауза у женщин — в 40 лет, то сейчас — соответственно в 12–14 и 50–52 года. Если ранее женщины часто рожали и длительно кормили грудью, то сегодня большинство женщин рожают 1–2 детей. В результате период репродуктивного возраста женщины увеличился в 2 раза — в среднем с 20 до 40 лет, а количество менструальных циклов на протяжении жизни выросло в 4 раза — в среднем со 100 до 400; современная женщина испытывает значительно более длительное воздействие эстрогенов [11].
Существуют 4 группы доказательств связи мастопатии с РМЖ:
у мастопатии и РМЖ общие факторы риска;
патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играют гиперэстрогения и гиперпролиферация протокового и долькового эпителия МЖ;
при мастэктомии по поводу РМЖ в окружающей ткани часто обнаруживаются морфологические проявления мастопатии и предраковые изменения;
в эпидемиологических исследованиях у больных РМЖ доказана связь с предшествующей мастопатией [12].
Общее в этиологии и патогенезе мастопатии и рака молочной железы
РМЖ — полиэтиологическое заболевание, к настоящему времени идентифицировано более 100 факторов риска РМЖ [8, 13–15], которые можно разделить на 8 групп (табл. 1). Мастопатия — также полиэтиологическое заболевание, ее факторы риска [2, 3, 16, 17] можно разделить на те же 8 групп. Основные факторы риска мастопатии и РМЖ приведены в таблице 1, и большинство факторов риска развития этих заболеваний совпадают.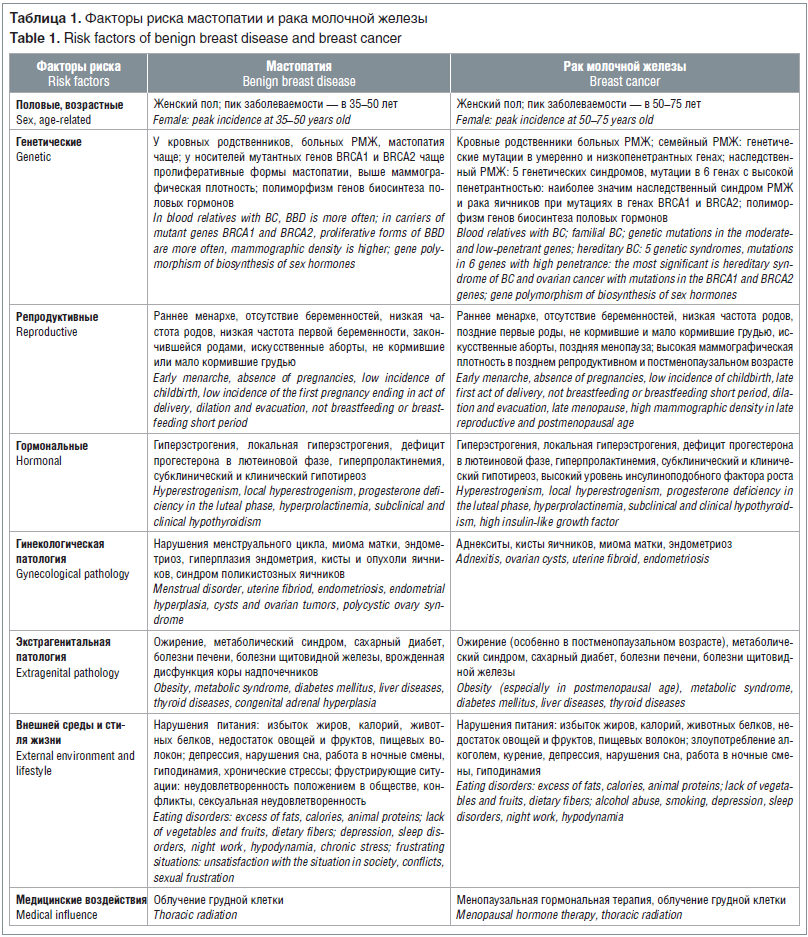
Хроническая гиперэстрогения, относительное преобладание эстрадиола и недостаток прогестерона на уровне ткани МЖ лежат в основе патогенеза как мастопатии, так и РМЖ; в результате эстрогены стимулируют пролиферацию эпителия МЖ [2, 6, 7]. Морфологические изменения при мастопатии постепенно прогрессируют. Гиперпролиферация эпителия протоков и долек приводит к диффузным уплотнениям, дуктэктазии, образованию кист, а разрастание соединительной ткани вызывает фиброз стромы; затем появляются очаговые узлы на фоне диффузной патологии; на следующей стадии трансформации в пролифератах появляются атипичные клетки [18]. К основным формам предраковых изменений МЖ относят протоковую атипичную гиперплазию эпителия и протоковую карциному in situ; дольковую атипичную гиперплазию эпителия и дольковую карциному in situ, склерозирующий аденоз, радиальный рубец, плоскую эпителиальную атипию [19].
При пролиферативных формах мастопатии в ткани МЖ формируются очаги с избыточным содержанием в эпителии эстрогеновых рецепторов, высокой активностью пролиферации и апоптоза клеток; наблюдаются увеличение содержания альфа-эстрогеновых рецепторов, изменение относительного содержания альфа- и бета-эстрогеновых рецепторов, A- и B-прогестероновых рецепторов; повышается чувствительность эпителия к эстрадиолу; активируется комплекс циклинзависимых киназ, альфа-трансформирующего и эпидермального факторов роста; усиливается пролиферативная активность эпителия; нарушаются процессы апоптоза; усиливается васкуляризация паренхимы. Все данные патологические механизмы повышают риск РМЖ [20].
Независимым и сильным фактором риска РМЖ является высокая маммографическая плотность в позднем репродуктивном и постменопаузальном возрасте, увеличивающая риск развития РМЖ в 3–6 раз, что существенно больше, чем значимость многих других факторов риска. Высокая маммографическая плотность уступает по степени повышения риска лишь возрасту, носительству мутантных генов BRCA и наличию предраковых изменений в ткани МЖ. Повышенная маммографическая плотность ассоциируется также с увеличением риска пролиферативной мастопатии и предраковых изменений в ткани МЖ [21].
Мастопатия и риск рака молочной железы
Мастопатия сама по себе является самостоятельным фактором риска РМЖ [8]. Даже один из симптомов мастопатии — длительная циклическая масталгия — независимо повышал риск РМЖ в 5,3 раза по сравнению с общепопуляционным риском [22]. Однако риск РМЖ при различных формах мастопатии сильно различается и зависит прежде всего от наличия гиперпролиферации эпителия и предраковых изменений в ткани МЖ. Был проведен метаанализ 32 эпидемиологических ретроспективных и проспективных исследований о связи мастопатии с риском РМЖ. Средний возраст пациенток в период выявления мастопатии при биопсии составил 46,1 года, средний возраст диагноза РМЖ — 55,9 года, средний срок наблюдения — 12,8 года (3,3–20,6); относительный риск РМЖ при непролиферативных формах мастопатии статистически недостоверно повышался до 1,17, при пролиферативных формах без атипии — статистически достоверно повышался до 1,76, при пролиферативных формах с атипией — до 3,93. Авторы делают заключение, что пролиферативные формы мастопатии как без атипии, так и с атипией значимо повышают риск РМЖ [23]. По данным R.J. Santen и R. Mansel, риск РМЖ не повышается или является минимальным при непролиферативных формах мастопатии, при пролиферативной мастопатии риск возрастает в 2 раза, при пролиферативной мастопатии с атипией — в 4 раза и достигает наиболее высоких цифр (до 12 раз) при протоковой или дольковой карциноме in situ [7]. Среди всей доброкачественной патологии МЖ непролиферативные формы мастопатии составляют примерно 70%, пролиферативные без атипии — около 30%, пролиферативные с атипией — 4–5% [16, 24].
Таким образом, мастопатию можно считать биомаркером гормонального неблагополучия на уровне организма и локального неблагополучия в ткани МЖ. Множественные факторы риска нарушают гормональный баланс в организме женщины, вызывают гиперэстрогению и гиперпролиферацию эпителия в ткани МЖ, что приводит к развитию мастопатии, а при наличии врожденных или приобретенных повреждений генов мастопатия повышает риск РМЖ. Всех женщин, страдающих мастопатией, нельзя относить к группе повышенного риска РМЖ. В группу повышенного онкологического риска женщины, страдающие мастопатией, могут быть включены после оценки всех индивидуальных факторов риска и морфологического анализа тканей МЖ.
Лечение мастопатии и профилактика рака молочной железы
Общепринятых стандартов лечения мастопатии на сегодняшний день нет. В лечении мастопатии применяются диетотерапия, психологическая коррекция, гормональные препараты, негормональные средства, такие как витамины, минералы, гепатопротекторы, мочегонные, ферментные препараты, иммунокорректоры, адаптогены, нестероидные противовоспалительные препараты, фитопрепараты [16, 25, 26]. К общим недостаткам большинства применяемых сегодня средств можно отнести невысокую эффективность, наличие побочного и токсического действия, необходимость применения в виде комплекса с другими средствами, нацеленность только на облегчение патологической симптоматики, а не на более серьезную задачу — профилактику РМЖ. С учетом характера данной патологии средства для лечения мастопатии должны быть эффективными, безопасными, подходящими для длительного применения, направленными на профилактику РМЖ. Патогенетическое лечение мастопатии относят к первичной профилактике РМЖ [27, 28].
В настоящее время для патогенетического лечения мастопатии существуют лишь единичные препараты. Лекарственный препарат Мамоклам®открывает новые перспективы в лечении мастопатии и профилактике РМЖ. Главное действующее вещество Мамоклама — йод в органической форме — влияет на основные патогенетические сдвиги при мастопатии. Йод накапливается в ткани МЖ при приеме в супрафизиологических дозах, нормализует процессы клеточной пролиферации в МЖ, снижает чувствительность эпителия МЖ к пролиферативным сигналам эстрогенов, оказывает антиоксидантное действие, снижает отечную готовность ткани МЖ, нормализует гормональный баланс [29, 30]. По данным эпидемиологических, клинических и экспериментальных исследований йод снижает риск РМЖ [31–34].
Высокая эффективность Мамоклама доказана в мультицентровом клиническом исследовании, проведенном в ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России; ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России; Клинике женского здоровья — диагностическом центре г. Москвы [35–37]. Всего до конца исследований в трех клиниках были прослежены 95 больных. Все пациентки были позднего репродуктивного или пременопаузального возраста. У всех пациенток на момент включения в исследование был сохраненный менструальный цикл. Всем больным на основании клинического, эхографического и маммографического обследования МЖ был поставлен основной диагноз — диффузная мастопатия. Среди клинико-рентгенологических форм диффузной мастопатии наиболее частой была смешанная, затем по частоте встречаемости у больных расположились формы с преобладанием кистозного компонента, железистого компонента и фиброзного компонента. У единичных больных на фоне диффузной мастопатии выявлено узловое образование или фиброаденома. Кроме мастопатии у всех пациенток были и другие факторы риска РМЖ, как правило, несколько у одной больной: генетические — РМЖ у кровных родственников; репродуктивные — раннее менархе, аборты, отсутствие родов, поздние первые роды, отсутствие кормления грудью; гормональные и обменные — нарушения менструального цикла в анамнезе; гинекологические заболевания в момент включения в исследование или в анамнезе: бесплодие, миомы матки, воспалительные заболевания придатков и матки, кисты яичников, эндометриоз, железистая гиперплазия эндометрия; ожирение, диффузный зоб, болезни печени.
Оценивали клиническую симптоматику мастопатии, характер менструального цикла, пальпаторные, эхографические и маммографические изменения в МЖ. Мамоклам® назначали по 2 таблетки 3 р./сут до еды в течение 3 мес. Сравнивались данные обследований до и после лечения. Все обследования проводили в первой половине менструального цикла. До начала лечения и ежемесячно оценивали клиническую симптоматику и характер менструального цикла, пальпаторные признаки мастопатии. По специально разработанной количественной шкале проводили оценку масталгии, предменструального напряжения МЖ, альгоменореи. При пальпации МЖ по специально разработанной шкале проводили количественную оценку уплотнений, определение степени распространения по квадрантам, выраженности уплотнений в каждом квадранте, болезненности при пальпации, выделений из сосков. Эхография выполнялась на аппаратах типа «ССД-650» механическим секторным датчиком 10 МГц. Маммография выполнялась на маммографах типа «Вертикс-М». Делались 4 снимка в прямой и боковой проекциях. Статистическую обработку результатов проводили стандартными статистическими методами с использованием точного метода Фишера.
Суммарные результаты изучения Мамоклама в трех клиниках представлены в таблице 2. В качестве контрольных цифр служили показатели частоты патологических симптомов в группе больных до проведения лечения. В графе «после лечения» приводится количество больных, у которых не наблюдали регрессию патологического симптома.
До лечения у большинства больных были жалобы на масталгию и предменструальное напряжение МЖ. В результате лечения Мамоклам® уменьшал проявления масталгии и предменструального синдрома соответственно у 88 и 92% пациенток. При этом более чем у половины больных наблюдали полную регрессию масталгии и предменструального синдрома. До лечения проявления дисменореи (продолжительность овариальных циклов более 28 дней и/или продолжительность менструаций более 5 дней, обильные менструации) были у 46 больных. Мамоклам® оказывал лечебное действие на проявления дисменореи у 67% пациенток, что выражалось в укорочении овариальных циклов, уменьшении продолжительности менструаций и ослаблении их обильности. До лечения явления альгоменореи отмечались у 49 больных. Мамоклам® приводил к полной или значительной регрессии альгоменореи у 88% пациенток. До лечения пальпаторные признаки мастопатии (уплотнения и отек в различных квадрантах) выявлены у всех больных, болезненность при пальпации МЖ — у 79. В результате лечения Мамокламом регрессия пальпаторных признаков мастопатии и полное или значительное исчезновение болезненности при пальпации наблюдались соответственно у 77 и 72% пациенток. При эхографическом исследовании до лечения у 80 больных выявлены кисты в МЖ. В результате лечения Мамокламом у 66% больных наблюдали полную или частичную регрессию одной или всех измеренных кист в МЖ. Все вышеназванные лечебные эффекты были статистически достоверны по сравнению с контролем. В результате лечения Мамокламом общий лечебный эффект наблюдался у 92% больных (табл. 2). У 7 пациенток, которым по показаниям провели повторное маммографическое исследование через 6 мес. от начала лечения Мамокламом, отмечено снижение маммографической плотности. Ни у одной больной не было общего ухудшения субъективных и объективных симптомов мастопатии. Во всех трех клиниках у Мамоклама не зарегистрированы клинически значимые побочные и токсические эффекты. Лишь у единичных больных отмечены симп?


