Кровотечения во время беременности предлежание плаценты
Энциклопедия / Заболевания / Осложнения беременности и родов / Предлежание плаценты
Автор статьи — акушер Григорьева Ксения Сергеевна
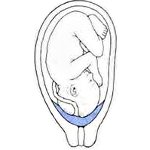
Предлежанием плаценты называют ее непривычное прикрепление, в нижней области матки. При этом она перекрывает внутренний зев частично или полностью, располагаясь на пути рождающегося плода.
Патология встречается в 0.2-0.8% случаев от общего количества родов. У многорожавших женщин частота развития патологии возрастает до 75-80%.
При обнаружении предлежания плаценты во 2 триместре не стоит переживать слишком сильно, так как с увеличением роста матки плацента может сместиться вверх на 8-10 см. Такое смещение называется «миграция плаценты».
Четких данных о возникновении патологии не существует. К наиболее частым причинам относят:
- воспалительные заболевания (например, эндометрит);
- большое количество родов (более 2-3);
- аборты;
- наличие рубцов на матке, например, после операции кесарева сечения;
- миома матки;
- аномалии развития матки.
Большинство из этих причин вызывают структурные изменения эндометрия, которые нарушают нормальное прикрепление плодного яйца.
Также выделяют плодовые причины, которые обусловлены особенностями самого плодного яйца.
Основным и иногда единственным признаком предлежания плаценты выступает маточное кровотечение. Оно возникает внезапно, без сопровождения других симптомов. Чаще оно начинается на сроке 28-30 недель, так как в это время происходит интенсивное растяжение нижней части матки. Кровотечение характеризуется своими особенностями:
- не сопровождается болями;
- алого цвета;
- часто повторяется;
- возникает анемия у беременной.
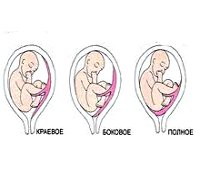
Кровотечение во втором триместре чаще говорит о полном предлежании (полностью перекрывает маточный зев), а в конце беременности или первом периоде родов характерно для неполного предлежания (частично перекрывает зев). Выделяют еще низкое предлежание (плацента находится близко к маточному зеву).
Врач-гинеколог при акушерском исследовании может выявить:
- безболезненность при пальпации матки;
- тазовое предлежание плода;
- неправильное положение плода (косое или поперечное);
- отсутствие гипертонуса матки;
- высокое стояние предлежащей части плода.
С помощью УЗИ можно определить степень предлежания:
- 1 степень: край плаценты располагается возле маточного зева, на расстоянии 3-5 см (наиболее благоприятный вариант);
- 2 степень: край плаценты достает до зева, но его не перекрывает;
- 3 степень: край плаценты частично перекрывает маточный зев;
- 4 степень: плацента полностью перекрывает зев.
При данной патологии для профилактики кровотечения нужно избегать физических нагрузок, авиаперелетов и соблюдать половой покой.
Если у беременной возникает сильная анемия или геморрагический шок, то у ребенка может возникнуть острая гипоксия. Поэтому в случае обнаружения крови, нужно незамедлительно сообщить врачу-гинекологу.
Предлежание плаценты можно выявить и до появления кровотечения, так как скрининг с помощью УЗИ проводят обязательно в каждом триместре.
Наиболее точным и безопасным методом диагностики выступает УЗИ. Всем беременным проводят скрининговое исследование в каждом триместре, во время которого определяют и расположение плаценты.
Влагалищное исследование проводить не рекомендуется, так как оно может спровоцировать отслойку плаценты и усилить кровотечение.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение проводят в стационаре. Цель — остановка кровотечения. Если кровотечение отсутствует, а плацента расположена низко, то амбулаторно проводится профилактика гипоксии плода и задержки развития.
Немедикаментозная терапия
- Назначается постельный режим. Рекомендуется исключить физические нагрузки и половую жизнь.
Лекарственная терапия
- При незначительных кровянистых выделениях назначается медикаментозное лечение. Применяются токолитики (Гексопреналин, Фенотерол), глюкокортикоиды (аскорбиновая кислота 5% внутривенно) и средства, укрепляющие сосудистую стенку (дексаметазон внутримышечно и внутрь). Первая и последняя группа препаратов применяется на любом сроке. Глюкокортикоиды назначаются до 34 недель для профилактики респираторного дистресс-синдрома новорожденного (нарушение дыхания, обусловленное незрелостью легких у недоношенных детей).
- Также проводят терапию, направленную на профилактику анемии у беременной. Во время лечения необходимо проводить контроль расположения плаценты с помощью УЗИ.
Хирургическое лечение
- Если имеет место кровотечение объемом 250 мл и более, то показана экстренная операция кесарева сечения на любом сроке беременности.
При кровянистых выделениях родоразрешение проводят с помощью операции кесарева сечения.
При неполном предлежании и отсутствии кровотечения в начале родовой деятельности возможно ведение родов влагалищным путем. Но этот вопрос решается индивидуально и только врачом.
При предлежании плаценты могут возникнуть осложнения:
- Преждевременные роды (20% случаев).
- Угроза прерывания беременности.
- Обильное кровотечение.
- Анемия беременной из-за потери крови.
- Неправильное положение плода или тазовое предлежание. Возникает из-за того, что предлежащая плацента мешает головке опуститься в малый таз.
- Плотное прикрепление плаценты или истинное приращение (плацента врастает глубоко в мышечный слой матки и вызывает тем самым кровотечение). Это осложнение встречается редко, но заканчивается в основном удалением матки.
- Хроническая гипоксия и задержка развития плода. Возникает за счет пониженного кровоснабжения в нижнем маточном сегменте.
- Отслойка предлежащей плаценты. Сопровождается кровотечением, показано экстренное кесарево сечение. Наиболее опасно для плода.
При незначительном кровотечении и своевременной операции кесарева сечения прогноз благоприятный. Предлежание плаценты довольно опасная патология, поэтому рекомендуется обязательно проходить все обследования (особенно скрининговое УЗИ) и строго выполнять все назначения вашего врача акушера-гинеколога.
При обнаружении такой патологии в первом или втором триместре не стоит сильно волноваться, так как есть большая вероятность «миграции плаценты».
Некоторые исследования при беременности
Источник: diagnos.ru
Источник
Предлежание плаценты – аномалия периода беременности, характеризующаяся прикреплением плаценты к нижнему сегменту матки с частичным или полным перекрытием внутреннего маточного зева. Клинически предлежание плаценты проявляется повторяющимися кровотечениями из половых путей, анемией беременной, угрозой выкидыша, плодово-плацентарной недостаточностью. Предлежание плаценты диагностируется при проведении влагалищного исследования, УЗИ. Выявление предлежания плаценты требует профилактики самопроизвольного прерывания беременности, коррекции анемии и гипоксии плода, выбора оптимальной тактики родоразрешения (чаще – кесарева сечения).
Общие сведения
Плацента (послед, детское место) является важной эмбриональной структурой, плотно прилегающей к внутренней стенке матки и обеспечивающей контакт между организмами матери и плода. В процессе беременности плацента выполняет питательную, газообменную, защитную, иммунную, гормональную функции, необходимые для полноценного развития зародыша и плода. Физиологическим принято считать расположение плаценты в области задней и боковых стенок тела или дна матки, т. е. в зонах наилучшей васкуляризации миометрия. Прикрепление плаценты к задней стенке является оптимальным, поскольку защищает эту эмбриональную структуру от случайных повреждений. Расположение плаценты на передней поверхности матки встречаются редко.
В случае, если плацента крепится настолько низко, что в определенной степени перекрывает собой внутренний зев, говорят о предлежании плаценты. В акушерстве и гинекологии предлежание плаценты встречается в 0,1-1 % от всех родов. При тотальном закрытии плацентой внутреннего зева, возникает вариант полного предлежания плаценты. Такой тип патологии встречается в 20-30 % случаях от числа предлежаний. При частичном перекрытии внутреннего зева состояние расценивается, как неполное предлежание плаценты (частота 35-55 %). При локализации нижнего края плаценты в III триместре на расстоянии менее 5 см от внутреннего зева диагностируется низкое расположение плаценты.
Предлежание плаценты создает условия для недоношенности и гипоксии плода, неправильного положения и предлежания плода, преждевременных родов. Доля перинатальной смертности при предлежании плаценты достигает 7- 25 %, а материнской, обусловленной кровотечением и геморрагическим шоком, — 3%.
Предлежание плаценты
Причины предлежания плаценты
Предлежание плаценты чаще бывает обусловлено патологическими изменениями эндометрия, нарушающими течение децидуальной реакции стромы. Такие изменения могут вызываться воспалениями (цервицитами, эндометритами), оперативными вмешательствами (диагностическим выскабливанием, хирургическим прерыванием беременности, консервативной миомэктомией, кесаревым сечением, перфорацией матки), многократными осложненными родами.
К числу этиологических факторов предлежания плаценты причисляются эндометриоз, миома матки, аномалии матки (гипоплазия, двурогость), многоплодная беременность, полипы цервикального канала. В связи с названными факторами нарушается своевременность имплантации плодного яйца в верхних отделах полости матки, и его прикрепление происходит в нижних сегментах. Предлежание плаценты чаще развивается у повторно беременных (75 %), чем у первородящих женщин.
Симптомы предлежания плаценты
В клинике предлежания плаценты ведущими проявлениями служат повторные маточные кровотечения различной степени выраженности. Во время беременности кровотечения, обусловленные предлежанием плаценты, фиксируются у 34 % женщин, в процессе родов — у 66 %. Кровотечение может развиваться в разные сроки беременности — от I триместра до самых родов, но чаще – после 30 недели гестации. Накануне родов в связи с периодическими сокращениями матки кровотечение обычно усиливается.
Причиной кровотечений служит повторяющаяся отслойка предлежащей части плаценты, возникающая в связи с неспособностью последа растягиваться вслед за стенкой матки при развитии беременности или родовой деятельности. При отслойке происходит частичное вскрытие межворсинчатого пространства, что сопровождается кровотечением из сосудов матки. Плод при этом начинает испытывать гипоксию, поскольку отслоившийся участок плаценты перестает участвовать в газообмене. При предлежании плаценты кровотечение может провоцироваться физической нагрузкой, кашлем, половым актом, натуживанием при дефекации, влагалищным исследованием, тепловыми процедурами (горячей ванной, сауной).
Интенсивность и характер кровотечения обычно обусловлены степенью предлежания плаценты. Для полного предлежания плаценты характерно внезапное развитие кровотечения, отсутствие болевых ощущений, обильность кровопотери. В случае неполного предлежания плаценты кровотечение, как правило, развивается ближе к сроку родов, особенно часто – в начале родов, в период сглаживания и раскрытия зева. Чем больше степень предлежания плаценты, тем раньше и интенсивнее бывает кровотечение. Т. о., кровотечения при предлежании плаценты характеризуются наружным характером, внезапностью начала без видимых внешних причин (часто в ночное время), выделением алой крови, безболезненностью, обязательным повторением.
Рецидивирующая кровопотеря быстро приводит к анемизации беременной. Уменьшение ОЦК и количества эритроцитов может стать причиной ДВС-синдрома и развития гиповолемического шока даже в случае незначительной кровопотери. Беременность, осложненная предлежанием плаценты, часто протекает с угрозой самопроизвольного аборта, артериальной гипотонией, гестозом. Преждевременный характер родов чаще имеет место при полном предлежании плаценты.
Патология расположения плаценты самым неблагоприятным образом отражается на развитии плода: вызывает плодово-плацентарную недостаточность, гипоксию и задержку созревания плода. При предлежании плаценты часто наблюдается тазовое, косое либо поперечное положение плода. Во II-III триместрах беременности локализация плаценты может меняться за счет трансформации нижнего маточного сегмента и изменения роста плаценты в направлении лучше кровоснабжаемых областей миометрия. Этот процесс в акушерстве именуется «миграцией плаценты» и завершается к 34-35 неделе беременности.
Диагностика предлежания плаценты
При распознавании предлежания плаценты учитывается наличие факторов риска в анамнезе у беременной, эпизоды повторяющегося наружного маточного кровотечения, данные объективного исследования. При наружном акушерском исследовании выявляется высокое стояние дна матки, обусловленное расположением предлежащей части плода, нередко – поперечное или косое положения плода. При аускультации шум плацентарных сосудов выслушивается в нижнем сегменте матки, в месте расположения плаценты.
В ходе гинекологического исследования производится осмотр шейки матки в зеркалах для исключения ее травм и патологии. При закрытом наружном зеве предлежащую часть плода установить невозможно. При полном предлежании плаценты пальпаторно определяется массивное мягкое образование, занимающее все своды влагалища; при неполном — передний или один из боковых сводов.
При проходимости цервикального канала в случае полного предлежания плацента закрывает все отверстие внутреннего зева, а ее пальпация приводит к усилению кровотечения. Если же в просвете маточного зева обнаруживаются плодные оболочки и плацентарная ткань, диагностируется неполное предлежание плаценты. Влагалищное исследование при предлежании плаценты выполняется крайне осторожно, в условиях готовности к оказанию экстренной помощи при развитии массивного кровотечения.
Наиболее безопасным объективным методом выявления предлежания плаценты, который широко использует акушерство и гинекология, является УЗИ. В ходе эхографии устанавливается вариант (неполный, полный) предлежания плаценты, размер, структура и площадь предлежащей поверхности, степень отслойки при кровотечении, наличие ретроплацентарных гематом, угроза прерывания беременности, определяется «миграция плаценты» в процессе динамических исследований.
Лечение при предлежании плаценты
Тактика ведения беременности при предлежании плаценты определяется выраженностью кровотечения и степенью кровопотери. В I-II триместре при отсутствии кровянистых выделений беременная с предлежанием плаценты может находиться под амбулаторным наблюдением акушера-гинеколога. При этом рекомендуется охранительный режим, исключающий провоцирующие кровотечение факторы (физическую активность, половую жизнь, стрессовые ситуации и т. д.).
На сроке гестации свыше 24 недель или начавшемся кровотечении наблюдение беременности проводится в условиях акушерского стационара. Лечебная тактика при предлежании плаценты направлена на максимальную пролонгацию беременности. Назначается постельный режим, препараты со спазмолитическим (дротаверин) и токолитическим (фенотерол, гексопреналин) действием, проводится коррекция железодефицитной анемии (препараты железа). С целью улучшения фетоплацентарного и маточно-плацентарного кровотока используют введение пентоксифиллина, дипиридамола, аскорбиновой кислоты, тиаминпирофосфата. При угрозе начала преждевременных родов на сроке от 28 до 36 недель беременности для профилактики репиратрных расстройств у новорожденного назначаются глюкокортикоиды (дексаметазон, преднизолон).
Показаниями к экстренному досрочному родоразрешению служат повторные кровотечения объемом свыше 200 мл, выраженная анемия и гипотония, кровотечение с одномоментной кровопотерей от 250 мл, кровотечение при полном предлежании плаценты. Кесарево сечение в этих случаях проводится для спасения матери независимо от срока гестации и жизнеспособности плода.
При успешном пролонгировании беременности до срока 37-38 недель выбирается оптимальный метод родоразрешения. Кесарево сечение показано абсолютно во всех случаях полного предлежания плаценты, а также при неполном предлежании, сочетающемся с поперечным положением или тазовым предлежанием плода; отягощенным акушерско-гинекологическим анамнезом; наличием рубца на матке, многоплодия, многоводия, узкого таза.
Естественные роды возможны только при неполном предлежании плаценты при условии зрелости шейки матки, хорошей родовой деятельности, головного предлежания плода. При этом проводится постоянный мониторинг состояния плода и сократительной деятельности матки (КТГ, фонокардиография плода). В ранние послеродовые сроки у рожениц нередко отмечаются атонические кровотечения, лохиометра, восходящая инфекция и метротромбофлебит. При невозможности консервативной остановки массивного кровотечения прибегают к удалению матки: надвлагалищной ампутации или гистерэктомии.
Профилактика
Мерами профилактики предлежания плаценты служат предупреждение абортов, раннее выявление и лечение генитальной патологии и гормональной дисфункции. При развитии предлежания плаценты в процессе беременности необходима ранняя достоверная диагностика аномалии, рациональное ведение беременности с учетом всех рисков, своевременная коррекция сопутствующих нарушений, оптимальное родоразрешение.
Источник

