Кровотечения в репродуктивный период
Маточное кровотечение — различные по этиологии и характеру выделения крови из матки.
Дисфункциональные маточные кровотечения – это кровотечения из матки, не связанные с беременностью, органическими заболеваниями матки и системными расстройствами.
Кроме подразделения на овуляторные и ановуляторные, специалисты подразделяют дисфункциональные маточные кровотечения на:
кровотечения в ювенильном возрасте,
в репродуктивном возрасте
в климактерическом периоде.
Дисфункциональные маточные кровотечения репродуктивного периода — составляют около 30% всех гинекологических заболеваний, встречающихся в возрасте 18—45 лет.

При дисфункциональных маточных кровотечениях репродуктивного периода овуляция не наступает, желтое тело не образуется, секреция прогестерона ничтожно мала.
Кровотечение обусловлено нарушением кровообращения: расширением сосудов, тромбозом.
Причинами расстройства функции циклической системы гипоталамус — гипофиз — яичники — надпочечники, конечным результатом которого являются ановуляция и ановуляторные кровотечения, могут быть нарушения гормонального гомеостаза после абортов, при эндокринных, инфекционных заболеваниях, интоксикациях, стрессах, приеме некоторых лекарственных препаратов.
ДИАГНОСТИКА ДИСФУНКЦИОНАЛЬНЫХ МАТОЧНЫХ КРОВОТЕЧЕНИЙ РЕПРОДУКТИВНОГО ПЕРИОДА
Диагноз ставят только после исключения заболеваний и патологических состояний, при которых также может наблюдаться маточное кровотечение:
нарушенная маточная беременность,
задержка частей плодного яйца в матке,
плацентарный полип,
миома матки с подслизистым или межмышечным расположением узла,
полипы эндометрия,
внутренний эндометриоз (аденомиоз),
рак эндометрия,
внематочная (трубная) беременность (прогрессирующая или прервавшаяся по типу трубного аборта),
поликистозные яичники,
повреждение эндометрия внутриматочными контрацептивами при их неправильном положении или вследствие образования пролежней при длительном ношении.
Дифференциально-диагностические данные могут быть получены при осмотре. Так, гипертрихоз и ожирение — типичные признаки поликистозных яичников.
ЛЕЧЕНИЕ ДИСФУНКЦИОНАЛЬНЫХ МАТОЧНЫХ КРОВОТЕЧЕНИЙ РЕПРОДУКТИВНОГО ПЕРИОДА
Лечение включает хирургический гемостаз и профилактику рецидивов дисфункциональных маточных кровотечений.
Проводят раздельное выскабливание слизистой оболочки канала шейки матки и тела матки. По виду полученного соскоба (обильный, полиповидный, крошковидный) можно косвенно судить о характере патологического процесса в эндометрии.
Как правило, при дисфункциональном маточном кровотечении, у женщин репродуктивного возраста в эндометрии обнаруживают: железисто-кистозную гиперплазию, аденоматоз, атипическую гиперплазию.
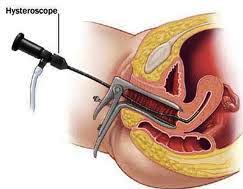
Во время гистероскопии можно выявить не удаленные при выскабливании полипы и обрывки слизистой оболочки матки, миоматозные узлы, эндометриоидные ходы.
Применяется также ультразвуковое исследование,которое позволяет оценить структуру миометрия, выявить и определить размеры миоматозных узлов и очагов эндометриоза, установить поликистозные изменения яичников,обнаружить и уточнить положение внутриматочного контрацептива или его части. Кроме того, ультразвуковое исследование имеет важное значение в диагностике маточной и внематочной беременности.
Для профилактики рецидивов применяют гормональные препараты, состав и доза которых подбираются в зависимости от результатов гистологического исследования соскоба слизистой оболочки матки. Противопоказаниями для гормональной терапии являются тромбоэмболия, желтуха во время предшествующих беременностей, варикозное расширение вен нижних конечностей и прямой кишки, обострение хронического холецистита, гепатита.
Прогноз при правильном лечении, как правило, благоприятный.
ПРОФИЛАКТИКА ДИСФУНКЦИОНАЛЬНЫХ МАТОЧНЫХ КРОВОТЕЧЕНИЙ РЕПРОДУКТИВНОГО ПЕРИОДА
Профилактика дисфункциональных маточных кровотечений репродуктивного возраста включает:
закаливание,
занятие физической культурой,
полноценное питание,
разумное чередование труда и отдыха,
предупреждение инфекционных болезней, особенно ангины,
своевременную санацию очагов инфекции.
К эффективным профилактическим мерам относят также применение оральных контрацептивов, которые не только снижают частоту нежелательных беременностей, а следовательно, и абортов, но и подавляют пролиферативные процессы в эндометрии.
Источник
Дисфункциональное маточное кровотечение – патологические кровотечения из матки, связанные с нарушением выработки половых гормонов железами внутренней секреции. Различают ювенильные кровотечения (в период полового созревания), климактерические кровотечения (в стадии угасания функции яичников), кровотечения репродуктивного периода. Выражается увеличением количества теряемой крови во время менструации или удлинением продолжительности менструации. Может проявляться метроррагией – ациклическим кровотечением. Характерно чередование периодов аменореи (от 6 недель до 2 и более месяцев) с последующими кровотечениями различной силы и продолжительности. Ведет к развитию анемии.
Общие сведения
Дисфункциональные маточные кровотечения (принятая аббревиатура — ДМК) служат основным проявлением синдрома яичниковой дисфункции. Дисфункциональные маточные кровотечения отличаются ацикличностью, продолжительными задержками менструации (1,5-6 мес.) и длительной кровопотерей (более 7 дней). Различают дисфункциональные маточные кровотечения ювенильного (12-18 лет), репродуктивного (18-45 лет) и климактерического (45-55 лет) возрастных периодов. Маточные кровотечения являются одной из наиболее частых гормональных патологий женской половой сферы.
Ювенильные дисфункциональные маточные кровотечения обычно бывают вызваны несформированностью циклической функции отделов гипоталамус-гипофиз-яичники-матка. В детородном возрасте частыми причинами, вызывающими дисфункцию яичников и маточные кровотечения служат воспалительные процессы половой системы, болезни эндокринных желез, хирургическое прерывание беременности, стрессы и др., в климактерическом – нарушение регуляции менструального цикла в связи с угасанием гормональной функции.
По признаку наличия овуляции или ее отсутствия различают овуляторные и ановуляторные маточные кровотечения, причем последние составляют около 80%. Для клинической картины маточного кровотечения в любом возрасте характерны продолжительные кровянистые выделения, появляющиеся после значительной задержки менструации и сопровождающиеся признаками анемии: бледностью, головокружением, слабостью, головными болями, утомляемостью, снижением артериального давления.
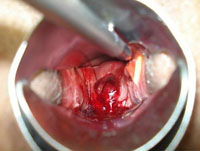
Дисфункциональное маточное кровотечение
Механизм развития ДМК
Дисфункциональные маточные кровотечения развиваются в результате нарушения гормональной регуляции функции яичников гипоталамо-гипофизарной системой. Нарушение секреции гонадотропных (фолликулостимулирующего и лютеинизирующего) гормонов гипофиза, стимулирующих созревание фолликула и овуляцию, ведет к сбоям в фолликулогенензе и менструальной функции. При этом в яичнике фолликул либо не вызревает (атрезия фолликула), либо вызревает, но без овуляции (персистенция фолликула), а, следовательно, не образуется и желтое тело. И в том, и в другом случае организм находится в состоянии гиперэстрогении, т. е. матка испытывает влияние эстрогенов, т. к. в отсутствии желтого тела прогестерон не вырабатывается. Нарушается маточный цикл: происходит длительное по времени, чрезмерное разрастание эндометрия (гиперплазия), а затем его отторжение, что сопровождается обильным и продолжительным маточным кровотечением.
На продолжительность и интенсивность маточного кровотечения оказывают влияние факторы гемостаза (агрегация тромбоцитов, фибринолитическая активность и спастическая способность сосудов), которые нарушаются при ДМК. Маточное кровотечение может прекратиться и самостоятельно через неопределенно длительное время, но, как правило, возникает вновь, поэтому основная терапевтическая задача – это профилактика рецидивирования ДМК. Кроме того, гиперэстрогения при дисфункциональных маточных кровотечениях является фактором риска развития аденокарциномы, миомы матки, фиброзно-кистозной мастопатии, эндометриоза, рака молочных желез.
Ювенильные ДМК
Причины
В ювенильном (пубертатном) периоде маточные кровотечения встречаются чаще другой гинекологической патологии – почти в 20% случаев. Нарушению становления гормональной регуляции в этом возрасте способствуют физические и психические травмы, неблагополучные бытовые условия, переутомление, гиповитаминозы, дисфункция коры надпочечников и/или щитовидной железы. Провоцирующую роль в развитии ювенильных маточных кровотечений играют также детские инфекции (ветряная оспа, корь, эпидемический паротит, коклюш, краснуха), ОРЗ, хронический тонзиллит, осложненные беременность и роды у матери и т. д.
Диагностика
При диагностике ювенильных маточных кровотечений учитываются:
- данные анамнеза (дата менархе, последней менструации и начала кровотечения)
- развитие вторичных половых признаков, физическое развитие, костный возраст
- уровень гемоглобина и свертывающие факторы крови (общий анализ крови, тромбоциты, коагулограмма , протромбиновый индекс, время свертывания и время кровотечения)
- показатели уровня гормонов (пролактина, ЛГ, ФСГ, эстрогена, прогестерона, кортизола, тестостерона, Т3, ТТГ, Т4) в сыворотке крови
- заключение специалистов: консультация гинеколога, эндокринолога, невролога, офтальмолога
- показатели базальной температуры в период между менструациями (однофазный менструальный цикл характеризуется монотонной базальной температурой)
- состояние эндометрия и яичников на основе данных УЗИ органов малого таза (с применением ректального датчика у девственниц или влагалищного – у девушек, живущих половой жизнью). Эхограмма яичников при ювенильных маточных кровотечениях показывает увеличение объема яичников в межменструальный период
- состояние регулирующей гипоталамо-гипофизарной системы по данным рентгенографии черепа с проекцией турецкого седла, эхоэнцефалографии, ЭЭГ, КТ или МРТ головного мозга (с целью исключения опухолевых поражений гипофиза)
- УЗИ щитовидной железы и надпочечников с допплерометрией
- УЗИ контроль овуляции (с целью визуализации атрезии или персистенции фолликула, зрелого фолликула, овуляции, образования желтого тела)
Лечение
Первоочередной задачей при лечении маточного кровотечения является проведение гемостатических мероприятий. Дальнейшая тактика лечения направлена на профилактику повторных маточных кровотечений и нормализацию менструального цикла. Современная гинекология имеет в своем арсенале несколько способов остановки дисфункционального маточного кровотечения, как консервативных, так и хирургических. Выбор метода кровоостанавливающей терапии определяется общим состоянием пациентки и величиной кровопотери. При анемии средней степени (при гемоглобине выше 100 г/л) применяются симптоматические гемостатические (менадион, этамзилат, аскорутин, аминокапроновая кислота) и сокращающие матку (окситоцин) препараты.
В случае неэффективности негормонального гемостаза назначаются препараты прогестерона (этинилэстрадиол, этинилэстрадиол, левоноргестрел, норэтистерон). Кровянистые выделения обычно прекращаются через 5-6 дней после окончания приема препаратов. Обильное и длительное маточное кровотечение, ведущее к прогрессирующему ухудшению состояния (выраженной анемии с Hb менее 70 г/л, слабости, головокружении, обморочным состояниям) являются показанием к проведению гистероскопии с раздельным диагностическим выскабливанием и патоморфологического исследования соскоба. Противопоказанием к проведению выскабливания полости матки является нарушение свертываемости крови.
Параллельно с гемостазом осуществляется противоанемическая терапия: препараты железа, фолиевая кислота, витамин В12, витамин С, витамин В6, витамин Р, переливание эритроцитарной массы и свежезамороженной плазмы. Дальнейшая профилактика маточного кровотечения включает прием гестагенных препаратов в низких дозах (гестоден, дезогестрел, норгестимат в комбинации с этинилэстрадиолом; дидрогестерон, норэтистерон). В профилактике маточных кровотечений важны также общее закаливание, санация хронических инфекционных очагов и правильное питание. Адекватные меры профилактики и терапии ювенильных маточных кровотечений восстанавливают циклическое функционирование всех отделов половой системы.
ДМК репродуктивного периода
Причины
В репродуктивном периоде дисфункциональные маточные кровотечения составляют 4-5% случаев всех гинекологических заболеваний. Факторами, вызывающими дисфункцию яичников и маточные кровотечения, служат нервно-психические реакции (стрессы, переутомление), смена климата, профессиональные вредности, инфекции и интоксикации, аборты, некоторые лекарственные вещества, вызывающие первичные нарушения на уровне системы гипоталамус-гипофиз. К нарушениям в яичниках приводят инфекционные и воспалительные процессы, способствующие утолщению капсулы яичника и снижению чувствительности яичниковой ткани к гонадотропинам.
Диагностика
При диагностике маточного кровотечения следует исключить органическую патологию гениталий (опухоли, эндометриоз, травматические повреждения, самопроизвольный аборт, внематочная беременность и т. д.), болезни органов кроветворения, печени, эндокринных желез, сердца и сосудов. Помимо общеклинических методов диагностики маточного кровотечения (сбор анамнеза, гинекологический осмотр) применяется гистероскопия и раздельное диагностическое выскабливание эндометрия с проведением гистологического исследования материала. Дальнейшие диагностические мероприятия такие же, как при ювенильных маточных кровотечениях.
Лечение
Лечебная тактика при маточных кровотечениях репродуктивного периода определяется результатами гистологического результата взятых соскобов. При возникновении рецидивирующих кровотечений проводится гормональный и негормональный гемостаз. В дальнейшем для коррекции выявленной дисфункции назначается гормональное лечение, способствующее урегулированию менструальной функции, профилактике рецидива маточного кровотечения.
Неспецифическое лечение маточных кровотечений включает в себя нормализацию нервно-психического состояния, лечение всех фоновых заболеваний, снятие интоксикации. Этому способствуют психотерапевтические методики, витамины, седативные препараты. При анемии назначаются препараты железа. Маточные кровотечения репродуктивного возраста при неправильно подобранной гормонотерапии или определенной причине могут возникать повторно.
ДМК климактерического периода
Причины
Пременопаузальные маточные кровотечения встречаются в 15% случаев от числа гинекологической патологии женщин климактерического периода. С возрастом уменьшается количество выделяемых гипофизом гонадотропинов, их выброс становится нерегулярным, что вызывает нарушение яичникового цикла (фолликулогенеза, овуляции, развития желтого тела). Дефицит прогестерона ведет к развитию гиперэстрогении и гиперпластическому разрастанию эндометрия. Климактерические маточные кровотечения в 30% развиваются на фоне климактерического синдрома.
Диагностика
Особенности диагностики климактерических маточных кровотечений заключаются в необходимости дифференцировать их от менструаций, которые в этом возрасте становятся нерегулярными и протекают по типу метроррагий. Для исключения патологии, вызвавшей маточное кровотечение, гистероскопию лучше провести дважды: до и после диагностического выскабливания.
После выскабливания при осмотре полости матки можно выявить участки эндометриоза, небольшие субмукозные миомы, полипы матки. В редких случаях причиной маточных кровотечений становится гормонально-активная опухоль яичника. Выявить данную патологию позволяет УЗИ, ядерно-магнитная или компьютерная томография. Методы диагностики маточных кровотечений являются общими для разных их видов и определяются врачом индивидуально.
Лечение
Терапия дисфункциональных маточных кровотечений в климактерическом периоде направлена на подавление гормональной и менструальной функций, т. е. на вызов менопаузы. Остановка кровотечения при маточном кровотечении климактерического периода производится исключительно хирургически методом – путем лечебно-диагностического выскабливания и гистероскопии. Выжидательная тактика и консервативный гемостаз (особенно гормональный) являются ошибочными. Иногда проводится криодеструкция эндометрия или хирургическое удаление матки – надвлагалищная ампутация матки, гистерэктомия.
Профилактика ДМК
Профилактику дисфункциональных маточных кровотечений следует начинать еще на этапе внутриутробного развития плода, т. е. в период ведения беременности. В детском и подростковом периодах важно уделять внимание общеукрепляющим и общеоздоровительным мероприятиям, недопущению или своевременному лечению заболеваний, в особенности половой системы, профилактике абортов.
Если дисфункция и маточное кровотечение все же развились, то дальнейшие меры должны быть направлены на восстановление регулярности менструального цикла и профилактику рецидивов кровотечения. С этой целью показано назначение оральных эстроген-гестагенных контрацептивов по схеме: первые 3 цикла — с 5 по 25 день, последующие 3 цикла — с 16 по 25 день менструальноподобного кровотечения. Чистые гестагенные препараты (норколут, дюфастон) назначаются при маточном кровотечении с 16-го по 25-й день менструального цикла в течение 4 — 6 мес.
Применение гормональных контрацептивов не только позволяет снизить частоту абортов и возникновение гормонального дисбаланса, но и предотвратить в последующем развитие ановуляторной формы бесплодия, аденокарциномы эндометрия, раковых опухолей молочных желез. Пациентки с дисфункциональными маточными кровотечениями должны находиться на диспансерном учете у гинеколога.
Источник
Главная —
Заболевания —
Дисфункциональные маточные кровотечения в репродуктивном возрасте
Дисфункциональные маточные кровотечения в репродуктивном возрасте – это маточные кровотечения, возникающие в любом периоде (в первой или второй половине) менструального цикла и вызванные нарушением работы яичников (женских половых желез).
В основе развития дисфункциональных маточных кровотечений лежит нарушение функции репродуктивной системы (системы органов, обеспечивающих детородную функцию), которое может быть вызвано как заболеваниями органов этой системы, так и органов других систем (почек, легких, печени).
Симптомы дисфункциональные маточные кровотечения в репродуктивном возраста
- Кровянистые выделения из половых путей различного объема вне менструаций. Цвет выделений варьируется от красного до бордового. Часто кровянистые выделения обильные, со сгустками.
- Кровотечениям может предшествовать задержка менструаций на 2-4 недели.
- Увеличение менструаций на 3-4 дня с мажущими (незначительными по объему) кровянистыми выделениями.
- Нерегулярность менструального цикла.
- Головокружение, слабость, бледность кожных покровов и слизистых оболочек.
Формы
Дисфункциональные маточные кровотечения могут приводить к следующим формам изменения менструального цикла:
- полименорея – менструации приходят чаще. Перерыв между циклами составляет менее 21 дня. Менструации « приходят» чаще 21 дня.
- гиперменорея (меноррагия) – чрезмерные (более 80 мл) или длительные (более 7 дней) менструации с регулярным интервалом в 21-35 дней.
- метроррагия – появление кровянистых выделений из матки, не связанных с менструальным циклом (межменструальные кровотечения);
- менометроррагия – нерегулярные длительные маточные кровотечения.
Дисфункциональные маточные кровотечения подразделяют на овуляторные и ановуляторные.
- Овуляторные — овуляция (выход яйцеклетки (женской половой клетки) из яичника (женской половой железы)) присутствует, однако имеющийся гормональный дисбаланс приводит к удлинению или укорочению первой или второй фаз менструального цикла и появлению дисфункционального маточного кровотечения (возникающего не в предполагаемый срок менструации).
- Ановуляторные — овуляция не происходит, что приводит к длительному повышению уровня эстрогена (женского полового гормона, способствующего постоянному нарастанию эндометрия в крови). Увеличенный в объеме эндометрий легко отслаивается, что и вызывает дисфункциональное маточное кровотечение.
Причины
Выделяют функциональные, органические и ятрогенные причины дисфункциональных маточных кровотечений в репродуктивном возрасте.
Функциональные причины (связанные с нарушениями функции органов репродуктивной системы) дисфункциональных маточных кровотечений.
- Заболевания яичников.
- Дисфункция яичников – нарушение функций яичников.
- Ановуляция – отсутствие овуляции (выхода яйцеклетки из яичника для оплодотворения и последующей имплантации (вживления) в слизистую оболочку матки).
- Недостаточность лютеиновой фазы (НЛФ) – нарушение функции желтого тела (временного гормонального « органа», появляющегося на месте лопнувшего фолликула (участка яичника, окружающего яйцеклетку (женскую половую клетку)) в момент овуляции) и уменьшение выработки прогестерона (женского полового гормона, способствующего поддержанию беременности).
- Овуляторный синдром – появление болевых ощущений в нижних отделах живота во время овуляции (как правило, это происходит на 12-14 день менструального цикла).
- Синдром резистентных яичников – заболевание, при котором яичники теряют чувствительность к « гормонам-руководителям», стимулирующим выработку яичниками половых гормонов.
- Синдром поликистозных яичников – заболевание, при котором яичники внешне напоминают соты из-за значительного количества фолликулов. Проявляется:
- различными нарушениями менструального цикла (изменениями интервалов между менструациями, объема выделений за менструацию);
- повышением массы тела;
- гирсутизмом (повышением количества волос на теле и лице, распределением их по мужскому типу (область живота, лица, груди)).
- Синдром истощения яичников – наступление менопаузы (прекращения менструаций) из-за недостаточной функции яичников ранее 40 лет.
- Заболевания эндокринных (вырабатывающих гормоны) желез.
- Заболевания надпочечников:
- врожденная гиперплазия коры надпочечников (сопровождается дисбалансом гормонов коры надпочечников и усиленной выработкой предшественников андрогенов (мужских половых гормонов));
- синдром Кушинга (увеличение уровня кортизола (важного гормона коркового слоя надпочечника, регулирующего белковый и энергетический обмены в организме).
- Заболевания щитовидной железы:
- гипотиреоз (уменьшение выработки гормонов щитовидной железы);
- гипертиреоз (увеличение выработки гормонов щитовидной железы).
- Заболевания гипофиза (эндокринной железы, расположенной у основания мозга, контролирующей работу остальных эндокринных желез):
- гипофизарный гипогонадизм – снижение выработки гормонов гипофиза, управляющих работой половых желез, что приводит к недостаточной функции последних и сниженной выработке половых гормонов;
- гиперпролактинемия – повышенный уровень пролактина (гормона, регулирующего выработку грудного молока и косвенно тормозящего производство половых гормонов);
- акромегалия – повышение уровня гормона роста у взрослого человека, приводящее к усиленному росту тела и внутренних органов.
- Заболевания надпочечников:
Органические (связанные с заболеваниями органов репродуктивной и других систем, изменяющими не только функцию, но и строение органа) причины дисфункциональных маточных кровотечений.
- Заболевания половых органов.
- Гормонопродуцирующие опухоли яичников (новообразования яичников, способные к выработке половых гормонов).
- Кисты (полостные образования, наполненные жидкостью) яичников:
- киста желтого тела (образуется на месте желтого тела);
- фолликулярная киста (образуется из фолликула яичника).
- Эндометриоз (появление эндометрия (слизистой оболочки матки) вне полости матки).
- Аденомиоз (врастание эндометрия в мышечной слой стенки матки).
- Миома матки (доброкачественное образование мышечного слоя матки).
- Гиперплазия эндометрия.
- Полипы (доброкачественные новообразования) эндометрия.
- Рак эндометрия.
- Сальпингоофорит (воспаление маточных труб (выростов матки в форме трубы) и яичников).
- Эндометрит (воспаление эндометрия).
- Заболевания печени.
- Жировая дистрофия печения (замещение ткани печени жировой тканью).
- Цирроз (замещение ткани печени соединительной тканью с нарушением структуры и функции органа).
- Хронические (длительно текущие) инфекционные воспалительные заболевания других органов.
- Тонзиллит (воспаление глоточных миндалин (органов иммунной системы, расположенных в глотке)).
- Пиелонефрит (воспаление почки).
- Отит (воспаление уха) и др.
- Заболевания свертывающей системы крови (осуществляющей образование сгустков крови и остановку кровотечений).
- Тромбоцитопении (уменьшение количества тромбоцитов — кровяных пластинок, участвующих в образовании тромбов (сгустков крови)).
- Гемофилия (наследственный дефицит факторов свертывания крови (специальных белков крови, принимающих участие в образовании тромбов).
- Аутоиммунные заболевания (идиопатическая тромбоцитопеническая пурпура – заболевание, связанное с разрушением тромбоцитов собственной иммунной системой).
Ятрогенные (вызванные врачебными манипуляциями или назначениями) причины нарушений менструального цикла.
- Прием гормональных препаратов.
- Оральные гормональные контрацептивы (препараты для исключения нежелательной беременности) — препараты в виде таблеток, содержащие женские половые гормоны:
- эстроген (женский половой гормон, способствующий нарастанию эндометрия);
- прогестерон (женский половой гормон, способствующий поддержанию беременности).
- Препараты посткоитальной (после полового акта) контрацепции – препараты, использующиеся с целью « экстренной» контрацепции после незащищенного полового акта.
- Гестагенные оральные контрацептивы (мини-пили) — препараты, содержащие исключительно прогестерон, применяемые для предотвращения нежелательной беременности.
- Инъекционные контрацептивы – гормональные препараты в виде инъекции (укола в мышцу) для предотвращения нежелательной беременности.
- Агонисты гонадотропин-релизинг гормона – препараты, оказывающие действие, аналогичное действию гонадотропин-релинг гормона (гормона, вырабатываемого гипоталамусом (отделом мозга, осуществляющим регуляцию синтеза (производства) гормонов гипофиза). Гонадотропин-релизинг гормон увеличивает выработку гонадотропного (стимулирующего яичники) гормона гипофизом)).
- Антагонисты гонадотропин-релизинг гормона – препараты, уменьшающие выработку гонадотропного гормона.
- Антиэстрогены – противоопухолевые препараты (препараты для лечения злокачественных новообразований), используемые в терапии эстроген-зависимых опухолей (рост злокачественного образования стимулируется эстрогеном (женским половым гормоном, способствующим нарастанию эндометрия)).
- Андрогены (препараты мужских половых гормонов).
- Глюкокортикоиды (препараты гормона коры надпочечников – кортизола).
- Оральные гормональные контрацептивы (препараты для исключения нежелательной беременности) — препараты в виде таблеток, содержащие женские половые гормоны:
- Лечебно-диагностические манипуляции и оперативные вмешательства.
- Установка внутриматочной спирали (устанавливаемое в полость матки специальное приспособление из пластика, зачастую покрытое медью или прогестероном, используемое для предотвращения нежелательной беременности).
- Выполнение диагностического и лечебного выскабливания полости матки (удаление слизистой оболочки матки специальным инструментом, введенным через влагалище).
- Медицинский аборт (искусственное прерывание беременности).
- Прием различных лекарственных препаратов:
- нейролептиков (препаратов, уменьшающих галлюцинации и лечащих психические расстройства);
- антиэметиков (препаратов, использующихся при лечении лечении тошноты).
Факторами, способствующими развитию дисфункциональных маточных кровотечений в репродуктивном возрасте, являются:
- психоэмоциональные стрессы;
- тяжелый физический труд;
- низкий социально-материальный уровень жизни;
- несбалансированная диета (недостаточная калорийность пищи, употребление малого количества белков, витаминов и минеральных веществ).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб — когда (как давно) появились кровянистые выделения из половых путей вне менструаций, их цвет, количество, что предшествовало их возникновению, с чем женщина связывает возникновение этих симптомов.
- Анализ анамнеза заболевания – как с течением времени изменилась длительность менструального цикла, продолжительность и объем менструаций.
- Анализ акушерско-гинекологического анамнеза (когда начались первые менструации, когда установилась их регулярность, какова длительность менструального цикла, перенесенные гинекологические заболевания, оперативные вмешательства, беременности, роды, их особенности, исходы).
- Общий осмотр женщины (обращается особое внимание на бледность кожных покровов и слизистых оболочек), определение ее артериального давления и пульса.
- Наружный гинекологический осмотр – при пальпации (ощупывании) врач определяет форму матки, состояние ее связок, оценивает состояние яичников.
- Осмотр шейки матки в зеркалах – врач с помощью влагалищного зеркала осматривает шейку матки на наличие доброкачественных или злокачественных образований, эктопии (нарушения строения слизистого слоя шейки матки) для исключения заболеваний шейки матки как причины возникновения кровотечений.
- Мазок по Паппаниколау (исследование материала, взятого с шейки матки, под микроскопом) для исключения рака (злокачественного образования) шейки матки.
- Ультразвуковое исследование (УЗИ) матки и тазовых органов – метод позволяет определить толщину эндометрия (слизистого слоя матки), его соответствие менструальному циклу, состояние яичников, наличие фолликулов (участков яичника, окружающих созревающую яйцеклетку (женскую половую клетку)).
- Клинический анализ крови – определение количества эритроцитов (красных кровяных телец), лейкоцитов (белых кровяных телец, клеток иммунной системы), тромбоцитов (кровяных пластинок, отвечающих за свертывание крови). Позволяет определить наличие и степень анемии (малокровия) и воспалительного процесса в организме.
- Определение уровней гормонов в крови.
- ФСГ (фоликуло-стимулирующего гормона) – гормона гипофиза (эндокринной железы, расположенной у основания мозга и регулирующей выработку большинства гормонов организма), стимулирующего развитие женских половых клеток в яичнике.
- ЛГ (лютеинизирующего гормона) — гормона гипофиза, стимулирующего овуляцию (выход яйцеклетки из яичника для оплодотворения и последующей имплантации (вживления) в слизистую оболочку матки).
- Эстрогена (женского полового гормона).
- Пролактина (гормона гипофиза, стимулирующего секрецию (выработку) молока).
- ТТГ (тиреотропного гормона) — гормона гипофиза, стимулирующего выработку гормонов щитовидной железы.
- Тестостерона (мужского полового гормона).
- Липидный спектр крови (определение уровней различных жиров в крови).
- Коагулограмма (определение времени свертывания крови и уровней белков, участвующих в свертывании крови).
- Биохимический анализ крови (определение в крови уровней различных веществ, отражающих работу печени, поджелудочной железы, почек, состояние белкового и жирового обменов).
- Биопсия (взятие кусочка ткани для исследования под микроскопом) эндометрия для исключения злокачественного новообразования слизистой оболочки матки — для женщин старше 35 лет.
- Раздельное диагностическое выскабливание полости матки с последующим гистологическим исследованием (изучением тканей под микроскопом) полученного материала — отдельно врач выскабливает слизистую оболочку полости матки и канала шейки матки (узкой части матки, продолжающейся во влагалище) и изучает полученный материал под микроскопом.
Лечение дисфункциональные маточные кровотечения в репродуктивном возраста
Основная цель лечения – остановка кровотечения, нормализация менструального цикла.
Выделяют консервативное и хирургическое лечение.
Консервативное (безоперационное) лечение.
- Лечение основного заболевания, ставшего причиной кровотечения.
- Регуляция менструального цикла с помощью комбинированных оральных контрацептивов (препаратов в виде таблеток), содержащих:
- эстроген (женский половой гормон, способствующий постоянному нарастанию эндометрия (слизистой оболочки матки));
- прогестерон (женский половой гормон, способствующий поддержанию беременности).
- Общеукрепляющая терапия (назначение витамин